
- •2. Первый ортопедический институт в Росссии.
- •Профилактика;
- •Организация травматологической помощи;
- •Квалифицированное и специализированное лечение.
- •Классификация травм по мкб-10
- •Лечебно-диагностическая работа
- •Планирование штатов травматологических кабинетов и пунктов
- •Организация стационарной травматолого-ортопедической помощи взрослым
- •5. Ось верхней конечности, а —норма; 6, в —вальгусное и варусное искривления.
- •Измерение длины н и ж ней и верхней конечностей.
- •Измерение амплитуды движений в суставах.
- •Анкилоз (полная неподвижность);
- •Ригидность (возможны качатсльные движения);
- •Контрактура — ограничение подвижности при сгибании (разгибательная контрактура), при разгибании (сгибательная контрактура), при отведении (приводящая контрактура).
- •Лучевые методы исследования
- •Сохранение жизни пострадавшего;
- •Устранение анатомических нарушений скелета, которые препятствуют нормальной деятельности жизненно важных органов (череп, грудная клетка, позвоночник, таз);
- •Восстановление анатомии и функции поврежденных конечностей.
- •Стержни для внутреннего остеосинтеза.
- •10 Нед, в зависимости от локализации перелома.
- •Шурупы для накостного остеосинтеза. 60
- •Реанимация при клинической смерти, а —закрытый массаж сердца; б— искусственная вентиляция легких.
- •Виды трахеотомии.
- •Новокаиновые блокады.
- •24. Составные части костной мозоли.
- •25. Переломы лопатки, а —продольный; 6 — поперечные; в —перелом шейки и акромиона.
- •31. Внутренний остеосинтез перелома ключицы, а —стержнем; б —шурупом; в — компрессирующим винтом.
- •Вывихи ключицы, а —неполный; б —полный вывих акромиального конца; в —вывих грудинного конца.
- •Шины для лечения вывиха акромиального конца ключицы.
- •По Бабичу; г —«повязка-портупея».
- •Фиксация ключично-акромиального и грудиноключичного сочленений.
- •Классификация вывихов плеча по Каплану.
- •Анестезия верхней конечности.
- •40. Схема переломов в проксимальном отделе плечевой кости.
- •41. Транспортная иммобилизация при переломах плечевой кости. А, б —повязка Дезо (1—5 — ход бинта); в —лестничная шина.
- •Типичные смещения отломков плечевой кости при диафизарных переломах на различных уровнях (а) и скелетное вытяжение за локтевой отросток при диафизарных переломах плечевой кости (б).
- •Варианты лечебной иммобилизации переломов плечевой кости.
- •48. Остеосинтез при переломе плечевой кости пластиной (а), шурупами (б) и плоскостным аппаратом (в).
- •49. Варианты ч реек ост ной фиксации отломков плечевой кости.
- •50. Варианты переломов дистального метаэпифиза плечевой кости.
- •Чрвзмыщелковый перелом.
- •61. Признак в.О. Маркса.
- •Репозиция отломков при надмыщелковых переломах плечевой кости, а —при сгибательных переломах; б —при разгибательных переломах.
- •Наружный остеосинтез мыщелков плечевой кости.
- •Внутренний остеосинтез мыщелков плечевой кости.
- •Наружный остеосинтез внутрисуставных переломов дистального конца плечевой кости.
- •57. Варианты вправления заднего вывиха предплечья.
- •58. Вывих предплечья кпереди (а) и фиксирующая повязка после вправления вывиха в локтевом
- •59. Переломы локтевого отростка и фиксация отломков при переломах локтевого отростка.
- •Локтевого отростка.
- •Транспортная иммобилизация предплечья.
- •Лечебная иммобилизация предплечья при переломах в проксимальном (а) и дистальном (б)
- •62. Лечебная иммобилизация по л.Вёлеру при диафизарных переломах костей предплечья.
- •66. Внутренний остеосинтез обеих костей предплечья, а — состояние отломков до фиксации; б — накостный остеосинтез; б — внутрикостный остеосинтез.
- •68. Перелом Монтеджи. Репозиция и иммобилизация гипсовой повязкой (стрелками указаны направления тяги).
- •Варианты вывихов в лучезапястном суставе (по а и. Ашкенази).
- •Перилунарный вывих кисти.
- •Вправление вывиха полулунной кости.
- •Лечебная иммобилизация при переломах
- •Остеосинтез при переломе тепа ладье-
- •Проводниковая анестезия пальцев и кисти [Усольцева е.В., Маш к ара к.И., 1986].
- •Лечебная иммобилизация при переломах пястных костей, а —наружная; б, в — остеосинтез шурупами и спицами.
- •Переломовывих Беннета.
- •83. Лечебная иммобилизация при переломах фаланг пальцев кисти.
- •84. Чрескостная фиксация спицами переломов и переломовывихов фаланг пальцвв кисти, а —спицами (варианты); б — дистракционным наружным аппаратом.
- •85. Повреждение сухожилий разгибателей пальцев кисти.
- •86. Фиксация фаланг пальцев при отрывах сухожилия разгибателя.
- •87. Исследование функции сгибателей пальца кисти.
- •88. Виды швов сухожилий. А —по Кюнво — Дику; б —по Беннелю; в —по Корнилову — Ломая.
- •Вывихи бедра и положения конечности при них.
- •Вправление вывиха бедра по Джанелидзе (а) и по Кохеру (б).
- •Виды вертельных переломов.
- •100. Скелетное вытяжение при переломах шейки и вертельной области бедренной кости.
- •101. Внутренний остеосинтез вертельной и подвертельной областей бедренной кости (а— г) и остеосинтез двухлопастным гвоздем с диафизарной накладкой (д).
- •Типичные смещения отломков бедренной кости.
- •Транспортная (а) и лечебная (б, в) иммобилизация при диафизарных переломах бедренной кости.
- •104. Скелетное вытяжение при переломах диафиза бедра.
- •105. Интрамедуллярный остеосинтез стержнями (а, б) и накостный остеосинтез (в) при переломе диафиза бедренной кости.
- •108. Остеосинтез при переломах мыщелков бедренной кости.
- •110. Выявление симптома «выдвижного ящика» при повреждении крестообразных связок коленного сустава (а) и определение повреждений коллатеральных связок коленного сустава (б).
- •113. Наложение швов при переломах надколенника.
- •114. Внутренняя фиксация отломков надколенника.
- •112. Варианты переломов надколенника.
- •115. Наружная фиксация отломков надколенника.
- •116. Вывихи голени, а— передний; б —задний.
- •117. Иммобилизация коленного сус- тава гипсовой повязкой.
- •118. Переломы мыщелков большеберцовой кости, а — латерального; б — обоих.
- •119. Скелетное вытяжение при переломах костей гопени.
- •121. Остеосинтез латерального мыщелка большеберцовой кости конструкцией ао (а) и наружный остеосинтез переломов мыщелков большеберцовой кости (б — г).
- •Виды накостного остеосинтеза диафизарных переломов большеберцовой кости (а —в) и наружный остеосинтез переломов большеберцовой кости по г.АИлизарову (г — е).
- •Этапы (а —г) наложения чрескожных швов при разрыве пяточного сухожилия.
- •Варианты переломов лодыжек.
- •Переломы таранной кости, а —без нарушения питания; б —с нарушением питания.
- •Остеосинтез при переломах таранной кости.
- •Переломы пяточной кости
- •Угол Вёлера в норме (а) и при переломах пяточной кости (б).
- •Репозиция отломков пяточной кости с помощью одномоментного скелетного вытяжения.
- •Остеосинтез при переломах пяточной кости. 168
- •134. Скелетное вытяжение при переломах плюсневых костей и фаланг пальцев стопы по д. И. Черкес-заде (а) и остеосинтез плюсневой кости спицей (б).
- •135. Остеосинтез фаланг пальцев стопы.
- •136. Фиксация предплюсне-плюсневых суставов шурупами и спицами.
- •Переломы костей таза.
- •Клинические симптомы переломов костей таза, а — Вернея; б — Ларрея.
- •Фиксация тазового кольца наружными аппаратами.
- •Фиксация отломков костей таза.
- •Внутрибрюшинные ранения:
- •Внебрюшинные ранения:
- •Наложение полукорсета при перепомовывихах шейных позвонков, а —при сгибательных перепомовывихах; б— при разгибательных перепомовывихах.
- •146. Механизмы переломов ребер.
- •148. Вытяжение за грудину по э.Г.Грязнухину.
- •149. Возможные повреждения и осложнения закрытых травм груди.
- •Ушиб и разрыв сердца.
- •150. Этапы (а, б) дренирования плевральной полости по Бюпау.
- •Пункция перикарда.
- •Люмбальная пункция.
- •Типичные места для пальцевого прижатия артерий на протяжении (а) и места наложения
- •Типовые повязки, а —бинтовые; б — косыночные; в —сетчатым трубчатым бинтом.
- •164. Продолжение.
- •Пакет перевязочный индивидуальный.
- •158. Клеевое вытяжение кожи культи бедра (а), культи плеча (б), культи голени при помощи
- •160. Разрезы для вычленения кисти, вычленения и ампутации пальцев кисти.
- •161. Разрезы при ампутациях на нижних конечностях.
- •Вычленение кисти (а), ампутация предплечья по с.Ф.Годунову (б), ампутация пальцев
- •Т веника вычленения стопы по Лисфранку (а —г), жзартикуляция I пальца стопы (д — з).
- •Костно-пластическая ампутация голени по н.ИЛирогову (а — г), фасциопластический метод ампутации голени по в.Д жаклину (д — ж).
- •165. Классификация ожогов по ан.Орлову.
- •167. Лечение ложных суставов шейки бедренной кости (а, б) и большеберцовой кости (в) аппаратом Илизарова.
- •Рецидив вывиха бедра с отрывом края вертлужной впадины.
- •Центральный вывих бедра.
- •Нелеченный подвывих голени кнаружи с отрывом мыщелка большеберцовой кости.
- •181. Разрывы латеральной связки голеностопного сустава (а) и медиальной связки и межберцового синдесмоза (б).
- •182. Посттравм этический остеомиелит.
- •183. Спиирвой остеомиелит.
- •193. Методы остеотомии вертельной области.
- •196. Корригирующая остеотомия.
- •Эндопротез коленного сустава.
- •204. Эндопротезирование локтевого сустава (а), артродез (б) и эндопротезирование (в) лучезапястного сустава.
- •Рентгенограмма таза больного 56 лет с попиоссальной деформирующей остеодистрофией.
- •Рентгенограмма правого бедра того же больного.
- •Рентгенограмма левого плеча больного 56 лет с патологическим переломом на фоне
- •Рентгенограмма правой голени того же больного.
- •4 Года (фаза сочетания остеолиза и реконструкции).
- •Рентгенограмма левого (а, в) и правого (б, г) предплечий больного 55 лет с гиперпара-
- •Болезнь Шейерманна — May.
- •Болезнь Кюммелля.
- •221. Болезнь Осгуда — Шлаттера. А —варианты нормы; б —варианты патологического состояния.
- •Фрагмент позвоночника с клиновидными полу позвонками.
- •Рентгенограмма девочки в возрасте 1 года (а) и 6 лет (б).
- •Рахишизис IV и V поясничных позвонков с микроспондиливй левых половин их и аномалией суставных отростков у девочки 12 лет.
- •Спондилолиз (а) и спондилопистез (б, в). 1—4 —степень выраженности смещения.
- •232. Репозиция при свежем спондилопистезе. А — одномоментная; 6 — постепенная.
- •233. Костно-пластические операции при спондилопистезе (схемы).
- •Затяжной спондилолистез на почве дисплазии и дистрофических изменений в дугах позвонков;
- •Острый спондилолистез — под действием травмы (перелом или перело- мовывих).
- •Стабилизирующие—задний спондилодез, передний спондилодез, кор- породез, инструментальная фиксация позвоночника;
- •Декомпрессивно-стабилизирующие — передняя декомпрессия спинного мозга, передний спондилодез, инструментальная (передняя и задняя) костнопластическая фиксация позвоночника;
- •Корригирующие — инструментальная коррекция кифоза в сочетании со стабилизирующими или декомпрессивно-стабилизирующими вмешательствами.
- •Виды сколиозов.
- •Определение степени деформации по- звоночника с помощью отвеса.
- •Измерение величины дуги искривления позвоночника по методу Кобба.
- •Вид больных со сколиозом. А — 1 степени; 6 —г —II степени; д. Е —IV степени.
- •Вытяжение на щите на наклонной плоскости.
- •Укладка трансплантата.
- •Коррекция и стабилизация поясничной кривизны сколиоза и дискотомия по Казьмину.
- •Коррекция и стабилизация позвоночника конструкцией Харрингтона, а —схема операции. 6 — рентгенограмма поспе операции.
- •Задний спондилодез аутотрансплантатом (рис. 251).
- •Связочный аппарат позвоночника в сагиттальном (а) и горизонтальном (б) сечениях (по
- •Позвоночный сегмент.
- •Иннервация позвоночника. Система нерва Лушки (по аа.Отелину).
- •Альная ветвь.
- •255. Распределение вертикальной нагрузки в позвоночнике (а) и развитие межпозвоночного остеохондроза по н.С.Косинской (б —г).
- •256. Отек обеих кистей у больного с шейным остеохондрозом (синдром Стейнброкера).
- •257. Патологическое воздействие на позвоночную артерию и ее нервное сплетение при шейном остеохондрозе.
- •258. Схема распределения болевой и тактильной чувствительности в соответствии с иннервацией кожи корешками спинного мозга (по Кигану).
- •Рентгенограмма шейного отдела позвоночника.
- •Попу жесткий стеганый воротник-ошейник.
- •Рентгенограмма грудного отдела позвоночника (остеохондроз).
- •Вид больного с гомо- латерапьным ишиатическим сколиозом.
- •Рентгенограммы поясничного отдела позвоночника.
- •Грыжа диска Lv/s( Корешок s-)
- •(Формалинизированный)
- •Плоскостопие, плоская и плосковальгусная стопа
- •Плоскостопие.
- •Плантограммы.
- •Определение степени плоскостопия.
- •Плюсневой кости. В норме высота свода равна 55—60 мм с углом 95°.
- •Рентгенограмма плоской стопы.
- •Поперечно распластанная стопа. А— норма; б — предпатологическое состояние; е, г —выраженное поперечное плоскостопие.
- •Плюсневой кости.
- •Врожденный вывих бедра (врожденные деформации бедра по мкб-10)
- •Рентгенограммы при врожденном вывихе бедра у ребенка 4 мес (а) и при врожденном
- •Подушка Фрейка (а) и отводящая шина цит0 (б).
- •Модифицированная шина Кошля (а), лямки для удержания ев в правильном положении
- •Неоперативное лечение врожденного вывиха бедра.
- •285. Схемы вычислений.
- •286. Врожденная двусторонняя косолапость (а —г; в —в сочетании с амниотической перетяжкой).
- •Врожденная мышечная кривошея
- •Дерматогенные формы кривошеи в результате обширных рубцов на шее в результате ожога, травмы глубоких тканей шеи;
- •289. Левосторонняя мышечная кривошея до и после коррекции.
- •Операция при мышечной кривошее по с.Т.Зацепину (а), фиксация головы после операции
- •Симметричный массаж обеих грудиноключично-сосцевидных мышц;
- •Диспансеризация и контроль за результатами лечения после выписки из роддома.
- •Врожденная локтевая косорукость (а, б), врожденная лучевая косорукость (в, г).
- •Синдактилия.
- •Амниотические перетяжки.
- •Амниотические перетяжки
- •Изменения при рахите.
- •Клиновидная остеотомия.
- •Экзостозная хондродисплазия.
- •Мраморная болезнь.
- •299. Злокачественная синовио- ма коленного сустава у ребенка, принятая за опухоль надколенника.
- •303. Места развития остеогенной саркомы.
- •Остеогенная саркома.
- •Гемангиомы.
- •Миеломная болезнь.
- •307. Паралитический сколиоз, вызванный параличом косых мышц живота и слабостью мышц спины.
- •Техника заднего спондиподеза по вд.Чаклину при сколиозе II степени.
- •Укладка трансплантатов и обшивание их мягкими тканями.
- •Паралитические деформации.
- •Больные с неврологическими нарушениями.
- •Перемещение точек прикрепления сгибателей голени на мыщелки бедра.
- •Заболевания кисти
- •323. Синдром запястного канала.
- •324. Тест сгибания запястья (а) и тест разгибания з апястья (б). 325. Тест Тиннеля. 326. Схема введения гидрокортизона в запястный канал.
- •332. Контрактура Дюпюитрена.
- •41Q лнбр*»«е«оа, „_ло
- •Протезы.
- •Вкладываются в стандартную обувь).
- •355. Ортопедическая стелька ос-зж. А —вид снизу; 1 — ортопедический валик (валик Зейтца); 2 — межстелечный слой; б— вид сверху.
- •Иерархическое разделение переломов.
- •2. Обозначения костей.
- •Локтевая, лучевая
- •3. Сегменты длинных костей.
- •4. Типы переломов.
- •Буквенно-цифровое кодирование диагноза.
- •11 Плечевая кость, проксимальный сегмент
- •Повреждения проксимального сегмента плечевой кости.
- •Повреждения диафиза плечевой кости.
- •9. Повреждения дистального сегмента плечевой кости.
- •Повреждения диафизов костей предплечья.
- •Лучевая и локтевая кости, дистальный сегмент
- •Повреждения дистальных сегментов костей предплечья.
- •Повреждения проксимального сегмента бедренной кости.
- •Повреждения диафиза бедренной кости.
- •Повреждения дистального сегмента бедренной кости.
- •Повреждения проксимального сегмента костей голени.
- •Повреждения диафизов костей голени. 459
- •Повреждения дистальных сегментов костей голени.
- •Повреждения лодыжек.
- •Повреждения тазового и поясничного отделов позвоночника.
- •Повреждения тазового кольца.
- •Повреждения вертлужной впадины.
ТРАВМЫ
ПОЗВОНОЧНИКА
Признаки:
асимметричное положение головы,
подбородок отклонен в здоровую сторону,
а затылок — в сторону повреждения;
мышцы шеи напряжены, больной жалуется
на резкие боли и поддерживает голову
обеими руками. Активные движения
отсутствуют, пассивные резко ограничены
в сторону, противоположную вывиху.
При осторожной пальпации задней стенки
глотки через рот определяется костный
выступ смещенного позвонка. Вывихи
нередко сопровождаются сдавлением
спинномозговых корешков.
Диагноз
уточняют после рентгенографии. При
этом снимки следует производить в
трех проекциях (переднезадней и двух
боковых при выпрямленной и согнутой
шее).
Вывихи
и подвывихи шейных позвонков могут
сопровождаться повреждениями
спинного мозга, кровоизлиянием в его
вещество, тетраплегиями. При локализации
вывиха на уровне I
—
II шейных позвонков повреждается
продолговатый мозг и больные обычно
погибают.
Лечение
подвывихов и вывихов шейных позвонков
заключается в их вправлении и последующей
фиксации. Вправление производят или
одномоментно, или путем постепенного
вытяжения после введения в область
поврежденного сустава 25—30 мл 0,5% раствора
новокаина. После вправления накладывают
гипсовый иолукорсет с фиксацией
головы (рис. 141) или больного укладывают
на вытяжение петлей Глиссона. Гипсовый
корсет снимают через 4 нед и заменяют
картонно-ватным воротником Шанца,
который оставляют на 8—10 нед.
Одномоментное
вправление производят в неотложных
ситуациях, сопровождающихся
повреждением нервной системы. Во всех
остальных случаях больного укладывают
на вытяжение петлей Глиссона.
В
настоящее время применяют более
эффективный метод лечения при помощи
скелетного вытяжения за череп с помощью
клеммы или скобы, в браншах которых
имеются винты с пуговчатыми расширениями
на концах.
183
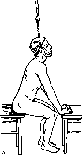
Наложение полукорсета при перепомовывихах шейных позвонков, а —при сгибательных перепомовывихах; б— при разгибательных перепомовывихах.
ТРАВМАТОЛОГИЯ
Делают
разрез кожи и надкостницы до кости в
области теменных бугров. Трепаном
просверливают углубления в наружной
пластинке черепной кости. В углубления
вводят пуговчатые расширения винтов,
и ввинчивают их до внутренней пластинки
черепа. Рычаги клемм фиксируют,
прикрепляют шнур, и подвязывают груз
6—8 кг. Головной конец кровати поднимают
на 40—50 см. Вправление обычно происходит
в l-е
сутки, после чего груз уменьшают до 2
кг, и больной остается на вытяжении в
течение 4 нед. После снятия вытяжения
иммобилизация продолжается съемным
воротником Шанца еще в течение
10
нед и сочетается с ЛФК для укрепления
мышц.
Если
вправление не удается и имеется сдавление
спинного мозга, то показана неотложная
ламинэктомия.
При
подвывихах и вывихах в шейном отделе,
не осложненных повреждением спинного
мозга, прогноз благоприятен, функция
полностью восстанавливается и
больные возвращаются к труду.
Продолжительность
реабилитации — 4—8 нед.
Сроки
нетрудоспособности —З1/2—4
мес.
Прогноз
при вывихах, сопровождающихся повреждением
спинного мозга, неблагоприятен. Больные
погибают или остаются инвалидами.
ПЕРЕЛОМЫ
ТЕЛ ПОЗВОНКОВ
Наиболее
часто возникают переломы тел I и II
поясничных, XI и XII грудных и VI—VII шейных
позвонков. Степень компрессии
(клиновидность) позвонка может быть
легкой, умеренной и резкой.
Признаки.
При переломах шейных позвонков больные
жалуются на боли при любых движениях
шеи. Пальпация остистых отростков и
динамическая нагрузка по оси вызывают
болезненность на уровне перелома.
Нередко наблюдаются корешковые
расстройства в виде гиперестезии.
При
компрессионных переломах грудных и
поясничных позвонков движения
туловища ограниченны и болезненны.
Больные с трудом поворачиваются на
живот и поднимают ноги в положении
лежа. Напряжены мышцы спины, на уровне
перелома выявляется угловой кифоз за
счет выступания кзади остистого отростка
поврежденного или вышележащего позвонка.
Между этими двумя остистыми отростками
отмечается диастаз вследствие повреждения
связки. Болезненны поколачивания по
остистым отросткам и динамическая
нагрузка по оси позвоночника. Корешковые
расстройства проявляются гипер- или
гип- естезией сегментов, лежащих ниже
поврежденного позвонка. Иногда
наблюдается задержка мочеиспускания
и дефекации, которая проходит в течение
нескольких дней, если отсутствует
повреждение спинного мозга.
Для
уточнения диагноза и выяснения характера
перелома необходимы рентгенограммы в
двух-трех проекциях, например при
переломах суставных отростков, а также
при переломах верхних шейных и верхних
грудных позвонков. Детализацию
диагноза осуществляют с применением
КТ и МРТ.
Лечение.
Больных следует транспортировать на
жестких носилках в положении на спине,
подложив под место перелома валик из
одежды для создания гиперэкстензии..
При транспортировке на мягких носилках
следует уложить пострадавшего на живот
и под грудь подложить подушку, что тоже
способствует разгибанию позвоночника.
Основной
задачей при лечении компрессионных
переломов является возможно более
ранняя и полная разгрузка позвоночника.
Этим достигается неко
184
ТРАВМЫ
ПОЗВОНОЧНИКА
торое
исправление кифоза, предупреждается
дальнейшее сплющивание сломанных
позвонков и создаются благоприятные
условия для регенерации. Больного
укладывают на волосяной матрац,
помещенный поверх деревянного щита.
Головной конец кровати приподнимают
на 40—50 см. Верхнюю часть туловища
фиксируют лямками (кожаными, полотняными
или ватно-марлевыми), проходящими
через подмышечные ямки, к головному
концу кровати. За счет веса тела создается
вытяжение позвоночника, он удлиняется
и распрямляется (рис. 142). Больной лежит
на спине, и для отдыха 3—4 раза в день
ему разрешают поворачиваться на
живот, при этом подкладывают подушку
под грудь. Одновременно с вытяжением
применяют реклинацию посредством
подкладывания под выступающие
остистые отростки мешочка с льняным
семенем или пшеном.
Вытяжение
за подмышечные тяги применяется при
переломах в нижнегрудном и поясничном
отделах позвоночника. При повреждении
шейных и верхних грудных позвонков
вытяжение осуществляют петлей Глиссона
или, что наиболее эффективно, при помощи
скелетного вытяжения за теменные бугры.
Реклинация
и вытяжение продолжаются 8—10 нед,
одновременно проводят функциональное
лечение по В.В.Гориневской и Е.Ф.Древинг.
С первых дней начинают сначала легкую,
а затем постепенно усложняющуюся
систематическую гимнастику. Весь
комплекс движений рассчитан на развитие
мышечного аппарата и приобретение
больным навыка удерживать позвоночник
в максимально выпрямленном положении.
Упражнения проводят в зависимости от
периода лечения.
Первый
период
(6—10-й день после травмы): дыхательные
упражнения, движения верхними и нижними
конечностями в небольшом объеме
(количество упражнений не превышает
10).
Второй
период
(10—20-й день после травмы) включает
упражнения для укрепления мышц спины
и живота, а также более усиленные
упражнения для конечностей. В конце
этого периода больному разрешают
активно поворачиваться на живот.
Количество движений возрастает до 20.
Темп более ускоренный, чем в первом
периоде. Продолжительность каждого
периода занятий необходимо строго
индивидуализировать. При ослабленном
состоянии больного первые два периода
могут продолжаться до 1 мес.
Третий
период
(20—60-й день после травмы). В этом периоде
ставят задачу создания мышечной опоры
путем значительного укрепления мышц
спины и брюшного пресса. Укрепление
мышц достигается медленным выполнением
упражнений, многократным повторением
одного и того же движения и статическим
напряжением мышц. Сокращение мышц спины
усиливается работой рук с гантелями.
К концу третьего периода количество
упражнений доводят до 30 и более за 1
сеанс, причем каждое движение повторяют
10—15 раз. Кроме занятий, проводимых
методистом, больной должен заниматься
самостоятельно еще 2 раза в день.
Четвертый
период
(60—80-й день после травмы). Упражнения
в этом периоде являются подготовительными
к переходу в вертикальное положение и
к упражнениям стоя. Их задачи — выработать
у больного правильную осанку при ходьбе
и развить нормальную подвижность
позвоночника. Больной находится на
ногах сначала 10—20 мин. Постепенно это
время доводят до нескольких часов.
Затем больного выписывают для
амбулаторного лечения.
Через
60—80 дней, в зависимости от тяжести
перелома, больной свободно передвигается
без помощи корсета, костылей или трости.
Сидеть больному разрешают через Зх/2—4
мес.
185
ТРАВМАТОЛОГИЯ
142
Лечение
переломов поясничных позвонков
вытяжением
по Звереву
— Ключевскому.
Техника
анестезии области перелома
позвонка
по Шнеку.
144.
Ги
псовые корсеты.
при
переломах нижнегрудных позвонков;
б —
при
переломах верхнегрудных позвонков.
145.
Задний
(а) и передний (б) спондилодез.
Трудоспособность
восстанавливается через 8—10 мес, но к
тяжелому физическому труду больные
могут быть допущены не ранее чем через
год после травмы.
Функциональный
метод обеспечивает хорошие результаты,
но не исправляет полностью искривление
позвоночника. Для этого применяют
одномоментную или постепенную
репозицию компрессионных переломов
тел позвонков. Принцип вправления
заключается в максимальном разгибании
позвоночника. Репозицию осуществляют
под местной анестезией по Шнеку.
Техника
анестезии по Шнеку.
Положение больного на боку. Отступя на
6 см от остистого отростка сломанного
позвонка в сторону лежания, вкалывают
иглу под углом 35° по направлению к телу
сломанного позвонка. Последовательно
186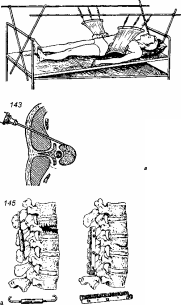



ТРАВМЫ
ПОЗВОНОЧНИКА
анестезируя
1% раствором новокаина кожу, подкожную
клетчатку, мышцы, проводят иглу до упора
в поперечный отросток (или ребро), затем
определяют иглой верхний край отростка
и продвигают ее до упора в тело позвонка
(рис. 143). На правильное положение иглы
указывает появление крови из гематомы
в области перелома позвонка. Вводят
5—10 мл 1% раствора новокаина.
Производят
форсированное переразгибание
позвоночника, для чего туловище
больного укладывают на два стола с
промежутком между ними и подтягивают
его с помощью блока за плечи и за ноги.
В таком положении накладывают
гипсовый корсет (рис. 144) на 3—4 мес.
Одномоментную репозицию производят
через 8 дней после травмы, после ликвидации
явлений и местного, и общего шока и
восстановления сил больного. При
переломах, осложненных повреждением
спинного мозга и наличием параличей,
особенно при наличии подвывиха позвонка,
вправление следует производить в первые
сутки. Имеются сведения об исчезновении
параличей и парезов через несколько
часов после репозиции.
При
переломах с компрессией позвонка более
чем на 1
/з высоты тела показано оперативное
лечение. Задний спондилодез осуществляют
металлическими пластинами (рис. 145,
а). Для формирования костного блока
между остистыми и поперечными отростками
используют костные аутотрансплантаты
из крыла подвздошной кости (губчатые)
или из большеберцовой (кортикальные).
При разрушении тела позвонка применяют
передний спондилодез с костной
аутопластикой (рис. 145, б) или
транспедикулярную фиксацию.
Оперативное
лечение способствует ранней мобилизации
больных, сокращает сроки постельного
режима (на 1—1х/2
мес), дает возможность раньше приступить
к активной ЛФК.
Продолжительность
реабилитации — от 2 до 10 мес, в зависимости
от тяжести переломов.
Сроки
нетрудоспособности колеблются от 6 мес
до 1 года.
Переломы
дужек позвонков обычно сочетаются с
переломами других частей позвоночника,
в частности тел позвонков. Наиболее
часто повреждаются дужки шейных
позвонков вследствие того, что они
широки и недостаточно прочны. Переломы
дужек возникают в результате
непосредственного удара или падения
на голову. Диагноз ставят на основании
рентгенограмм.
Лечение
перелома дужек сводится к вытяжению в
течение 2—3 нед с последующим ношением
воротника Шанца. Оскольчатые переломы
дужек могут вызвать сдавление
спинного мозга и требуют срочного
оперативного лечения, заключающегося
в удалении осколков.
Переломы
остистых отростков встречаются редко
и возникают либо от непосредственного
приложения силы, либо от чрезмерного
сокращения мышц. Диагноз ставят на
основании резкой болезненности при
пальпации поврежденного отростка,
а также его подвижности.
Лечение:
постельный режим в течение 3—4 нед,
массаж, ЛФК, УВЧ.
Переломы
поперечных отростков возникают либо
от резкого сокращения мышц, либо в
результате непосредственного приложения
силы. Типичный симптом — строго
локализованная болезненность в
паравертебральной области при движениях
в сторону, противоположную повреждению
(симптом Пайра, держится до 2—3 нед). В
положении на спине больной не может
поднять ногу на стороне повреждения
(симптом «прилипшей» пятки). Пассивная
гиперэкстензия ноги в тазобедренном
суставе вызывает резкую боль на месте
перелома вследствие растягивания
подвздошно-поясничной мышцы. Нередко
наблюда
187
ТРАВМАТОЛОГИЯ
ются
корешковые явления, проявляющиеся
гипер- или гипестезией. Диагноз уточняют
по рентгенограмме.
Лечение:
постельный режим в течение 3 нед с
одновременным применением ЛФК,
массажа, светолечения. При поступлении
больного необходимо сделать новокаиновую
блокаду области поврежденных отростков.
Трудоспособность
восстанавливается в сроки от 1 до 2 мес
в зависимости от профессии больного.
Переломовывихи.
Признаки:
резкие боли в позвоночнике, иррадииру-
ющие в ноги, выраженная деформация
позвоночника, симптомы поражения
спинного мозга. При таких повреждениях
шейного отдела прогноз неблагоприятный.
При
переломовывихах в поясничном отделе
прогноз лучше, большинство больных
выживают.
Лечение
заключается в одномоментном вправлении
посредством вытяжения и противовытяжения
по длиннику позвоночника с одновременным
давлением на выступающий позвонок.
Если неоперативным путем вправление
не удается и имеются явления сдавления
спинного мозга, то необходимо прибегнуть
к срочному оперативному вмешательству.
ПОВРЕЖДЕНИЯ
СПИННОГО МОЗГА ПРИ ПЕРЕЛОМАХ ПОЗВОНОЧНИКА
Переломы
позвоночника могут привести к ушибу,
сотрясению, сдавлению, кровоизлиянию,
отеку, частичному или полному разрыву
спинного мозга, а также к повреждению
его корешков, что проявляется
неврологическими нарушениями.
Переломы
позвоночника, осложненные
повреждением спинного мозга,
являются крайне тяжелыми, дают
высокий процент летальности и ведут к
стойкой инвалидности. В первые дни
после травмы трудно определить характер
и степень повреждения спинного мозга.
Чем выше локализация и чем значительнее
повреждение спинного мозга, тем
неблагоприятнее прогноз.
Переломы
шейных позвонков с повреждением спинного
мозга, сопровождающиеся тетраплегией,
часто приводят к смерти пациента. При
полных разрывах спинного мозга
функция его не восстанавливается.
Расстройства функции, вызываемые
сдавлением спинного мозга, проходят,
если своевременно устранена причина
сдавления, удалены свободные костные
отломки, вправлен перелом, удалена
гематома. Транспортировать больного
с переломом позвоночника необходимо
на жестких носилках с валиком под
спиной. Для иммобилизации шейного
отдела позвоночника используют
специальные шины.
Лечение
больных с повреждением спинного мозга
включает срочную ламинэктомию в первые
часы после травмы для освобождения
спинного мозга от сдавления костными
фрагментами, смещенным позвонком и
гематомой со спондилодезом. В поздние
сроки, через несколько месяцев,
ламинэктомию следует производить для
удаления рубцов, костных осколков.
Судьба
больных во многом зависит от качества
ухода за ними. Нарушение трофики тканей
способствует быстрому развитию
пролежней, поэтому необходимо
применять противопролежневые матрацы,
тщательно следить за чистотой постели
и перестилать ее несколько раз в день,
протирать кожу больного камфорным
спиртом, подкладывать под крестец
надувной круг, а под пятки — ватные или
поролоновые кружки. Показано скелетное
подвешивание пострадав
188
ТРАВМЫ
ГРУДИ
шего
за таз и конечности, что полностью
устраняет давление на мягкие ткани и
облегчает уход за ним.
С
помощью системы Монро осуществляют
профилактику застойных и воспалительных
процессов в мочевом пузыре, постоянно
промывая его растворами антисептиков.
Регулярно опорожняют кишечник, назначают
слабительные средства. Для профилактики
контрактур и порочной установки стоп
ежедневно проводят сеансы ЛФК и
массажа, стопы удерживают в правильном
положении гипсовыми лонгетами. Раннее
применение тепловых процедур,
электростимуляции, магнитотерапии
способствует более быстрой адаптации
тканей к новым условиям функционирования.
ТРАВМЫ
ГРУДИ
ПЕРЕЛОМЫ
РЕБЕР
По
характеру повреждений выделяют переломы
ребер без повреждения других частей
скелета, переломы ребер, сочетающиеся
с повреждениями органов груди и
переломами других частей скелета,
нетяжелые повреждения грудной стенки
(1—2 ребра), сочетающиеся с травмами
других частей тела, определяющими
в основном тяжесть состояния пострадавших.
Причины:
ушиб груди о выступающий предмет при
падении в быту (рис. 146), автомобильные
и железнодорожные травмы, падение с
высоты, резкое сдавление грудной клетки
с большой силой. В последнем случае
могут возникать множественные переломы
по типу «размятой грудной клетки».
Признаки:
резкая боль в месте перелома, усиливающаяся
при кашле и глубоком дыхании, поверхностное
частое дыхание и вынужденное положение
пострадавшего, пытающегося обеспечить
покой поврежденной части грудной
стенки. Характерен симптом «оборванного
вдоха» — при попытке медленно и глубоко
вдохнуть внезапно возникает боль и
вдох прекращается. Тяжесть состояния
пострадавших с травмой грудной клетки,
если не было сопутствующих повреждений
внутренних органов, зависит в основном
от числа сломанных ребер и локализации
переломов на «реберном кольце». Болевые
ощущения и расстройства "вентиляции
легких меньше выражены при переломах
задних отделов ребер, вблизи
позвоночника, что объясняется меньшими
смещениями отломков в процессе
дыхательного акта как вследствие
анатомических особенностей, так и в
результате своеобразной иммобилизации
при положении больного лежа на
спш1е/Множест-
венные переломы передних и боковых
отделов ребер сопровождаются выраженными
расстройствами вентиляции легких,
особенно при появлении парадоксальных
движений частей грудной стенки в связи
с образованием «реберных панелей». В
патогенезе тяжелого состояния у больных
с нарушением «каркасности» грудной
клетки существенную роль играет
невозможность создать в1гутригрудное
отрицательное давление, необходимое
для полноценного вдоха. Расстройства
вентиляции усиливаются рефлекторным
ограничением дыхательных экскурсий
грудной клетки в связи с болевым
фактором, а также сопутствующими
травмами легких, развитием гемо- и
пневмоторакса. Шок развивается у каждого
третьего пострадавшего с этим видом
нолитравмы.
Лечение.
При нетяжелых травмах грудной клетки
(переломы одного — трех ребер) нарушения
функций обычно не создают непосредственной
угрозы для жизни, но заставляют больных
страдать от сильных болей вследствие
189
