
- •Этапы развития здравоохранения в России
- •Структура и показатели деятельности женской консультации и родильного дома
- •Организация медицинской помощи сельскому населению
- •Структура деятельности первичного звена медицинской помощи сельскому населению
- •Основные принципы организации скорой медицинской помощи
- •Показатели организационно-методической работы областной больницы
- •Показатели здоровья
- •]Некоторые биологические показатели нормы для среднего взрослого человека
- •Критерии общественного здоровья
- •Глава 1. Общие положения
- •Федеральный закон Российской Федерации от 21 ноября 2011 г. N 323-фз "Об основах охраны здоровья граждан в Российской Федерации" 4
- •Глава 1. Общие положения
- •Медицинская статистика
- •1. Источники финансирования системы здравоохранения в современных условиях.
- •Рождаемость и фертильность
- •Мировые тенденции рождаемости
- •Спад рождаемости
- •Фертильность
- •[Править]Репродуктивный возраст
- •Актуальные проблемы здоровья в современных условиях.
- •Тема2: Менеджмент и маркетинг в современном здравоохранении.
- •Причины инвалидности
- •Определение 1 группы инвалидности
- •Определение 2 группы инвалидности
- •[Определение 3 группы инвалидности
- •Дети-инвалиды
- •В какие сроки проводится переосвидетельствование?
- •Актуальные проблемы здоровья в современных условиях.
- •Тема2: Менеджмент и маркетинг в современном здравоохранении.
- •Организация работы стационара
- •Глава 3. Прогнозы демографической ситуации
- •Концепция демографической политики Российской Федерации на период до 2025 года
- •3.3Основные социально-экономические последствия процесса депопуляции
- •Договор медицинского страхования
- •Субъекты медицинского страхования
- •Права граждан Российской Федерации в системе медицинского страхования
- •Права и обязанности страхователя
- •Рганизационная структура учреждений медико-социальной экспертизы в Российской Федерации
- •Категории ожд и степень
- •Медико-социальная экспертная комиссия
- •2. Вычислить среднюю арифметическую;
- •Особенности стоматологических заболеваний у людей разных возрастных категорий
- •Медицинское страхование и социальное обеспечение населения
- •Обязательное медицинское страхование в Российской Федерации
- •Виды диспансеров
- •Структура диспансеров
Вычисление ошибки коэффициента корреляции
ошибка коэффициента корреляции, вычисленного методом квадратов (Пирсона):
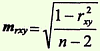
ошибка коэффициента корреляции, вычисленного ранговым методом (Спирмена):
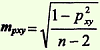
Оценка достоверности коэффициента корреляции,полученного методом ранговой корреляции и методом квадратов
Способ 1 Достоверность определяется по формуле:
![]()
Критерий t оценивается по таблице значений t с учетом числа степеней свободы (n — 2), где n — число парных вариант. Критерий t должен быть равен или больше табличного, соответствующего вероятности р ≥99%.
Способ 2 Достоверность оценивается по специальной таблице стандартных коэффициентов корреляции. При этом достоверным считается такой коэффициент корреляции, когда при определенном числе степеней свободы (n — 2), он равен или более табличного, соответствующего степени безошибочного прогноза р ≥95%.
Задача - эталон |
на применение метода квадратов
Задание: вычислить коэффициент корреляции, определить направление и силу связи между количеством кальция в воде и жесткостью воды, если известны следующие данные (табл. 1). Оценить достоверность связи. Сделать вывод.
Таблица 1
Жесткость воды (в градусах) |
Количество кальция в воде (в мг/л) |
4 8 11 27 34 37 |
28 56 77 191 241 262 |
Обоснование выбора метода. Для решения задачи выбран метод квадратов (Пирсона), т.к. каждый из признаков (жесткость воды и количество кальция) имеет числовое выражение; нет открытых вариант.
Решение. Последовательность расчетов изложена в тексте, результаты представлены в таблице. Построив ряды из парных сопоставляемых признаков, обозначить их через х (жесткость воды в градусах) и через у (количество кальция в воде в мг/л).
Жесткость воды (в градусах) |
Количество кальция в воде (в мг/л) |
dх |
dу |
dх х dу |
dx2 |
dy2 |
4 8 11 27 34 37 |
28 56 77 191 241 262 |
-16 -12 -9 +7 +14 +16 |
-114 -86 -66 +48 +98 +120 |
1824 1032 594 336 1372 1920 |
256 144 81 49 196 256 |
12996 7396 4356 2304 9604 14400 |
Мх=Σ х / n |
Му=Σ у / n |
|
Σ dх x dу=7078 |
Σ dх2=982 |
Σ dy2=51056 |
|
Мх=120/6=20 |
Мy=852/6=142 |
|
||||
Определить средние величины Mx ряду вариант "х" и Му в ряду вариант "у" по формулам: Мх = Σх/n (графа 1) и Му = Σу/n (графа 2)
Найти отклонение (dх и dу) каждой варианты от величины вычисленной средней в ряду "x" и в ряду "у" dх = х — Мх (графа 3) и dy = у — Му (графа4).
Найти произведение отклонений dx х dy и суммировать их: Σ dх х dу (графа 5)
Каждое отклонение dx и dу возвести в квадрат и суммировать их значения по ряду "х" и по ряду "у": Σ dx2 = 982 (графа 6) и Σ dy2 = 51056 (графа 7).
Определить произведение Σ dx2 х Σ dy2 и из этого произведения извлечь квадратный корень
![]()
Полученные величины Σ (dx x dy) и √(Σdx2 x Σdy2) подставляем в формулу расчета коэффициента корреляции:
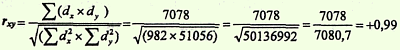
Определить достоверность коэффициента корреляции: 1-й способ. Найти ошибку коэффициента корреляции (mrxy) и критерий t по формулам:
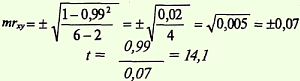
Критерий t = 14,1, что соответствует вероятности безошибочного прогноза р > 99,9%.
2-й способ. Достоверность коэффициента корреляции оценивается по таблице "Стандартные коэффициенты корреляции" (см. приложение 1). При числе степеней свободы (n — 2)=6 - 2=4, наш расчетный коэффициент корреляции rxу = + 0,99 больше табличного (rтабл = + 0,917 при р = 99%).
Вывод. Чем больше кальция в воде, тем она более жесткая (связь прямая, сильная и достоверная: rху = + 0,99, р > 99,9%).
3. Служащая Б. 17.03. заболела ОРВИ и находилась на амбулаторном лечении 7 дней. 20.03.2010 г. после ухудшения состояния была госпитализирована в стационар. В стационаре лечилась до 30 марта. Оформить нетрудоспособность.
4. По данным годового отчета (ф.30) рассчитайте и проанализируйте следующие показатели деятельности поликлиники:
- показатель годовой нагрузки на врачебную должность;
- показатель часовой нагрузки врача терапевта;
- число посещений на 1 жителя в год;
- показатель участковости на приеме.
Число занятых должностей терапевтов |
30 |
Число посещений врачей-терапевтов за год |
187200 |
Число жителей, прикрепленных к поликлинике |
50740 |
Число посещений жителями своего участкового терапевта |
162880 |
Число рабочих дней терапевта в году |
262 |
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 9
1. Основные документы, удостоверяющие временную нетрудоспособность. Порядок их выдачи при различных видах нетрудоспособности.
трудоспособность — совокупность физических и духовных возмож-ностей человека (зависящих от состояния его здоровья), позволяющих ему заниматься трудовой деятельностью. Энциклопедический словарь медицинских терминов (ЭСМТ).М.,1984.Т.З.С. 202.
Медицинский критерий трудоспособности — это наличие заболевания, его осложнений, клинический прогноз.
Но не всегда больной человек обязательно должен быть нетрудоспо-собным. Например, два человека разных профессий с одинаковым заболеванием: штамповщик и учитель с панарицием. Заболевание есть. Однако штамповщик не может с панарицием выполнять свою работу, а учитель может вести урок.
Поэтому врач исходя из степени выраженности функциональных нарушений, характера и течения патологического процесса, выполняемой работы пациента, условий его труда решает его вопрос о социальном критерии трудоспособности и о выдаче больному листка нетрудоспособности. Следовательно, социальный критерий трудоспособности определяет при наличии заболевания трудовой прогноз при конкретной должности и условиях труда.
Медицинский и социальный критерии должны быть всегда четко определены и отражены в амбулаторной карте больного человека.
Медицинский критерий является ведущим в установлении факта нетрудоспособности. Однако не всегда именно заболевание является признаком нетрудоспособности. Бывают случаи, когда здоровый человек не может трудиться в своей профессии. Например, у жены повара обнаружен гепатит. Сам повар здоров, однако он не может готовить пищу, так как у него есть контакт по гепатиту.
Основной задачей экспертизы трудоспособности является определение возможности данного человека выполнять свои профессиональные обязанности в зависимости от медицинского и социального критериев. Кроме того, в задачи врачебной экспертизы трудоспособности входит:
* определение лечения и режима, необходимых для восстановления и улучшения здоровья человека;
* определение степени и длительности нетрудоспособности, наступившей вследствие заболевания, несчастного случая или других причин;
* рекомендация наиболее рационального и полного использования труда лиц с ограниченной трудоспособностью без ущерба для их здоровья;
* выявление длительной или постоянной утраты трудоспособности и направление таких больных на медикосоциальную экспертную комиссию.
Нетрудоспособность
Временная |
Стойкая |
|
По характеру |
По виду |
Инвалидность |
Частичная Полная |
|
I гр. II гр. III гр. |
Если изменения в состоянии здоровья носят временный, обратимый характер и в ближайшее время ожидается выздоровление или значительное улучшение, а также восстановление трудоспособности, то такой вид нетрудоспособности считается временным. Временная нетрудоспособность по характеру подразделяется на полную или частичную.
Полная нетрудоспособность — это когда человек вследствие заболевания не может и не должен выполнять никакой работы и нуждается в специальном лечебном режиме.
Частичная нетрудоспособность — это нетрудоспособность в своей профессии при сохранении способности выполнения другой работы. Если человек может работать в облегченных условиях или выполнять меньший объем работы, то он считается частично утратившим трудоспособность.
При экспертизе нетрудоспособности врачу иногда приходится встречаться с проявлениями аггравации и симуляции.
Аггравация (aggravatio; латин. , aggravo,aggravatum — отягощать, ухудшать) — преувеличение больным симптомов действительно имеющегося заболевания. Энциклопедический словарь медицинских терминов. Изд. 1-е. М., 1982. Т. 1. С. 23.
При активной аггравации больной принимает меры к ухудшению состояния своего здоровья или затягиванию болезни. При пассивной аггравации он ограничивается преувеличением отдельных симптомов, но не сопровождает их действиями, мешающими проведению лечения.
Патологическая аггравация характерна для психических больных (истерии, психопатии и т. п.), являясь одним из проявлений этих болезней.
Симуляция (латин. simulatio — «притворство») — имитация человеком симптомов болезни, которой у него нет.
Трудности начального периода экспертизы трудоспособности (освобождение больного от работы) значительно уступают трудностям ее заключительного момента — выписки выздоровевшего на работу.
Врач имеет право выдавать листок нетрудоспособности до полного выздоровления больного или же до момента, когда явственно проступают признаки стойкой нетрудоспособности. Однако не существует таких объективных признаков, по которым можно было бы точно установить, когда же именно окончилась нетрудоспособность и полностью восстановилась трудоспособность. Здесь всегда возможны колебания в 1—2 дня и правильное решение вопроса требует высокой квалификации врача. Нельзя в порядке «перестраховки» предоставлять больному лишние дни освобождения от работы и в то же время недопустимо выписывать больного на работу до того, как он поправился.
Не меньшие трудности возникают при установлении момента перехода временной нетрудоспособности в постоянную.
Вверх
Документы, удостоверяющие временную нетрудоспособность и подтверждающие временное освобождение от работы (учебы)
Документами, удостоверяющими временную нетрудоспособность и подтверждающими временное освобождение от работы (учебы), является листок нетрудоспособности (больничный лист) и, в отдельных случаях, справки, установленной или произвольной формы.
Функции листка нетрудоспособности:
* юридическая — удостоверяет право на освобождение от работы на определенный срок;
* статистическая — является учетным документом для составления отчета и анализа заболеваемости с временной утратой трудоспособности;
* финансовая — это документ, который дает право на получение пособия по социальному страхованию в соответствии с действующим законодательством.
Функции справки:
* юридическая
* статистическая.
Бланки листков нетрудоспособности являются документами строгой отчетности. Храниться они должны в несгораемых шкафах в помещениях, которые в нерабочее время должны опечатываться.
Все органы здравоохранения и лечебнопрофилактические учреждения обязаны вести точный количественный учет наличия, прихода и расхода бланков листков нетрудоспособности.
Порядок учета и хранения листков нетрудоспособности устанавливается Минздравом России по согласованию с Фондом социального страхования Российской Федерации.
При утрате листка нетрудоспособности выдается дубликат тем учреждением, которое выдало листок нетрудоспособности, по предъявлении справки с места работы о том, что данное время пособием не оплачено.
Листки нетрудоспособности выдаются больным и пациентам при предъявлении ими документа, удостоверяющего их личность.
Предъявление полиса обязательного медицинского страхования не обязательно.
Существует два пути выдачи листков нетрудоспособности: централизованный и децентрализованный.
Централизованный путь выдачи листка нетрудоспособности чаще встречается в крупных поликлиниках, где для оформления бланка листка нетрудоспособности в регистратуре или в отдельном кабинете находится медицинская сестра, которая на основании справки (талона) врача выписывает листок нетрудоспособности и регистрирует выдачу его в «Книге регистрации листков нетрудоспособности» (ф № 036/у).
При децентрализованной системе выдачи листка нетрудоспособности документ выписывается самим врачом, который получает под отчет бланки листков нетрудоспособности под расписку от лиц, назначенных главным врачом и ответственных за их хранение. Врачи обязаны отчитываться в израсходовании листков нетрудоспособности путем сдачи корешков ранее полученных бланков. За сохранность полученных бланков листков нетрудоспособности врачи несут личную ответственность.
Выдача и продление документа, удостоверяющего временную нетрудоспособность, осуществляется врачом после личного осмотра и подтверждается записью, обосновывающей временное освобождение от работы, в медицинской документации.
Все графы листка нетрудоспособности заполняются четким почерком, без ошибок и исправлений, чернилами или пастой в соответствии с инструктивным указанием. Диагноз заболевания, с целью соблюдения врачебной тайны, вносится с согласия пациента, а в случае его несогласия указывается только причина нетрудоспособности (заболевание, уход за ребенком и т. д.).
Исключение (в соответствии с письмом Министерства здравоохранения РФ и Фонда социального страхования РФ Л/о 2510/1315-95-27 от 18.05.95 в порядке исключения, до конца 1997 з.) в листах нетрудоспособности проставляется шифр при следующих случаях нетрудоспособности:
* травмы и отравления при несчастных случаях на производстве;
* травмы и отравления по пути на работу и с работы при выполнении общественных обязанностей, долга гражданина РФ и другие;
* травмы и отравления в быту;
* аборты;
* освобождение от работы в связи с карантином и бактерионосительством;
В листках нетрудоспособности, выданных клиниками и стационарами протезноортопедических организаций системы Министерства труда и социального развития Российской Федерации, в графе «вид нетрудоспособности» делается запись: «протезирование» или «медикосоциальная экспертиза».
В случае прерывания беременности по медицинским показаниям в листке нетрудоспособности в графе «вид нетрудоспособности» делается "запись «нетрудоспособна по медицинским показаниям».
В графе «режим» врач указывает режим, который способствовал бы быстрейшему выздоровлению больного и возвращению его к труду. Можно рекомендовать следующие режимы:
* свободный, который назначается в двух случаях: при дополнительном отпуске туберкулезным больным или при декретном отпуске (дородовом и послеродовом);
* больничный назначается при лечении в стационаре;
* постельный — при невозможности посещать поликлинику;
* постельный с посещением поликлиники — при таком режиме больной должен в основном находиться в постели, но в определенные дни и часы может посещать поликлинику;
* санаторно-курортный — при лечении в санаториях, профилакториях, пансионатах;
* амбулаторный;
* по уходу за больным.
В графе «отметки о нарушении режима» врачом делается запись в следующих случаях:
* при появлении больного в состоянии алкогольного опьянения;
* при неявке без уважительных причин в установленный срок на прием к врачу, на кпинико-экспертную комиссию (КЭК) или медико-социальную экспертизу (МСЭ);
* при установлении симуляции или активной аггравации;
* при выезде в другую местность без разрешения КЭК и без направления лечебного учреждения;
* при нарушении режима, предписанного врачом.
Отказ от операции или от госпитализации не может считаться нарушением режима.
При выдаче в связи с заболеванием или травмой листка нетрудоспособности работникам, для которых обязательны предварительные и периодические медицинские осмотры, выдается также и медицинское заключение с указанием диагноза заболевания и проведенных обследований и лечения для представления в здравпункты или медицинские учреждения, обеспечивающие экспертизу профессиональной пригодности (периодические медицинские осмотры) утвержденных категорий работающих.
При привлечении больных хроническим алкоголизмом, наркоманией или токсикоманией в период стационарного лечения к труду в учреждениях и организациях, в листке нетрудоспособности в графе «вид нетрудоспособности» указываются сроки работы («работал с... по...»).
Констатация факта опьянения осуществляется в соответствии с приказом Минздрава СССР № 694 от 08.09.88 «О мерах по дальнейшему совершенствованию медицинского освидетельствования для установления факта употребления алкоголя и состояния опьянения» и «Временной инструкцией о порядке медицинского освидетельствования для установления факта употребления алкоголя и состояния опьянения» № 06-14/33-14 от 01.09.88: объективные клинические признаки опьянения и результаты лабораторных исследований фиксируются в «Протоколе медицинского освидетельствования для установления факта употребления алкоголя и состояния опьянения», заключение о состоянии обследуемого и номер протокола записываются в первичных медицинских документах, заполняются графы журнала регистрации случаев освидетельствования. В листке нетрудоспособности в графе «вид нетрудоспособности» лечащим врачом и заведующим отделением или членом кпинико-экспертной комиссии (не менее двух подписей, кроме случаев выдачи листков нетрудоспособности средними медицинскими работниками) производится соответствующая запись с указанием даты.
Листки нетрудоспособности выдаются:
* гражданам России, иностранным гражданам, в том числе гражданам государств — членов СНГ, лицам без гражданства, беженцам и вынужденным переселенцам, работающим на предприятиях, в организациях и учреждениях России независимо от их форм собственности;
* в соответствии с Соглашением «О порядке оказания медицинской помощи гражданам государств — участников Содружества Независимых Государств», подписанным 28.02.96 г. в Москве, гражданам государств Содружества, не работающим на предприятиях, в организациях и учреждениях Российской Федерации, в случаях заболеваний и травм, возникших в период пребывания на территории Российской Федерации, в установленном порядке выдаются выписка из истории болезни и листок нетрудоспособности, который в последующем обменивается лечебно-профилактическим учреждением по месту постоянного жительства на документ, удостоверяющий временную нетрудоспособность, образца, имеющего
хождение в данной стране. Иностранным гражданам других государств выдается выписка из истории болезни с указанием сроков временной утраты трудоспособности;
* гражданам, у которых нетрудоспособность или отпуск по беременности и родам наступили в течение месячного срока после увольнения с работы по уважительным причинам;
* гражданам, признанным безработными и состоящими на учете в территориальных органах труда и занятости населения;
* бывшим военнослужащим, уволенным со срочной службы из Вооруженных Сил России при наступлении нетрудоспособности в течение месяца после увольнения;
* при оказании медицинской помощи в рамках договоров с гражданами или организациями (на платной основе) листок нетрудоспособности выдается на общих основаниях в установленном порядке.
Листки нетрудоспособности не выдаются:
* не работающим;
* при наступлении нетрудоспособности в период отпуска без сохранения содержания;
* при протезировании в амбулаторно-поликлинических условиях;
* по уходу за больным членом семьи во время очередного отпуска;
* на период проведения периодических медицинских осмотров в отделениях профпатологии больниц и клиник НИИ гигиены труда и профзаболеваний.
Листки нетрудоспособности выдаются нуждающимся при обращении их:
* по месту работы — врачами прикрепленных к предприятию лечебных учреждений (амбулаторий, поликлиник) или медико-санитарных частей;
* по месту жительства: врачами амбулаторий, поликлиник, больниц;
* при обращении в специализированные учреждения: врачами туберкулезных, психиатрических, кожно-венерических, онкологических диспансеров, стоматологических поликлиник и др.
Право на выдачу листков нетрудоспособности (справок) имеют:
лечащие врачи государственной, муниципальной и частной системы здравоохранения на основании лицензии на проведение экспертизы временной нетрудоспособности. Врачи, занимающиеся частной медицинской практикой вне учреждения здравоохранения, для получения указанной лицензии должны иметь удостоверение (свидетельство) об окончании курса повышения квалификации по экспертизе временной нетрудоспособности.
Право выдачи листков нетрудоспособности (справок) имеют также лечащие врачи туберкулезных санаториев и (по согласованию с Министерством социальной защиты населения Российской Федерации) клиник научно-исследовательских институтов протезирования, протезостроения, медико-социальной экспертизы, Центров реабилитации, осуществляющих протезирование опорно-двигательного аппарата, и стационаров протезно-ортопедических организаций системы Минсоцзащиты России на основа-нии лицензии на проведение экспертизы временной нетрудоспособности.
В отдельных случаях (в местах, где нет лечащих врачей), по решению местных органов управления здравоохранением, выдача листков нетрудоспособности (справок) гражданам может быть разрешена медицинскому работнику со средним медицинским образованием в том случае, если он ведет самостоятельный лечебный прием. Правильность выдачи фельдшером листка нетрудоспособности и назначенного лечения контролируется заведующим врачебным участком.
Не имеют права на выдачу документов, удостоверяющих временную нетрудоспособность, медицинские работники:
* станций (отделений) скорой медицинской помощи;
* станций переливания крови;
* учреждений судебно-медицинской экспертизы;
* бальнеогрязелечебниц и городских курортных водогрязелечебниц;
* туристических баз;
* учреждений санэпиднадзора;
* врачи приемных отделений больниц;
* врачи врачебно-физкультурных диспансеров, не имеющих стационаров.
2. Контроль за соблюдением правильности
выдачи листков (справок) нетрудоспособности и сводка сведений о причинах временной нетрудоспособности
В государственных, муниципальных, частных лечебно-профилактических учреждениях, а также частно практикующими врачами осуществляется в пределах своей компетенции органом управления здравоохранения соответствующего уровня, профессиональной медицинской ассоциацией, исполнительным органом Фонда социального страхования России.
В осуществлении контроля могут участвовать комиссии (комитеты, бюро) по аккредитации и лицензированию медицинской и фармацевтической деятельности и подразделения территориальных фондов обязательного медицинского страхования, страховые медицинские организации.
С 1996 г. Министерством здравоохранения РФ введена новая учетная форма № 025-9/у-96 «Талон на законченный случай временной нетрудоспособности» (Приказ министра здравоохранения РФ от 28.10.96 г. № 366).
Министерство здравоохранения Российской Федерации (наименование учреждения)
Талон на законченный случай временной нетрудоспособности
1. Фамилия, имя, отчество
2. Пол: мужской, женский
3. Дата рождения .
4. Домашний адрес
5. Место работы
6. Заключительный диагноз
7. Шифр заболевания __________________
8. Общее число дней нетрудоспособности по данному случаю
«Талон на законченный случай временной нетрудоспособности» — форма № 025-9/у-96 заполняется врачом при завершении случая временной нетрудоспособности по «Медицинской карте амбулаторного больного» — ф. 025/у, «Медицинской карте студента вуза, учащегося среднего специального заведения» — ф. 025-3/у, «История развития ребенка» — ф. 112/у, «Медицинская карта больного венерическим заболеванием» — ф. 065/у, «Медицинская карта больного грибковым заболеванием» — ф. 065-1/у, «Медицинская карта больного туберкулезом» — ф. 081/у, «Индивидуальная карта беременной и родильницы» — ф. 111/у и прочей утвержденной Минздравом медицинской документации, в которой регистрируется случай временной нетрудоспособности. Порядок заполнения:
— в строке 1 — «Фамилия, имя, отчество» — записываются полностью фамилия, имя, отчество пациента;
— в строке 2 — «Пол» подчеркивается «мужской», «женский», соответственно;
— в строке 3 — «Дата рождения» — указывается число, месяц, год рождения пациента;
— в строке 4 — «Домашний адрес» — указывается адрес места жительства (прописка) пациента;
— в строке 5 — «Место работы» — указывается название предприятия, где работает пациент;
— в строке 6 — «Заключительный диагноз» — проставляется диагноз основного заболевания (травмы и др.), послужившего основной причиной временной нетрудоспособности;
— в строке 7 — «Шифр заболевания» — проставляется шифр диагноза основного заболевания по МКБ-10 Междунaроднaя стaтистическaя клaссификaция болезней и проблем, связaнных со здоровьем .
При определении основного заболевания следует руководствоваться следующими правилами:
а) при наличии нескольких диагнозов, имеющих между собой причинную связь, основным следует считать диагноз болезни, являющийся причиной остальных заболеваний, указанных в заключительном диагнозе;
б) при двух и более независимых заболеваниях основным считается наиболее тяжелое и длительное;
в) если среди заболеваний указано инфекционное, то его считают основным, а из двух инфекционных — эпидемическое;
г) при хирургическом лечении шифруют заболевание, послужившее поводом для операции;
— в строке 8 — «Общее число дней нетрудоспособности по данному случаю» — включается суммарное число дней нетрудоспособности больного на всех больничных листах по данному случаю временной нетрудоспособности независимо от того, какими учреждениями они были выданы.
Сводка «Талонов на законченный случай временной нетрудоспособности» позволяет составить годовую форму № 16-ВН (утвержденную постановлением Роскомстата России от 25.07.96 г. № 82) «Сведения о причинах временной нетрудоспособности за 199_ г.».
На основании отчетной формы № 16-ВН осуществляется анализ уровня и структуры временной нетрудоспособности как в разрезе отдельных лечебно-профилактических учреждений, так и различных административных территорий.
Вверх
3. Порядок выдачи листка нетрудоспособности (справки) при заболеваниях, травмах, аборте
3.1. Листок нетрудоспособности выдается состоящему на работе больному на срок от начала заболевания до восстановления трудоспособности или наступления стойкой нетрудоспособности (инвалидности).
3.2. При операции прерывания беременности листок нетрудоспособности выдается с первого дня на весь срок нетрудоспособности, но не менее 3 дней, в том числе и при миниаборте.
3.3. При заболеваниях и травмах лечащий врач выдает листок нетрудоспособности единовременно на срок до 10 календарных дней и продлевает его единолично на срок до 30 календарных дней, с учетом утвержденных Минздравом России ориентировочных сроков временной нетрудоспособности при различных заболеваниях и травмах.
3.4. Врачи, занимающиеся частной медицинской практикой вне лечебно-профилактического учреждения и имеющие право выдавать документы, удостоверяющие временную нетрудоспособность, могут выдавать их на срок не более 30 дней.
3.5. В особых условиях (в отдаленных районах сельской местности, Крайнего Севера и т. п.), по решению местных органов управления здравоохранения, выдача листков нетрудоспособностиможет быть разрешена лечащему врачу до полного восстановления нетрудоспособности или отправления его на медико-социальную экспертизу.
3.6. Средний медицинский работник, имеющий право выдавать листки нетрудоспособности, единолично и единовременно выдает его на срок до 5 дней и продлевает до 10 дней. В исключительных случаях, после консультации с врачом ближнего лечебно-профилактического учреждения — сроком до 30 дней.
3.7. При сроках временной утраты трудоспособности более 30 дней решение вопроса дальнейшего лечения и продления листка нетрудоспособности осуществляется клинико-экспертной комиссией (КЭК), назначаемой руководителем медицинского учреждения.
3.8. Продление листка нетрудоспособности частнопрактикующими врачами в этих случаях осуществляется в порядке, определяемом Министерством здравоохранения России совместно с Фондом социального страхования России.
3.9. По решению КЭК, при благоприятном клиническом и трудовом прогнозе, листок нетрудоспособности может быть продлен до полного восстановления трудоспособности, но на срок не более 10 месяцев, в отдельных случаях (травмы, состояние после реконструктивных операций, туберкулеза) — не более 12 месяцев, с периодичностью продления комиссией не реже, чем через 30 дней.
3.10. В случае, когда гражданин был признан инвалидом 3-й группы (1-й или 2-й группы с трудовыми рекомендациями), но заболел вновь, не успев приступить к работе, при благоприятном клиническом и трудовом прогнозе листок нетрудоспособности выдается и продлевается на общих основаниях (пособие по временной нетрудоспособности работающим инвалидам в соответствии с Указом Президента Российской Федерации от 02.10.92 № 1157 «О дополнительных мерах государственной поддержки инвалидов» выдается до 4 месяцев подряд или до 5 месяцев в календарном году).
При заболеваниях (травмах) листок нетрудоспособности выдается в день установления нетрудоспособности, включая праздничные и выходные дни. Не допускается его выдача за прошедшие дни, когда больной не был освидетельствован врачом. Гражданам, направленным здравпунктом в лечебно-профилактическое учреждение и признанным нетрудоспособными, листок нетрудоспособности выдается с момента обращения в здравпункт.
При сменном характере работы пациента, если на момент обращения за медицинской помощью на станции скорой помощи или в приемные отделения больниц пациент был нетрудоспособен, на основании вышеуказанной справки врачом травматологического пункта (травматологической поликлиники) или поликлиники по месту постоянного наблюдения пациента выдается листок нетрудоспособности за прошедший период на дни, когда по сменному графику он должен был выйти на работу, но не более 3 дней. По показаниям листок нетрудоспособности продлевается в установленном порядке.
В исключительных случаях листок нетрудоспособности может быть выдан за прошедший период по решению клинико-экспертной комиссии.
Гражданам, обратившимся за медицинской помощью в конце рабочего дня, листок нетрудоспособности, при их согласии, выдается со следующего календарного дня.
Гражданам, нуждающимся в лечении в специализированных лечебно-профилактических учреждениях, лечащие врачи выдают листок нетрудоспособности с последующим направлением в учреждения соответствующего профиля для продления лечения.
При выписке из стационара листки нетрудоспособности выдаются за все время лечения в стационаре, для иногородних с учетом дней проезда к месту жительства, в день выписки. Запись в листке нетрудоспособности делается одной строкой за двумя подписями: лечащего врача и заведующего отделением. При необходимости врач стационара может продлить листок нетрудоспособности на срок до первого обращения в поликпинику или вызова врача на дом, но не более, чем на 10 дней, считая со дня выписки из стационара.
При длительной утрате трудоспособности лечащий врач по желанию больного обязан «закрыть» листок нетрудоспособности, приурочивая это ко дню заработной платы, и выдать «продолжение».
Документ, удостоверяющий временную нетрудоспособность, выдается и закрывается, как правило, в одном лечебно-профилактическом учреждении и при показаниях может быть продлен в других.
Гражданам, находящимся вне постоянного места жительства (командировка, отпуск и т. п.), листок нетрудоспособности выдается (продлевается) лечащим врачом, установившим факт нетрудоспособности, с разрешения администрации лечебно-профилактического учреждения, с учетом дней, необходимых для проезда к месту жительства. На такой листок нетрудоспособности ставится гербовая (круглая) печать лечебно-профилактического учреждения.
При выезде временно нетрудоспособного, имеющего листок нетрудоспособности с места постоянного жительства, продление его в другом месте разрешается только при наличии заключения лечащего и главного врача или КЭК о возможности выезда.
Документы, подтверждающие временную утрату трудоспособности российских граждан в период их пребывания за границей, по возвращении подлежат замене на листок нетрудоспособности лечащим врачом с утверждением его администрацией лечебно-профилактического учреждения.
В случае, когда заболевание или травма, ставшие причиной временной нетрудоспособности, явились следствием алкогольного, наркотического, ненаркотического опьянения, листок нетрудоспособности выдается с соответствующей отметкой о факте опьянения в истории болезни (амбулаторной карте) и в листке нетрудоспособности.
При временной нетрудоспособности женщин, находящихся в отпуске по уходу за ребенком, или лиц, осуществляющих уход за ребенком, которые работают на условиях неполного рабочего дня или на дому, листок нетрудоспособности выдается на общих основаниях.
Гражданам, направленным по решению суда на судебно-медицинскую или судебно-психиатрическую экспертизу, признанным нетрудоспособными, листок нетрудоспособности выдается со дня поступления на экспертизу.
При амбулаторном лечении больных на период проведения инвазивных методов обследования и лечения (эндоскопические исследования с биопсией, химиотерапией по интермиттирующему методу, гемодиализ и т. п.) листок нетрудоспособности, по решению КЭК, может выдаваться прерывисто, на дни явки в лечебное учреждение. В этих случаях в листке нетрудоспособности указываются дни проведения процедур и освобождение от работы производится только на эти дни.
При наступлении временной нетрудоспособности в период отпуска без сохранения содержания, отпуска по беременности и родам, в частично оплачиваемом отпуске по уходу за ребенком листок нетрудоспособности выдается со дня окончания указанных отпусков в случае продолжающейся нетрудоспособности.
При временной нетрудоспособности, возникшей в период ежегодного очередного отпуска, в том числе при санаторно-курортном лечении, листок нетрудоспособности выдается в порядке, предусмотренном Инструкцией.
Гражданам, самостоятельно обращающимся за консультативной помощью, проходящим исследования в амбулаторно-поликлинических и стационарных учреждениях по направлению военных комиссариатов, следственных органов, прокуратуры и суда, выдаются справки произвольной формы.
В случае заболевания студентов и учащихся средних и высших учебных заведений, для освобождения их от учебы, выдается справка установленной формы.
2. Рождаемость и фертильность: методика изучения, общие и специальные показатели.
Рожда́емость — демографический термин, характеризующий отношение количества рождений за определённый период на 1000 жителей.
Рождаемость и фертильность
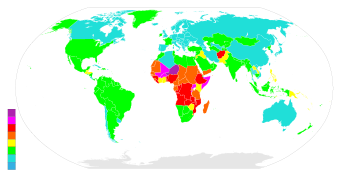
![]()
Карта мира по среднему количеству детей рожденных женщиной в течение жизни, с учетом средних показателей для женщин всех возрастов в 2005—2010.[1]
7-8 детей 6-7 детей 5-6 детей 4-5 детей |
3-4 детей 2-3 детей 1-2 детей 0-1 детей |
Следует различать рождаемость и фертильность — среднее количество детей, рождённых женщиной за жизнь, с учетом средних показателей для женщин всех возрастов. Например, если в обществе (стране) высока доля женщин, рожающих своего первого ребенка, то будет наблюдаться высокая рождаемость. Однако, если этот ребенок так и останется единственным, то фертильность может так и остаться на низком уровне, в том числе и ниже уровня замещения поколений.
Мировые тенденции рождаемости
малодетность (среднее количество детей, рождённых женщиной за жизнь, снижается)[источник?]
высокая доля внебрачных рождений[источник?] (в Великобритании и Франции — 30 %. В Дании — 40 %)
в сельских поселениях рождаемость несколько выше, чем в городах
высокий средний возраст первого рождения
отказ от рождений, контрацепция, аборты, воздержание[источник?]
слабая связь между членами некоторых семей
Спад рождаемости
Мировые исторические и предсказанные коэффициенты рождаемости (1950—2050) UN, medium variant, 2008 rev.[2] |
|||
Годы |
КР |
Годы |
КР |
1950-1955 |
37.2 |
2000-2005 |
21.2 |
1955-1960 |
35.3 |
2005-2010 |
20.3 |
1960-1965 |
34.9 |
2010-2015 |
19.4 |
1965-1970 |
33.4 |
2015-2020 |
18.2 |
1970-1975 |
30.8 |
2020-2025 |
16.9 |
1975-1980 |
28.4 |
2025-2030 |
15.8 |
1980-1985 |
27.9 |
2030-2035 |
15.0 |
1985-1990 |
27.3 |
2035-2040 |
14.5 |
1990-1995 |
24.7 |
2040-2045 |
14.0 |
1995-2000 |
22.5 |
2045-2050 |
13.4 |
В большинстве промышленно развитых стран мира негативные социально-демографические тенденции (спад рождаемости и рост нестабильности семейных связей) усилились в конце 1960-х — середине 1970-х годов. Падение рождаемости является одной из долгосрочных, фундаментальных проблем для всех постиндустриальных стран, включая Россию. Депопуляция и снижение доли работоспособного населения может привести к развалу пенсионной системы и социального обеспечения во многих развитых странах, что, в свою очередь, создаст острейшие политические и экономические проблемы.
Вместе с тем, странам Северо-Западной Европы удалось за последние 20 лет добиться стабилизации уровня рождаемости,[3] но все равносуммарный коэффициент рождаемости в этих странах остается ниже 2,1 ребенка на женщину, необходимого для простого замещения поколений.[4]Это показывает, что при условии разработки грамотной демографической политики кризис рождаемости вполне может быть преодолен и в других развитых странах.
Некоторые исследователи обращают внимание на то, что ни в одной стране мира не удалось экономическими мерами добиться стабильного роста или хотя бы поддержания рождаемости в течение длительного периода (более 20 лет).
Фертильность
(лат fertihs - плодородный), способность зрелого организма производить потомство. Чаще всего отсутствие потомства у супружеской пары обусловлено бесплодием одного из супругов. По данным ВОЗ, за последние 2-3 десятилетия во всех странах мира наряду с низкой рождаемостью наблюдается увеличение числа бесплодных браков, причиной которых в 40- 50% случаев является патология репродуктивной системы у одного из супругов. Кроме бесплодия, которое нуждается в лечении, в редких случаях причиной нарушения фертильности могут быть чрезмерно частые половые акты, приводящие к резкому снижению концентрации сперматозоидов и преобладанию в эякуляте их незрелых форм, из-за чего вероятность оплодотворения снижается, практикование продленных, прерванных, неполных половых актов, что со временем приводит к нарушению копулятивной и репродуктивной функции и др. Предпосылками нормального зачатия служат ведение половой жизни без предохранения от беременности, соблюдение физиологического ритма половых общений, отсутствие сексуальных расстройств, воздержание от употребления алкогольных напитков в период половой жизни, предусматривающей зачатие, предупреждение и устранение воспалительных заболеваний половых органов, недопустимость вредных химических и физических воздействий на организм. При нарушении фертильности проводится тщательное обследование супружеской пары и, исходя из причин, препятствующих нормальному зачатию, выбирается оптимальный путь получения потомства, вплоть до искусственного осеменения женщины.
В демографии этим термином часто обозначают репродуктивную способность женщины, или способность женщины к деторождению. Для количественного выражения этой характеристики в популяционном масштабе используют суммарный коэффициент рождаемости.
[Править]Репродуктивный возраст
Репродуктивный возраст (не рекомендуется говорить «детородный» или «фертильный» возраст) — период в жизни женщины, в течение которого она способна к вынашиванию и рождению ребенка. В демографии фертильный возраст принимается 15—49 лет (в странах с низкой рождаемостью может приниматься 15—44 года). [7]
3. Вычислите показатель «качества врачебной диагностики». Оцените и проанализируйте данный показатель.
Нозологическая форма |
Диагноз поликлиники |
Диагноз стационара |
Корь |
222 |
220 |
Скарлатина |
1950 |
1924 |
Краснуха |
171 |
140 |
4.Определите необходимое число наблюдений для установления среднего возраста женщин, впервые вступающих в брак в городе Н. При доверительной вероятности 95%, величине допустимой ошибки средней арифметической m= + 0,5 года и среднего квадратического отклонения 2,5.
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 10
1. Основы менеджмента в здравоохранении. Характеристика и функции уровней управления в здравоохранении.
Функции менеджмента. Каждый человек, выполняет как минимум, одну из функций управления. В зависимости от того, сколько функций выполняет человек, он занимает более высокий уровень руководящей лестницы:
Технические операции - непосредственно производство. Для медицинского учреждения - диагностика, лечение, профилактика, экспертиза, уход за больными и др.
Коммерческая функция: покупка, продажа, обмен.
Финансовые операции - привлечение средств и распоряжение ими для осуществления деятельности.
Страховые - страхование и охрана имущества и лиц.
Учетные - бухгалтерия, учет, статистика и др.
Административные - перспективное программно-целевое планирование, организация, координация, распорядительные функции и контроль.
Целями управления могут быть: новаторские, решение, проблем, реализация конкретных обязанностей, самосовершенствование.
Целям и функциям управления соответствует определенная установка (техническая, коммерческая, административная, финансовая, учетная, страховая). Каждая установка ориентируется на группу качеств и знаний, определяемых такими параметрами, как физическое здоровье, умственные способности (рассудительность, гибкость ума, уровень кругозора), нравственные качества (энергия, сознание ответственности, чувство долга, чувство достоинства, доброта, тактичность, честность), специальные (профессиональные) знания и опыт работы.
Процесс управления включает: планирование, организацию, распорядительность, координацию, контроль, анализ, оценку эффективности, принятие решения, подбор персонала, мотивацию и оптимизацию индивидуальной деятельности, представительство и ведение переговоров и сделок.
Алгоритм (последовательность управленческих решений:
Постановка цели и задачи (программно-целевое планирование).
Сбор необходимой информации.
Моделирование и предварительная экспертиза возможных решений;
Принятие управленческого решения;
Организация исполнения;
Контроль исполнения;
Оценка эффективности и корректировка результатов;
На эффективность управленческих решений влияет ряд факторов, среди которых компетентность, информационное обеспечение, взвешенность решения, своевременность акта управления. Менеджмент рассматривается в виде оптимизации технологических решений и психологических установок.
Среди факторов, мешающих развитию индивидуальных качеств у специалистов - менеджеров, можно выделить:
отсутствие личных ценностных ориентаций;
отсутствие личной заинтересованности;
недостаточная профессиональная квалификация;
неумение влиять на людей;
неумение самосовершенствоваться;
неумение владеть собой;
рвачество;
отсутствие чувства долга;
необязательность;
неорганизованность;
нечестность;
неумение подчинять личные интересы задачам и установкам групповым, коллективным и др.
Для эффективного управления важны мотивация (заинтересованная деятельность и приверженность персонала), сочетание производственных, физиологических и психологических ориентиров. Среди качественных способов воздействия на коллектив в менеджменте важную роль играет стиль лидерства (совокупность методов управления и психология управления). Существует 6 основных стилей лидерства:
1. Директорский стиль, когда лидер руководствуется принципом "делай так, как я сказал", держит сотрудников под контролем и в качестве движущейся силы используется поощрение, наказание, инициативу.
2. Лидер - организатор - это строгий, но справедливый руководитель. Дает подчиненным ясные указания, воздействует убеждением, сообщает каждому свою оценку его качеств и достижений.
3. Личностный стиль, когда руководитель следует девизу "прежде всего люди, а дело - потом". Доверяет людям, ценит добрые отношения в коллективе. В качестве стимула обеспечивает сотрудникам дополнительные льготы, чувство комфортности, безопасности, спокойствия.
4. Демократический стиль, когда лидер придерживается принципа "один человек - один голос". Такой лидер побуждает сотрудников активно участвовать в принятии решений, каждого лично контролируется и побуждает к активным действиям.
5. Стремление задать темп работы. Лидер, стремящийся больше выполнять сам, берется за многие задания, много работает, предполагая, что остальные сотрудники последуют его примеру, предоставляет многим возможность самостоятельно планировать и работать.
6. Наставнический стиль, когда лидер руководствуется принципом "ты можешь это сделать". Лидер такого типа помогает членам "команды" и поощряет их работать лучше, давая им возможность личного развития.
В системе практического здравоохранения наиболее часто используется демократический стиль. Процесс управления любым учреждением протекает в определенной политической, социальной, экономической обстановке и изменения этих условиях влечет за собой изменений стиля управления.
Актуальные проблемы здоровья в современных условиях.
Важные документы:
1993г. приняты "Основы законодательства РФ об охране здоровья граждан" - один основных стратегических документов развития здравоохранения. Состоит из 12 разделов:
- общие положения: 4 статьи. Основное - охрана здоровья граждан - это совокупность мер политического, экономического, правового, социального, научно-медицинского и санитарно-гигиенического характера, направленного на сохранение здоровья граждан РФ. 2 статья - основные принципы: приоритет профилактических мер по охране здоровья граждан, доступность медико-социальной помощи, защищенность граждан в связи с утратой трудоспособности, ответственность органов власти, за обеспечение прав граждан.
- Компетенция в области охраны здоровья граждан РФ, республик в составе РФ, автономных округов, и пр. в этом разделе 5 статей, среди них: защита среды обитания, традиционного образа жизни, охрана детей, материнства, отцовства, детства; лицензирование медицинской и фармакологической службы; формирование целевых и региональных бюджетов здравоохранения.
- Организация охраны здоровья граждан РФ: полномочия высших органов, статья о финансировании охраны здоровья граждан; о муниципальном управлении.
- Права граждан в области охраны здоровья: гарантированный медицинский объем в рамках ОМС;
- Права отдельных группа населения: права семьи, беременных, несовершеннолетних, военнослужащих, инвалидов, заключенных. Статья о согласии на медицинского вмешательство.
- Права граждан при оказании медико-социальной помощи: право на информацию о состоянии здоровья.
- Медицинская деятельность по планированию семьи и регулированию репродукции человека.
- Обеспечение населения лекарствами и фармацевтическими препаратами.
- Экспертиза;
- Права и социальная защита медицинских работников; о врачебной тайне, право на занятие народной медициной и целительством, о сертификации деятельности; семейный врач.
- Международное сотрудничество.
- Ответственность за причинение вреда здоровью граждан: право на обжалование, на возмещение затрат и т.д.
Тема2: Менеджмент и маркетинг в современном здравоохранении.
Маркетинг - это комплексная деятельность специалистов по организации производства, сбыта продукции и реализации услуг, ориентированная на удовлетворение потребностей населения с учетом выявленного ранее спроса и возможной прибыли. В структуре маркетинга важным элементом является понятие потребности.
Потребность - это определенный вид нуждаемости (физиологической, социальной, личностно-потребительской) с учетом особенностей образа жизни, культурного уровня и психологической ориентации личности.
Запрос - это потребность, подкрепленная покупательской способностью.
Предложение (товар, удовлетворение потребности) - это услуги, предлагаемые с учетом покупательского спроса и стоимости.
Маркетинговые услуги позволяют реализовать товар (услугу) в тех случаях, когда определена потребность населения, когда услуга имеет преимущественное качество и удовлетворяющую обе стороны цену. Маркетинг может позволять реализовать услугу (товар) посредством обмена.
Сделка - коммерческий обмен ценностями между двумя сторонами. Условия сделки, помимо общего согласия, должны определяться законодательством.
Рынок - совокупность существующих и потенциальных покупателей товара (рынок товара, услуг, трудовых ресурсов и т.д.).
В связи с вышеизложенным маркетинг - это деятельность по производству и реализации товара (услуг), направленная на удовлетворение спроса и потребностей, с учетом качества и стоимости. Составными элементами рынка являются коммерческие банки, биржи труда, поставщики, клиенты, профсоюзы.
В здравоохранении рынок представлен учреждениями государственного здравоохранения. Кроме того, существуют: рынок пациентов; рынок идей; рынок фармакологической продукции; рынок медицинской техники; рынок предметов и услуг в области санитарии и гигиены; рынок услуг в области физической культуры; рынок системы медицинского образования; рынок медицинских услуг и нетрадиционных способов лечения и оздоровления; рынок медицинского страхования и др. Каждый из видов рынка подразделяется на сегменты и виды услуг, которые реализуют менеджеры и продавцы. Сегменты рынка определяются потребителям с учетом медико-географических особенностей, возрастно-половых, климатогеографических, психологических и других условий.
Рынок медицинских услуг - это совокупность медицинских технологий, изделий медицинской техники, методов организации медицинской деятельности, фармакологических средств, врачебного воздействия и профилактики. В плане маркетинга любого медицинского учреждения должны быть предусмотрены следующие вопросы:
Какова ситуация с наличием услуг (товара) среди определенной группы населения или на определенной территории?
Каков спрос на данный вид услуг (товар)?
Каковы производственные и транспортные затраты на изготовление и доставку товара (реализацию услуг), то есть себестоимость?
Какова потребительская стоимость товара (услуг) на местном рынке?
Какова покупательская способность населения?
Каковы выигрышные, предпочтительные стороны предлагаемой продукции (или услуг) по сравнению с существующими на рынке?
Имеются ли медицинские, маркетинговые, психологические и рекламные условия для воздействия на потребности?
Для медицинских услуг применяются: монопольные цены (устанавливаются производителем); номинальные цены с учетом себестоимости и минимальной прибыльности; оптовые цены (для организаций отпускается большое количество товара со значительной скидкой); розничные цены (в магазине) с учетом допустимых наценок и выгоды продающей организации (продавца); рыночные цены (равные розничным) (определяются группой продающих субъектов с учетом общей выгоды); скользящие цены (устанавливаются с учетом различных условий); твердые цены (определяются государством, ассоциациями потребителей, договорами).
Существуют специальные сокращенные названия цен. Так, например, "сиф" - цена (стоимость товара, включая стоимость перевозки до потребителя); фоб - цена доставки товара к потребителю; франко - цена, включающая стоимость товара, транспортные расходы, затраты на погрузку, охрану, хранение.
Одним из главных правил маркетинговой деятельности является многоканальность сбыта и реализации товара (услуг). Наличие многих групп потребителей разного пола, возраста, социального положения, заинтересованных в данном виде услуг, может поддерживаться на основе постоянного психологического воздействия на потребителя (реклама).
Медицинские услуг, как и любой товар, имеют свои стадии жизненного цикла, знание которых имеет важное значение в маркетинге:
Стадия введения услуги на рынок;
Стадия роста потребности;
Стадия зрелости и насыщения;
Стадия упадка потребности.
Существуют 3 типа маркетингового контроля: контроль исполнения годового плана, контроль прибыльности и контроль исполнения стратегических установок.
Медицинские учреждения при маркетинге медицинских услуг должны учитывать: возможности потребителя (количество, концентрация, платежеспособность, структура заболеваемости); возможности лечебного учреждения (оснащенность, состояние кадров, лицензирование услуг, фондовооруженность новой техникой, опыт коммерческой деятельности); качество, уровень и доступность медицинских услуг (набор услуг, их количество, дополнительные, желательные и обязательные услуг, возможности совершенствования и обновления услуг, их новизна, практический и медицинский эффект и др.); конкуренцию (количество аналогичных услуг, их качество и эффективность, оснащенность новейшей техникой, профессиональный уровень специалистов и их авторитет в других учреждениях).
Стратегия маркетинга (поведение на медицинском рынке) подразделяется на стратеги в отношении продукта (услуги) и стратегии в отношении рынка. Направлениями стратегии маркетинга для медицинских учреждений могут быть следующие:
Повышение качества потребительских свойств товара (услуги). Например, для центров ГСЭН - это использование приборов с высокой разрешающей способностью и высокой точностью для оценки состояния окружающей среды, экспресс-методик.
Надежность изделия, его гарантированное обслуживание и ремонт.
Престижность фирмы и закрепление ее в качестве лидера по данной услуге, производству.
Продажа товара (услуг) с сопутствующими нужными услугами.
Наличие новизны, повышающей узнаваемость продукта, улучшающей возможность использования и эстетическое восприятие, усиливающей эффективность и др.
Одним из видов маркетинговой стратегии в современном здравоохранении должна стать стратегия социально-этического маркетинга, которая предполагает ведение лечебно-профилактической деятельности, продажи товаров и услуг для отдельных специальных групп населения (пенсионеров, ветеранов войны и труда, блокадников, одиноких, малообеспеченных, многодетных, лиц с социально значимыми заболеваниями и др.). В коммерческой деятельности должна обязательно быть предусмотрена программ спонсорства, бесплатности, снижения цен, благотворительности, честности, этической направленности. Благоприятный имидж медицинской организации, ее искренняя благотворительность создают психологическое доверие и, в конечном счете - медицинский и экономический эффект.
Успешному осуществлению реформ в здравоохранении может способствовать внедрение принципов менеджмента и маркетинга, экономических и социально-психологических методов в управлении учреждениями здравоохранения. Важным является замена роли организатора, которая была типичной в условиях централизованного управления, на роль менеджера, управленца.
Менеджмент - это деятельность, направленная на совершенствование форм управления, повышение эффективности производства с помощью совокупности принципов, методов и средств, активизирующих трудовую деятельность, интеллект и мотивы поведения, как отдельных сотрудников, так и всего коллектива.
Управление возникает тогда, когда происходит объединение людей для совместного выполнения какой-либо деятельности. Управляющая сторона (субъект управления), управляемые - объекты управления (коллективы, отдельные работники). Основу управленческой деятельности составляет способы воздействия управляющих на объекты управления. Анализ управления определяется принципами, методами, функциями и целями управления.
Выделяют следующие принципы управления:
Организационные, координационные и оперативные, которые направлены на активизацию и усиление мотивации деятельности каждого сотрудника и всего коллектива. Среди них: власть и ответственность; единоначалие; единство руководства; централизация; линейное управление; порядок; стабильность; инициатива.
Принципы развития, направленные на оптимизацию взаимоотношений и повышение эффективности коллективной деятельности. Это - дисциплина, справедливость, подчинение индивидуальных интересов общим, кооперативный дух, постоянство персонала, вознаграждения и др.
Принципы повышения имиджа, авторитета, представительства учреждения.
Методы управления бывают организационно-распорядительные, экономико-хозяйственные, правовые и социально-психологические. К методам управления относят:
методы подкрепления и стимулирования;
методы регулирования поведения;
методы по оптимизации трудового процесса и роста ответственности сотрудников;
развитие инициативы сотрудников и повышение индивидуального мастерства.
Функции управления определяются уровнем системы управления. Система управления любого объекта имеет 3 уровня - стратегический, тактический и оперативный. На стратегическом уровне определяются цели и возможные результаты в перспективе. Тактический уровень позволяет оптимально определить конкретные задачи, организацию, поэтапное выполнение и контроль результатов. Оперативный уровень обеспечивает эффективное выполнение производственных процессов с оптимальным использованием имеющихся ресурсов. К этому уровню можно отнести учет, контроль и анализ деятельности уже функционирующих структур.
Среди функций управления главными являются следующие:
Технические операции - производство. Для медицинских учреждений к производственным функциям относятся диагностика, экспертиза, реабилитация, меры профилактики и др.
Коммерческие - покупка, продажа, обмен; для медицинских учреждений - это продажа отдельных видов медицинских услуг.
Финансовые операции - привлечение средств и распоряжение ими для осуществления деятельности.
Страховые - страхование и охрана имущества и лиц.
Учетные - бухгалтерия, учет, статистика и др.
Административные - перспективное программно-целевое планирование, организация, координация, распорядительные функции и контроль.
Целями управления могут быть: новаторские, решение, проблем, реализация конкретных обязанностей, самосовершенствование.
Целям и функциям управления соответствует определенная установка (техническая, коммерческая, административная, финансовая, учетная, страховая). Каждая установка ориентируется на группу качеств и знаний, определяемых такими параметрами, как физическое здоровье, умственные способности (рассудительность, гибкость ума, уровень кругозора), нравственные качества (энергия, сознание ответственности, чувство долга, чувство достоинства, доброта, тактичность, честность), специальные (профессиональные) знания и опыт работы.
Процесс управления включает: планирование, организацию, распорядительность, координацию, контроль, анализ, оценку эффективности, принятие решения, подбор персонала, мотивацию и оптимизацию индивидуальной деятельности, представительство и ведение переговоров и сделок.
Алгоритм (последовательность управленческих решений:
Постановка цели и задачи (программно-целевое планирование).
Сбор необходимой информации.
Моделирование и предварительная экспертиза возможных решений;
Принятие управленческого решения;
Организация исполнения;
Контроль исполнения;
Оценка эффективности и корректировка результатов;
Для эффективного управления важны мотивация (заинтересованная деятельность и приверженность персонала), сочетание производственных, физиологических и психологических ориентиров. Среди качественных способов воздействия на коллектив в менеджменте важную роль играет стиль лидерства (совокупность методов управления и психология управления). Существует 6 основных стилей лидерства:
Директорский стиль, когда лидер руководствуется принципом "делай так, как я сказал", держит сотрудников под контролем и в качестве движущейся силы используется поощрение, наказание, инициативу.
Лидер - организатор - это строгий, но справедливый руководитель. Дает подчиненным ясные указания, воздействует убеждением, сообщает каждому свою оценку его качеств и достижений.
Личностный стиль, когда руководитель следует девизу "прежде всего люди, а дело - потом". Доверяет людям, ценит добрые отношения в коллективе. В качестве стимула обеспечивает сотрудникам дополнительные льготы, чувство комфортности, безопасности, спокойствия.
Демократический стиль, когда лидер придерживается принципа "один человек - один голос". Такой лидер побуждает сотрудников активно участвовать в принятии решений, каждого лично контролируется и побуждает к активным действиям.
Стремление задать темп работы. Лидер, стремящийся больше выполнять сам, берется за многие задания, много работает, предполагая, что остальные сотрудники последуют его примеру, предоставляет многим возможность самостоятельно планировать и работать.
Наставнический стиль, когда лидер руководствуется принципом "ты можешь это сделать". Лидер такого типа помогает членам "команды" и поощряет их работать лучше, давая им возможность личного развития.
Успешно лидерство руководителя возможно при использовании различных стилей руководства.
2. Причины инвалидности. Группы инвалидности: критерии их определения, сроки переосвидетельствования.
Причины инвалидности
В настоящее время официальная статистика располагает надежными данными лишь о причинах первичной инвалидности взрослого населения (старше 16 лет). Перспектива получения соответствующих качественных данных в отношении детского населения связана с завершением работы по внедрению уже разработанной и апробированной соответствующей учетной и отчетной документации.
Половина всей первичной инвалидности взрослого населения обусловлена болезнями системы кровообращения, еще 10% - злокачественными новообразованиями, по 4-6% новых инвалидов ежегодно прибавляют болезни нервной системы, травмы, психические расстройства, болезни органов дыхания и болезни костно-мышечной системы (табл. 1)
Таблица 1. Первичная инвалидизация населения Российской Федерации в 1995 г. (на 10 000 населения)
Первично признано инвалидами |
Всего |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
Всего |
115,0 |
2,5 |
10,7 |
5,5 |
7,5 |
63,6 |
5,4 |
1,9 |
5,5 |
2,4 |
6,4 |
16-44 (женщины), 16-49 (мужчины) |
41,3 |
2,7 |
3,8 |
6,8 |
5,1 |
6,1 |
1,5 |
1,3 |
3,3 |
1,3 |
6,6 |
45-54 (женщины), 50-59 (мужчины) |
139,1 |
3,9 |
23,3 |
5,4 |
10,9 |
51,8 |
8,8 |
4,1 |
9,9 |
3,7 |
9,9 |
55 и старше (женщины), 60 и старше (мужчины) |
278,3 |
1,2 |
20,6 |
2,4 |
11,5 |
205,9 |
12,8 |
2,1 |
8,5 |
4,2 |
4,2 |
1 – Туберкулез 2 - Злокачественные новообразования 3 - Психические расстройства 4 - Болезни нервной системы и органов чувств 5 - Болезни системы кровообращения 6 - Болезни органов дыхания 7 - Болезни органов пищеварения 8 - Болезни костно-мышечной системы и соединительной ткани 9 - Болезни эндокринной системы 10 - Травмы
Ведущие причины инвалидности в значительной мере определяются возрастным составом инвалидов. Так, около 60% лиц, впервые признанных инвалидами, имели пенсионный возраст (мужчины – старше 60 лет, женщины – старше 55 лет). Доли “молодых” (16-44 года женщины, 16-49 лет мужчины) инвалидов и инвалидов предпенсионного возраста примерно одинаковы. В свою очередь, нозологический и возрастной состав инвалидов, определяют структуру инвалидности по тяжести. Подавляющее большинство инвалидов (около 70%) имеют вторую группу, доли инвалидов первой и третьей группы также примерно одинаковы.
Очевидно, что в различных возрастах ведущие причины инвалидности заметно различаются.
В возрастах до 45-50 лет спектр инвалидизирующих заболеваний достаточно широк. Первое по значимости место делят психические заболевания и травмы, давая примерно по 16% новых инвалидов в этой возрастной группе. Третье место занимают болезни системы кровообращения (14,8% “новых инвалидов”), четвертое – болезни нервной системы и органов чувств (12,4%), пятое – злокачественные новообразования (9,3%), шестое – болезни костно-мышечной системы и соединительной ткани (8,0%). Суммарно все шесть классов болезней являются причинами более 75% случаев инвалидности в возрастах до 45-50 лет.
В последнем предпенсионном десятилетии жизни (45-54 года для женщин, 55-59 лет – для мужчин) среди ведущих причин инвалидности на первое место выходят болезни системы кровообращения, дающие более 37% инвалидов этого возраста. На второе место выходят новообразования, ставшие причиной около 17% случаев инвалидности. Примерно равное значение (7-8%) имеют болезни нервной системы и органов чувств, болезни костно-мышечной системы и соединительной ткани, а также травмы. Суммарно эти пять классов болезней являются причинами более 75% случаев инвалидности в последнем предпенсионном десятилетии жизни.
Основной причиной инвалидности лиц пенсионного возраста являются болезни системы кровообращения, дающие около 75% случаев.
Таким образом, с возрастом спектр инвалидизирующих заболеваний существенно сужается и в нем постепенно выделяются ведущие причины, определяющие всю картину инвалидности.
Нозологическая специфика инвалидности в отдельных возрастах позволяет достаточно точно прогнозировать динамику основных причин инвалидности, опираясь на данные о тенденциях инвалидности как в целом, так и в отдельных возрастных группах. Как было отмечено выше, за последние 5 лет отмечался рост первичного выхода на инвалидность, затронувший, в основном, возрастные группы до 45-50 лет, что привело, естественно, к омоложению возрастного состава инвалидов. На этом фоне можно было ожидать роста инвалидности вследствие психических расстройств, болезней нервной системы, а также других причин, характерных для молодых возрастов. Также можно было рассчитывать, что затормозиться рост инвалидности вследствие злокачественных новообразований и болезней системы кровообращения. Фактическая динамика основных причин инвалидности полностью подтвердила эти предположения (рис. 1). Вместе с тем, важно подчеркнуть, что при существующих темпах роста инвалидности ранговые места отдельных причин и их вклад в общую картину инвалидности остаются достаточно стабильными.
Принято условно разделять ограничения функций по следующим категориям[6]:
нарушения статодинамической функции (двигательной),
нарушения функций кровообращения, дыхания, пищеварения, выделения, обмена веществ и энергии, внутренней секреции,
сенсорные (зрения, слуха, обоняния, осязания),
психические (восприятия, внимания, памяти, мышления, речи, эмоций, воли).
Определение 1 группы инвалидности
Критерием для определения первой группы инвалидности является социальная недостаточность, требующая социальной защиты или помощи, вследствие нарушения здоровья со стойким значительно выраженным расстройством функций организма, обусловленным заболеваниями, последствиями травм или дефектами, приводящими к резко выраженному ограничению одной из категории жизнедеятельности либо их сочетанию. Критерии установления 1 группы инвалидности:
неспособность к самообслуживанию или полная зависимость от других лиц;
неспособность к самостоятельному передвижению и полная зависимость от других лиц;
неспособность к ориентации (дезориентация);
неспособность к общению;
неспособность контролировать свое поведение.
Определение 2 группы инвалидности
Критерием для установления второй группы инвалидности является социальная недостаточность, требующая социальной защиты или помощи, вследствие нарушения здоровья со стойким выраженным расстройством функций организма, обусловленным заболеваниями, последствиями травм или дефектами, приводящими к выраженному ограничению одной из категорий жизнедеятельности либо их сочетанию. Показания к установлению 2 группы инвалидности:
способность к самообслуживанию с использованием вспомогательных средств и (или) с помощью других лиц;
способность к самостоятельному передвижению с использованием вспомогательных средств и (или) с помощью других лиц;
неспособность к трудовой деятельности или способность к выполнению трудовой деятельности в специально созданных условиях с использованием вспомогательных средств и (или) специально оборудованного рабочего места, с помощью других лиц;
неспособность к обучению или способность к обучению только в специальных учебных заведениях, или по специальным программам в домашних условиях;
способность ориентации во времени и в пространстве, требующая помощи других лиц;
способность к общению с использованием вспомогательных средств и (или) с помощью других лиц;
способность частично или полностью контролировать свое поведение только при помощи посторонних лиц.
[Определение 3 группы инвалидности
Критерием для определения третьей группы инвалидности является социальная недостаточность, требующая социальной защиты или помощи, вследствие нарушения здоровья со стойкими незначительно или умеренно выраженными расстройствами функций организма, обусловленными заболеваниями, последствиями травм или дефектами, приводящими к не резко или умеренно выраженному ограничению одной из категорий жизнедеятельности или их сочетание.
Показания для установления 3 группы инвалидности:
способность к самообслуживанию с использованием вспомогательных средств;
способность к самостоятельному передвижению при более длительной затрате времени, дробности выполнения и сокращении расстояния;
способность к обучению в учебных заведениях общего типа при соблюдении специального режима учебного процесса и (или) с использованием вспомогательных средств, с помощью других лиц (кроме обучающего персонала);
способность к выполнению трудовой деятельности при условии снижения квалификации или уменьшения объема производственной деятельности, невозможности выполнения работы по своей профессии;
способность к ориентации во времени и в пространстве при условии использования вспомогательных средств;
способность к общению, характеризующаяся снижением скорости, уменьшением объема усвоения, получения и передачи информации
Дети-инвалиды
К категории детей-инвалидов относятся дети до 16 лет, имеющие значительные ограничения жизнедеятельности, приводящие к социальной дезадаптации вследствие нарушений развития и роста ребенка, способностей к самообслуживанию, передвижению, ориентации, контроля за своим поведением, обучения, общения, трудовой деятельности в будущем. Больницы различного уровня (республиканские, краевые, центральные, районные, в т.ч. детские); специализированные больницы и отделения (неврологические, психиатрические, туберкулезные и др.); консультативно-диагностические центры после обследования и лечения могут рекомендовать установление ребенку инвалидности. Рекомендация фиксируется в "Истории развития ребенка" (форма № 112/у) и в "Медицинской карте амбулаторного, стационарного больного". Эти рекомендации учитываются при установлении ребенку инвалидности. Медицинская карта направляется в лечебное учреждение по месту постоянного проживания ребенка. Врачи-специалисты врачебно-консультативной комиссии лечебного учреждения по месту постоянного проживания ребенка оформляют медико-социальное заключение на ребенка-инвалида. Медико-социальное заключение оформляется при наличии у ребенка нарушений в состоянии здоровья и возникающем в результате этого ограничении его жизнедеятельности. Медико-социальное заключение на ребенка-инвалида оформляется в 2-х экземплярах:
первый экземпляр Заключения остается в выдавшем его учреждении;
второй экземпляр в трехдневный срок направляется в районный (городской) отдел социальной защиты населения по месту постоянного проживания ребенка. Родители или опекун ребенка-инвалида уведомляются о направлении медико-социального заключения в органы социальной защиты населения с целью назначения ребенку социальной пенсии по инвалидности.
В какие сроки проводится переосвидетельствование?
Инвалидность 1 группы |
1 раз в 2 года |
Инвалидность II группы |
1 раз в год |
Инвалидность III группы |
1 раз в год |
«Ребенок-инвалид» |
1 раз в течение срока, на который ребенку установлена категория «ребенок-инвалид» |
Переосвидетельствование инвалида может осуществляться заблаговременно, но не более чем за 2 месяца до истечения установленного срока инвалидности.
Переосвидетельствование инвалида ранее установленного срока проводится либо:
- по личному заявлению инвалида (заявлению его законного представителя);
- по направлению организации, оказывающей лечебно-профилактическую помощь, в связи с изменением состояния здоровья;
- при осуществлении главным бюро, Федеральным бюро контроля за решениями, принятыми соответственно бюро, главным бюро.
3. У служащей К., работающей поваром в детском саду, 2.03.2010 г. была выделена дизентерийная палочка. Оформить нетрудоспособность.
4.Оцените достоверность разности между относительными величинами если известно, что при изучении влияния анаболических гормонов при инфаркте миокарда на белковый обмен были получены следующие данные: общий белок до лечения (Р1) составил 74,4% + 1,7%, после лечения (Р2) 80,4% +1,2%. Оцените, имеется ли достоверное увеличение общего белка после лечения.
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 11
1. Основы маркетинга в здравоохранении. Современная концепция маркетинга в здравоохранении.
Функции менеджмента. Каждый человек, выполняет как минимум, одну из функций управления. В зависимости от того, сколько функций выполняет человек, он занимает более высокий уровень руководящей лестницы:
Технические операции - непосредственно производство. Для медицинского учреждения - диагностика, лечение, профилактика, экспертиза, уход за больными и др.
Коммерческая функция: покупка, продажа, обмен.
Финансовые операции - привлечение средств и распоряжение ими для осуществления деятельности.
Страховые - страхование и охрана имущества и лиц.
Учетные - бухгалтерия, учет, статистика и др.
Административные - перспективное программно-целевое планирование, организация, координация, распорядительные функции и контроль.
Целями управления могут быть: новаторские, решение, проблем, реализация конкретных обязанностей, самосовершенствование.
Целям и функциям управления соответствует определенная установка (техническая, коммерческая, административная, финансовая, учетная, страховая). Каждая установка ориентируется на группу качеств и знаний, определяемых такими параметрами, как физическое здоровье, умственные способности (рассудительность, гибкость ума, уровень кругозора), нравственные качества (энергия, сознание ответственности, чувство долга, чувство достоинства, доброта, тактичность, честность), специальные (профессиональные) знания и опыт работы.
Процесс управления включает: планирование, организацию, распорядительность, координацию, контроль, анализ, оценку эффективности, принятие решения, подбор персонала, мотивацию и оптимизацию индивидуальной деятельности, представительство и ведение переговоров и сделок.
Алгоритм (последовательность управленческих решений:
Постановка цели и задачи (программно-целевое планирование).
Сбор необходимой информации.
Моделирование и предварительная экспертиза возможных решений;
Принятие управленческого решения;
Организация исполнения;
Контроль исполнения;
Оценка эффективности и корректировка результатов;
На эффективность управленческих решений влияет ряд факторов, среди которых компетентность, информационное обеспечение, взвешенность решения, своевременность акта управления. Менеджмент рассматривается в виде оптимизации технологических решений и психологических установок.
Среди факторов, мешающих развитию индивидуальных качеств у специалистов - менеджеров, можно выделить:
отсутствие личных ценностных ориентаций;
отсутствие личной заинтересованности;
недостаточная профессиональная квалификация;
неумение влиять на людей;
неумение самосовершенствоваться;
неумение владеть собой;
рвачество;
отсутствие чувства долга;
необязательность;
неорганизованность;
нечестность;
неумение подчинять личные интересы задачам и установкам групповым, коллективным и др.
Для эффективного управления важны мотивация (заинтересованная деятельность и приверженность персонала), сочетание производственных, физиологических и психологических ориентиров. Среди качественных способов воздействия на коллектив в менеджменте важную роль играет стиль лидерства (совокупность методов управления и психология управления). Существует 6 основных стилей лидерства:
1. Директорский стиль, когда лидер руководствуется принципом "делай так, как я сказал", держит сотрудников под контролем и в качестве движущейся силы используется поощрение, наказание, инициативу.
2. Лидер - организатор - это строгий, но справедливый руководитель. Дает подчиненным ясные указания, воздействует убеждением, сообщает каждому свою оценку его качеств и достижений.
3. Личностный стиль, когда руководитель следует девизу "прежде всего люди, а дело - потом". Доверяет людям, ценит добрые отношения в коллективе. В качестве стимула обеспечивает сотрудникам дополнительные льготы, чувство комфортности, безопасности, спокойствия.
4. Демократический стиль, когда лидер придерживается принципа "один человек - один голос". Такой лидер побуждает сотрудников активно участвовать в принятии решений, каждого лично контролируется и побуждает к активным действиям.
5. Стремление задать темп работы. Лидер, стремящийся больше выполнять сам, берется за многие задания, много работает, предполагая, что остальные сотрудники последуют его примеру, предоставляет многим возможность самостоятельно планировать и работать.
6. Наставнический стиль, когда лидер руководствуется принципом "ты можешь это сделать". Лидер такого типа помогает членам "команды" и поощряет их работать лучше, давая им возможность личного развития.
В системе практического здравоохранения наиболее часто используется демократический стиль. Процесс управления любым учреждением протекает в определенной политической, социальной, экономической обстановке и изменения этих условиях влечет за собой изменений стиля управления.
Актуальные проблемы здоровья в современных условиях.
Важные документы:
1993г. приняты "Основы законодательства РФ об охране здоровья граждан" - один основных стратегических документов развития здравоохранения. Состоит из 12 разделов:
- общие положения: 4 статьи. Основное - охрана здоровья граждан - это совокупность мер политического, экономического, правового, социального, научно-медицинского и санитарно-гигиенического характера, направленного на сохранение здоровья граждан РФ. 2 статья - основные принципы: приоритет профилактических мер по охране здоровья граждан, доступность медико-социальной помощи, защищенность граждан в связи с утратой трудоспособности, ответственность органов власти, за обеспечение прав граждан.
- Компетенция в области охраны здоровья граждан РФ, республик в составе РФ, автономных округов, и пр. в этом разделе 5 статей, среди них: защита среды обитания, традиционного образа жизни, охрана детей, материнства, отцовства, детства; лицензирование медицинской и фармакологической службы; формирование целевых и региональных бюджетов здравоохранения.
- Организация охраны здоровья граждан РФ: полномочия высших органов, статья о финансировании охраны здоровья граждан; о муниципальном управлении.
- Права граждан в области охраны здоровья: гарантированный медицинский объем в рамках ОМС;
- Права отдельных группа населения: права семьи, беременных, несовершеннолетних, военнослужащих, инвалидов, заключенных. Статья о согласии на медицинского вмешательство.
- Права граждан при оказании медико-социальной помощи: право на информацию о состоянии здоровья.
- Медицинская деятельность по планированию семьи и регулированию репродукции человека.
- Обеспечение населения лекарствами и фармацевтическими препаратами.
- Экспертиза;
- Права и социальная защита медицинских работников; о врачебной тайне, право на занятие народной медициной и целительством, о сертификации деятельности; семейный врач.
- Международное сотрудничество.
- Ответственность за причинение вреда здоровью граждан: право на обжалование, на возмещение затрат и т.д.
Тема2: Менеджмент и маркетинг в современном здравоохранении.
Маркетинг - это комплексная деятельность специалистов по организации производства, сбыта продукции и реализации услуг, ориентированная на удовлетворение потребностей населения с учетом выявленного ранее спроса и возможной прибыли. В структуре маркетинга важным элементом является понятие потребности.
Потребность - это определенный вид нуждаемости (физиологической, социальной, личностно-потребительской) с учетом особенностей образа жизни, культурного уровня и психологической ориентации личности.
Запрос - это потребность, подкрепленная покупательской способностью.
Предложение (товар, удовлетворение потребности) - это услуги, предлагаемые с учетом покупательского спроса и стоимости.
Маркетинговые услуги позволяют реализовать товар (услугу) в тех случаях, когда определена потребность населения, когда услуга имеет преимущественное качество и удовлетворяющую обе стороны цену. Маркетинг может позволять реализовать услугу (товар) посредством обмена.
Сделка - коммерческий обмен ценностями между двумя сторонами. Условия сделки, помимо общего согласия, должны определяться законодательством.
Рынок - совокупность существующих и потенциальных покупателей товара (рынок товара, услуг, трудовых ресурсов и т.д.).
В связи с вышеизложенным маркетинг - это деятельность по производству и реализации товара (услуг), направленная на удовлетворение спроса и потребностей, с учетом качества и стоимости. Составными элементами рынка являются коммерческие банки, биржи труда, поставщики, клиенты, профсоюзы.
В здравоохранении рынок представлен учреждениями государственного здравоохранения. Кроме того, существуют: рынок пациентов; рынок идей; рынок фармакологической продукции; рынок медицинской техники; рынок предметов и услуг в области санитарии и гигиены; рынок услуг в области физической культуры; рынок системы медицинского образования; рынок медицинских услуг и нетрадиционных способов лечения и оздоровления; рынок медицинского страхования и др. Каждый из видов рынка подразделяется на сегменты и виды услуг, которые реализуют менеджеры и продавцы. Сегменты рынка определяются потребителям с учетом медико-географических особенностей, возрастно-половых, климатогеографических, психологических и других условий.
Рынок медицинских услуг - это совокупность медицинских технологий, изделий медицинской техники, методов организации медицинской деятельности, фармакологических средств, врачебного воздействия и профилактики. В плане маркетинга любого медицинского учреждения должны быть предусмотрены следующие вопросы:
Какова ситуация с наличием услуг (товара) среди определенной группы населения или на определенной территории?
Каков спрос на данный вид услуг (товар)?
Каковы производственные и транспортные затраты на изготовление и доставку товара (реализацию услуг), то есть себестоимость?
Какова потребительская стоимость товара (услуг) на местном рынке?
Какова покупательская способность населения?
Каковы выигрышные, предпочтительные стороны предлагаемой продукции (или услуг) по сравнению с существующими на рынке?
Имеются ли медицинские, маркетинговые, психологические и рекламные условия для воздействия на потребности?
Для медицинских услуг применяются: монопольные цены (устанавливаются производителем); номинальные цены с учетом себестоимости и минимальной прибыльности; оптовые цены (для организаций отпускается большое количество товара со значительной скидкой); розничные цены (в магазине) с учетом допустимых наценок и выгоды продающей организации (продавца); рыночные цены (равные розничным) (определяются группой продающих субъектов с учетом общей выгоды); скользящие цены (устанавливаются с учетом различных условий); твердые цены (определяются государством, ассоциациями потребителей, договорами).
Существуют специальные сокращенные названия цен. Так, например, "сиф" - цена (стоимость товара, включая стоимость перевозки до потребителя); фоб - цена доставки товара к потребителю; франко - цена, включающая стоимость товара, транспортные расходы, затраты на погрузку, охрану, хранение.
Одним из главных правил маркетинговой деятельности является многоканальность сбыта и реализации товара (услуг). Наличие многих групп потребителей разного пола, возраста, социального положения, заинтересованных в данном виде услуг, может поддерживаться на основе постоянного психологического воздействия на потребителя (реклама).
Медицинские услуг, как и любой товар, имеют свои стадии жизненного цикла, знание которых имеет важное значение в маркетинге:
Стадия введения услуги на рынок;
Стадия роста потребности;
Стадия зрелости и насыщения;
Стадия упадка потребности.
Существуют 3 типа маркетингового контроля: контроль исполнения годового плана, контроль прибыльности и контроль исполнения стратегических установок.
Медицинские учреждения при маркетинге медицинских услуг должны учитывать: возможности потребителя (количество, концентрация, платежеспособность, структура заболеваемости); возможности лечебного учреждения (оснащенность, состояние кадров, лицензирование услуг, фондовооруженность новой техникой, опыт коммерческой деятельности); качество, уровень и доступность медицинских услуг (набор услуг, их количество, дополнительные, желательные и обязательные услуг, возможности совершенствования и обновления услуг, их новизна, практический и медицинский эффект и др.); конкуренцию (количество аналогичных услуг, их качество и эффективность, оснащенность новейшей техникой, профессиональный уровень специалистов и их авторитет в других учреждениях).
Стратегия маркетинга (поведение на медицинском рынке) подразделяется на стратеги в отношении продукта (услуги) и стратегии в отношении рынка. Направлениями стратегии маркетинга для медицинских учреждений могут быть следующие:
Повышение качества потребительских свойств товара (услуги). Например, для центров ГСЭН - это использование приборов с высокой разрешающей способностью и высокой точностью для оценки состояния окружающей среды, экспресс-методик.
Надежность изделия, его гарантированное обслуживание и ремонт.
Престижность фирмы и закрепление ее в качестве лидера по данной услуге, производству.
Продажа товара (услуг) с сопутствующими нужными услугами.
Наличие новизны, повышающей узнаваемость продукта, улучшающей возможность использования и эстетическое восприятие, усиливающей эффективность и др.
Одним из видов маркетинговой стратегии в современном здравоохранении должна стать стратегия социально-этического маркетинга, которая предполагает ведение лечебно-профилактической деятельности, продажи товаров и услуг для отдельных специальных групп населения (пенсионеров, ветеранов войны и труда, блокадников, одиноких, малообеспеченных, многодетных, лиц с социально значимыми заболеваниями и др.). В коммерческой деятельности должна обязательно быть предусмотрена программ спонсорства, бесплатности, снижения цен, благотворительности, честности, этической направленности. Благоприятный имидж медицинской организации, ее искренняя благотворительность создают психологическое доверие и, в конечном счете - медицинский и экономический эффект.
Успешному осуществлению реформ в здравоохранении может способствовать внедрение принципов менеджмента и маркетинга, экономических и социально-психологических методов в управлении учреждениями здравоохранения. Важным является замена роли организатора, которая была типичной в условиях централизованного управления, на роль менеджера, управленца.
Менеджмент - это деятельность, направленная на совершенствование форм управления, повышение эффективности производства с помощью совокупности принципов, методов и средств, активизирующих трудовую деятельность, интеллект и мотивы поведения, как отдельных сотрудников, так и всего коллектива.
Управление возникает тогда, когда происходит объединение людей для совместного выполнения какой-либо деятельности. Управляющая сторона (субъект управления), управляемые - объекты управления (коллективы, отдельные работники). Основу управленческой деятельности составляет способы воздействия управляющих на объекты управления. Анализ управления определяется принципами, методами, функциями и целями управления.
Выделяют следующие принципы управления:
Организационные, координационные и оперативные, которые направлены на активизацию и усиление мотивации деятельности каждого сотрудника и всего коллектива. Среди них: власть и ответственность; единоначалие; единство руководства; централизация; линейное управление; порядок; стабильность; инициатива.
Принципы развития, направленные на оптимизацию взаимоотношений и повышение эффективности коллективной деятельности. Это - дисциплина, справедливость, подчинение индивидуальных интересов общим, кооперативный дух, постоянство персонала, вознаграждения и др.
Принципы повышения имиджа, авторитета, представительства учреждения.
Методы управления бывают организационно-распорядительные, экономико-хозяйственные, правовые и социально-психологические. К методам управления относят:
методы подкрепления и стимулирования;
методы регулирования поведения;
методы по оптимизации трудового процесса и роста ответственности сотрудников;
развитие инициативы сотрудников и повышение индивидуального мастерства.
Функции управления определяются уровнем системы управления. Система управления любого объекта имеет 3 уровня - стратегический, тактический и оперативный. На стратегическом уровне определяются цели и возможные результаты в перспективе. Тактический уровень позволяет оптимально определить конкретные задачи, организацию, поэтапное выполнение и контроль результатов. Оперативный уровень обеспечивает эффективное выполнение производственных процессов с оптимальным использованием имеющихся ресурсов. К этому уровню можно отнести учет, контроль и анализ деятельности уже функционирующих структур.
Среди функций управления главными являются следующие:
Технические операции - производство. Для медицинских учреждений к производственным функциям относятся диагностика, экспертиза, реабилитация, меры профилактики и др.
Коммерческие - покупка, продажа, обмен; для медицинских учреждений - это продажа отдельных видов медицинских услуг.
Финансовые операции - привлечение средств и распоряжение ими для осуществления деятельности.
Страховые - страхование и охрана имущества и лиц.
Учетные - бухгалтерия, учет, статистика и др.
Административные - перспективное программно-целевое планирование, организация, координация, распорядительные функции и контроль.
Целями управления могут быть: новаторские, решение, проблем, реализация конкретных обязанностей, самосовершенствование.
Целям и функциям управления соответствует определенная установка (техническая, коммерческая, административная, финансовая, учетная, страховая). Каждая установка ориентируется на группу качеств и знаний, определяемых такими параметрами, как физическое здоровье, умственные способности (рассудительность, гибкость ума, уровень кругозора), нравственные качества (энергия, сознание ответственности, чувство долга, чувство достоинства, доброта, тактичность, честность), специальные (профессиональные) знания и опыт работы.
Процесс управления включает: планирование, организацию, распорядительность, координацию, контроль, анализ, оценку эффективности, принятие решения, подбор персонала, мотивацию и оптимизацию индивидуальной деятельности, представительство и ведение переговоров и сделок.
Алгоритм (последовательность управленческих решений:
Постановка цели и задачи (программно-целевое планирование).
Сбор необходимой информации.
Моделирование и предварительная экспертиза возможных решений;
Принятие управленческого решения;
Организация исполнения;
Контроль исполнения;
Оценка эффективности и корректировка результатов;
Для эффективного управления важны мотивация (заинтересованная деятельность и приверженность персонала), сочетание производственных, физиологических и психологических ориентиров. Среди качественных способов воздействия на коллектив в менеджменте важную роль играет стиль лидерства (совокупность методов управления и психология управления). Существует 6 основных стилей лидерства:
Директорский стиль, когда лидер руководствуется принципом "делай так, как я сказал", держит сотрудников под контролем и в качестве движущейся силы используется поощрение, наказание, инициативу.
Лидер - организатор - это строгий, но справедливый руководитель. Дает подчиненным ясные указания, воздействует убеждением, сообщает каждому свою оценку его качеств и достижений.
Личностный стиль, когда руководитель следует девизу "прежде всего люди, а дело - потом". Доверяет людям, ценит добрые отношения в коллективе. В качестве стимула обеспечивает сотрудникам дополнительные льготы, чувство комфортности, безопасности, спокойствия.
Демократический стиль, когда лидер придерживается принципа "один человек - один голос". Такой лидер побуждает сотрудников активно участвовать в принятии решений, каждого лично контролируется и побуждает к активным действиям.
Стремление задать темп работы. Лидер, стремящийся больше выполнять сам, берется за многие задания, много работает, предполагая, что остальные сотрудники последуют его примеру, предоставляет многим возможность самостоятельно планировать и работать.
Наставнический стиль, когда лидер руководствуется принципом "ты можешь это сделать". Лидер такого типа помогает членам "команды" и поощряет их работать лучше, давая им возможность личного развития.
Успешно лидерство руководителя возможно при использовании различных стилей руководства.
2. Метод стандартизации: сущность, значение и применение метода стандартизации. Методика вычисления и анализ стандартизированных показателей.
МЕТОД СТАНДАРТИЗАЦИИ
При изучении общественного здоровья и здравоохранения в научных или практических целях исследователю нередко приходится доказывать влияние факторных признаков на результативные при сравнении двух или более совокупностей. С этой целью применяется целый ряд статистических приемов.
При сравнении двух неоднородных совокупностей по какому-либо признаку (составу) применяются методы стандартизации (прямой, обратный, косвенный).
В данном учебном пособии рассматривается прямой метод стандартизации. Этот метод применяется при наличии полных сведений как о составе сравниваемых совокупностей, так и о распределении в них явления.
Прямой метод стандартизации |
Условие применения метода стандартизации. Метод применяется при сравнении интенсивных показателей в совокупностях, отличающихся по составу (например, по возрасту, полу, профессиям и т.д.).
Сущность метода стандартизации. Он позволяет устранить (элиминировать) возможное влияние различий в составе совокупностей по какому-либо признаку на величину сравниваемых интенсивных показателей. С этой целью составы совокупностей по данному признаку уравниваются, что в дальнейшем позволяет рассчитать стандартизованные показатели.
Стандартизованные показатели — это условные, гипотетические величины, они не отражают истинных размеров явлений. Стандартизованные показатели свидетельствуют о том, каковы были бы значения сравниваемых интенсивных показателей, если бы были исключены различия в составах совокупностей.
Назначение метода стандартизации. Метод стандартизации применяется для выявления влияния фактора неоднородности составов совокупностей по какому-либо признаку на различия сравниваемых интенсивных показателей.
Этапы расчета стандартизованных показателей |
I этап. Расчет общих и частных интенсивных показателей:
общих — по совокупностям в целом;
частных — по признаку различия (полу, возрасту, стажу работы и т.д.).
II этап. Определение стандарта, т.е. выбор одинакового численного состава среды по данному признаку (по возрасту, полу и т.д.) для сравниваемых совокупностей. Как правило, за стандарт принимается сумма или полусумма численностей составов соответствующих групп. В то же время стандартом может стать состав любой из сравниваемых совокупностей, а также состав по аналогичному признаку какой-либо другой совокупности. Например, при сравнении летальности в конкретной больнице по двум отделениям скорой помощи за стандарт может быть выбран состав больных любой другой больницы скорой помощи. Таким образом, так или иначе уравниваются условия среды, что дает возможность провести расчеты новых чисел явления, называемых "ожидаемыми величинами".
III этап. Вычисление ожидаемых абсолютных величин в группах стандарта на основе групповых интенсивных показателей, рассчитанных на I этапе. Итоговые числа по сравниваемым совокупностям являются суммой ожидаемых величин в группах.
IV этап. Вычисление стандартизованных показателей для сравниваемых совокупностей.
V этап. Сопоставление соотношений стандартизованных и интенсивных показателей, формулировка вывода.
Задача - эталон |
Задание. Используя метод стандартизации при сравнении уровней детальности в больницах А и Б, сделайте соответствующие выводы.
Возраст больных (в годах) |
Больница А |
Больница Б |
||
число выбывших больных |
из них умерло |
число выбывших больных |
из них умерло |
|
До 40 |
600 |
12 |
1400 |
42 |
От 40 до 59 |
200 |
8 |
200 |
10 |
От 60 и старше |
1200 |
60 |
400 |
24 |
Всего: |
2000 |
80 |
2000 |
76 |
Этапы расчета стандартизованных показателей
I этап. Сначала определяют общие показатели летальности в больницах А и Б. Больница А: 80 х 100 / 2000 = 4 на 100 выбывших больных; Больница Б: 76 х 100 / 2000 = 3,8 на 100 выбывших больных.
Затем находят показатели летальности в зависимости от возраста больных. Например, в больнице А у больных в возрасте до 40 лет летальность составляет 12 х 100 / 600 = 2%, а в больнице Б, соответственно, 42 х 100 / 1400 = 3%.
Аналогично проводят расчеты и в других возрастных группах (см. сводную таблицу — I этап).
II этап. За стандарт принимают сумму выбывших больных по каждой возрастной группе в обеих больницах.
Возраст больных (в годах) |
Число больных в больницах А и Б |
Стандарт |
До 40 |
600 + 1400 |
2000 |
От 40 до 59 |
200 + 200 |
400 |
От 60 и старше |
1200 + 400 |
1600 |
Всего: |
2000 + 2000 |
4000 |
III этап. Определяют ожидаемое число умерших в стандарте по каждой возрастной группе в больницах А и Б, с учетом соответствующих показателей летальности:
Возраст до 40 лет: |
Возраст от 40 до 59: |
Возраст 60 лет и старше: |
Больница А. 100 — 2 2000 - X X = 2 х 2000 / 100 = 40 Больница Б. 100 — 3 2000-X X = 3 х 2000 / 100 = 60 |
Больница А. 100 — 4 400-Х X = 4 х 400 / 100 = 16 Больница Б. 100 — 5 400-Х X = 5 х 400 / 100 = 20 |
Больница А. 100 — 5 1600 - X X = 5 х 1600 / 100 = 80 Больница Б. 100 — 6 1600 - X X = 6 х 1600 / 100 = 96 |
Находят сумму ожидаемых чисел умерших в стандарте в больнице А (40 + 16 + 80 = 136) и больнице Б (60 + 20 + 96 = 176).
IV этап. Определяют общие стандартизованные показатели травматизма в больницах А и Б. Больница А. 136 х 100 / 4000 = 3,4 на 100 выбывших больных; Больница Б. 176 х 100 / 4000 = 4,4 на 100 выбывших больных. Результаты поэтапного расчета стандартизованных показателей летальности оформляют в виде таблицы:
Возраст больных (в годах) |
Больница А |
Больница Б |
I этап |
II этап |
III этап |
||||
выбыло больных |
из них умерло |
выбыло больных |
из них умерло |
летальность на 100 выбывших больных |
стандарт (сумма составов больных обеих больниц) |
ожидаемое число умерших в стандарте |
|||
б-ца А |
б-ца Б |
б-ца А |
б-ца Б |
||||||
До 40 лет |
600 |
12 |
1400 |
42 |
2 |
3 |
2000 |
40 |
60 |
От 40 до 59 |
200 |
8 |
200 |
10 |
4 |
5 |
400 |
16 |
20 |
60 и старше |
1200 |
60 |
400 |
24 |
5 |
6 |
1600 |
80 |
96 |
Всего: |
2000 |
80 |
2000 |
76 |
4,5 |
3,8 |
4000 |
136 |
176 |
IV этап. Определение стандартизованных показателей |
100 |
3,4 |
4,4 |
||||||
V этап. Сопоставление соотношения интенсивных и стандартных показателей летальности в больницах А и Б.
Показатели: |
Больница А |
Больница Б |
Соотношение А и Б |
Интенсивные |
4,0 |
3,8 |
А>Б |
Стандартные |
3,4 |
4,4 |
А<Б |
Выводы
Уровень летальности в больнице А выше, чем в больнице Б.
Однако если бы возрастной состав выбывших больных в этих больницах был одинаков, то летальность была бы выше в больнице Б.
Следовательно, на различия в уровнях летальности (в частности, на "завышение" ее в больнице А и "занижение" в больнице Б) оказала влияние неоднородность возрастного состава больных, а именно, преобладание в больнице А пожилых пациентов (60 лет и более) с относительно высоким показателем летальности, и наоборот, в больнице Б — больных в возрасте до 40 лет, имеющих низкие показатели летальности.
3. Работница пищеблока 20 мая 2010 года была выведена с работы как контактная с больным брюшным тифом. Оформить нетрудоспособность.
4. По данным годового отчета (ф.30) рассчитайте и проанализируйте следующие показатели деятельности стоматологической поликлиники:
- показатель укомплектованности штатов врачей;
- показатель укомплектованности штатов медицинских сестер;
- коэффициент внутреннего совместительства врачей;
- показатель соотношения врачей и среднего медицинского персонала.
Число штатных врачебных должностей в поликлинике |
64 |
Число занятых врачебных должностей в поликлинике |
56 |
Число штатных должностей среднего мед.персонала в поликлинике |
90 |
Число занятых должностей среднего мед.персонала в поликлинике |
68 |
Число врачей - физических лиц |
52 |
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 12
1.Медицинская демография: определение, характеристика основных разделов демографии.
Демография - это наука о населении. В круг проблем демографии входят изучение территориального размещения населения, тенденций и процессов, связанных с социально-экономическими условиями жизни, быта, традициями, экологическими, медицинскими, правовыми и другими факторами.
Медицинская демография - изучает взаимосвязь воспроизводства населения с социально-гигиеническими факторами и разрабатывает медико-социальные меры, направленные на обеспечение наиболее благоприятного развития демографических процессов и улучшения здоровья населения.
Медицинская демография. Она изучает человеческие популяции во взаимо-
связи с биологическими, социально – экономическим, климато – географиче-
скими, экологическими и другими факторами, которые оказывают прямое
влияние на формирование и воспроизводство здоровья населения.
Медицинская демография – это отрасль знания, возникшая на стыке социаль-
ной гигиены и демографии, изучающая демографические закономерности с
точки зрения качественной характеристики народонаселения, его здоровья
(трудоспособности, длительности жизни).
Медицинская демография изучает закономерности и социально-
гигиеническую обусловленность рождаемости, физического развития, заболе-
ваемости, инвалидности, смертности, воспроизводства населения во взаимо-
связи с демографическим факторами, такими как семейное состояние населе-
ния, его миграционная подвижность, региональные особенности расселения,
демографическая структура, условия и образ жизни, демографическое поведе-
ние и др.
Наиболее актуальными направлениями в области медико-демографических
исследований на современном этапе являются:
1. Оценка количественных и качественных аспектов воспроизводства насе-
ления, разработка рекомендаций, направленных на улучшение медико-
демографической ситуации в региональном разрезе.
2. Изучение динамики состояния здоровья населения (физического развития,
заболеваемости, инвалидности, общей и младенческой смертности), факторов,
определяющих их уровней и характер.
3. Изучение влияния отдельных заболеваний на состояние здоровья разных
демографических групп населения и величину ожидаемой продолжительности
жизни.
4. Изучение тенденций в медико-демографических процессах на региональ-
ном уровне, и факторов, их обуславливающих.
5. Вопросы перспективного планирования здравоохранения на основе углуб-
ленного анализа медико-демографических процессов.
6. Определение показателей здоровья населения, на которые может повлиять
система мер по линии здравоохранения и тех показателей, которые зависят от
влияния других факторов.
7. Анализ влияния состояния здоровья женщин на их репродуктивную функ-
цию.
8. Изучение внутрисемейных аспектов регулирования рождаемости, влияние
факторов такого регулирования на здоровье населения и рождаемость.
9. Исследование процесса старения населения и проблем демографической
специализации медицинской помощи.
Организация стационарной помощи населению: виды учреждений, функции, организационная структура. Альтернативные формы стационарной помощи: виды, задачи.
Организация работы стационара
Любая больница имеет четыре подразделения: управление (главный врач и его заместители, канцелярия, бухгалтерия и т. д.), стационар (приемное отделение, лечебные отделения, операционный блок и т. п.), административно-хозяйственная часть (пищеблок, склады, прачечная, дезинфекционный отдел и пр.), поликлиника (как правило). Кроме того, должны быть лечебно-диагностическое отделение (лаборатории, кабинет ЭКГ, рентгеновский, физиотерапевтический и др.), аптека, патологоанатомическое отделение.
Городские больницы предназначены для оказания высококвалифицированной специализированной помощи населению города или района. Больницы осуществляют связь и преемственность в лечении больных между поликлиникой и стационаром, реабилитацию больных, профилактику заболеваний, повышают уровень подготовки медицинских кадров.
Если больница является базой для обучения студентов, то она называется клинической. Подобные лечебные учреждения имеют особый статус: пациентов при госпитализации в клиническую больницу обычно просят, чтобы они с пониманием относились к повторным визитам студентов, отвечали на вопросы студентов, разрешали проводить осмотры и необходимые манипуляции. Пациент вправе отказаться от общения со студентами независимо от самочувствия.
Согласно рекомендациям ВОЗ функциями современной больницы являются:
диагностика и лечение заболеваний;
неотложная помощь;
реабилитация больных;
профилактика;
научно-исследовательская и учебная деятельность (подготовка медицинского персонала).
Больной может поступить в стационар в плановом порядке (по направлению лечащего врача городской, районной, консультационной поликлиники, поликлиники диспансера), может быть доставлен в стационар «скорой помощью».
Одна из распространенных форм организации стационара в системе отечественного здравоохранения - дневной стационар,который предусматривает нахождение больного в лечебном отделении стационара во время обхода лечащего врача, прохождение лечебных и диагностических процедур. На ночь больной уходит домой. Эта форма работы стационара удобна для больных и экономична.
В целях создания лечебно-охранительного режима (что является непременным условием лечения больных) в каждой больнице есть определенный внутренний распорядок, который позволяет оптимально организовать работу всех подразделений стационара.
Одним из положительных аспектов реформирования поликлиники является внедрение новых малозатратных технологий и развитие стациона-розамещающей помощи населению, которые представлены в основном тремя основными формами: дневные стационары, стационары на дому и центры амбулаторной хирургии.* Дневные стационары в амбулаторно-поликлинических учреждениях являются структурными подразделениями амбулаторий, поликлиник, диспансеров, МСЧ, женских консультаций. Они предназначены для проведения профилактических, диагностических, лечебных и реабилитационных мероприятий больным, не требующим круглосуточного медицинского наблюдения, с применением современных малозатратных медицинских технологий в соответствии со стандартами и протоколами ведения больных. Решение об открытии дневного стационара и определение его мощности принимает главный врач внебольничного лечебно-профилактического учреждения по согласованию с местным органом управления здравоохранением. Основной целью работы дневных стационаров является: • совершенствование организации и повышение качества оказания медицинской помощи в амбулаторных условиях; • повышение экономической эффективности деятельности лечебно-профилактических учреждений на основе внедрения и широкого использования современных медицинских технологий профилактики, диагностики, лечения и реабилитации. В соответствии с этой целью дневной стационар осуществляет следующие функции: • Проведение комплексных профилактических и оздоровительных мероприятий лицам из групп риска повышенной заболеваемости, в том числе профессиональной, а также длительно и часто болеющим. • Проведение сложных и комплексных диагностических исследований и лечебных процедур, связанных с необходимостью специальной подготовки больных и краткосрочного медицинского наблюдения после проведения указанных лечебных и диагностических мероприятий. • Подбор адекватной терапии больным с впервые установленным диагнозом заболевания или хроническим больным при изменении тяжести заболевания. • Проведение комплексного курсового лечения с применением современных медицинских технологий больным, не требующим круглосуточного медицинского наблюдения. * В некоторых ЛПУ страны организованы и другие организационные формы, альтернативные стационарному лечению больных. Так, в Московском городском ар-трологическом центре, в Московском гематологическом центре применяются такие новые организационные формы стационарозамещающего лечения как центры СКАЛ — специализированное курсовое амбулаторное лечение. В Санкт-Петербурге при глазной больнице работает ночной глазной диспансер, в котором (в основном в позднее вечернее время) без отрыва от производства обследуются больные с подозрением на глаукому, катаракту и другие заболевания глаз. В психиатрических учреждениях страны с давних пор функционируют так называемые «ночные стационары». В Московской клинике неврозов открыт «вечерний стационар» для работающих пациентов из группы часто и длительно болеющих в связи с нервно-психической патологией. Существуют и другие организационные формы подобного типа: стационары выходного дня, комплексы: дневной стационар-пансионат и др.
• Осуществление реабилитационного и оздоровительного комплексного курсового лечения больных и инвалидов, беременных женщин. • Проведение экспертизы состояния здоровья, степени утраты трудоспособности граждан и решение вопроса о направлении на медкко-соци-альную экспертизу. В дневных стационарах отбор и ведение больных осуществляется, как правило, врачами общей практики, участковыми терапевтами, врачами-специалистами и семейными врачами. Создание дневных стационаров при поликлиниках позволяет проводить в амбулаторных условиях лечебные и диагностические процедуры, ранее осуществляемые только в больничных учреждениях, оказать помощь пациентам, нуждающимся в активном обследовании и лечении, которые по ряду причин не могут быть госпитализированы в больницу, а также тем, у кого во время посещения поликлиники возникло неотложное состояние. В дневных стационарах специализированных профилей при поликлиниках показания к пребыванию в них и объем проводимых лечебно-диагностических мероприятий определяют врачи-специалисты и доводят эту информацию до врачей общей практики, участковых терапевтов. Наиболее глубоко эти вопросы разработаны в системе психиатрической помощи населению, где опыт таких отделений насчитывает уже более пяти десятилетий. Кроме того, дневные стационары на базе поликлиник должны ориентироваться не только на активные методы лечения и обследования, но и в значительной степени на работу с пациентами старших возрастов с хроническими заболеваниями, что, с одной стороны, имеет большое социальное значение, а с другой — освобождает койки в больницах для больных, действительно нуждающихся в стационарном лечении. В настоящее время (2001) в лечебно-профилактических учреждениях страны организовано и функционирует 3168 дневных стационаров на 48 тысяч коек. Ежегодно в них получают медицинскую помощь около 1,5 млн. человек. Дневные стационары при амбулаторно-поликлинических учреждениях являются самой массовой формой организации из числа всех стаци-онарозамещающих технологий. Поданным на 1998 год число пролеченных в них больных в 1,8 раза больше, чем в дневных стационарах на базе больничных учреждениях. В Санкт-Петербурге в настоящее время действуют более 60 дневных стационаров на базе амбулаторно-поликлинических учреждениях. Стационар на дому В условиях реструктуризации лечебно-профилактической помощи получает свое дальнейшее развитие такая организационная форма оказания медицинской помощи, как стационары на дому при амбулаторно-поликли-нических учреждениях. Стационар на дому, как правило, является структурным подразделением отделения неотложной помощи поликлиники. Стационары на дому могут создаваться также на базе МСЧ, поликлинических отделений больниц, диспансеров, женских консультаций и даже больниц. Организация стационара на дому обеспечивает оказание квалифицированной медицинской помощи больным, нуждающимся в лечении в стационаре, если состояние больного и домашние условия (социальные, материальные, моральные) позволяют организовать необходимый уход за больным на дому.
Направляют больных на данное лечение участковые терапевты, врачи-специалисты и врачи неотложной помощи, а также врачи общей практики и семейные врачи. На практике существуют 2 метода организации работы врачей и медсестер в стационарах на дому: • Централизованный, когда для работы в стационаре на дому специально выделяют врача-терапевта и 1—2 медсестры. При такой форме в стационаре на дому обслуживается вдень 12—14 больных. • Децентрализованный — наиболее целесообразный метод организации работы стационара осуществляется на дому врачом общей практики или участковым терапевтом и медсестрой. В большинстве случаев в стационарах на дому наблюдаются лица старшего возраста с хронической патологией. Вместе с тем, имеется опыт организации стационара на дому для лиц трудоспособного возраста. Практика организации стационаров на дому оправдала себя также в педиатрии, в акушерстве и гинекологии (вплоть до родов на дому). Говоря о перспективах развития стационаров на дому, можно предвидеть их трансформацию с передачей функций врачу общей практики. Такая организационная форма уже сейчас может реализовываться в сельской местности и в городах, где внедрена общеврачебная (семейная) практика. В другом варианте стационары на дому могут перерасти в центры амбулаторной помощи, которые будут оказывать не только специализированную, но и социальную помощь. Центр амбулаторной хирургии (ЦАХ) — штатное лечебно-профилактическое подразделение в составе лечебного учреждения или существующее самостоятельно, предназначенное для оказания амбулаторной квалифицированной и специализированной помощи в расширенном объеме больным хирургического профиля. Существуют следующие формы профилизации ЦАХ: 1. Центры амбулаторной плановой хирургии с дневными хирургическими стационарами. 2. Центры амбулаторной специализированной хирургии с дневными хирургическими стационарами. 3. Многопрофильные Центры амбулаторной специализированной хирургии с дневными хирургическими стационарами и стационарами кратковременного пребывания. Основной целью создания ЦАХ является расширение объема и совершенствование хирургической помощи населению в лечебных учреждениях догоспитального звена. В результате этого происходит: • Сокращение сроков проведения больным плановых операций; • Высвобождение значительного числа коек в хирургических стационарах для проведения сложных оперативных вмешательств; • Значительное снижение материальных и финансовых затрат на лечение больных; • Эффективная реализация результатов диспансеризации населения; Основные функции деятельности ЦАХ: 1. Выявление, отбор больных, определение показаний к операции, оперативное и консервативное лечение и реабилитация пациентов с хирургическими заболеваниями. 2. Разработка и внедрение в повседневную практическую деятельность хирургических отделений поликлиник прогрессивных, экономически обоснованных и патогенетически оправданных методов диагностики и специализированного лечения больных с хирургическими заболеваниями.
3. Оказание экспертной и консультативной помощи амбулаторно-поли-клиничсским учреждениям. 4. Участие в подготовке кадров, повышении квалификации медицинских работников. 5. Осуществление научных разработок и программ совместно с научно-исследовательскими учреждениями города, медицинскими вузами и соответствующими структурами здравоохранения. В настоящее время в Санкт-Петербурге (2001) функционирует 12 ЦАХ, где выполняются преимущественно плановые оперативные вмешательства, и два Центра амбулаторной гнойной хирургии. Создание в Санкт-Петербурге сети ЦАХ позволяет осуществить структурную перестройку хирургической службы города, целью которой является формирование и совершенствование системы квалифицированной и специализированной хирургической помощи населению на догоспитальном этапе.
3Служащий А. 29.05.2010 г. был направлен на протезирование в условиях стационара. Находился на протезировании 25 дней. Оформить нетрудоспособность.
4Вычислить число больных гриппом, у которых надо снять ЭКГ для получения достоверных данных об удельном весе среди этих больных изменений со стороны сердечно-сосудистой системы. Показатели по литературным данным: Р= 5%, доверительная вероятность 95%, m= +0,5%.
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 13
1.Современное состояние и основные тенденции демографических процессов в РФ и зарубежных странах. Региональные особенности воспроизводства населения в связи с уровнем их социально-экономического развития. Современная демографическая ситуация
в Российской Федерации
Современная демографическая ситуация в Российской Федерации в значительной степени обусловлена социально-экономическими процессами, происходившими в XX веке. Во второй половине прошлого века в Российской Федерации ежегодно рождались 2 - 2,5 млн. детей, умирали 1 - 1,5 млн. человек. Продолжительность жизни граждан постоянно увеличивалась и приближалась к показателям европейских стран. Средняя продолжительность жизни в 1990 - 1991 годах составляла 68 лет.
С 1992 года началось стабильное сокращение численности населения из-за превышения уровня смертности над уровнем рождаемости (естественная убыль населения). В течение последних 15 лет в России ежегодно умирали более 2 млн. человек, что в расчете на 1000 человек в 2 раза больше, чем в европейских странах и США, в 1,5 раза больше, чем в среднем в мире, а ежегодно рождались в этот период 1,2 - 1,5 млн. человек. (таб.1, 2)[1]
Таблица 1.
Численность населения
|
|
|||||
Годы |
Все население, млн.человек |
в том числе |
В общей численности населения, процентов |
|
|
|
|
|
городское |
сельское |
городское |
сельское |
|
1989 |
147,0 |
108,0 |
39,0 |
73 |
27 |
|
Тысяча девятьсот девяносто три 2) |
148,6 |
108,7 |
39,9 |
73 |
27 |
|
1996 |
148,3 |
108,3 |
40,0 |
73 |
27 |
|
2001 |
146,3 |
107,1 |
39,2 |
73 |
27 |
|
2002 |
|
|
|
|
|
|
на 1 января |
145,6 |
106,7 |
38,9 |
73 |
27 |
|
на 9 октября |
145,2 |
106,4 |
38,8 |
73 |
27 |
|
2003 |
145,0 |
106,3 |
38,7 |
73 |
27 |
|
2004 |
144,2 |
105,8 |
38,4 |
73 |
27 |
|
2005 |
143,5 |
104,7 |
38,8 |
73 |
27 |
|
2006 |
142,8 |
104,1 |
38,7 |
73 |
27 |
|
2007 |
142,2 |
103,8 |
38,4 |
73 |
27 |
|
2008 |
142,0 |
103,8 |
38,2 |
73 |
27 |
|
|
|
|
|
|
|
|
Таблица 2.
Распределение населения по возрастным группам (на начало года)
|
|
|||||||||
|
Тыс. человек |
Win, Mac процентах К итогу |
На 1000 мужчин соответствующего возраста приходится женщин |
|
|
|||||
|
2001 1) |
2006 |
2007 |
2001 |
2006 |
2007 |
2001 |
2006 |
2007 |
|
Все население |
146304 |
142754 |
142221 |
100 |
100 |
100 |
1141 |
1158 |
1160 |
|
в том числе в возрасте, лет : |
|
|
|
|
|
|
|
|
|
|
0-4 |
6367 |
7037 |
7223 |
4,4 |
4,9 |
5,1 |
950 |
949 |
948 |
|
5-9 |
7762 |
6418 |
6376 |
5,3 |
4,5 |
4,5 |
955 |
954 |
954 |
|
10-14 |
11789 |
7790 |
7283 |
8,1 |
5,5 |
5,1 |
961 |
957 |
957 |
|
15-19 |
12322 |
11825 |
11088 |
8,4 |
8,3 |
7,8 |
966 |
964 |
962 |
|
20-24 |
11106 |
12405 |
12671 |
7,6 |
8,7 |
8,9 |
983 |
978 |
977 |
|
25-29 |
10451 |
11049 |
11165 |
7,1 |
7,7 |
7,9 |
985 |
1002 |
1002 |
|
30-34 |
9620 |
10295 |
10442 |
6,6 |
7,2 |
7,3 |
997 |
1013 |
1018 |
|
35-39 |
11333 |
9417 |
9459 |
7,8 |
6,6 |
6,7 |
1025 |
1033 |
1031 |
|
40-44 |
12651 |
10949 |
10368 |
8,6 |
7,7 |
7,3 |
1055 |
1074 |
1076 |
|
45-49 |
11434 |
12054 |
12067 |
7,8 |
8,4 |
8,5 |
1104 |
1121 |
1121 |
|
50-54 |
9409 |
10645 |
10804 |
6,4 |
7,5 |
7,6 |
1157 |
1202 |
1205 |
|
55-59 |
4995 |
8590 |
8985 |
3,4 |
6,0 |
6,3 |
1287 |
1284 |
1289 |
|
60-64 |
8906 |
4407 |
4336 |
6,1 |
3,1 |
3,0 |
1421 |
1480 |
1449 |
|
65-69 |
5903 |
7609 |
7458 |
4,0 |
5,3 |
5,2 |
1591 |
1674 |
1696 |
|
70 и более |
12256 |
12264 |
12496 |
8,4 |
8,6 |
8,8 |
2548 |
2452 |
2429 |
|
Из общей численности население в возрасте: |
|
|
|
|
|
|
|
|
|
|
моложе трудоспособного |
28387 |
23317 |
22718 |
19,4 |
16,3 |
16,0 |
958 |
954 |
953 |
|
трудоспособном |
88040 |
90328 |
90152 |
60,2 |
63,3 |
63,4 |
982 |
961 |
958 |
|
старше трудоспособного |
29877 |
29109 |
29351 |
20,4 |
20,4 |
20,6 |
2174 |
2561 |
2588 |
|
|
|
|
|
|
|
|
|
|
|
|
По показателю ожидаемой продолжительности жизни населения, особенно мужчин, Россия все больше отстает от экономически развитых стран: в 2007 году ожидаемая продолжительность жизни в Российской Федерации составила в среднем 67,5 года, в том числе мужчин - 61,4, женщин - 73,9 года. (таб.3)[1]
Таблица 3.
Ожидаемая продолжительность жизни при рождении (число лет)
|
|
|||
Годы |
Всего |
Мужчины |
Женщины |
|
1992 |
67,8 |
61,9 |
73,7 |
|
1995 |
64,5 |
58,1 |
71,6 |
|
2000 |
65,3 |
59,0 |
72,3 |
|
2001 |
65,2 |
58,9 |
72,2 |
|
2002 |
65,0 |
58,7 |
71,9 |
|
2003 |
64,9 |
58,6 |
71,8 |
|
2004 |
65,3 |
58,9 |
72,3 |
|
2005 |
65,3 |
58,9 |
72,4 |
|
2006 |
66,6 |
60,4 |
73,2 |
|
2007 |
67,5 |
61,4 |
73,9 |
|
|
|
|
|
|
Естественное движение населения (тыс. человек)
|
|
||||
Годы |
Родившиеся |
Умершие |
Естественный прирост, прибыль (-) |
Умершие в возрасте до одного года |
|
1992 |
1587,6 |
1807,4 |
-219,8 |
29,2 |
|
1995 |
1363,8 |
2203,8 |
-840,0 |
24,8 |
|
2000 |
1266,8 |
2225,3 |
-958,5 |
19,3 |
|
2001 |
1311,6 |
2254,9 |
-943,3 |
19,1 |
|
2002 |
1397,0 |
2332,3 |
-935,3 |
18,4 |
|
2003 |
1477,3 |
2365,8 |
-888,5 |
18,1 |
|
2004 |
1502,5 |
2295,4 |
-792,9 |
17,3 |
|
2005 |
1457,4 |
2303,9 |
-846,5 |
16,1 |
|
2006 |
1479,6 |
2166,7 |
-687,1 |
15,1 |
|
2007 |
1610,1 |
2080,4 |
-470,3 |
14,9 |
|
|
|
|
|
|
|
Таблица 5.
Коэффициенты смертности по основным классам причин смерти (число умерших на 100 000 человек населения)
|
|
||||||||||
|
1992 |
1995 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
|
Умершие от всех причин |
1217 |
1498 |
1529 |
1556 |
1617 |
1644 |
1596 |
1610 |
1521 |
1464 |
|
в том числе: |
|
|
|
|
|
|
|
|
|
|
|
от болезней системы кровообращения |
647 |
791 |
846 |
865 |
907 |
928 |
895 |
908 |
865 |
834 |
|
от новообразований |
202 |
203 |
205 |
203 |
203 |
203 |
202 |
201 |
201 |
203 |
|
от внешних причин смерти |
173 |
237 |
219 |
229 |
235 |
234 |
227 |
221 |
199 |
183 |
|
из них: |
|
|
|
|
|
|
|
|
|
|
|
от транспортных травм (всех видов) |
30 |
26 |
27 |
28 |
29 |
30 |
29 |
28 |
27 |
28 |
|
от случайных отравлений алкоголем |
18 |
30 |
26 |
28 |
31 |
31 |
30 |
29 |
23 |
18 |
|
от случайных утоплений |
9 |
14 |
11 |
12 |
12 |
11 |
10 |
10 |
8 |
9 |
|
от самоубийств |
31 |
41 |
39 |
40 |
38 |
36 |
34 |
32 |
30 |
29 |
|
от убийств |
23 |
31 |
28 |
30 |
31 |
29 |
27 |
25 |
20 |
18 |
|
от болезней органов дыхания |
58 |
74 |
70 |
66 |
70 |
71 |
65 |
66 |
58 |
55 |
|
от болезней органов пищеварения |
33 |
46 |
44 |
48 |
52 |
57 |
59 |
66 |
63 |
62 |
|
от некоторых инфекционных и паразитарных болезней |
13 |
21 |
25 |
24 |
26 |
26 |
26 |
27 |
25 |
24 |
|
|
|
|
|
|
|
|
|
|
|
|
|
Основной причиной низкой продолжительности жизни населения в Российской Федерации является высокая смертность граждан трудоспособного возраста. Из общего числа умерших почти треть составляют граждане трудоспособного возраста, около 80 процентов из них - мужчины. Смертность от заболеваний сердечно-сосудистой системы, составляющая 55 процентов смертности от всех причин, в России в 3 - 4 раза выше, чем в европейских странах. Среди причин смерти в трудоспособном возрасте значительную долю (более 30 процентов) составляют внешние причины - случайные отравления, самоубийства, убийства, транспортные происшествия, прочие несчастные случаи.
Показатель младенческой смертности, рассчитанный по действующей в Российской Федерации системе, несмотря на его снижение примерно в 2 раза выше, чем в развитых европейских странах, Канаде и США (по расчетам в соответствии с рекомендациями Всемирной организации здравоохранения).
Уровень смертности обусловлен также высоким уровнем заболеваемости населения, распространенностью алкоголизма, наркомании, табакокурения. Не созданы условия, побуждающие людей бережно относиться к собственному здоровью и здоровью своих детей. Недостаточно развиты формы досуга, способствующие ведению здорового образа жизни (физическая культура, спорт, туризм, активный отдых и другие).
Начиная с 2000 года в Российской Федерации отмечается рост рождаемости. Вместе с тем уровень рождаемости пока еще недостаточен для обеспечения воспроизводства населения.
На рождаемость отрицательно влияют: низкий денежный доход многих семей, отсутствие нормальных жилищных условий, современная структура семьи (ориентация на малодетность, увеличение числа неполных семей), тяжелый физический труд значительной части работающих женщин (около 15 процентов), условия труда, не отвечающие санитарно-гигиеническим нормам, низкий уровень репродуктивного здоровья, высокое число прерываний беременности (абортов).
Низкий уровень рождаемости ведет к демографическому старению населения. Если в 1992 году численность женщин в возрасте старше 55 лет и мужчин в возрасте старше 60 лет составляла 19,3 процента всего населения, то в 2006 году - 20,4 процента.
Наряду с общими демографическими тенденциями, характерными для Российской Федерации в целом, имеются значительные различия между регионами.
В ряде субъектов Российской Федерации демографическая ситуация требует незамедлительного реагирования. За последние 15 лет более чем на 15 процентов сократилась численность населения в Республике Коми, Камчатском крае, Архангельской, Магаданской, Мурманской и Сахалинской областях. На 10 - 15 процентов сократилась численность населения в Республике Карелия, Республике Мордовия и Республике Саха (Якутия), Приморском и Хабаровском краях, Амурской, Владимирской, Ивановской, Кировской, Костромской, Курганской, Курской, Новгородской, Псковской, Рязанской, Смоленской, Тамбовской, Тверской, Тульской и Читинской областях.[1]
Таблица 6.
Международная миграция (человек)
|
|
||||||||
|
1997 |
2000 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
|
Прибывшие в Российскую Федерацию - всего |
597 651 |
359 330 |
184 612 |
129 144 |
119 157 |
177 230 |
186 380 |
286 956 |
|
Выбывшие из Российской Федерации - всего |
232 987 |
145 720 |
106 685 |
94 018 |
79 795 |
69 798 |
54 061 |
47 013 |
|
|
|
|
|
|
|
|
|
|
|
Глава 3. Прогнозы демографической ситуации
в Российской Федерации
3.1 Прогнозирование демографической ситуации
в Российской Федерации
Государственный комитет Российской Федерации по статистике ежегодно составляет среднесрочный демографический прогноз для России.
Как обычно, представлено три варианта прогноза - “низкий” (более пессимистический), “средний” и “высокий” (более оптимистический).
Реализация каждого из вариантов связывается с соответствующим вариантом социально-экономического развития страны.
Высокий сценарий предполагает оптимистический вариант социально-экономического развития страны: рост экономической активности, повышение уровня и качества жизни. С этим связываются ожидания более высокой продолжительности жизни, более высокого уровня рождаемости и достаточно высокой миграционной подвижности.
Средний сценарий демографического прогноза связывается с постепенным улучшением социально-экономической ситуации в России, но значительно более медленными темпами, чем при высоком варианте. По мнению авторов прогноза, этот вариант представляется наиболее вероятным.
Низкий сценарий исходит из пессимистического варианта социально-экономического развития. Сохранение сложившейся или ухудшение экономической ситуации, скорее всего, приведет к сохранению негативных тенденций в области смертности и миграции и делает маловероятным повышение рождаемости.
Соответствующие каждому варианту демографические сценарии вначале формулируются для населения России в целом, а затем конкретизируются по регионам на основе анализа региональных различий за последние 10-15 лет. Окончательные показатели рождаемости, смертности и миграции по России в целом обычно немного отличаются от сценарных.
Исходя из характера демографических процессов последнего десятилетия, а также демографических предпосылок более ранних лет, можно сделать прогнозную оценку основных тенденций развития демографической ситуации в стране на перспективу. В основе прогноза лежит предположение о необратимости происшедших в России изменений в репродуктивном поведении населения, в результате которых происходит распространение модели семьи, имеющей одного, реже - двух детей, которая характерна сегодня для большинства развитых европейских стран.
Численность населения в ближайшие 10-15 лет будет снижаться в стране в целом и в абсолютном большинстве регионов. [3,224-235]
Таблица 7.
Численность населения (средний вариант; тысяч человек)
|
|
|||||||
Годы |
На начало года |
В среднем за год |
|
|
||||
|
Все население |
в том числе |
Процент городского населения |
Все население |
в том числе |
|
|
|
|
|
городское |
сельское |
|
|
городское |
сельское |
|
2009 |
141758,1 |
103691,0 |
38067,1 |
73,1 |
141651,1 |
103678,1 |
37973,0 |
|
2010 |
141539,8 |
103661,0 |
37878,8 |
73,2 |
141437,3 |
103655,3 |
37782,0 |
|
2011 |
141331,8 |
103645,4 |
37686,4 |
73,3 |
141231,0 |
103645,8 |
37585,2 |
|
2012 |
141125,4 |
103642,8 |
37482,6 |
73,4 |
141022,7 |
103651,0 |
37371,7 |
|
2013 |
140916,3 |
103655,9 |
37260,4 |
73,6 |
140805,8 |
103668,7 |
37137,1 |
|
2014 |
140691,6 |
103678,2 |
37013,4 |
73,7 |
140573,3 |
103688,6 |
36884,7 |
|
2015 |
140451,1 |
103694,8 |
36756,3 |
73,8 |
140334,1 |
103705,8 |
36628,3 |
|
2016 |
140213,3 |
103712,8 |
36500,5 |
74,0 |
140100,9 |
103719,9 |
36381,0 |
|
2017 |
139984,9 |
103723,3 |
36261,6 |
74,1 |
139867,6 |
103728,0 |
36139,6 |
|
2018 |
139746,0 |
103728,8 |
36017,2 |
74,2 |
139622,5 |
103726,9 |
35895,6 |
|
2019 |
139494,5 |
103720,8 |
35773,7 |
74,4 |
139362,4 |
103709,7 |
35652,7 |
|
2020 |
139227,0 |
103694,2 |
35532,8 |
74,5 |
139082,5 |
103671,7 |
35410,8 |
|
2021 |
138933,7 |
103645,3 |
35288,4 |
74,6 |
138777,4 |
103613,0 |
35164,4 |
|
2022 |
138617,1 |
103576,9 |
35040,2 |
74,7 |
138442,0 |
103529,6 |
34912,4 |
|
2023 |
138263,3 |
103479,2 |
34784,1 |
74,8 |
138075,1 |
103419,9 |
34655,2 |
|
2024 |
137882,6 |
103356,4 |
34526,2 |
75,0 |
137682,3 |
103284,3 |
34398,0 |
|
2025 |
137478,0 |
103208,4 |
34269,6 |
75,1 |
137264,8 |
103125,1 |
34139,7 |
|
2026 |
137047,9 |
103037,6 |
34010,3 |
75,2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
Таблица 8.
Изменение численности населения по вариантам прогноза
(тысяч человек)
|
|
||||||||
Годы |
Высокий вариант прогноза |
Низкий вариант прогноза |
|
|
|||||
|
Население на начало года |
Изменения за год |
Население на начало года |
Изменения за год |
|
|
|||
|
|
общий прирост |
естествен-ный прирост |
Миграции onnый ПРИРОСТ |
|
общий прирост |
природный ный прирост |
Миграция ный прирост |
|
2009 |
141850,1 |
-42,9 |
-333,3 |
290,4 |
141377,9 |
-506,6 |
-686,4 |
179,8 |
|
2010 |
141807,2 |
-6,3 |
-311,2 |
304,9 |
140871,3 |
-522,3 |
-707,1 |
184,8 |
|
2011 |
141800,9 |
97,5 |
-239,9 |
337,4 |
140349,0 |
-528,7 |
-726,3 |
197,6 |
|
2012 |
141898,4 |
205,6 |
-154,0 |
359,6 |
139820,3 |
-553,6 |
-749,6 |
196,0 |
|
2013 |
142104,0 |
237,7 |
-144,9 |
382,6 |
139266,7 |
-583,1 |
-781,2 |
198,1 |
|
2014 |
142341,7 |
240,1 |
-162,4 |
402,5 |
138683,6 |
-612,6 |
-812,7 |
200,1 |
|
2015 |
142581,8 |
254,1 |
-170,0 |
424,1 |
138071,0 |
-630,6 |
-837,7 |
207,1 |
|
2016 |
142835,9 |
253,6 |
-193,0 |
446,6 |
137440,4 |
-649,7 |
-864,6 |
214,9 |
|
2017 |
143089,5 |
264,9 |
-223,1 |
488,0 |
136790,7 |
-691,4 |
-901,2 |
209,8 |
|
2018 |
143354,4 |
255,6 |
-249,6 |
505,2 |
136099,3 |
-722,0 |
-931,7 |
209,7 |
|
2019 |
143610,0 |
238,2 |
-288,2 |
526,4 |
135377,3 |
-754,8 |
-964,0 |
209,2 |
|
2020 |
143848,2 |
274,0 |
-308,3 |
582,3 |
134622,5 |
-790,1 |
-999,1 |
209,0 |
|
2021 |
144122,2 |
245,1 |
-355,5 |
600,6 |
133832,4 |
-823,1 |
-1029,0 |
205,9 |
|
2022 |
144367,3 |
223,5 |
-401,6 |
625,1 |
133009,3 |
-863,5 |
-1068,4 |
204,9 |
|
2023 |
144590,8 |
200,6 |
-447,2 |
647,8 |
132145,8 |
-895,5 |
-1102,6 |
207,1 |
|
2024 |
144791,4 |
175,1 |
-491,6 |
666,7 |
131250,3 |
-926,6 |
-1134,8 |
208,2 |
|
2025 |
144966,5 |
153,4 |
-535,2 |
688,6 |
130323,7 |
-957,1 |
-1166,7 |
209,6 |
|
2026 |
145119,9 |
|
|
|
129366,6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
В ближайшие десять лет следует ожидать уменьшения численности лиц моложе трудоспособного возраста. Численность населения трудоспособного возраста будет увеличиваться в ближайшие 6-7 лет. Впоследствии в эту группу начнут вступать поколения 90-х годов рождения, когда началось резкое снижение рождаемости, а выходить многочисленные поколения родившихся в послевоенный период. Через 6-7 лет начнется снижение численности в трудоспособном возрасте.
Уже с 2000г. удельный вес группы населения старше трудоспособного возраста будет выше, чем группы моложе трудоспособного возраста. И в дальнейшем этот разрыв будет увеличиваться. Таким образом, дальнейшее развитие получит процесс демографического старения населения.
Предполагается, что численность детей и подростков до 16 лет за 1999-2015 гг. сократится на 8,4 млн. человек (на 28%), а их доля во всем населении уменьшится на 4,8 процентных пункта. На протяжении большей части прогнозируемого периода поколения родившихся будут заметно уступать поколениям, выходящим за пределы данной возрастной группы.
К 2005г. в результате перехода в пенсионный возраст людей военных лет рождения численность старшей возрастной группы должна несколько уменьшиться. Но с 2000г. в данную группу начнут входить и более многочисленные послевоенные поколения. Это обусловит заметный прирост общей численности населения пожилого возраста и его доли во всем населении страны - к началу 2016г. соответственно на 4,3 млн. человек и 4,3 процентных пункта. Численный перевес пожилого населения над детьми и подростками достигнет 1,6 раза. [3,235-240]
В связи с увеличением числа лиц трудоспособного возраста к 2007 г. несколько уменьшится показатель демографической нагрузки (число лиц трудоспособного возраста на 1000 человек нетрудоспособного), после чего демографическая нагрузка начнет возрастать.
По мере старения населения важнейшей проблемой для экономики страны будет становиться растущее давление на государственный бюджет и обострение потребности в финансировании систем пенсионного обеспечения и социальной защиты населения. Процесс старения населения будет влиять на экономику не только через давление на государственный бюджет, но также может повлечь за собой изменение экономического поведения рабочей силы. Увеличение доли старших возрастных групп в трудоспособном населении может отразиться на способности рабочей силы воспринимать инновации в мире высоких технологий.
Изменения возрастной структуры создадут проблемы и для системы здравоохранения. В течение нескольких последующих десятилетий самые высокие показатели заболеваемости и смертности будут приходиться на группы старших возрастов. По всей вероятности следует ожидать в ближайшие 10-15 лет дальнейшей постепенной репатриации русского и русскоязычного населения в Россию. Согласно расчетам, численность населения России в ближайшие 10-15 лет будет продолжать снижаться по 0,3-0,4% в год и составит в 2015 году от 130 до 140 млн. человек. Численность городского населения может уменьшиться на 5,3 млн. человек, а число умерших превысить число родившихся на 9,4 млн. человек.[3,245-247]
Концепция демографической политики Российской Федерации на период до 2025 года
Демографическая политика Российской Федерации направлена на увеличение продолжительности жизни населения, сокращение уровня смертности, рост рождаемости, регулирование внутренней и внешней миграции, сохранение и укрепление здоровья населения и улучшение на этой основе демографической ситуации в стране.
Настоящей Концепцией, разработанной в соответствии с Конституцией Российской Федерации, федеральными законами и иными нормативными правовыми актами Российской Федерации, общепризнанными принципами и нормами международного права в области народонаселения и с учетом отечественного и зарубежного опыта, определяются цели, принципы, задачи и основные направления политики Российской Федерации в области народонаселения на период до 2025 года. [1]
Цели, принципы, задачи и основные направления демографической политики Российской Федерации на период до 2025 года
Целями демографической политики Российской Федерации на период до 2025 года являются стабилизация численности населения к 2015 году на уровне 142-143 млн. человек и создание условий для ее роста к 2025 году до 145 млн. человек, а также повышение качества жизни и увеличение ожидаемой продолжительности жизни к 2015 году до 70 лет, к 2025 году - до 75 лет.
Достижение целей демографической политики Российской Федерации в значительной степени зависит от успешного решения широкого круга задач социально-экономического развития, включая обеспечение стабильного экономического роста и роста благосостояния населения, снижение уровня бедности и уменьшение дифференциации по доходам, интенсивное развитие человеческого капитала и создание эффективной социальной инфраструктуры (здравоохранение, образование, социальная защита населения), рынка доступного жилья, гибкого рынка труда, улучшение санитарно-эпидемиологической обстановки.
В основу демографической политики Российской Федерации положены следующие принципы:
Ш комплексность решения демографических задач - мероприятия в этой сфере должны охватывать направления демографического развития (смертность, рождаемость и миграцию) в их взаимосвязи;
Ш концентрация на приоритетах - выбор по каждому направлению демографического развития наиболее проблемных вопросов и применение эффективных механизмов их решения;
Ш своевременное реагирование на демографические тенденции в текущий период;
Ш учет региональных особенностей демографического развития и дифференцированный подход к разработке и реализации региональных демографических программ;
Ш взаимодействие органов государственной власти с институтами гражданского общества;
Ш координация действий законодательных и исполнительных органов государственной власти на федеральном, региональном и муниципальном уровнях.
Основными задачами демографической политики Российской Федерации на период до 2025 года являются:
Ш сокращение уровня смертности не менее чем в 1,6 раза, прежде всего в трудоспособном возрасте от внешних причин;
Ш сокращение уровня материнской и младенческой смертности не менее чем в 2 раза, укрепление репродуктивного здоровья населения, здоровья детей и подростков;
Ш сохранение и укрепление здоровья населения, увеличение продолжительности активной жизни, создание условий и формирование мотивации для ведения здорового образа жизни, существенное снижение уровня заболеваемости социально значимыми и представляющими опасность для окружающих заболеваниями, улучшение качества жизни больных, страдающих хроническими заболеваниями, и инвалидов;
Ш повышение уровня рождаемости (увеличение суммарного показателя рождаемости в 1,5 раза) за счет рождения в семьях второго ребенка и последующих детей;
Ш укрепление института семьи, возрождение и сохранение духовно-нравственных традиций семейных отношений;
Ш привлечение мигрантов в соответствии с потребностями демографического и социально-экономического развития, с учетом необходимости их социальной адаптации и интеграции. [1]
Основные этапы и ожидаемые результаты реализации демографической политики Российской Федерации на период до 2025 года
Реализация демографической политики Российской Федерации на период до 2025 года будет осуществляться в три этапа.
На первом этапе (2007 - 2010 годы) будут реализованы меры, направленные на преодоление сложившихся негативных тенденций демографического развития, в том числе осуществлена основная часть мероприятий по снижению уровня смертности населения в результате дорожно-транспортных происшествий и от сердечно-сосудистых заболеваний, по повышению качества оказания медицинской помощи женщинам в период беременности и родов, по развитию перинатальных технологий, уменьшающих риск неблагоприятного исхода беременности и родов, по оказанию государственной адресной материальной поддержки семьям, имеющим детей, включая проведение индексации пособий с учетом темпов роста потребительских цен, по подготовке к приему в семью ребенка, оставшегося без попечения родителей, по психолого-педагогическому и медико-социальному сопровождению и материальной поддержке замещающих семей.
Предусматривается разработать специальные меры по профилактике и своевременному выявлению профессиональных заболеваний, улучшению условий труда, содействию занятости женщин, имеющих малолетних детей, и повышению их конкурентоспособности на рынке труда, по развитию инфраструктуры дошкольного образования, обеспечению местами в дошкольных образовательных учреждениях в приоритетном порядке детей работающих женщин, а также разработать долгосрочные программы, направленные на популяризацию здорового образа жизни, повышение миграционной привлекательности важных в геополитическом отношении регионов Российской Федерации.
На первом этапе в субъектах Российской Федерации будут также разработаны региональные демографические программы, направленные на улучшение демографической ситуации, учитывающие специфику каждого региона (долю сельского населения, сложившуюся модель семьи, обычаи и традиции) и согласованные с реализуемыми мероприятиями приоритетных национальных проектов в сфере образования, здравоохранения, жилищной политики и сельского хозяйства.
При разработке указанных программ первоочередное внимание будет уделяться наиболее острым проблемам народонаселения, характерным для конкретного региона субъекта Российской Федерации. Программы должны быть обеспечены необходимым финансированием, методическим и информационным сопровождением.
На первом этапе будут созданы условия, позволяющие уменьшить остроту демографического кризиса, сформировать правовую, организационную и финансовую базу для наращивания дальнейших усилий по поддержке и закреплению позитивных тенденций к началу 2011 года.
В результате реализации мероприятий первого этапа предполагается снизить темпы естественной убыли населения и обеспечить миграционный прирост.
На втором этапе (2011 - 2015 годы) будет продолжено осуществление мероприятий по стабилизации демографической ситуации. Основной акцент будет сделан на внедрении программы здорового образа жизни, реализации специальных мер по содействию занятости женщин, имеющих детей, проведении мероприятий по профилактике и своевременному выявлению профессиональных заболеваний, осуществлении программы поэтапного сокращения рабочих мест с вредными или опасными для репродуктивного здоровья населения условиями труда.
К 2015 году предусматривается существенно улучшить здоровье населения, создать условия для комфортной жизнедеятельности семей, воспитывающих детей.
В связи с реализацией с 2010 года дополнительных мер государственной поддержки семей, имеющих детей, в форме предоставления материнского (семейного) капитала будут разработаны меры по расширению строительства доступного семейного жилья, развитию дополнительных образовательных услуг.
По итогам реализации второго этапа предполагается к 2016 году:
Ш стабилизировать численность населения на уровне 142 - 143 млн. человек;
Ш увеличить показатель ожидаемой продолжительности жизни до 70 лет;
Ш увеличить в 1,3 раза по сравнению с 2006 годом суммарный коэффициент рождаемости, на треть снизить уровень смертности населения;
Ш уменьшить отток квалифицированных специалистов, увеличить объемы привлечения на постоянное место жительства в Российскую Федерацию соотечественников, проживающих за рубежом, квалифицированных иностранных специалистов и молодежи, обеспечить на этой основе миграционный прирост на уровне не менее 200 тыс. человек ежегодно.
На третьем этапе (2016 - 2025 годы) предусматривается на основе оценки влияния реализуемых проектов и программ на демографическую ситуацию проводить мероприятия по упреждающему реагированию на возможное ухудшение демографической ситуации в стране.
В связи со значительным уменьшением к началу третьего этапа численности женщин репродуктивного возраста потребуется принять дополнительные меры, стимулирующие рождение в семьях второго и третьего ребенка.
В целях замещения естественной убыли населения в результате возможного сокращения уровня рождаемости предстоит активизировать работу по привлечению на постоянное место жительства в Российскую Федерацию иммигрантов трудоспособного возраста.
К 2025 году предполагается:
Ш обеспечить постепенное увеличение численности населения (в том числе за счет замещающей миграции) до 145 млн. человек;
Ш увеличить ожидаемую продолжительность жизни до 75 лет;
Ш увеличить в 1,5 раза по сравнению с 2006 годом суммарный коэффициент рождаемости, снизить уровень смертности в 1,6 раза;
Ш обеспечить миграционный прирост на уровне более 300 тыс. человек ежегодно. [1]
3.3Основные социально-экономические последствия процесса депопуляции
Одна из основных проблем депопуляции для России с ее огромной территорией и достаточно низкой плотностью населения -- это ухудшение ее геополитического положения в мире. В ближайшие десятилетия снижение численности населения России будет происходить на фоне роста населения большинства соседних стран. Это может вызвать сильнейшее миграционное давление на Россию, а возможно, и попытки территориальной экспансии.
Для экономики России другой важнейшей проблемой по мере старения населения окажется растущее давление на государственный бюджет и обострение в финансировании пенсионного обеспечения и социальной защиты населения.
Снижение численности населения в трудоспособном возрасте после 2006 г. может вызвать дефицит рабочей силы на рынке труда. Однако здесь основная проблема заключается не столько в абсолютном сокращении численности людей в рабочих возрастах, поскольку решением может стать развитие трудозамещающих технологий, сколько в старении рабочей силы. Увеличение доли старших возрастных групп в трудоспособном населении может отразиться на способности воспринимать инновации. Увеличение числа лиц престарелого возраста потребует увеличения службы социальной помощи одиноким пожилым людям, расширения сети домов-интернатов и пансионатов. Существующие в настоящее время в России подобные учреждения испытывают большие проблемы с материальным и кадровым обеспечением.
Изменения возрастной структуры создадут проблемы и для системы здравоохранения. Увеличение доли лиц пожилого возраста с более высокими потребностями в лечении приведет к росту нагрузки на медицинские учреждения. Потребуется перестройка системы здравоохранения в целях улучшения гериатрической помощи. Для всех возрастных групп необходимо улучшить информацию о здоровье, включая репродуктивное здоровье, и питании. Ведь здоровье престарелых зависит как от качества оказываемых медицинских услуг и условий жизни, так и от состояния здоровья в молодые годы.
Снижение рождаемости, происходившее в 90-х годах, приведет к тому, что число выпускников школ через несколько лет сравняется с количеством мест в вузах. А еще через некоторое время вузы ощутят недобор абитуриентов, что приведет к сокращению преподавательского состава. Это может отразиться на качестве подготовки специалистов.
С течением процессов депопуляции и демографического старения населения могут возникать и новые проблемы. Главное -- быть к ним готовыми. Для этого и служит упреждающий демографический прогноз.[5]
Заключение
Очевидно, что Российская Федерация сейчас находится в стадии демографического кризиса, преодолеть который будет непросто. Подводя общие итоги, необходимо отметить, все меры преодоления демографического кризиса, несмотря на свое определенное положительное воздействие, не могут в корне изменить демографическую ситуацию в стране, которая требует проведения целого ряда последовательных, комплексных и целенаправленных мероприятий законодательной и исполнительной властями, как на федеральном, так и на региональном уровне.
Очевидно, что основой улучшения воспроизводства населения может служить обеспечение достойного уровня и качества жизни людей. Также не вызывает сомнения то, что создавшаяся демографическая ситуация требует незамедлительного вмешательства как государственных, так и всех гражданских институтов российского общества.
С целью определения стратегии государственной социально-демографической политики необходима комплексная оценка и мониторинг тенденций, факторов и последствий социально-демографических процессов на федеральном и региональном уровнях.
Кроме того, требуется разработка Правительством Российской Федерации совместно с Федеральным Собранием Российской Федерации и с субъектами Российской Федерации общегосударственной Комплексной программы по выводу страны из демографического кризиса.
2.Виды и принципы медицинского страхования. Организация медицинского страхования: субъекты, их права и обязанности. Взаимодействие субъектов на основе договорных отношений.
Обязательное медицинское страхование, согласно этому закону, является всеобщим для населения России и реализуется в соответствии с программами, которые гарантируют объем и условия оказания медицинской и лекарственной помощи гражданам. Размер страхового взноса для предприятий был установлен Правительством РФ и утвержден Верховным Советом. Сумма обязательных страховых взносов включается в себестоимость продукции. Для неработающего населения обязательное медицинское страхование осуществляют органы исполнительной власти, местная администрация за счет средств, предусматриваемых в бюджетах. Страховые взносы на работающих в бюджетных учреждениях и организациях также выплачиваются из средств соответствующих бюджетов. ^ Добровольное медицинское страхование проводится на основе программ добровольного страхования и обеспечивает гражданам получение дополнительных медицинских и иных услуг, сверх установленных программами ОМС. Оно может быть коллективным и индивидуальным. Этот вид страхования осуществляется за счет прибыли (доходов) предприятий и личных средств граждан путем заключения договора. Объектом медицинского страхования является страховой риск, связанный с затратами на оказание медицинской помощи при возникновении страхового случая. Субъектами медицинского страхования являются гражданин, страхователь, страховая медицинская организация, медицинское учреждение. Страхователями неработающих граждан являются местные административные органы, работающих — предприятия или работодатели. Страховые медицинские организации — это юридические лица, осуществляющие медицинское страхование и имеющие государственное разрешение (лицензию) на право заниматься этой деятельностью. Лицензия выдается Министерством экономики и финансов Российской Федерации или его органами. Страховая компания имеет такие отделы, как отдел добровольного медицинского страхования, медицинский отдел, который занимается анализом деятельности ЛПУ, финансово-экономический, юридический, инженерно-технический и коммерческий отделы. Медицинские учреждения — это лечебно-профилактические учреждения, научно-исследовательские и медицинские институты, коллективы и лица, имеющие лицензию на право заниматься определенными видами деятельности и оказанием услуг по программам обязательного и добровольного медицинского страхования. Лицензированию подлежат все медицинские учреждения, независимо от форм собственности. Лицензирование проводят лицензионные комиссии, созданные при органах государственного управления из представителей территориальных комитетов по здравоохранению, профессиональных медицинских ассоциаций, медицинских учреждений, общественных организаций (объединений). Осуществляется также аккредитация медицинского учреждения, то есть определение его соответствия установленным профессиональным стандартам. Аккредитованному медицинскому учреждению выдается сертификат. Основным документом медицинского страхования является договор (соглашение) между страхователем и страховой медицинской организацией, в содержание которого входят: наименование сторон; сроки действия договора; численность застрахованных; размер, сроки и порядок внесения страховых взносов; перечень медицинских услуг, соответствующих программам обязательного или добровольного медицинского страхования. Каждый застрахованный гражданин получает страховой медицинский полис. В соответствии с законом “О медицинском страховании граждан в Российской Федерации” каждый гражданин может выбирать медицинскую страховую организацию, медицинское учреждение и врача, получать медицинскую помощь на всей территории России (принцип экстерриториальности) и медицинские услуги, по объему и качеству соответствующие условиям договора, независимо от размера выплаченного страхового взноса, предъявлять иск страхователю и медицинскому учреждению за причиненный ущерб и др. Закон предусматривает создание двух фондов — фонда здравоохранения (для реализации программ профилактики, оздоровления специальных контингентов больных, малообеспеченных граждан) и фонда страхования (для осуществления программ страхования).
Договор медицинского страхования
Медицинское страхование осуществляется в форме договора, заключаемого между субъектами медицинского страхования. Субъекты медицинского страхования выполняют обязательства по заключенному договору в соответствии с законодательством Российской Федерации. Договор медицинского страхования является соглашением между страхователем и страховой медицинской организацией, в соответствии с которым последняя обязуется организовывать и финансировать предоставление застрахованному контингенту медицинской помощи определенного объема и качества или иных услуг по программам обязательного медицинского страхования и добровольного медицинского страхования. Договор медицинского страхования должен содержать: наименование сторон; сроки действия договора; численность застрахованных; размер, сроки и порядок внесения страховых взносов; перечень медицинских услуг, соответствующих программам обязательного или добровольного медицинского страхования; права, обязанности, ответственность сторон и иные не противоречащие законодательству Российской Федерации условия. Форма типовых договоров обязательного и добровольного медицинского страхования, порядок и условия их заключения устанавливаются Советом Министров Российской Федерации. Договор медицинского страхования считается заключенным с момента уплаты первого страхового взноса, если условиями договора не установлено иное. В случае утраты страхователем в период действия договора обязательного медицинского страхования прав юридического лица вследствие реорганизации или ликвидации предприятия права и обязанности по указанному договору переходят к его правопреемнику. В период действия договора добровольного медицинского страхования при признании судом страхователя недееспособным либо ограниченным в дееспособности его права и обязанности переходят к опекуну или попечителю, действующему в интересах застрахованного. (в ред. Закона РФ от 02.04.93 N 4741-1)
Субъекты медицинского страхования
В качестве субъектов медицинского страхования выступают: гражданин, страхователь, страховая медицинская организация, медицинское учреждение. Страхователями при обязательном медицинском страховании являются: для неработающего населения - Советы Министров республик в составе Российской Федерации, органы государственного управления автономной области, автономных округов, краев, областей, городов Москвы и Санкт-Петербурга, местная администрация; для работающего населения - предприятия, учреждения, организации, лица, занимающиеся индивидуальной трудовой деятельностью, и лица свободных профессий <*> (далее предприятия). Страхователями при добровольном медицинском страховании выступают отдельные граждане, обладающие гражданской дееспособностью, или (и) предприятия, представляющие интересыграждан. Страховыми медицинскими организациями выступают юридические лица, осуществляющие медицинское страхование и имеющие государственное разрешение (лицензию) на право заниматься медицинским страхованием. Медицинскими учреждениями в системе медицинского страхования являются имеющие лицензии лечебно-профилактические учреждения, научно-исследовательские и медицинские институты, другие учреждения, оказывающие медицинскую помощь, а также лица, осуществляющие медицинскую деятельность как индивидуально, так и коллективно. (в ред. Закона РФ от 02.04.93 N 4741-1)
Права граждан Российской Федерации в системе медицинского страхования
Граждане Российской Федерации имеют право на: обязательное и добровольное медицинское страхование; выбор медицинской страховой организации; выбор медицинского учреждения и врача в соответствии с договорами обязательного и добровольного медицинского страхования; получение медицинской помощи на всей территории Российской Федерации, в том числе за пределами постоянного места жительства; получение медицинских услуг, соответствующих по объему и качеству условиям договора, независимо от размера фактически выплаченного страхового взноса; предъявление иска страхователю, страховой медицинской организации, медицинскому учреждению, в том числе на материальное возмещение причиненного по их вине ущерба, независимо от того, предусмотрено это или нет в договоре медицинского страхования; возвратность части страховых взносов при добровольном медицинском страховании, если это определено условиями договора. Нормы, касающиеся обязательного медицинского страхования, устанавливаемые настоящим Законом и принятыми в соответствии с ним нормативными актами, распространяются на работающих граждан с момента заключения с ними трудового договора. Защиту интересов граждан осуществляют Советы Министров Российской Федерации и республик в составе Российской Федерации, органы государственного управления автономной области, автономных округов, краев, областей, городов Москвы и Санкт-Петербурга, местная администрация, профсоюзные, общественные или иные организации (объединения). (в ред. Закона РФ от 02.04.93 N 4741-1)
Права и обязанности страхователя
Страхователь имеет право на: участие во всех видах медицинского страхования; свободный выбор страховой организации; осуществление контроля за выполнением условий договора медицинского страхования; возвратность части страховых взносов от страховой медицинской организации при добровольном медицинском страховании в соответствии с условиями договора. Предприятие - страхователь, кроме прав, перечисленных в части первой настоящей статьи, имеет право на: привлечение средств из прибыли ( доходов) предприятия на добровольное медицинское страхование своих работников. Страхователь обязан: заключать договор обязательного медицинского страхования со страховой медицинской организацией; вносить страховые взносы в порядке, установленном настоящим Законом и договором медицинского страхования; в пределах своей компетенции принимать меры по устранению неблагоприятных факторов воздействия на здоровье граждан; предоставлять страховой медицинской организации информацию о показателях здоровья контингента, подлежащего страхованию. (в ред. Закона РФ от 02.04.93 N 4741-1)
Служащей В. 20 февраля 2010 года произведена операция медицинский аборт. Оформить нетрудоспособность.
4. В районе А. с численностью населения 75000 за год умерло 743 человека. В районе Б., численность населения которого составила 89000, умерло 820 человек. Возрастно-половой состав проживающих в двух районах был примерно одинаков. Требуется определить, отличается ли уровень смертности в названных районах (рассчитайте коэффициент достоверности).
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 14
1.
2. Медико-социальная экспертиза. Основные понятия, используемые при проведении МСЭ: инвалидность, инвалид, ограничение жизнедеятельности. Степени выраженности ограничений жизнедеятельности, социальная недостаточность.
Медико-социальная экспертиза (МСЭ) — один из видов медицинской экспертизы. В соответствии со ст. 7 Федерального закона от 24.11.1995 № 181-ФЗ "О социальной защите инвалидов в Российской Федерации" медико-социальная экспертиза - определение в установленном порядке потребностей освидетельствуемого лица в мерах социальной защиты, включая реабилитацию, на основе оценки ограничений жизнедеятельности, вызванных стойким расстройством функций организма.
Учреждения медико-социальной экспертизы в Российской Федерации находятся в ведении Министерства труда и социальной защиты, за исключением Главного бюро медико-социальной экспертизы Федерального медико-биологического агентства, которое подведомственно соответствующему агентству в структуре Министерства здравоохранения.
Порядок организации и деятельности учреждений медико-социальной экспертизы регулируется Приказом Минздравсоцразвития РФ от 17.11.2009 N 906н "Об утверждении Порядка организации и деятельности федеральных государственных учреждений медико-социальной экспертизы"
Учреждения медико-социальной экспертизы в установленном законом порядке проводят освидетельствования граждан с целью установления группы инвалидности, определения степени утраты профессиональной трудоспособности, а также изучают распространенность и структуру инвалидности, причины, факторы и условия, влияющие на возникновение, развитие и исход инвалидности.
Установление группы инвалидности представляет собой определение потребности граждан в мерах социальной защиты (в том числе реабилитации) на основе ограничений жизнедеятельности, вызванных стойким расстройством функций организма.
Рганизационная структура учреждений медико-социальной экспертизы в Российской Федерации
Федеральное бюро медико-социальной экспертизы;
Экспертные составы Федерального бюро;
Главное бюро медико-социальной экспертизы Федерального медико-биологического агентства (осуществляет медико-социальную экспертизу работников организаций отдельных отраслей промышленности с особо опасными условиями труда и населения отдельных территорий);
Экспертные составы главного бюро;
Бюро медико-социальной экспертизы в 28 субъектах Российской Федерации и в г. Байконур;
Главные бюро медико-социальной экспертизы по субъектам Российской Федерации;
Экспертные составы главного бюро;
Бюро медико-социальной экспертизы в городах и районах - филиалы соответствующего главного бюро. Создается, как правило, один филиал (бюро) на 70 - 90 тыс. человек при условии освидетельствования 1,8 - 2 тыс. человек в год.
В зависимости от уровня, структуры заболеваемости и инвалидности в Федеральном бюро и главных бюро создаются следующие бюро или экспертные составы:
общего профиля
специализированного профиля, в том числе:
для освидетельствования больных туберкулезом,
лиц с психическими расстройствами,
заболеваниями и дефектами органа зрения,
лиц в возрасте до 18 лет,
смешанного профиля.
Инвалидность — состояние человека, при котором имеются препятствия или ограничения в деятельности человека с физическими, умственными, сенсорными или психическими отклонениями[2].
Инвалид — человек, у которого возможности его личной и жизнедеятельности в обществе ограничены из-за его физических, умственных, сенсорных или психических отклонений
Ограничение жизнедеятельности (ОЖД) — полная или частичная утрата лицом способности или возможности осуществлять основные компоненты повседневной жизни.
Понятие используется в медико-социальной экспертизе, на его основе производится экспертная оценка инвалидности — установление группы инвалидности.
Категории ожд и степень
Выделяются четыре степени выраженности нарушений функций организма человека:
незначительные нарушения (нет ограничений жизнедеятельности),
умеренные нарушения (1 степень ограничений жизнедеятельности),
выраженные нарушения (2 степень ограничений жизнедеятельности),
значительно выраженные нарушения (3 степень ограничений жизнедеятельности).
3. Служащей О. 25.03.2010г. была произведена операция медицинский аборт. В связи с осложнением она находилась в гинекологическом отделении до 15.04.2010 г. Оформить нетрудоспособность.
4. По данным вариационного ряда вычислите среднюю арифметическую и коэффициент вариации. Объясните их значение.
масса тела призывников количество
в кг: призывников:
59 2
62 5
66 7
74 3
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 15
1. Здоровый образ жизни: определение, механизм его формирования.
Роль врачей в формировании здорового образа жизни.
Здоровый образ жизни — образ жизни человека, направленный на профилактику болезней и укрепление здоровья.
Понятие «здоровый образ жизни» однозначно пока ещё не определено. Представители философско-социологического направления рассматривают здоровый образ жизни как глобальную социальную проблему, составную часть жизни общества в целом.
В психолого-педагогическом направлении здоровый образ жизни рассматривается с точки зрения сознания, психологии человека, мотивации. Имеются и другие точки зрения (например, медико-биологическая), однако резкой грани между ними нет, так как они нацелены на решение одной проблемы — укрепление здоровья индивидуума[1].
Здоровый образ жизни является предпосылкой для развития разных сторон жизнедеятельности человека, достижения им активногодолголетия и полноценного выполнения социальных функций[2], для активного участия в трудовой, общественной, семейно-бытовой, досуговой формах жизнедеятельности[3].
Актуальность здорового образа жизни вызвана возрастанием и изменением характера нагрузок на организм человека в связи с усложнением общественной жизни, увеличением рисков техногенного, экологического, психологического, политического и военного характера, провоцирующих негативные сдвиги в состоянии здоровья
2. Медико-социальные экспертные комиссии: уровни, состав, функции.
Медико-социальная экспертная комиссия
На медико-социальную экспертизу направляются граждане, имеющие признаки стойкого ограничения жизнедеятельности и трудоспособности и нуждающиеся в социальной защите: — при очевидном неблагоприятном клиническом и трудовом прогнозе вне зависимости от сроков временной нетрудоспособно¬сти, но не более 4 месяцев; — при благоприятном трудовом прогнозе в случае продолжающейся нетрудоспособности до 10 месяцев (в отдельных случаях — травмы, состояния после реконструктивных операций, туберкулез — до 12 месяцев) для решения вопроса о продолжении лечения или установления группы инвалидности; — работающие инвалиды для изменения трудовой рекоменда¬ции в случае ухудшения клинического и трудового прогноза. Право направлять граждан на медико-социальную экспертизу имеют лечащие врачи амбулаторно-поликлинических и больнич¬ных учреждений различных уровней и форм собственности с ут¬верждением направлений на МСЭК клинико-экспертной комисси¬ей учреждения. При установлении группы инвалидности срок временной не¬трудоспособности завершается датой регистрации направления на МСЭК медико-социальной экспертной комиссией. Лицам, не признанным инвалидами, листок нетрудоспособнос¬ти продлевается лечебно-профилактическим учреждением до восстановления трудоспособности или повторного направления на медико-социальную экспертизу. При отказе больного от направления на медико-социальную экс¬пертизу или несвоевременной явке его на экспертизу по неуважи¬тельной причине листок нетрудоспособности не продлевается со дня отказа или дня регистрации документов медико-социальной экспертной комиссией. Отказ или неявка указывается в листке не¬трудоспособности. Экспертизой стойкой нетрудоспособности в нашей стране за¬нимаются: 1) МСЭК и 2) комитеты социальной защиты населения. МСЭК располагаются на базе крупных ЛПУ, однако находятся в ведении Министерства социальной защиты. Их расположение на базе ЛПУ связано с необходимостью всестороннего и полноцен¬ного обследования больных, для чего необходима лаборатория, уз¬кие специалисты, диагностические кабинеты. МСЭК классифицируют на первичные и высшие. Первичные и высшие в свою очередь бывают общего профиля и специализиро¬ванные, к первичным МСЭК относятся районные, межрайонные, городские МСЭК. К высшим относятся МСЭК г. Москвы и Санкт-Петербурга, областные, республиканские МСЭК. Задачи первичных МСЭК: 1) установление группы инвалидности впервые или при переосвидетельствовании; 2) определение причины инвалидности; 3) определение времени фактического наступления инвалид¬ности; 4) установление стойкой утраты трудоспособности вследствие несчастного случая на производстве (в %); 5) санкционирование долечивания при временной нетрудоспо¬собности свыше 10 или 12 мес; 6) определение трудовых рекомендаций инвалидам, позволяющих использовать остаточную трудоспособность; 7) направление на переобучение или переквалификацию. Состав первичных МСЭК общего профиля: — терапевт, — хирург, — невропатолог, — представитель комитета социальной защиты населения, — представитель профсоюзной организации, — медицинский регистратор. — Состав первичных МСЭК специализированного профиля: — 2 врача по профилю МСЭК, — 1 врач смежной специальности, — представитель комитета социальной защиты, — представитель профсоюзной организации, — медицинский регистратор. — Виды специализированных МСЭК: — фтизиатрическая, — психиатрическая, — кардиоревматологическая, — офтальмологическая, — онкологическая, — травматологическая, — профпатологическая. В 3-дневный срок вся документация на данного больного должна быть передана для рассмотрения в высшую МСЭК. Выс¬шая МСЭК выносит свое решение. Медико-социальная экспертиза: • Комплексная оценка состояния здоровья и степени ограничения жизнедеятельности • Разработка индивидуальных программ реабилитации инвалидов • Участие в разработке комплексных программ профилактики инвалидности Главное бюро МСЭ Один состав на 4 первичных бюро 4 врача, специалист по реабилитации, психолог(и), специалист по социальным вопросам Направления работы: • По медицинским показаниям • Для переосвидетельствования • Для компенсации • При больничном более 10-12 месяцев.
3. Фонд оплаты труда ООО «Лада» в месяц составил 120000 руб. 00 коп. Рассчитать объем взносов на обязательное медицинское страхование. Куда и в каком количестве будет направлены эти средства.
4. По приведенным данным вычислите возможные относительные величины:
Распределение по нозологическим формам больных в больнице
|
Число больных |
Число умерших |
Гипертоническая болезнь |
170 |
6 |
Рак желудка |
110 |
33 |
Инфаркт миокарда |
120 |
6 |
всего |
400 |
45 |
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 16
1. Санаторно-курортная помощь: виды, структура, задачи.
Санаторно-курортное лечение - вид лечебно-профилактической помощи, оказываемой в специализированных стационарных учреждениях и основанной на применении главным образом природных лечебных факторов (климата, минеральных вод, лечебных грязей и др.). В комплекс курортных факторов входят также перемена обстановки и "выключение" больного из привычных условий труда и быта, особенности природных условий и ландшафта курортов; важную роль играют лечебная физкультура, диетотерапия, санаторный режим и т. д. Для большинства больных пребывание на курорте - лишь этап в процессе лечения заболевания; эффективность его особенно высока на ранних стадиях болезни, в связи, с чем оно играет важную роль в предупреждении перехода болезни в хроническую стадию, а также в профилактике ее обострения и осложнений. Оно осуществляется как комплекс лечебных методик с учетом профиля каждого санатория. Санаторно-курортный отбор больных проводится с целью обеспечения эффективности санаторно-профилактических мероприятий в больнично-поликлинических и санаторных учреждениях, а также наиболее рационального использования курортных учреждений. Вопрос о необходимости санаторно-курортного лечения больных решают лечащий врач и заведующий отделением (при его отсутствии - главный врач) больницы или амбулаторно-поликлинического учреждения, где наблюдается больной. Основой для отбора служат оценка состояния больного, результаты ранее примененных методов больнично-поликлинического лечения, эффективность прежнего лечения на курорте, в санатории. При решении вопроса о выборе курорта и санатория учитываются диагноз и стадия основного заболевания, наличие сопутствующих заболеваний, условия поездки на курорт (дальность расстояния, наличие пересадок и т. п.), сезон, контрастность климатогеографических условий и особенности бальнеологического, грязевого и других видов курортного лечения. Если длительная поездка, контрастные климатические условия могут вредно отразиться на состоянии здоровья, то больных направляют только в местные санатории. До направления больного на санаторно-курортное лечение проводят необходимые диагностические исследования (клинический анализ крови, рентгеноскопию грудной клетки и т. д. в зависимости от характера заболевания; для женщин, независимо от характера заболевания, обязательно заключение гинеколога
Санаторно-курортное лечение можно считать наиболее естественным, физиологичным. При многих заболеваниях, особенно в периоде ремиссии, т.е. после исчезновения острых проявлений, оно является наиболее эффективным. Широкое применение в комплексном санаторно-курортном лечении находят различные немедикаментозные виды лечения: диетотерапия, лечебная физкультура, массаж, иглорефлексотерапия. В зависимости от преобладания того или иного лечебного природного фактора курорты подразделяются на климатические, бальнеологические и грязелечебные.
2. Климатотерапия
Климатотерапией называют использование метеорологических факторов, т.е. особенности климатических и погодных условий данной местности, в лечебных и профилактических целях. Климат характеризуется комплексом постоянных метеорологических признаков, тогда как погода значительно более изменчива. Погодой называют состояние метеорологических элементов в данном месте в любой момент времени. Климат и погода оказывают сложное, комплексное воздействие на организм человека. Действующими началами климата являются газовый состав атмосферы, относительное содержание в ней кислорода, степень загрязнения, наличие частиц, несущих электрический заряд (аэроионы), атмосферное давление, влажность, осадки, температура, интенсивность солнечной радиации, магнетизм и др. факторы. Их влияние на организм, как правило, является сочетанным.
2.1. Климатические зоны и курорты.
Климат пустынь отличается продолжительным жарким и сухим летом с очень высокой средней температурой воздуха, низкой влажностью, с интенсивной солнечной радиацией. Такой климат способствует обильному потоотделению и облегчает функцию почек, в связи, с чем он показан при хронических нефритах.
Климат степей также жаркий и сухой, но отличается более резкими перепадами температур дня и ночи. Такие курорты показаны страдающим туберкулезом и хроническими заболеваниями легких.
Климат лесостепей (Европейской части страны) создает щадящие условия. При нем не бывает резких перепадов температур, наблюдается умеренная влажность. Курорты этой зоны широко показаны при различных хронических заболеваниях, в том числе при заболеваниях сердечно-сосудистой системы (ишемическая болезнь сердца, гипертоническая болезнь и др.).
Горный климат характеризуется наибольшей частотой воздуха, интенсивность солнечной радиации, особенно ультрофиалетовой, пониженным барометрическим давлением и относительно невысоким содержанием кислорода, особенно в высокогорных районах. Климат этих курортов оказывает тонизирующее и закаливающее действие, он показан лицам, страдающим функциональными расстройствами нервной системы, хроническими компенсированными заболеваниями легких и сердца.
Приморский климат (климат морских побережий) характеризуется чистотой и свежестью воздуха при высоком содержании в нем гидроаэроионов, озона и морских солей, интенсивным солнечным излучением, которое усиливается отражением от поверхности моря, отсутствием резких перепадов температур воздуха. Важной особенностью приморской климатической зоны является возможность использования такого лечебного фактора как, морские купания. Приморский климат оказывает тонизирующее, общеукрепляющее и закаливающее действие.
2.2. Виды климатотерапии.
Аэротерапия - это лечебное воздействие открытого воздуха. Только пребывание в климатической среде данного курорта, в том числе прогулки на свежем воздухе, экскурсии, игры, оказывают лечебное влияние. Специальным видом аэротерапии являются воздушные ванны. Для проведения аэротерапии используются специальные сооружения: аэрарии, климатопавильоны, климатоверанды. Лечебное дейчтвие аэротерапии основано на дозированном и возрастающем охлаждении организма. Это улучшает терморегуляцию, повышает устойчивость к действию низких температур, т.е. закаливает организм.
Повышенное содержание кислорода в атмосферном воздухе способствует улучшению окислительных процессов в тканях организма. Они показаны всем больным в период выздоровления или ослабления процесса, особенно при заболеваниях легких, сердечно-сосудистой и нервной системы.
Гелиотерапия - лечение солнечной радиацией. Солнечные ванны являются сильнодействующим профилактическим и лечебным фактором и поэтому требуют строгого дозирования. Их следует проводить только по назначению врача и под строгим медицинском контролем. Основным фактором солнечной радиации является ультрафиолетовое излучение. Под влиянием солнечных ванн повышается работоспособность человека и сопротивляемость инфекционным и простудным заболеваниям. Показания к гелиотерапии в основном те же, что и для общего ультрафиолетового облучения как в лечебных, так и в профилактических целях.
Талассотерапия - лечение морскими купаниями. По механизму лечебного действия к ним приближаются купания и в других открытых водоемах.
Лечебные купания оказывают многостороннее лечебное воздействие и являются наиболее мощной климатотерапевтической процедурой. Вода действует на погруженное в нее тело человека как охлаждающий температурный фактор, как химический фактор вследствие растворенных в ней солей, как механический фактор - в результате гидростатического давления и механической энергии волн. Плавание представляет собой вид лечебной физкультуры, отличаясь только тем, что движения производятся в среде, уменьшающей массу тела, т.е. снижающей физическую нагрузку. Дыхание у поверхности воды сопровождается ингаляцией гидроаэрозолей и гидроаэроионов.
Талассотерапия тренирует систему терморегуляции, активизирует вентиляцию легких, повышает жизненный тонус организма, способствует закаливанию организма.
Морские купания показаны при функциональных заболеваниях центральной системы, при утомлении, хронических заболеваниях легких и сердца в период ремиссии и компенсации.
3.Бальнеотерапия и бальнеологические курорты.
Под бальнеотерапией понимают совокупность лечебных методов, основанных на использовании минеральных вод. Минеральные воды образуются в недрах земли под влиянием различных геологических процессов. Они отличаются от пресной воды по своему составу и физическим свойствам.
Минеральные воды содержат различные соли в ионизированном виде. В зависимости от преобладающего аниона в составе той или иной воды различают гидрокарбонатные, хлоридные, сульфидные, нитратные воды и воды сложного состава. Основными катионами являются натрий, калий, кальций, магний.
По газовому составу различаются воды углекислые, сероводородные, радоновые, азотные.
Кроме того, в зависимости от химического состава выделяются воды, содержащие биологически активные микроэлементы, - йодобромные, железистые, кремнистые, мышьяковистые. Количество (в граммах) минеральных солей, растворенных в 1 л воды, называется минерализацией. Различают воды слабой (2-2,5 г/л), средней (5-15 г/л) и высокой (более 15 г/л) минерализации. Кроме того, учитывают рН (кислотность) минеральной воды, ее температуру.
Ванны из углекислых минеральных вод улучшают сократительную способность миокарда и коронарное кровообращение, снижают повышенное артериальное давление, расширяют сосуды кожи (реакция покраснения), активизируют функцию желез внутренней секреции и центральной нервной системы.
Естественные сероводородные (сульфидные) ванны вызывают резкое расширение сосудов кожи, что облегчает работу сердца, способствует заживлению повреждений кожи, выведению из организма продуктов распада белка, оказывают противовоспалительное, рассасывающее, болеутоляющее и десенсибилизирующее действие. Они влияют на сердечно-сосудистую систему аналогично углекислым ваннам.
Естественные радоновые ванны оказывают специфическое действие на организм благодаря альфа-излучению, возникающему при распаде атомов радиоактивного газа - радона. Они обладают выраженным седативным и болеутоляющем свойством, улучшают деятельность сердца, нормализуют артериальное давление. Под влиянием радоновых ванн ускоряются процессы заживления и рассасывания в нервных волокнах, мышечной костной ткани.
Йодобромные ванны оказывают специфическое действие, обусловленное содержащимися в них микроэлементами - йодом и бромом. Йод при всасывании через кожу и слизистые оболочки усиливает деятельность желез внутренней секреции, бром оказывает успокаивающее действие на центральную нервную систему, улучшает работу сердца.
При приеме внутрь минеральная вода оказывает химическое действие, обусловленное содержащимися в ней микроэлементами, солями, газами. Она обладает также свойствами вызывать термические эффекты. Вследствие таких влияний нормализуются основные функции желудка и кишечника.
4. Грязелечебные курорты.
Лечебные грязи представляют собой различные виды иловых отложений, образующихся на дне водоемов, морских лиманов, озер. Лечебные грязи различаются по их происхождению. Иловые сульфидные грязи образуются в соленых водоемах с высокой степенью минерализации воды и содержат сероводород, метан, углекислоту. Они бывают черного цвета имеют мазеобразную консистенцию. Органические вещества содержатся в них в небольших количествах. Вода составляет 40-60%. Твердая фаза иловой грязи представляет собой кристаллический скелет, состоящий из мельчайших частиц глины и песка. Заполняющая его промежутки жидкая фаза представляет собой коллоидную массу, в которой растворены газы, минеральные и органические вещества. Сапропелевые грязи образуются на дне открытых пресных водоемов со стоячей водой. В них содержатся много солей и воды - 90%. Торфяные ванны образуются в болотистых местах в результате длительного гниения остатков растений. Они представляют собой плотную массу темно- бурого цвета с большим содержанием органических веществ.
Местное влияние грязи на очаг хронического воспаления проявляется обезболивающим, противовоспалительным и рассасывающим действием. При правильном проведении грязелечебные процедуры оказывают также благоприятное воздействие, повышая общий тонус и реактивность организма. Лечение грязями назначают при заболеваниях органов опорно-двигательного аппарат (в частности позвоночника, суставов, мышц), длительно незаживающих трофических язвах и ранах, заболеваниях и последствиях травм центральной и периферической нервной системы, гинекологических заболеваниях, болезнях желудка и кишечника, некоторых сосудистых нарушениях. Грязелечение, таким образом, показано при артрозах, невритах, радикулитах, аднекситах, метроэндрометритах, хронических гастритах, язвенной болезни и других заболеваниях в фазе ремиссии.
К противопоказаниям относят острые воспалительные процессы, злокачественные новообразования, туберкулез, заболевания сердечно- сосудистой системы, тиреотоксикоз, общее истощение.
Заключение
Все лечебно-профилактические мероприятия на курортах проводятся комплексно и основываются на трех климато-двигательных режимах.
Режим I - щадящий, или слабое воздействие назначается ослабленным больным в период адаптации.
Режим II - тонизирующий, или умеренное воздействие, способствует повышению жизненного тонуса и закаливанию организма
Режим III - тренирующий, оказывает наиболее сильное воздействие.
2. Смертность населения: методика изучения. Структура причин, общие и повозрастные показатели. Факторы, влияющие на уровень и тенденции показателей смертности.
Смертность – это процесс вымирания поколения, складывающийся из множества единичных смертей, наступающих в разных возрастах и определяющих в своей совокупности порядок вымирания поколения.
Смертность населения зависит от большого числа биологических и социальных факторов смертности. К ним относятся:
1) природно-климатические факторы;
2) генетические факторы;
3) экономические факторы;
4) социологические факторы;
5) политические факторы и другие.
С точки зрения демографического анализа смертности, более важным является деление этих факторов на две группы:
1) эндогенные факторы - это факторы, порождаемые внутренним развитием человеческого организма;
2) экзогенные факторы – это факторы, связанные с действием внешней среды на человеческий организм.
Смерть всегда есть результат взаимодействия факторов обеих этих групп, но роль каждой из них может быть различной.
Показатели смертности. Показатели смертности используются для оценки социального, демографического и медицинского благополучия территории. Взаимодействие между показателями рождаемости и смертности, замена одних поколений другими обеспечивает непрерывное воспроизводство населения. Расчет показателей представлен в методическом пособии.
1. Общий показатель смертности. Общий коэффициент смертности мало пригоден для каких-либо сравнений, так как его величина в значительной степени зависит от особенностей возрастного состава населения. На его основе проводят первую приближенную оценку. Общее число умерших за год
-------------------------------------------------------- · 1000
Среднегодовая численность населения
Однако на уровень общего коэффициента смертности существенно влияет возрастно-половой состав населения:
1) Во многих странах мира во всех возрастных группах показатели смертности мужчин существенно превышаюткоэффициент смертности женщин: так называемая сверхсмертностьмужчин, особенно выраженная в возрасте 20-44 года, когда коэффициенты смертности могут быть почти в 4 раза выше соответствующих показателей у женщин. Это приводит к выраженной половой диспропорции населения, большому удельному весу вдовых женщин, в том числе репродуктивного возраста, росту неполных семей и в какой-то мере к снижению рождаемости.
2) Как для мужчин, так и для женщин характерен рост показателей с увеличением возраста. Однако возрастные показатели мужчин растут более быстрыми темпами.
3) Если обычные итоговые показатели смертности мужчин превышали соответствующе коэффициенты женщин в отдельные годы в 1,1-1,3 раза, то стандартизованные по возрасту коэффициенты мужчин были выше, чем у женщин в 1,9 - 2,1 раза. Иными словами,если бы возрастной состав мужчин был таким же, как женщин, то общий уровень смертности мужчин был бы в 2 раза выше, чем у женщин.
2. Показатели смертности отдельных возрастно-половых групп населения. Эти показатели являются более точными, т.к. на них возрастная структура населения почти не влияет.
Число лиц данного пола, умерших в данном возрасте за год
------------------------------------------------------------------------------ · 1000
Среднегодовая численность лиц данного возраста и пола
3. Показатели младенческой смертности, перинатальной и материнской смертности имеют специфику в расчетах и анализе.
Младенческой смертности. Младенческая смертность – это смертность детей на первом году жизни (0 – 12 месяцев). Младенческая смертность значительно превышает смертность во всех остальных возрастных группах, за исключением пожилого и старческого возраста. Снижение младенческой смертности способствует повышению показателя средней продолжительности жизни населения.
Однако в связи с тем, что ребенок может родиться в одном календарном году (например, в декабре 2000 г.), а умереть в другом календарном году (например, в январе 2001 г.), с определением среды возникают некоторые сложности, поэтому для расчета данного показателя существует ряд различных способов:
1) Грубый показатель:
Число детей, умерших в течение года на 1-м году жизни
--------------------------------------------------------------------------- · 1000
Число родившихся живыми в данном году
2) Уточненный показатель (Формула Ратса):
Число детей, умерших в течение года на 1-м году жизни
----------------------------------------------------------------------------- · 1000
(2/3 родившихся живыми в данном году + 1/3 родившихся
живыми в предыдущем году)
Материнская смертность
Число женщин, умерших во время беременности
(независимо от ее продолжительности), родов
и в первые 42 дня после прекращения беременности
от причин, связанных с беременностью и родами
-------------------------------------------------------------------------- · 100.000
Число родившихся живыми
Перинатальной смертности:
(Число родившихся мертвыми + Число умерших
в первую неделю (168 часов) жизни)
------------------------------------------------------------------- · 1000
Число родившихся живыми и мертвыми
4. Показатель смертности от данного заболевания. Уровень смертности от отдельных причин зависит и от частоты распространения конкретных нозологических форм болезней и от летальности при них. Следует придерживаться точной терминологии и избегать нередко встречающегося у клиницистов смешения этих двух понятий.
Число умерших от данного заболевания за год
------------------------------------------------------------- · 1000
Среднегодовая численность населения
5. Показатель структуры причин смерти:
Число умерших от данной причины за год
------------------------------------------------------- · 100%
Общее число умерших за год
Структура причин смерти на 2002 г.
1 место – сердечно-сосудистые заболевания - 55,9%
2 место – от несчастных случаев, отравлений и травм - 14,1%
3 место – от новообразований – 12,6%
Факторы и причины смерти
Вот уже долгое время решающее влияние на изменения ожидаемой продолжительности жизни оказывают два класса причин смерти: несчастные случаи, отравления и травмы (далее, для краткости, «несчастные случаи») и болезни системы кровообращения (табл. 3). В последнем колебании ожидаемой продолжительности жизни мужчин - ее росте в середине 90-х годов и последующем падении-главная роль принадлежала несчастным случаям, но в 2003-2004 гг. неожиданно большой негативный вклад внес рост смертности от болезней системы кровообращения. Такой рост отмечен и у женщин, у которых болезни системы кровообращения всегда были самым важным фактором неблагоприятной динамики.
Крайне неблагоприятная структура причин смерти и столь же неблагоприятная ее динамика у мужчин приводят к огромному, вероятно самому большому в мире и все увеличивающемуся разрыву в продолжительности жизни мужчин и женщин. В 2003 г. он превысил 13 лет, а в 2004 г., достиг 13,7 лет.
В принципе, хронические болезни, настигающие людей в старости, должны постепенно замещать в качестве причин смерти, многие другие, устранимые причины смерти. Стратегия борьбы со смертью как раз и направлена на то, чтобы расширить круг устранимых причин, поставив их под контроль, и одновременно оттеснить к возможно более поздним возрастам причины неустранимые. В большинстве развитых стран эта стратегия приносит успех, смертность от устранимых причин снижается. О России этого сказать нельзя, губительная роль многих причин, относимых Всемирной организацией здравоохранения к категории устранимых с помощью лечебных или лечебно-профилактических мер, почти не ослабевает или недостаточно ослабевает на протяжении последних трех десятилетий, когда на Западе были достигнуты впечатляющие успехи в ограничении этой роли.
В 2002-2003 гг. отмечен существенный рост смертности от многих устранимых причин смерти.
Существует несколько основных причин смертности:
Инфекционные заболевания и болезни органов дыхания: длительный прогресс
В 1965 г. смертность от инфекционных болезней была в России значительно выше, чем, например, во Франции, особенно среди мужчин - для них различие было двукратным. В последующем она неуклонно снижалась, но так как снижение происходило в обеих странах, разрыв между ними сохранялся. В обеих странах благоприятная тенденция в последние годы сменилась на противоположную: во Франции, начиная с 1987 г., идет медленный рост, вызванный СПИДом, в России в 2002-2003 гг. отмечен резкий подъем, обусловленный изменениями условий жизни.
В России эволюция смертности от инфекционных болезней определяется, в основном, смертностью от туберкулеза. Эта болезнь преобладает в классе инфекционных болезней: в разные годы на ее долю приходилось от 70 до 90% всех смертей от инфекционных заболеваний у мужчин и от 40 до 70%, соответственно, у женщин. Существенный рост смертности обоих полов от этой болезни с 1992 г. - тревожный показатель, он свидетельствует о значительном расширении соответствующей группы риска.
Смертность от болезней органов дыхания также в основном снижалась в течение последних 30 лет. Правда, снижение шло относительно медленно и приобрело более выраженный характер лишь в 80-е годы. Благоприятные изменения явно прослеживаются для острых респираторных заболеваний инфекционной этиологии, таких как грипп и пневмония. Менее устойчиво положение с хроническими заболеваниями, к примеру, с хроническим бронхитом или астмой.
Новообразования: ненадежное преимущество России
Смертность от злокачественных новообразований в России в течение последних 30 лет была ниже, чем в ряде других западных стран, хотя по отдельным опухолевым заболеваниям это не всегда так. В частности, в России хуже положение с раком органов дыхания - ведущей причиной смерти в классе новообразований у мужчин в обеих странах, тесно связанной с распространением курения.
По большинству опухолевых заболеваний положение в России ухудшается. Неблагоприятная эволюция характерна, в частности, для тех заболеваний, которые были относительно благополучными по смертности в середине 60-х годов, например, для рака кишечника и прямой кишки у обоих полов, для новообразований верхних дыхательных путей и рака простаты у мужчин, рака молочной железы у женщин. Рост смертности от этих заболеваний вписывается в динамику перехода к структуре опухолевой патологии, напоминающей современную западную. Нынешнее положение предвещает дальнейшее увеличение смертности от новообразований в России.
Сердечно-сосудистые заболевания: тревожная тенденция
Сердечно-сосудистые заболевания повсеместно занимают среди причин смерти первое место. Смертность от этого важнейшего класса причин в России намного выше, чем в других странах Запада и, что особенно тревожно, увеличивается на протяжении последних 30 лет, тогда как в этих странах происходит ее непрерывное сокращение.
Болезни сердца занимают ведущее положение среди сердечнососудистых заболеваний, определяя более половины величины стандартизованного коэффициента смертности от всего класса сердечнососудистых болезней. Их непрерывный рост наблюдался вплоть до 1985 г., когда появились признаки перелома тенденции. Однако, в 2002-2003 гг. новое увеличение смертности от болезней сердца свело на нет достигнутый успех.
Смертность от болезни сосудов мозга - второй основной группы сердечнососудистых заболеваний - непрерывно росла в России на протяжении последних 30 лет. В 2002 г. стандартизованный коэффициент смертности от нее в России был в 5-6 раз выше, чем, например, во Франции, хотя в 1965 г. разница составляла лишь около 50%. Неблагоприятные изменения смертности от нарушения мозгового кровообращения наблюдались во многих странах Восточной Европы. Вероятно, они объясняются недостаточным качеством медицинского обслуживания пожилых людей, среди которых данная патология встречается наиболее часто. В России, кроме того, еще большему усилению неблагоприятной тенденции способствует, по-видимому, злоупотребление алкоголем.
Внешние причины
Смертность от внешних причин - несчастных случаев, отравлений, травм и насильственных причин менялась в России особенно непредсказуемо и служила причиной большинства кратковременных колебаний общей смертности.
В эволюции смертности от внешних причин за последние 30 лет можно выделить четыре периода: непрерывный рост до конца 70-х годов, затем относительная стабилизация вплоть до 1985 г., резкое снижение в 1985-1986 гг., и новый рост, начавшийся в 1988 г. и усилившийся в 2002-2003 гг. Смертность от этого класса причин в России сейчас вдвое выше, чем в 1965 г. Тенденции изменений одинаковы у мужчин и у женщин.
В России, особенно у мужчин, очень высока насильственная смертность, не связанная с несчастными случаями. С 1965 г. мужская смертность от самоубийств превышала на 50% смертность от самоубийств во Франции, а смертность от убийств в России была выше французской в 10 раз. Для женщин разрыв не столь велик, хотя различия также неблагоприятны для России. Смертность от насильственных причин как мужчин, так и женщин, растет в обеих странах, но во Франции намного медленнее, чем в России.
Постепенный рост мужской смертности от самоубийств в России был прерван в 1985 г., когда произошло ее резкое снижение. В 2003 г., после нового значительного увеличения, был вновь достигнут уровень 1984 года. В эволюции женской смертности от самоубийств спад 1985 года, так же как и рост последних лет, были менее выраженными. Но особенно впечатляют изменения смертности от убийств. В трендах смертности от этой причины наблюдаются два больших скачка. Первый произошел между 1965 и 1981 гг. и привел к удвоению смертности для обоих полов. Второй, начавшийся в 1987 г., увеличил за шесть лет мужскую смертность от убийств в 5, а женскую - в 3 раза. В 2003 г. стандартизованный коэффициент смертности от убийств в России уже в 34 раза превышал французский. Параллельно наблюдается быстрый рост насильственных смертей без уточнения их случайного или преднамеренного характера. Это заставляют предположить, что смертность от убийств в России отражается в статистике не полностью, а часть убийств регистрируется под рубрикой смертей неустановленного характера.
Заключение
Тенденции смертности не дают оснований для оптимизма. Затяжной, длящийся несколько десятилетий кризис смертности и предопределявшие его факторы создали инерцию, преодолеть которую будет очень сложно. Конечно, экономические и политические реформы постепенно меняют ситуацию и создают новые побуждения и возможности борьбы с ненормально высокой для конца XX в. российской смертностью, позволяют надеяться па рост направляемых на эту борьбу ресурсов и относительную эффективность рыночных механизмов их использования. Но пока реформы идут медленно и болезненно, а их влияние на смертность противоречиво. Поэтому и все имеющиеся прогнозы изменений смертности в России на ближайшие десятилетия весьма пессимистичны. Даже в наиболее благоприятных сценариях, как правило, не предполагается достижения нынешнего уровня западных стран (ожидаемая продолжительность жизни мужчин 72-75 лет, женщин-78-81 год) и через 10-20 лет.
Нуждаются в уточнении приоритеты в области здоровья и смертности. Конечно, среди них остается борьба с сердечно-сосудистыми заболеваниями, особенно с ишемической болезнью сердца и нарушениями мозгового кровообращения, служащими одной из главных причин избыточных смертей в возрастах до 70 лет, ибо, как показывает мировой опыт, они вполне могут быть оттеснены к более поздним возрастам. Но должно быть найдено и четко обозначено место и для борьбы с заболеваемостью, инвалидностью и смертностью от внешних причин - несчастных случаев, отравлений, травм и причин насильственного характера, особенно среди мужчин, у которых вызванная этими причинами избыточная смертность даже выше, чем от болезней системы кровообращения. К числу приоритетных следует отнести и меры, направленные на борьбу с выходящими из-под контроля инфекционными заболеваниями, такими, как туберкулез или сифилис, а также СПИД. С точки зрения смертности, влияние этих заболеваний пока невелико, однако их влияние на здоровье населения и их способность к быстрому распространению требуют безотлагательных и решительных мер. К числу главных приоритетов следует отнести разработку и реализацию комплекса мер по резкому улучшению здоровья и сохранению жизни рождающихся детей.
3. 12 сентября 2010 года гражданин К. в состоянии алкогольного опьянения получил травму - перелом верхней челюсти. Первая помощь оказана в ближайшем травматологическом пункте. Лечился амбулаторно в поликлинике по месту жительства 25 дней. Оформить нетрудоспособность.
4. По приведенным данным вычислите возможные относительные величины:
Распределение по полу рабочих с сердечно-сосудистыми заболеваниями:
Пол |
Число рабочих |
Число больных |
мужчины |
420 |
10 |
женщины |
630 |
40 |
всего |
1050 |
50 |
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 17
1. Качество медицинской помощи: основные понятия, методика оценки качества медицинской помощи.
Качество медицинской помощи является фактором, влияющим на состояние личного и общественного здоровья. На практике оценка качества медицинской помощи пациенту является одним из ключевых проблемных вопросов, возникающих перед организаторами здравоохранения, различными экспертами и судьями. В последние годы увеличилось количество жалоб больных и их родственников в медицинские страховые организации, Территориальный фонд ОМС и суды на некачественное оказание медицинской помощи. Это связано, в том числе, и с ростом информирования граждан о своих правах в области здравоохранения. Причины некачественной медицинской помощи могут быть обусловлены не только персональными характеристиками конкретного медицинского работника, но и проблемами организации и управления деятельности медицинских учреждений. Вопросы контроля за оказанием медицинской помощи регламентируются многочисленными нормативными актами: от основ законодательства Российской Федерации об охране здоровья граждан в Российской Федерации до ведомственных и межведомственных нормативных документов. Однако, в нормативно-правовых документах, определяющих контроль за качеством медицинской помощи много разночтений, неоднозначных толкований. В этой связи нередко случается, что оценка качества оказания медицинской помощи является чрезвычайно сложной, подчас трудно разрешимой. Для объективизации оценки качества медицинской помощи в конкретном случае и (или) медицинском учреждении целесообразно использовать унифицированную терминологию. Прежде всего, целесообразно ограничиться разделением на качественную и некачественную медицинскую помощь и отказаться от использования других видов, например: низко-, средне-, высококачественную и т.п. медицинскую помощь. О базовых терминах Базовыми терминами, используемыми при оценке качества медицинской помощи, являются: основное заболевание (повреждение), осложнение, дефект в оказании медицинской помощи, ятрогения и несчастный случай. Основным заболеванием (повреждением) следует считать соответствующую классификации и номенклатуре болезней нозологическую единицу, которая обусловила ведущее расстройство здоровья. Основное заболевание при благоприятном исходе может разрешиться само или вследствие проводимого лечения. В случае неблагоприятного исхода основное заболевание (повреждение) само по себе или вследствие его осложнений может явиться причиной стойкой потери трудоспособности, инвалидизации или летального исхода. Эквивалентом нозологической единицы являются медицинские мероприятия (хирургические вмешательства, диагностические или лечебные манипуляции), которые вызывают инвалидизацию или летальный исход вследствие побочных реакций или осложнений. В случае летального исхода эквивалент нозологической единицы рассматривается как причина смерти больного и указывается в диагнозе в рубрике «основное заболевание». Когда у больного имеется несколько заболеваний или повреждений, находящихся друг с другом в этипатогенетической связи или развившихся независимо друг от друга, но повлиявших через общие патофизиологические механизмы на возникновение инвалидизации или летального исхода, они указываются в рубрике «основное заболевание (повреждение)». Последнее при этом называется комбинированным. Комбинированное основное заболевание (повреждение) может содержать конкурирующие, сочетанные или фоновые заболевания (повреждения). Под конкурирующими заболеваниями (повреждениями) понимают нозологические единицы или их эквиваленты, каждое из которых само по себе или через свои осложнения может привести к утрате трудоспособности, инвалидизации или летальному исходу. Сочетанными заболеваниями считаются нозологические единицы или их эквиваленты, которые в данной совокупности и в силу сочетанного негативного их влияния на организм приводят к утрате трудоспособности, инвалидизации или летальному исходу. Под фоновыми понимают заболевания, которые играют существенную роль в возникновении или неблагоприятном течении другого заболевания, явившегося причиной утраты трудоспособности, инвалидизации или смерти больного. Необходимо иметь в виду, что только первая нозологическая единица или ее эквивалент из перечисленных в рубрике «Комбинированное основное заболевание (повреждение)» входит в медицинские статистические документы в качестве причины смерти (основного заболевания или травмы). Сопутствующим заболеванием (повреждением) называют заболевание (повреждение), которое этиологически и патогенетически не связано с основным заболеванием или его эквивалентом и не оказывает существенного влияния на утрату трудоспособности, инвалидизацию или наступление летального исхода. Под медицинским осложнением понимают вновь возникшее патологическое состояние, не характерное для клинического течения основного заболевания, не являющееся следствием его прогрессирования и существенно усугубляющее его клиническое течение. Осложнение возникает либо в связи с особенностями патогенеза основного заболевания у данного пациента, либо как не прогнозированное следствие проводившихся медицинских мероприятий. Клиническое значение медицинских осложнений определяется тем, что нередко они развиваются остро и сами по себе могут представлять угрозу возникновения утраты трудоспособности, инвалидности или даже наступления смерти больного. Медицинские осложнения могут возникать вследствие манипуляций, проводимых медицинским работником. Наиболее частыми из них являются кровотечения, инфицирование операционных ран и другие патологические процессы, сопровождающиеся нарушением функций случайно поврежденных во время хирургических манипуляций органов и тканей. Возможны осложнения, связанные с побочным действием лекарственных средств и лечебно-диагностической, клинико-анатомической и танатологической интерпретацией патологического процесса и его связью с основным заболеванием. Под дефектом в проведении (оказании) медицинских мероприятий понимают ошибочное действие (бездействие) медицинского персонала, являющееся нарушением действующих руководств, положений, наставлений, директив, приказов, инструкций, правил и выразившееся в неправильном оказании (неоказании) медицинской помощи, ошибочных профилактике, диагностике, лечении и реабилитации. При этом в действии (бездействии) медицинского работника должен отсутствовать прямой умысел причинения вреда больному. В случаях уголовно наказуемой халатности, профессионального невежества и преступной невнимательности или небрежности медицинских работников дефект в оказании медицинской помощи может рассматриваться как профессиональное преступление и является прерогативой следственных органов. Под несчастным случаем в медицинской практике понимают неблагоприятные исходы диагностических и лечебных процедур, операций или иных врачебных вмешательств, связанные со случайными, неожиданными обстоятельствами, при которых медицинский работник не может предвидеть и предотвратить возникновение осложнения. Несчастные случаи не зависят от чьих-либо упущений и возникают вследствие особых трудностей клинического случая, атипичного течения заболевания, индивидуальных особенностей реагирования организма больного. В медицинской и немедицинской литературе в последние годы достаточно часто употребляется термин «ятрогения» (от греч. -iatros — врач — и gennao — происхождение). Исходя как из семантического значения термина (буквально: происхождение от врача), так и из юридической логики (как действие, так и бездействие врача), к ятрогениям следует относить только такие патологические процессы, возникновение которых обусловлено неквалифицированным медицинским действием или бездействием, а также инвалидизацию или летальный исход вследствие таких действий или бездействия. К ятрогениям, обусловленным действиями медицинских работников, относят случаи, когда возникновение новых патологических процессов доказательно обусловлено медицинским действием или бездействием, что оказало влияние на наступление инвалидизации; случаи недиагностированного или поздно диагностированного основного заболевания или его клинически важного осложнения, которые обусловили предпосылки к наступлению смерти. Эти случаи также учитываются как дефекты в оказании медицинской помощи, повлиявшие на наступление инвалидности и (или) летального исхода. Нередко ятрогения может представлять собой «обратную сторону» лечебных и диагностических мероприятий, и возникает проблема обоснованности медицинского риска. Риск должен быть определен врачом перед проведением какого-либо вмешательства и отражен в медицинской документации (история болезни, амбулаторная карта и т.п.). С юридической точки зрения (ст. 41 УК РФ) риск признается обоснованным, если указанная цель не могла быть достигнута не связанными с риском действиями (бездействием) и лицо, допустившее риск, предприняло достаточные меры для предотвращения вреда. Риск признается необоснованным, если он заведомо был сопряжен с угрозой для жизни человека. Существуют четыре обязательных условия обоснованности риска: • наличие доказанной опытными данными объективной возможности достижения полезной цели, например излечения больного, облегчения страданий; • невозможность достижения полезной цели нерискованными действиями: например, консервативные методы исчерпаны — необходима хирургическая операция; • возможность, но не неизбежность вредных последствий; • согласие пациента на применение рискованных медицинских действий, отраженное в медицинской документации. В клинической практике врачи проводят обязательную балльную оценку тяжести состояния больного и риска анестезии и операции, отражая это в картах анестезиологического обеспечения и в протоколах оперативного вмешательства. Одновременно дается оценка соматического состояния больного, а также объема и характера оперативного вмешательства. Качественная медицинская помощь — это показанные, правильно выполненные, не приведшие к ухудшению здоровья действия медицинских работников. Показанность — это критерий, включающий в себя соотнесение необходимости медицинских действий (бездействий) к нуждаемости в них пациента. Сюда же входит определение своевременности и доступности оказания медицинской помощи, а также получение информированного добровольного согласия пациента. Медицинские действия могут предприниматься с профилактической, диагностической, лечебной и реабилитационной целями по показаниям или при отсутствии таковых. Медицинские мероприятия могут выполняться правильно, неправильно, или вообще не выполняться (бездействие). Правильность выполнения действия определяется безошибочностью, а также технической грамотностью и адекватностью его проведения в соответствии с методикой, излагаемой в официальных руководящих документах (руководствах, учебниках, наставлениях, методических рекомендациях и т.п.). О стандартах Следует признать положительную роль разрабатываемых стандартов оказания медицинской помощи, однако, даже на этапе их внедрения, уже имеются разночтения в сущности предлагаемых стандартов. Одни авторы рассматривают стандарты как наиболее эффективные способы лечения, не учитывающие финансовых и ситуационных ограничений. Другие — видят в стандарте конкретные, как правило скромные, возможности медицинских учреждений. Четко не отработаны нормы юридического и этического характера, которые позволяют отступать от принятых стандартов, как в сторону их невыполнения, так и улучшения, А как быть с теми пациентами, у которых несколько заболеваний, когда выполнение стандартов может вообще оказаться невозможным? Не навреди! Медицинские действия (бездействия) могут иметь для больных неблагоприятные последствия в виде потери трудоспособности, той или иной степени инвалидизации или наступления летального исхода. Качественная медицинская помощь не должна оказывать отрицательный эффект в отношении здоровья пациента. Отсутствие эффекта или отрицательный эффект, даже после блестяще проведенных медицинских услуг не позволяет в большинстве случаев сделать вывод по качественности оказанной человеку медицинской помощи. Исключением являются те случаи, когда медицина является бессильной. Для эксперта ответы на эти вопросы (показанность, правильность и влияние на исход) часто составляют сущность экспертизы. Оценка действий (бездействия) врача выражается в отнесении или не отнесении их к дефектам в оказании медицинской помощи. Все непоказанные или показанные, но неправильно выполненные действия относятся к дефектам проведения медицинских мероприятий. Часть из них могут дополнительно определяться как ятрогении, в случае, если они оказали влияние на исход. Иначе говоря, понятие «дефект» шире понятия «ятрогения». Для объективной оценки состояния медицинской помощи в конкретном медицинском учреждении необходимо использовать результаты анализа структуры основных заболеваний, послеоперационной летальности, осложнений, дефектов, ятрогении, непосредственных причин смерти в этом учреждении за определенный период. Сравнение этих показателей в различных медицинских учреждениях в сочетании с анализом сроков потери трудоспособности и продолжительности лечения при различных заболеваниях (повреждениях) является важным механизмом поиска путей снижения инвалидизации и внутристационарной летальности, а следовательно, улучшения качества медицинской помощи в медицинском учреждении. При проведении анализа качества медицинской помощи в медицинском учреждении необходимо выяснить общее количество жалоб пациентов, а также случаев инвалидизации и летальных исходов. Это возможно в условиях совместной работы клинико-экспертных комиссий и комиссий по изучению летальных исходов (КИЛИ, ЛКК, КЭК). Для объективизации заключения о качестве медицинской помощи в медицинском учреждении, при анализе летальных исходов необходимо изучить патологоанатомический и танатологический профили этого учреждения. При изучении патологоанатомического профиля — структуры причин смерти — основных заболеваний (повреждений) — и случаев, при которых были выявлены дефекты, необходимо определить ведущие основные заболевания и попытаться оценить их жизнеопасность и степень возможности их излечения в современных условиях. Изучение танатологического профиля медицинского учреждения — структуры непосредственных причин смерти больных (пострадавших) — и случаев, в которых были допущены дефекты, позволит выявить ведущие непосредственные причины смерти в данном медицинском учреждении. Углубленный анализ непосредственных причин смерти дает возможность определить закономерности возникновения того или иного осложнения, дефекта, ятрогении, прогнозируемой, скоропостижной и внезапной смерти. Используя критерии оценки осложнений, дефектов в оказании медицинской помощи и ятрогении, следует определить долю осложнений, дефектов и ятрогении в общем числе всех исследуемых случаев, а также долю ятрогении (дефектов, повлиявших на исход) в общем числе случаев, в которых допущены дефекты. Анализируя дефекты, необходимо сгруппировать их по двум периодам: внестационарному и стационарному. Изучение структуры дефектов с выявлением их связи с непосредственными причинами смерти больных позволит сделать заключение о степени танатологической значимости допущенных дефектов и путях их прогнозирования и профилактики. При достоверно высоких удельном весе и частоте дефектов, возникающих при той или другой нозологической форме, необходимо проанализировать, какие органы и ткани оказываются поврежденными и в каких условиях возникают повреждения. Три стороны одной медали На практике целесообразно выделение трех аспектов проблемы оценки качества медицинской помощи: организационно-медицинского, медико-экономического и медико-юридического. Организационно-медицинский аспект имеет главной целью выявление и предотвращение развития осложнений и дефектов в оказании медицинской помощи. На практике оценка качества медицинской помощи может производиться в конкретном случае, а также, когда необходимо комплексно оценить состояние медицинской помощи за определенный период в медицинском учреждении (этапе медицинской эвакуации) или в каком-либо разделе медицинской деятельности. Оценка качества медицинской помощи — управленческая процедура определения ее социальной приемлемости или неприемлемости. При этом результат оценки должен оказывать стимулирующее управленческое воздействие на субъект оказания медицинской помощи (медработника и/или медучреждение). Медико-экономический аспект оценки качества медицинской помощи лежит в основе качественно-стоимостных расчетов медицинских услуг в медучреждении. Этот аспект лежит в основе страховой медицины. Медико-юридический аспект реализуется в формулировании диагноза и эпикриза в условиях прокурорской проверки или решения суда. Этот аспект для врача-эксперта, отвечающего на поставленные экспертные вопросы, реализуется в условиях досудебной и судебной практики. Врачам-организаторам целесообразно усвоить, что в условиях современных судебных разбирательств исковые требования могут приводить к существенным выплатам из бюджета медицинского учреждения, не говоря уже о морально-этических проблемах. В заключение, следует отметить, что в настоящее время многие необходимые критерии оценки качества медицинской помощи в медицинском учреждении или по какому-либо разделу медицинской деятельности недостаточно разработаны либо реализуются только в рамках отдельного лечебного учреждения.
2. Экспертиза временной нетрудоспособности: определение, уровни проведения. Виды временной нетрудоспособности.
Временная нетрудоспособность -- невозможность выполнения человеком работы вообще или по конкретной специальности, носящая относительно кратковременный характер.
Экспертиза временной нетрудоспособности -- вид медицинской экспертизы, основной задачей которой является оценка состояния здоровья пациента, качества и эффективности проводимого обследования и лечения, возможности осуществлять профессиональную деятельность, а также определение степени и сроков временной утраты трудоспособности.
Уровни проведения экспертизы временной нетрудоспособности:
первый -- лечащий врач;
второй -- клинико-экспертная комиссия лечебно-профилактического учреждения;
третий -- клинико-экспертная комиссия органа управления здравоохранением территории, входящей в субъект Федерации;
четвертый -- клинико-экспертная комиссия органа управления здравоохранением субъекта Федерации;
пятый -- главный специалист по экспертизе временной нетрудоспособности Министерства здравоохранения России,
Причины временной нетрудоспособности -- заболевание, травма или другие причины, предусмотренные действующим законодательством.
Виды временной нетрудоспособности:
при заболеваниях и травмах;
при санаторно-курортном лечении и медицинской реабилитации;
по уходу за больным членом семьи, здоровым ребенком и ре-бенком-инвалидом;
при карантине;
при беременности и родах;
при направлении на судебно-медицинскую или судебно-психиатрическую экспертизу;
при протезировании.
Временная нетрудоспособность удостоверяется листком нетрудоспособности (больничным листом) и в отдельных случаях, предусмотренных действующим законодательством, справками установленной формы.
Листок нетрудоспособности (справка) выдается:
гражданам Российской Федерации, иностранным гражданам, в том числе гражданам государств -- членов СНГ, лицам без гражданства, беженцам и вынужденным переселенцам, работающим на предприятиях, в организациях и учреждениях Российской Федерации, независимо от их форм собственности;
неработающим гражданам, у которых нетрудоспособность или отпуск по беременности и родам наступили в течение месячного срока после увольнения с работы по уважительным причинам;
гражданам, признанным безработными и состоящими на учете в территориальных органах труда и занятости населения;
бывшим военнослужащим, уволенным со срочной службы из Вооруженных Сил Российской Федерации при наступлении нетрудоспособности в течение месяца после увольнения.
Право на выдачу документов, удостоверяющих временную нетрудоспособность (листков нетрудоспособности, справок), имеют:
лечащие врачи государственных, муниципальных и частных лечебно-профилактических учреждений, имеющие диплом о высшем медицинском образовании, сертификат специалиста, а на занятие определенными видами деятельности, перечень которых устанавливается Министерством здравоохранения РФ, -- также и лицензию;
лечащие врачи, занимающиеся частной групповой или индивидуальной медицинской практикой вне учреждения здравоохранения, при наличии у них соответствующих (см. предыдущий абзац) документов, а также свидетельства (удостоверения) об окончании курса повышения квалификации по экспертизе временной нетрудоспособности;
лечащие медицинские работники со средним медицинским образованием при наличии у них соответствующих дипломов, сертификатов, лицензий и разрешения (решения) местных органов управления здравоохранением;
Не имеют права на выдачу документов, удостоверяющих временную нетрудоспособность, медицинские работники станций (отделений) скорой медицинской помощи, переливания крови, учреждений судебно-медицинской экспертизы, бальнеогрязелечебниц, домов отдыха, туристических и спортивных баз, учреждений санэпиднадзора, а также парамедицинский персонал.
Листок нетрудоспособности (справка) выдается и продлевается врачом, а при наличии разрешения медицинским работником со средним медицинским образованием при предъявлении документа, удостоверяющего личность пациента, его личном осмотре и подтверждается записью в медицинской документации (амбулаторная карта, история болезни и др.), обосновывающий освобождение от работы или учебы.
Документ, удостоверяющий временную нетрудоспособность, выдается и закрывается, как правило, в одном лечебно-профилактическом учреждении по месту постоянного жительства пациента.
Гражданину, находящемуся вне постоянного места жительства, листок нетрудоспособности (справка) выдается лечащим врачом, установившим факт нетрудоспособности, с разрешения администрации лечебно-профилактического учреждения по месту временного нахождения пациента, и заверяется печатью и подписью руководителя этого учреждения. При выезде пациента на постоянное или новое место жительства листок нетрудоспособности (справка) продлевается с учетом числа дней, необходимых для проезда.
Пациенту, имеющему на руках открытый листок нетрудоспособности (справку), продление его в случае выезда в другую местность проводится по новому месту лечения, при наличии заключения лечебно-профилактического учреждения, выдавшего листок, подписанный лечащим врачом и руководителем, о возмож-ности выезда.
На дополнительные льготы при проведении экспертизы временной нетрудоспособности по уходу, санаторно-курортному лечению и медицинской реабилитации, беременности и родам имеют право следующие категории граждан:
участники ликвидации последствий аварии на Чернобыльской АЭС 1986--1987 гг.;
лица, получившие или перенесшие лучевую болезнь и другие заболевания, связанные с радиационным воздействием;
инвалиды, у которых установлена причинная связь нетрудоспособности с последствиями радиационного воздействия;
эвакуированные (в т.ч. и выехавшие добровольно) из зоны отчуждения; -- работающие в зоне отчуждения;
участники ликвидации последствий аварии на производственном объединении "Маяк";
лица, занятые на работах по проведению защитных мероприятий и реабилитации радиоактивно загрязненных территорий вдоль реки Теча;
эвакуированные, а также выехавшие добровольно из населенных пунктов, подвергшихся радиоактивному загрязнению вследствие аварии на производственном объединении "Маяк" и сбросов радиоактивных отходов в реку Теча, включая тех, кто в момент эвакуации находился в состоянии внутриутробного развития.
Документы, подтверждающие временную нетрудоспособность российского гражданина в период его пребывания за границей, подлежат по его возвращению замене лечащим врачом на листок нетрудоспособности, утвержденный администрацией лечебно-профилактического учреждения.
Контроль за соблюдением "Инструкции о порядке выдачи документов, удостоверяющих временную нетрудоспособность граждан" в государственных, муниципальных, частных лечебно-профилактических учреждениях, а также частнопрактикующими врачами, осуществляется в пределах своей компетенции органом управления здравоохранением соответствующего уровня, профессиональной медицинской ассоциацией, исполнительным органом Фонда социального страхования Российской Федерации, комиссиями по аккредитации лечебно-профилактических учреждений и лицензированию медицинской и фармацевтической деятельности специалистов.
Порядок у чета и хранения документов, удостоверяющих временную нетрудоспособность, устанавливается Министерством здравоохранения Российской Федерации по согласованию с Фондом социального страхования России.
Справка о временной нетрудоспособности является юридическим и статистическим, а листок нетрудоспособности еще и финансовым документом.
ОРГАНИЗАЦИЯ И ПОРЯДОК ПРОВЕДЕНИЯ ЭКСПЕРТИЗЫ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ
Лечащий врач, осуществляющий экспертизу временной нетрудоспособности:
определяет признаки временной утраты нетрудоспособности на основе оценки состояния здоровья характера и условий труда и других социальных факторов;
фиксирует в первичных медицинских документах анамнестические и объективные данные, подтверждающие диагноз заболевания или другую причину, обуславливающую нетрудоспособность;
определяет сроки нетрудоспособности с учетом индивидуальных особенностей течения заболевания и ориентировочных сроков нетрудоспособности при различных заболеваниях;
выдает документ, удостоверяющий нетрудоспособность, в том числе и при посещении на дому, назначает дату очередного посещения врача, о чем делает соответствующую запись в первичной медицинской документации;
своевременно направляет пациента для консультации на клинико-экспертную комиссию для продления листка нетрудоспособности и решения других экспертных вопросов (частнопрактикующий врач направляет пациента в клинико-экспертную комиссию учреждения здравоохранения, обеспечивающего его медицинской помощью в соответствии с программой обязательного медицинского страхования;
при нарушении пациентом назначенного лечебно-охранительного режима, в том числе при алкогольном или наркотическом опьянении, делает соответствующую запись в листке нетрудоспособности и амбулаторной карте (истории болезни) с указанием даты и вида нарушения; при несогласии пациента с диагнозом опьянения направляет его на комиссию по экспертизе опьянения;
подготавливает документы в клинико-экспертную комиссию для направления пациента на МСЭК при наличии у него признаков стойкого ограничения жизнедеятельности и стойкой утраты трудоспособности;
анализирует причины и динамику заболеваемости с временной утратой трудоспособности и первичного выхода на инвалидность, разрабатывает и осуществляет мероприятия по их снижению;
постоянно совершенствует знания по вопросам экспертизы временной нетрудоспособности,
Заведующий отделением амбулаторно-поликлинического и стационарного учреждения:
осуществляет постоянный контроль за организацией и проведением экспертизы временной нетрудоспособности лечащими врачами отделения, включая качество и эффективность лечения, и правильность оформления документов, удостоверяющих временную нетрудоспособность;
совместно с лечащим врачом направляет пациента на клинико-экспертную комиссию и на медико-социальную экспертизу;
ежемесячно анализирует причины и сроки временной нетрудоспособности, первичного выхода на инвалидность населения участков и госпитализированных больных, качество экспертной работы лечащих врачей отделения.
Клинико-экспертная комиссия лечебно-профилактического учреждения, возглавляемая заместителем руководителя по клинико-экспертной работе, либо заместителем по лечебной работе, а при их отсутствии -- руководителем, состоящая из ведущих специалистов этого и других медицинских учреждений и организаций:
проводит экспертную оценку качества и эффективности медицинской помощи и результатов деятельности специалистов и структурных подразделений в своем учреждении;
принимает решения по представлению лечащих врачей и заведующих отделениями: о продлении листка нетрудоспособности; по конфликтным и спорным случаям экспертизы; о направлении пациентов на МСЭК; о переводе пациентов по состоянию здоровья на другую работу и их рациональном трудоустройстве; при направлении на лечение за пределы обслуживаемой учреждением территории; в случаях предоставления по состоянию здоровья дополнительной жилплощади и первоочередного получения жилья; при освобождении по состоянию здоровья школьников от сдачи экзаменов и предоставлению академического отпуска студентам; по искам и претензиям граждан и страховых организаций по качеству медицинской помощи и экспертизы трудоспособности; по запросу организаций, учреждений (в т.ч. и медицинских), фондов социального страхования, суда, прокуратуры, военных комиссариатов и др. по вопросам экспертизы трудоспособности.
Руководитель учреждения здравоохранения и его заместитель по клинико-экспертной работе:
отвечают за постановку работы по экспертизе временной нетрудоспособности в учреждении, разрабатывают и контролируют реализацию мероприятий по улучшению качества экспертной работы;
осуществляют выборочный контроль проведения экспертизы лечащими врачами и заведующими отделениями по медицинской документации и при личном осмотре больных;
принимают участие в решении сложных и конфликтных случаев экспертизы, рассматривают иски и претензии медицинских страховых организаций, территориальных исполнительных органов Фонда социального страхования и пациентов по вопросам качества проведения экспертизы;
осуществляют взаимодействие с соответствующими медико-социальными экспертными комиссиями (МСЭК) с целью анализа, выявления и исправления недостатков в проведении клинико-экспертной работы в учреждении.
ПОРЯДОК ВЫДАЧИ И ОФОРМЛЕНИЯ ДОКУМЕНТОВ, УДОСТОВЕРЯЮЩИХ ВРЕМЕННУЮ НЕТРУДОСПОСОБНОСТЬ
Листок нетрудоспособности является многофункциональным документом, служащим для:
освобождения от работы;
начисления пособия по временной нетрудоспособности;
статистической разработки и анализа заболеваемости.
Справка о нетрудоспособности служит юридическим основанием для освобождения от работы или учебы и является документом для разработки и анализа заболеваемости.
В случае наступления временной утраты трудоспособности при заболевании или травме листок нетрудоспособности выдается лечащим врачом единолично и единовременно на срок до 10 календарных дней.
Единолично лечащий врач государственного или муници-пального лечебно-профилактического учреждения может продлить листок нетрудоспособности на срок до 30 календарных дней в зависимости от состояния больного и с учетом ориентировочных сроков временной нетрудоспособности при заболеваниях и травмах, утвержденных Министерством здравоохранения России.
Лечащий врач, занимающийся частной медицинской практикой вне лечебно-профилактического учреждения, имеет право выдать листок нетрудоспособности на срок не более 30 календарных дней.
По решению местных органов здравоохранения выдача листка нетрудоспособности при особых условиях (отдаленные районы сельской местности, Крайнего Севера и др.) может быть разрешена лечащему врачу до полного восстановления трудоспособности или направления на медико-социальную экспертизу.
Медицинский работник со средним медицинским образованием, имеющий право на выдачу листка нетрудоспособности, единолично и единовременно может выдать его на срок до 5 дней с последующим продлением до 10 дней, а в исключительных случаях, после консультации с врачом ближайшего лечебно-профилактического учреждения, -- до 30 дней.
При временной нетрудоспособности, продолжающейся свыше 30 дней, вопросы продления листка нетрудоспособности осуществляется клинико-экспертной комиссией лечебно-профилактического учреждения, назначаемой его руководителем.
Продление листка нетрудоспособности свыше 30 дней: частнопрактикующими врачами осуществляется в порядке, определяемом Министерством здравоохранения России совместно с Фондом социального страхования России.
Клинико-экспертная комиссия лечебно-профилактического учреждения при благоприятном клиническом и трудовом прогнозе имеет право продлить листок нетрудоспособности в общей сложности на срок не более 10 месяцев, а при заболеваниях туберкулезом, состояниях после реконструктивных операций и тяжелых травм не более 12 месяцев (до направления во МСЭК) с периодичностью освидетельствования больного не реже чем один раз в 30 дней.
Продолжительность освобождения от работы (учебы) по листку нетрудоспособности (справке) в случае заболевания или травмы законодательством не ограничивается: освобождение от работы предоставляется на весь срок временной утраты трудоспособности -- до ее восстановления или установления больному медико-социальной экспертной комиссией (МСЭК) системы Министерства социальной защиты населения России, инвалидности.
На экспертизу в МСЭК направляются граждане, имеющие длительное и стойкое ограничение жизнедеятельности и трудоспособности и нуждающиеся в социальной защите:
при неблагоприятном клиническом и трудовом прогнозе -- сразу после его установления клинико-экспертной комиссией и не позже 4 месяцев нетрудоспособности;
при благоприятном клиническом и трудовом прогнозе, при непрерывной нетрудоспособности по одному и тому же заболеванию или травме -- в срок не позднее десяти месяцев временной утраты трудоспособности (12 мес. в отдельных случаях).
при необходимости изменения трудовых рекомендаций в случае ухудшения клинического и трудового прогноза для работающего инвалида.
На медико-социальную экспертизу граждане направляются лечащими врачами амбулаторно-поликлинических и стационарных учреждений после утверждения направления клинико-экспертной комиссией учреждения и заполнения установленной Министерством здравоохранения России по согласованию с Минсоцзащиты РФ документации (посыльного листа на МСЭК).
При направлении на МСЭК в соответствующей графе листка указывается дата направления, и он подписывается лечащим врачом и членами клинико-экспертной комиссии.
При установлении МСЭК группы инвалидности листок нетрудоспособности закрывается датой регистрации на МСЭК направления (посыльного листа) больного на медико-социальную экспертизу, которая указывается в графе "приступить к работе".
Лицам, не признанным инвалидами, листок нетрудоспособности продлевается в лечебно-профилактическом .учреждении до восстановления трудоспособности или повторного направления на медико-социальную экспертизу.
При отказе больного от направления на медико-социальную экспертизу или его несвоевременной явке по неуважительной причине листок нетрудоспособности не продлевается со дня отказа или дня регистрации документов на МСЭК, о чем указывается в листе нетрудоспособности.
Лечащий врач (в отдельных случаях фельдшер, медсестра) заполняет лицевую часть листка нетрудоспособности разборчиво и аккуратно синей, фиолетовой или черной мастикой (чернилами) на русском языке. Исправленный или зачеркнутый текст подтверждается записью "исправленному верить", подписью медработника и печатью лечебно-профилактического учреждения (на бланке допускается не более двух исправлений).
В верхней части листка нетрудоспособности (корешке) заполняется: фамилия, имя, отчество пациента (полностью); возраст; домашний адрес; место работы; фамилия (не подпись!) лечащего врача; дата выдачи листка; подпись пациента, получившего листок.
На основном поле листка нетрудоспособности записывается: название лечебно-профилактического учреждения, его адрес (для частнопрактикующего врача -- фамилия, имя, отчество, номер лицензии); фамилия, имя, отчество, пол, возраст пациента; полное наименование места работы пациента (для бывших военнослужащих записывается -- "уволен из Вооруженных Сил Российской Федерации по окончании срочной службы", для граждан, признанных безработными, -- "состоит на учете в территориальных органах труда и занятости населения").
Графы "диагноз" и "заключительный диагноз" не заполняются.
В графе "причина нетрудоспособности" подчеркивается и ниже в этой же графе указывается соответствующий вид нетрудоспособности (заболевание, несчастный случай на производстве или в быту, карантин, уход за больным, санаторное лечение, дородовой или послеродовой отпуск) и дополнительные сведения, приведенные на бланке в скобках.
В графе "режим" указывается вид предписанного лечебно-охранительного режима -- стационарный, амбулаторный, домашний, постельный, санаторный.
В графе "отметка о нарушении режима" ставятся дата нарушения и его вид -- несоблюдение предписанного режима; несвоевременная явка или неявка к врачу в указанный срок; алкогольное (наркотическое) опьянение; самовольный уход из стационара; выезд, в том числе и на лечение, в другой административный район без разрешения врача в период проводимого лечения; отказ от направления или несвоевременная явка на МСЭК.
При несвоевременной явке с открытым листком нетрудоспособности последний, в случае нетрудоспособности пациента, продлевается со дня явки на прием, а если пациент признан трудоспособным, то в графе "приступить к работе" записывается "явился (дата) трудоспособным".
При отказе от направления на МСЭК, кроме отметки о нарушении режима, в графе "приступить к работе" записывается "от освидетельствования МСЭК отказался".
В разделе "освобождение от работы" арабскими цифрами указывается число, месяц и год и прописью -- по какое число месяца включительно -- освобождение пациента от работы, подтверждаемые разборчиво указанной должностью, фамилией и подписью врача или среднего медработника. При коллегиальном продлении указываются фамилии членов клинико-экспертной комиссии (не менее трех) и ставятся их подписи.
В графе "приступить к работе" указывается прописью дата следующего после приема пациента дня в случае восстановления трудоспособности, а в случае нетрудоспособности подчеркивается "продолжение" и указываются дата выдачи и номер нового листка.
В новом выданном листке, являющимся продолжением первичного, подчеркивается строка "продолжение листка №..." и указывается номер первичного листка нетрудоспособности.
В случае установления пациенту группы инвалидности на МСЭК или его смерти указываются соответственно их даты.
Листок нетрудоспособности не закрывается по просьбе или требованию пациента или администрации с места его работы.
Печать лечебно-профилактического учреждения или частно-практикующего врача ставится в правом верхнем и нижнем углах бланка при выписке на работу или выдаче нового листка нетрудоспособности при его продолжении.
При продолжении, лечения в другом лечебно-профилактическом учреждении соответствующая запись в листке нетрудоспособности заверяется подписью лечащего врача, заместителя руководителя по клинико-экспертной работе (в сложных и конфликтных случаях тремя членами клинико-экспертной комиссии), печатью учреждения, выдавшего листок.
Номера документов, удостоверяющих временную нетрудоспособность, дата их выдачи, продления, направления на МСЭК и выписки на работу записываются в амбулаторной карте (истории болезни).
При стационарном лечении в графе "находился в стационаре" указывается время лечения, режим -- "стационарный", который при выписке в случае продолжения временной нетрудоспособности может быть заменен на постельный, амбулаторный или санатор-ный.
При выписке из стационара листок нетрудоспособности выдается с учетом числа дней, необходимых для проезда к месту жительства или долечивания.
Медицинские работники получают бланки документов, удостоверяющих временную нетрудоспособность, под расписку от лиц, уполномоченных руководителем учреждения и ответственных за их хранение и учет, и несут за их сохранность персональную ответственность.
Учет бланков документов, выдаваемых медицинским работником и закрытых ими (по сданным корешкам), производится в журналах регистрации (форма ОЗ6у) отдельно для листков нетрудоспособности и справок (форма 095у).
В случае утери листка нетрудоспособности дубликат выдается лечащим врачом при предоставлении справки-подтверждения от администрации и главного бухгалтера с места работы о невыплате пособия по утерянному бланку. При этом в верхнем правом углу бланка делается запись "дубликат", а в разделе "освобождение от работы" одной строкой указывается весь период нетрудоспособности, заверяемый подписями лечащего врача и заместителя руководителя по клинико-экспертной работе.
Испорченные бланки документов, удостоверяющих временную нетрудоспособность, уничтожаются по акту комиссией в конце календарного года, а корешки использованных бланков хранятся в течение трех лет.
ОСОБЕННОСТИ ОФОРМЛЕНИЯ ДОКУМЕНТОВ ПРИ РАЗЛИЧНЫХ ВИДАХ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ
1. При заболеваниях и травмах:
1.1. Листок нетрудоспособности (справка) выдается в день установления медицинским работником факта нетрудоспособности, включая праздничные и выходные дни.
1.2. Не допускается выдача листка нетрудоспособности (справки) за прошедшие дни без освидетельствования пациента врачом (средним медработником).
1.3. В исключительных случаях документы, удостоверяющие нетрудоспособность за прошедшие дни, могут быть выданы по решению клинико-экспертной комиссии.
1.4. Гражданам, обратившимся за медицинской помощью в конце рабочего дня, листок нетрудоспособности с их согласия выдается со следующего календарного дня.
1.5. Пациенту, направленному из здравпункта средним медицинским работником к врачам медсанчасти (поликлиники) и признанному нетрудоспособным, листок нетрудоспособности выдается с момента (дня) ее установления в здравпункте.
1.6. Нетрудоспособным гражданам, нуждающимся в специализированном лечении, которое отсутствует в обслуживающем его лечебно-профилактическом учреждении, лечащий врач выдает открытый листок нетрудоспособности, а при необходимости проезда с учетом необходимого числа дней для проезда и направление в учреждение соответствующего профиля.
1.7. В случаях, когда заболевание или травма, вызвавшие нетрудоспособность, стали прямым или косвенным следствием алкогольного или наркотического опьянения, листок нетрудоспособности выдается с соответствующей записью врача в листке и амбулаторной карте (истории болезни).
1.8. При амбулаторном лечении больных листок нетрудоспособности может выдаваться по решению клинико-экспертной комиссии прерывисто, на дни явки в лечебное учреждение для проведения инвазивных лечебно-диагностических процедур (эндоскопические исследования с биопсией, химиотерапия по интермиттирующему методу, гемодиализ и др.) с указанием дат их проведения.
1.9. При заболевании или травме учащихся средних и высших учебных заведений для освобождения их от учебы выдается справка установленной формы.
1.10. Гражданам, направленным по решению суда на судебно-медицинскую иди судебно-психиатрическую экспертизу и признанным нетрудоспособными, листок нетрудоспособности выдается со дня их поступления на экспертизу, а самостоятельно обратившимся за консультативной помощью и проходивших обследование в амбулаторно-поликлинических и стационарных учреждениях по направлению военных комиссариатов, следственных органов, прокуратуры и суда выдается справка произвольной формы.
2. По уходу за больным членом семьи, здоровым ребенком и ребенком-инвалидом:
2.1. Листок нетрудоспособности по уходу за больным выдается лечащим врачом одному из членов семьи (опекуну), непосредственно осуществляющему уход.
2.2. Листок нетрудоспособности выдается по уходу:
за больными членами семьи (взрослыми и подростками старше 15 лет), лечащимися в амбулаторных условиях, на срок до трех дней -- по единоличному решению врача, а на срок до 7 дней -- по решению клинико-экспертной комиссии;
за больным ребенком в возрасте до 7 лет на весь срок острого заболевания или до наступления ремиссии при обострении хронического заболевания -- при амбулаторном лечении;
за больным ребенком в возрасте до 7 лет при стационарном лечении -- на весь срок лечения, а старше 7 лет на срок до 15 дней, если не требуется большего срока по медицинскому заключению;
за детьми в возрасте до 15 лет, инфицированными вирусом иммунодефицита (СПИД), страдающими тяжелыми заболеваниями крови, злокачественными новообразованиями, ожогами, -- на весь период пребывания в стационаре;
за здоровыми детьми в возрасте до трех лет в случае болезни матери, находящейся в отпуске по уходу за этим ребенком, выдается лицу, фактически осуществляющему уход, -- врачом, лечащим мать, на срок до пяти дней; клинико-экспертной комиссией учреждения, в котором лечится мать, на срок до 10 дней, а в исключительных случаях -- на весь период, в течение которого она не может осуществлять уход;
за ребенком, проживающим в зоне отселения (проживания с правом отселения); эвакуированным или переселенным из зон отчуждения, отселения, проживания с правом на отселение, включая того, который на день эвакуации находился в состоянии внутриутробного развития; первого и последующих поколений граждан, перечисленных в пункте 16, раздела "Основные положения экспертизы временной нетрудоспособности" настоящего пособия; родившимся после радиоактивного облучения одного из его родителей-- на все время болезни ребенка, включая и время болезни в период пребывания его в санаторно-курортном учреждении;
2.3. При одновременном заболевании двух и более детей по уходу за ними выдается один листок нетрудоспособности.
2.4. При разновременном заболевании двух и более детей листок нетрудоспособности по уходу за каждым последующим заболевшим ребенком выдается после закрытия листка нетрудоспособности по уходу за предыдущим больным ребенком без зачета дней освобождения от работы по предыдущему листку.
2.5. При заболевании ребенка в период, не требующий освобождения матери от работы (очередной и дополнительный отпуска, отпуск по беременности и родам, отпуск без сохранения заработной платы, выходные и праздничные дни и др.), листок нетрудоспособности по уходу выдается с того дня, когда она должна приступить к работе, без учета дней от начала заболевания ребенка.
2.6. Не выдается листок нетрудоспособности по уходу:
за хроническими больными в период ремиссии;
в период очередного отпуска и отпуска без сохранения заработной платы;
в период отпуска по беременности и родам;
в период частично оплачиваемого отпуска по уходу за ребенком.
2.7. В листке нетрудоспособности по уходу подчеркивается данный вид нетрудоспособности и указывается возраст лица, за которым осуществляется уход.
3. На период санаторно-курортного лечения и медицинской реабилитации:
3.1. Листок нетрудоспособности для санаторно-курортного (амбулаторно-курортного) лечения, в т.ч. в пансионатах с лечением, санаториях "Мать и дитя", в туберкулезных санаториях выдается на число дней, недостающих для срока лечения (путевки, курсовки) к очередному и дополнительному отпускам, в т.ч. и при суммарном очередном отпуске за несколько предыдущих лет, и для проезда на лечение и обратно.
3.2. В листке нетрудоспособности отмечаются вид нетрудоспособности -- "санаторно-курортное лечение", дата начала и конца лечения по путевке (курсовке), ее номер, место нахождения и название санаторно-курортного учреждения, в графе о режиме -- "санаторный", а в разделе "освобождение от работы"-- проставляются дни, недостающие к отпуску для лечения и на дни проезда туда и обратно.
3.3. В случае использования работающим очередного и дополнительного отпусков до отъезда на лечение и при представлении администрацией отпуска для лечения без сохранения заработной платы на количество дней, равное очередному и дополнительному отпуску, листок нетрудоспособности выдается на срок лечения (путевки, курсовки) и проезда, за вычетом дней обоих отпусков.
3.4. Листок нетрудоспособности выдается в лечебно-профилактическом учреждении до отъезда на лечение по представлении работающим путевки (курсовки), справки администрации с места работы о длительности очередного и дополнительного отпусков, а также оформленной санаторно-курортной карты (СКК).
3.5. При направлении больных, имеющих на руках открытый листок нетрудоспособности, в центры реабилитации непосредственно из лечебно-профилактических учреждений последний продлевается лечащим врачом центра на весь срок долечивания или реабилитации.
3.6. При направлении на лечение в реабилитационные отделения санаториев из стационаров в графе листка нетрудоспособности "приступить к работе" указывается -- "долечивание в санатории" и дата начала путевки; в графе "выдано продолжение листка" указывается номер нового листка, выданного в стационаре для долечивания, в котором отмечается причина нетрудоспособности -- "заболевание", режим -- "санаторный"; освобождение от работы-- дата начала путевки. В правом верхнем углу листка ставится печать стационара.
3.7. Дальнейшее оформление листка нетрудоспособности осуществляется врачами реабилитационного отделения: в графе "находился в стационаре" указывается срок пребывания в санатории, в графе "приступить к работе" -- "продолжить лечение по месту жительства". Подписи лечащего врача и заведующего реабилитационным отделением заверяются печатью санатория.
3.8. При направлении больных в специализированное санаторное учреждение после перенесенного острого инфаркта миокарда, аортокоронарного шунтирования, оперативного вмешательства по поводу аневризмы сердца, язвенной болезни желудка, двенадцатиперстной кишки, удаления желчного пузыря листок нетрудоспособности, выданный в стационаре, продлевается лечащим врачом санаторного учреждения на весь период долечивания.
3.9. Гражданам, перечисленным в пункте 16, раздела "Общие положения экспертизы временной нетрудоспособности", листок нетрудоспособности для санаторно-курортного лечения выдается при наличии медицинских показаний на весь срок путевки (курсовки) и дни проезда без вычета очередного и дополнительных отпусков.
3.10. Работающим инвалидам Великой Отечественной войны, воинам-интернационалистам, а также инвалидам из числа военнослужащих, направленным врачебно-отборочными комиссиями в центры восстановительной терапии воинов-интернационалистов по разнарядке Министерства здравоохранения РФ и Фонда социального страхования России, листок нетрудоспособности выдается на весь срок действия путевки и дни проезда.
3.11. При направлении на лечение в санатории "Мать и дитя" (системы здравоохранения) детей-инвалидов до 16 лет листок нетрудоспособности, при наличии медицинского заключения о необходимости индивидуального ухода за ним, выдается одному из родителей (опекуну) на весь период лечения и время проезда.
3.12. Гражданам, направленным в клиники реабилитации научно-исследовательских институтов курортологии и физиотерапии, листок нетрудоспособности выдается лечащим врачом на основании заключения клинико-экспертной комиссии на время лечения и проезда и при показаниях продлевается лечащим врачом клиники института.
4. При карантине:
4.1. Под карантином понимается система мероприятий, направленных на предупреждение распространения заразных заболеваний.
4.2. При карантине временно отстраняются от работы фактически трудоспособные лица, которые контактировали с заразными больными.
4.3. Отпуск по карантину предоставляется на срок, предусмотренный действующими нормативными документами Министерства здравоохранения и Фонда социального страхования в части сроков изоляции лиц, перенесших заразные заболевания, и лиц, контактировавших с ними.
4.4. При временном отстранении от работы контактировавших с лицами, больными заразными (инфекционными) заболеваниями, или бациллоносителей (бактерионосителей) листок нетрудоспособности выдается им врачом-инфекционистом или лечащим врачом лечебно-профилактического учреждения только по представлению врача-эпидемиолога.
4.5. При карантине, наложенном на ребенка в возрасте до 7 лет или на детское учреждение им посещаемое, а также на лицо, признанное в установленном порядке недееспособным, листок нетрудоспособности по уходу за ними выдается на основании справки врача-эпидемиолога одному из работающих членов семьи врачом-инфекционистом или лечащим врачом на весь период карантина.
4.6. Работникам предприятий общественного питания, водо-снабжения, детских учреждений при наличии у них гельминтоза листок нетрудоспособности выдается на весь период дегельминтизации.
4.7. В листке нетрудоспособности подчеркивается в графе "вид нетрудоспособности" слово "карантин", в графе о режиме -- "домашний" и указывается срок освобождения от работы в зависимости от вида инфекции и длительности инкубационного периода.
5. По беременности и родам:
5.1. Листок нетрудоспособности по беременности и родам выдается акушером-гинекологом, а при его отсутствии врачом, ведущим общий прием.
5.2. Выдача листка нетрудоспособности производится с 30 недель беременности единовременно продолжительностью 140 календарных дней (70 дней до родов и 70 дней после родов).
5.3. При многоплодной беременности листок нетрудоспособности выдается с 28 недель беременности, а общая продолжительность дородового и послеродового отпуска составляет 180 дней.
5.4. При осложненных родах листок нетрудоспособности выдается родильницам дополнительно на 16 календарных дней в лечебно-профилактическом учреждении, в котором произошли роды, что составляет 156 дней общей продолжительности дородового и послеродового отпусков.
5.5. При родах, наступивших до 30 недель беременности и рождении живого ребенка, листок нетрудоспособности выдается лечебно-профилактическим учреждением, в котором произошли роды, на 156 календарных дней, а в случае рождения мертвого ребенка или его смерти в течение первых 7 суток после родов -- на 86 календарных дней.
5.6. Листок нетрудоспособности на дородовой отпуск продолжительностью 90 дней выдается женщинам, проживающим (работавшим) в зоне отселения до их переселения в другие районы и проживающим в зоне с правом на отселение, зонах с льготным социально-экономическим статусом, а также женщинам, проживающим в населенных пунктах, подвергшихся радиоактивному загрязнению вследствие аварии на производственном объединении "Маяк" и сбросов радиоактивных отходов в реку Теча. Общая продолжительность отпуска по беременности и родам составляет у них 160 дней.
5.7. Женщинам, проживающим в других зонах, подвергшихся радиоактивному загрязнению, листок нетрудоспособности по беременности и родам выдается в соответствии с пп. 5.2 -- 5.5.
5.8. При беременности в период нахождения женщины в частично оплачиваемом отпуске или дополнительном отпуске без сохранения заработной платы по уходу за ребенком листок нетрудоспособности выдается на общих основаниях.
5.9. Женщине, усыновившей новорожденного ребенка, листок нетрудоспособности выдается на 70 календарных дней со дня рождения ребенка врачами стационара, в котором он родился.
5.10. При операции "подсадка эмбриона" листок нетрудоспособности выдается оперирующим врачом на период с момента госпитализации до установления факта беременности.
5.11. В листке нетрудоспособности, выдаваемом суммарно на дородовой и послеродовой отпуска, независимо от сроков обращения беременной женщины к врачу акушеру-гинекологу (при отсутствии последнего к другому специалисту) женской консультации или другого лечебно-профилактического учреждения, в графе "диагноз" указывается срок беременности на момент обращения, а в графе "заключительный диагноз" -- предполагаемая дата родов, в графе "вид нетрудоспособности" -- "отпуск по беременности и родам", в графе "режим" -- "амбулаторный + стационарный", в графе "освобождение от работы" одной строкой указывается сум-марная продолжительность отпуска.
5.12. Листок нетрудоспособности на суммарный отпуск подписывается лечащим врачом, заведующим женской консультацией (для не посещавших женскую консультацию и иногородних -- заведующим отделением родильного дома), а при отсутствии в учреждении указанных должностей -- единолично лечащим врачом или фельдшером-акушеркой. В правом верхнем углу листка ставится печать женской консультации, а в правом нижнем -- печать родильного дома.
5.13. При патологических родах или многоплодной беременности выдается новый бланк листка нетрудоспособности на дополнительные дни послеродового отпуска.
5.14. При операции прерывания беременности листок нетрудоспособности выдается и оформляется в порядке, предусмотренном для выдачи и оформления документов, удостоверяющих временную нетрудоспособность, при заболеваниях и травмах.
6. При протезировании:
6.1. При госпитализации в стационар протезно-ортопедического предприятия листок нетрудоспособности выдается на весь период пребывания в стационаре и время проезда к месту лечения и обратно.
6.2. Гражданам, протезирующимся в амбулаторно-поликлинических условиях, листок нетрудоспособности не выдается.
6.3. Воинам-интернационалистам, направленным в установленном порядке на протезирование, листок нетрудоспособности выдается на весь срок протезирования и дни для проезда к месту лечения и обратно.
6.4. В листке нетрудоспособности указывается вид нетрудоспособности -- "протезирование", в графе "находился в стационаре" -- сроки пребывания в протезно-ортопедическом стационаре, в графе "освобождение от работы"-- срок протезирования с учетом дней, необходимых для проезда.
ОТВЕТСТВЕННОСТЬ ЗА НАРУШЕНИЕ ПОРЯДКА ВЫДАЧИ И ОФОРМЛЕНИЯ ДОКУМЕНТОВ: УДОСТОВЕРЯЮЩИХ ВРЕМЕННУЮ НЕТРУДОСПОСОБНОСТЬ
За нарушение порядка выдачи и оформления листков (справок) нетрудоспособности медицинские работники государственной, муниципальной и частной систем здравоохранения несут дисциплинарную или уголовную ответственность в соответствии с законодательством Российской Федерации.
АЛГОРИТМ РЕШЕНИЯ СИТУАЦИОННЫХ ЗАДАЧ ПО ЭКСПЕРТИЗЕ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ
При решении ситуационных задач по экспертизе временной нетрудоспособности следует придерживаться следующего порядка действий:
Определить, имеется ли в данном случае утрата трудоспособ-ности.
Установить, какой она носит характер -- временная или стойкая, полная или частичная,
При временной нетрудоспособности определить, к какому из перечисленных в пособии видов она относится.
Установить в соответствии с действующим законодательством, имеет ли право нетрудоспособный на освобождение от работы.
Если такое право имеется, определить вид документа, удостоверяющего временную нетрудоспособность.
Установить срок, на который необходимо освободить нетрудоспособного от работы.
Определить специальности и должности медицинских работников, принимающих участие в проведении экспертизы и уровень ее проведения.
Определить порядок выдачи и оформления документов, удостоверяющих временную нетрудоспособность.
Сроки изоляции лиц, контактировавших с больными
|
|
|
Заболевание |
Сроки изоляции |
|
Брюшной тиф и паратифы |
Проживающие в очаге дети дошкольного возраста, посещающие детские учреждения, работники пищевых предприятий и лица, приравненные к ним, отстраняются от работы и посещения дошкольных учреждений до получения однократного отрицательного результата исследований на бактерионосительство. |
|
Возвратный тиф |
Разобщение прекращается после санитарной обработки с дезинфекцией вещей и помещения больного. |
|
Дифтерия |
Дети, взрослые, работающие в детских учреждениях, на пищевых и приравненных к ним объектах, допускаются в коллектив после изоляции больного, заключительной дезинфекции и получения отрицательного результата бактериологического исследования на носительство. При обнаружении у них носительства разобщение прекращается после двукратного отрицательного результата бактериологического исследования, проведенного с двухдневным интервалом. |
|
Коклюши паракоклюш |
На детей до 7 лет, общавшихся с больным коклюшем, и на детей до одного года, бывших в контакте с больным паракоклюшем, накладывается карантин на 14 дней со дня изоляции больного. |
|
Корь |
Общавшиеся с больным непривитые и не болевшие корью дети (не старше 2-го класса) подлежат разобщению на 17 дней, а получившие гамма-глобулин -- на 21 день. |
|
Менингококковая инфекция |
Дети, посещающие дошкольные учреждения, и персонал, работающий в них, до получения отрицательного результата бактериологического исследования не допускаются в эти учреждения. |
|
Оспа ветряная |
Детей до 7 лет, не болевших ранее ветряной оспой, разобщают на 21 день, а при точном установлении дня контакта -- с 1 1тю 21 день предполагаемой инкубации. |
|
Оспа |
Все, находившиеся в контакте, должны изолироваться в отдельные помещения на 17 дней. Находившиеся в непрямом контакте подлежат разобщению для проведения прививки, |
|
Паротит эпидемический |
Дети до 10 лет, контактировавшие с больным и не болевшие паротитом, подлежат разобщению на 21 день. При точном установлении дня контакта не болевшие паротитом допускаются в детские учреждения в первые 10 дней предполагаемой инкубации, а с 11 по 21 день подлежат разобщению. |
|
Скарлатина |
Не болевшие скарлатиной дети, посещающие дошкольные учреждения и первые два класса школы, не допускаются в эти учреждения в течение 7 дней со дня изоляции больного. В случае общения с больным в течение всего периода болезни дети, посещающие детские учреждения и первые два класса школы, не допускаются в эти учреждении в течение 17 дней от начала контакта с больным. |
|
Сыпной тиф |
Разобщение прекращается после санобработки контактировавших, дезинфекции белья и жилища больного. |
|
Холера |
Для выявления больных и бактерионосителей среди лиц, выезжающих за пределы очага, создают обсерваторы, где их в течение 5 дней обследуют на носительство холерного вибриона. |
|
Чума |
Подлежат изоляции в спец изоляторы лица, соприкасавшиеся с больными чумой, трупами, зараженными вещами, участвовавшие в забое больного животного и т. д. При легочной форме чумы производят индивидуальную изоляцию контактировавших лиц на 6 дней. |
|
|
|
|
ПРАВИЛА ОБЕСПЕЧЕНИЯ ПО ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ ПРИ ОТСТРАНЕНИИ ОТ РАБОТЫ ВСЛЕДСТВИЕ ЗАРАЗНОГО ЗАБОЛЕВАНИЯ
Отстранение от работы рабочих и служащих в связи с определенными заразными заболеваниями, хотя эти заболевания и не ведут к снижению трудоспособности, производится тогда, когда эти лица в своей работе непосредственно соприкасаются с пищевыми продуктами или напитками в открытом виде.
К указанным лицам относятся рабочие и служащие: хлебопекарного, макаронного, кондитерского, мясомолочного и т.п. производства;
торговых предприятий и складов пищевых продуктов; предприятий общественного питания, независимо от форм собственности.
К заразным заболеваниям по этим правилам относятся: -- открытые туберкулезные язвы и свищи; -- волчанка на открытых частях тела;
туберкулез легких с выделением содержащей бациллы мокроты;
сифилис с заразными проявлениями болезни; -- актиномикоз с изъязвлениями и свищами на открытых частях тела;
воспалительные острые процессы глаз заразного происхождения;
заразные заболевания кожи.
При наличии таких заболеваний больные должны быть от-странены от работы и трудоустроены по заключению клинико-экспертной комиссии лечебного учреждения на другую работу, доступную им по состоянию здоровья.
В тех случаях, когда осуществить такое трудоустройство не представляется возможным, клинико-экспертная комиссия выдает листок нетрудоспособности.
НЕСЧАСТНЫЕ СЛУЧАИ, КОТОРЫЕ СЧИТАЮТСЯ СВЯЗАННЫМИ С РАБОТОЙ
Несчастный случай признается связанным с работой, если он произошел:
при выполнении трудовых обязанностей (в т.ч. и во время командировки), а также при совершении каких-либо действий в интересах предприятия или организации, хотя бы и без поручения администрации; -- в пути на работу или с работы;
на территории предприятия или учреждения или в ином месте работы в течение рабочего времени, включая и установленные перерывы; в течение времени, необходимого для приведения в порядок орудий производства, одежды и т.п. перед началом или по окончании работы;
вблизи предприятия или учреждения или иного места работы, включая и установленные перерывы, если нахождение там не противоречило правилам внутреннего распорядка;
при выполнении государственных или общественных обязан-ностей, а также при выполнении служебных заданий организации, в т.ч. и не связанных с основной работой;
при выполнении долга гражданина России по спасению человеческой жизни, охране государственного имущества и правопорядка;
при выполнении донорских функций;
при совершении действий в интересах предприятия или учреждения, независимо от того, совершались они по поручению администрации или по инициативе самого работника.
В соответствии с Постановлением правительства РФ от 3.06.95 г. утверждено Положение о порядке расследования и учета несчастных случаев на производстве для предприятий, учреждений и организаций всех форм собственности. Пострадавшим на производстве признаются только те, кто выполнял задание в интересах предприятия на территории объекта или вне его. Каждый случай, вызвавший необходимость перевода работника на другую работу (в соответствии с медицинским заключением) на один или более рабочих дней, потеря им трудоспособности не менее чем на один рабочий день, или его смерть оформляются "Актом о несчастном случае на производстве" в двух экземплярах на каждого пострадавшего.
Приложение 1
Ориентировочные сроки временной нетрудоспособности при некоторых наиболее часто встречающихся заболеваниях и черепно-мозговой травме с учетом поликлинического и стационарного лечения.
|
|
|
Наименование болезни |
Сроки временной нетрудоспособности |
|
Ишемическая болезнь |
|
|
1. ИБС с 1-й степенью коронарной недостаточности, обострение (11 функциональный класс) |
10-14 дней |
|
2. ИБС с 11-й степенью коронарной недостаточности, обострение (111 функциональный класс) |
10-20 дней |
|
3. Очаговая дистрофия миокарда |
1-1,5 месяца |
|
4. Мелкоочаговый инфаркт миокарда |
2-2,5 месяца |
|
5. Инфаркт миокарда ограниченный без осложнений ; |
3-3,5 месяца |
|
6. Инфаркт миокарда распространенный |
4-5 месяцев |
|
7. Инфаркт миокарда распространенный с существенными осложнениями |
5-5,5 месяца |
|
Гипертоническая болезнь |
|
|
1. Гипертонический криз первого вида в 1-й стадии заболевания |
5-7 дней |
|
2. Гипертонический криз 1 вида во 11-й стадии начальной фазы (11 А) |
8-9 дней |
|
3. Гипертонический криз первого вида в выраженной фазе 11-й стадии заболевания (11 В) |
12-14 дней |
|
4. Гипертонический криз второго вида во 11-й стадии |
18-20 дней |
|
5. Гипертонический криз второго вида в компенсированной фазе 111-й стадии болезни |
4 недели |
|
Сосудистые заболевания головного мозга |
|
|
1. Легкие преходящие нарушения мозгового кровообращения |
8-10 дней |
|
2. Преходящие нарушения мозгового кровообращения средней тяжести |
15-20 дней |
|
3. Тяжелые преходящие нарушения мозгового кровообращения |
4-5 недель |
|
4. Геморрагический инсульт |
2-2,5 месяца |
|
5. Легкий ишемический инсульт |
2-2,5 месяца |
|
6. Инсульт средней тяжести |
2,5-3 месяца |
|
7. Тяжелый инсульт |
3-3,5 месяца |
|
Ревматизм и ревматические пороки сердца |
|
|
1. Активный ревматический процесс (1,1--11 степень выра-женности) |
1,5-2 месяца |
|
2. Активность ревматического процесса (11, 11 --111 степени) |
3,5-4 месяца |
|
3. Острый очаговый ревматический миокардит |
1,5-2 месяца |
|
4. Острый диффузный ревматический миокардит |
4 месяца |
|
Ангины |
|
|
1. Катаральная ангина |
5-6 дней |
|
2. Фолликулярная |
6-8 дней |
|
3. Лакунарная |
8-9 дней |
|
4. Фибринозная |
11-12 дней |
|
5. Флегмонозная |
13-14 дней |
|
Острые пневмонии |
|
|
1. Легкая форма течения пневмонии |
20-21 день |
|
2. Средняя тяжесть течения |
28-29 дней |
|
3. Тяжелое течение, а также присоединившиеся осложнения (абсцедирование, экссудативный плеврит, эмпиема плевры и ДР.) |
65-70 дней |
|
Язвенная болезнь желудка и 12-перстной кишки |
|
|
1. Редко рецидивирующее течение (обострение 1 раз в 1--3 и более лет) легкая форма |
21-28 дней |
|
2. Часто рецидивирующее течение (обострение не менее 2 раз в году) -- средняя тяжесть течения заболевания |
40-50 дней |
|
3. Непрерывно рецидивирующее течение (обострение 3 -- 4 раза в год) язвенной болезни -- тяжелая форма, а также протекающая с осложнениями |
2-2,5 месяца |
|
Хронические холециститы |
|
|
1. Хронический холецистит (легкая форма обострения) |
6-8 дней |
|
2. Хронический холецистит (средняя тяжесть обострения) |
20-25 дней |
|
3. Хронический холецистит -- тяжелая форма обострения при отсутствии хирургической коррекции |
40-45 дней |
|
Хронические гепатиты и циррозы печени |
|
|
1. Обострение хронического персистирующего гепатита |
2-3 недели |
|
2. Обострение хронического активного гепатита |
5-6 недель |
|
3. При присоединении в период обострения хронического гепатита, поражения сердца, нервной системы, почек или выраженной фазы активности патологического процесса в ткани печени, холестазе и липоидном его варианте |
2-2,5 месяца |
|
4. Нерезко выраженное обострение портального, постнекротического билиарного, смешанного цирроза печени |
4-5 недель |
|
5. При тяжелой степени обострения |
2,5-3 месяца |
|
Вертеброгенные заболевания нервной системы пояснично-крестцового уровня |
|
|
1. Люмбаго или люмбалгия (некорешковая) в фазе обострения |
7-10 дней |
|
2. Люмбоишалгия -- в фазе обострения хроническом течении |
16-18 дней |
|
3. Острый радикулярный синдром или его обострение при хроническом течении |
28-30 дней |
|
4. После операции -- задней ламинэктомии |
2 месяца |
|
Черепно-мозговая травма |
|
|
1. Сотрясение головного мозга легкой степени |
3 недели |
|
2. Сотрясение головного мозга средней степени |
6-7 недель |
|
3. Ушиб головного мозга легкой степени |
1,5-2 месяца |
|
4. Ушиб головного мозга средней тяжести |
2-2,5 месяца |
|
5. Ушиб головного мозга тяжелой степени |
2,5-3 месяца |
|
Различают следующие виды временной нетрудоспособности:
• при заболеваниях и травмах
• при санаторно-курортном лечении и медицинской реабилитации
• по уходу за больным членом семьи (взрослым и ребенком), здоровым ребенком до 3-х лет
• при карантине
• при беременности и родах
• при искусственном прерывании беременности
• при протезировании и нр.
3.По данным годового отчета (ф.30) рассчитайте и проанализируйте следующие показатели деятельности поликлиники:
- показатель полноты охвата населения проф.осмотрами;
- показатель выявляемости заболеваний при проведении проф.осмотров;
- показатель деятельности лабораторной службы.
Число прошедших проф.осмотры |
2658 |
Число лиц, подлежащих проф.осмотрам |
4121 |
Число заболеваний, впервые выявленных при проф.осмотрах |
425 |
Число амбулаторных посещений за год |
187200 |
Число анализов амбулаторных больных за год |
486720 |
4. Число состоящих на диспансерном учете больных с хроническими заболеваниями у 8 участковых врачей: 148, 130, 151, 141, 114, 123, 136, 143. На основе приведенных данных:
1. Составить вариационный ряд;
2. Вычислить среднюю арифметическую;
3. Вычислить среднеквадратическое отклонение.
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 18
1.Заболеваемость населения: методы изучения, виды, особенности стоматологической заболеваемости у населения.
Заболеваемость - показатель, характеризующий распространенность, структуру и динамику зарегистрированных болезней среди населения в целом или в отдельных его группах (возрастных, половых, территориальных, профессиональных и др.) и служащий одним из критериев оценки работы врача, медицинского учреждения, органа здравоохранения. Заболеваемость — один из показателей здоровья населения.
Основные показатели здоровья населения:
1.Медикодемографические.
2. Заболеваемость.
3. Инвалидность.
4.Физическое развитие.
Сведения о здоровье населения позволяют определить:
1.факторы риска
2.обосновать оздоровительные мероприятия
3.оценить эффективность внедренных мероприятий
4.для оперативного руководства деятельностью учреждений здравоохранения
5.для текущего и перспективного планирования кадров
6. для совершенствования структуры службы здравоохранения в целом и отдельных учреждений
Изучение заболеваемости проводится по общепринятой схеме статистических исследований и строгой последовательности этапов.
Этапы:
1. сбор информации
2.группировка и сводка материалов их шифровка
3.счетная обработка
4.анализ материалов и их оформление (выводы рекомендации).
При изучении заболеваемости в связи с состоянием окружающей среды необходимо направленное изучение факторов среды и углубленный анализ заболеваемости.
Источники информации о заболеваемости:
1. медицинские сведения об обращаемости за медицинской помощью
2.данные мед. осмотров
3.материалы по данным причин смерти
Обращаемость за мед. помощью — это абсолютное число больных впервые в календарном году обратившихся в лечебно-профилактические учреждения по поводу заболевания. Все первичные и повторные обращения характеризует посещаемость.
ПОКАЗАТЕЛИ ЗАБОЛЕВАЕМОСТИ
Различают:
1.Первичная или собственно заболеваемость
2.Распространенность или болезненность
3.Частота заболеваний выявленных при медосмотрах или патологическая пораженность.
Первичная заболеваемость — это число впервые в жизни диагностированных заболеваний в течении 1 года.Учитываются все острые заболевания и впервые в жизни установленные хронические заболевания по первому обращению в лечебное учреждение (рецидивы хронической патологии возникающие в течении года не учитываются).
Болезненность или распространенность заболеваний — это совокупность всех острых и всех хронических заболеваний зарегистрированных в данном календарном году. Болезненность всегда выше уровня собственно заболеваемости. Показатель заболеваемости в отличии от болезненности свидетельствует о динамичных процессах происходящих в здоровье населения и является более предпочтительным для выявления причинных связей.
Показатель болезненности дает представление как о новых случаях заболевания так и о диагностируемых ранее случаях но с обострением которых население обратилось в данном календарном году.
Патологическая пораженность — совокупность всех заболеваний и патологических состояний выявленных при комплексных медосмотрах. Этот показатель дает представление о контингенте больных зарегистрированных на определенную дату. В основном выделяется хроническая патология и в большинстве случаев этого заболевания с которым население не обращалось в лечебно-профилактические учреждения.
ВИДЫ ЗАБОЛЕВАЕМОСТИ.
1.Заболеваемость по данным первичной обращаемости которая включает в себя общую заболеваемость инфекционную заболеваемость госпитальную заболеваемость с временной утратой трудоспособности важнейшие не эпидемические заболевания (туберкулез сифилис).
2. Заболеваемость по данным медосмотров и диспансерного наблюдения.
3. Заболеваемость по данным причин смерти (данные берутся в ЗАГСе документы — свидетельства о смерти).
Если необходимо изучить заболеваемость госпитализированную сотрудников академии данные берутся в архиве (документ — карта выбывшего из стационара).
Если необходимо изучить заболеваемость с временной утратой трудоспособности надо взять листок нетрудоспособности который храниться в бухгалтерии).
Для изучения общей заболеваемости берется медицинская карта и стат. талон.
Для изучения заболеваемости туберкулезом сифилисом гонореей берется документ о важнейшем неэпидемическом заболевании.
Каждый вид заболеваемости имеет учетную и отчетную форму. Инфекционная госпитальная важнейшая неэпидемическая заболеваемость заболеваемость с временной утратой трудоспособности являются составляющими общей заболеваемости. Изучение только одного из перечисленных видов является лишь частью сведений общей заболеваемости.
Требования к раздельному изучению этих видов заболеваемости объясняется определенными причинами.
ПРИЧИНЫ:
1.инфекционная заболеваемость — требует быстрого проведения противоэпидемических мероприятий
2. госпитальная заболеваемость — сведения о ней используются для планирования коечного фонда
3. заболеваемость с временной утратой трудоспособности — определяет экономические затраты
4. важнейшая неэпидемическая заболеваемость — дает сведения о распространенности социально обусловленных заболеваний.
Для оценки заболеваемости населения используются коэффициенты рассчитанные как отношение числа заболеваний к численности групп населения и пересчитанные на стандарт (на 100 1000 10000 человек). Эти коэффициенты позволяют оценить вероятность риск появления каких-либо заболеваний у населения.
Для получения ориентировочных представлений о заболеваемости населения предусматривается расчет общих коэффициентов (экстенсивный интенсивный).
Для выявления причинно-следственных связей необходимы специальные коэффициенты то есть с учетом пола возраста профессии и т.д.
МЕТОДЫ ИЗУЧЕНИЯ ЗАБОЛЕВАЕМОСТИ.
1. Сплошной
2. выборочный
Сплошной — приемлем для оперативных целей. Выборочный — используется для выявления зависимости между заболеваемостью и факторами окружающей Среды. Выборочный метод использовался в годы переписи населения. Примером его может служить изучение заболеваемости на отдельный территориях. Выбор метода изучения заболеваемости населения на отдельной территории или отдельных его групп определяется целью и задачами исследования. Ориентировочные сведения об уровнях, структуре и динамики заболеваемости можно получить из отчетов лечебно-профилактических учреждений и отчетов центрального управления, использующих сплошной метод.
Выявление закономерностей, заболеваемости, связей возможно только при выборочном методе путем выкопировки паспортных и медицинских данных из первичных учетных документов на статкарту.
При оценке уровня, структуры и динамики заболеваемости населения и отдельных его групп рекомендуется проводить сравнение с показателями по Российской Федерации, города, района, области.
Единицей наблюдения при изучении общей заболеваемости является первичное обращение больного в текущем календарном году по поводу заболевания.
Основные учетные документы для изучения общей заболеваемости это: мед карта и стат талон уточненного диагноза.
Общая заболеваемость рассчитывается на 1000, 10000 населения. В структуре общей заболеваемости в России первое место занимают болезни органов дыхания, на втором месте болезни нервной системы и органов чувств, на третьем месте- органов кровообращения. В СПб: 1 место - около половины всех случаев заболеваемости составляют болезни органов дыхания, 2 место - травмы и отравления, 3 место - инфекционные и паразитарные болезни, 4 место - болезни кожи и подкожной клетчатки, 5 место - болезни нервной системы и органов чувств.
Анализ структуры общей заболеваемости по возрастным категориям (среди детей, подростков, взрослых) в Спб:
0 - 14 лет 64,7%
15 - 18 лет 51,3%
взрослые - более 38,5%.
Среди детей (0 -14) лет в структуре общей заболеваемости второе место занимают инфекционные заболевания, доля которых составляет 9,7%. У подростков и взрослого населения в Спб на 2 месте травмы и отравления (17% и 25%). Уровень общей заболеваемости среди всего населения Спб составляет в среднем около 50% на 1000 ( 0 - 14 - 1430% , 15-18 лет - 896,9% , взрослые - 455,7% ). Наиболее высокий уровень отмечается в Куйбышевском, Василеостровском, Калининском районах, а самый низкий в Зеленогорском и Петродворцовом районах.
Заболеваемость инфекционными болезнями изучается путем учета каждого случая инфекционной болезни или подозрения на инфекционное заболевание, на которое выдается учетный документ — экстренное извещение об инфекционном заболевании. Экстренное извещение направляется в течение 12 ч в центр госсанэпиднадзора и регестрируется в журнале инфекционных заболеваний. На основе записей в этом журнале составляется отчет о движении инфекционных заболеваний за каждый месяц, квартал, полугодие, год.
Единицей наблюдения при изучении инфекционной заболеваемости является случай инфекционной заболеваемости. Рассчитывается на 10000, 100000 человек. Изучение инфекционной заболеваемости включает выявление источника заражения, анализ сезонности, анализ эффективности противоэпидемических мероприятий. В РФ самая высокая заболеваемость приходится на группу ОРВИ, которые в структуре общей инфекционной заболеваемости составляет 87%. Заболеваемость гриппом на 100000 населения составляет 3721, острая инфекция верхних дыхательных путей 20. В последние годы используется вакцинация рекомендованная ВОЗ для массовой профилактики. Высокий уровень ОКИ. За последние годы более 1млн 100 тыс переболело дизентерией, брюшными тифами, сальмонелезом. Около 60% дети до 14 лет. Неблагоприятные районы по дизентерии: Корелия, Коми, Архангельская, Костромская, Пензеская области. Расчет уровня заболеваемости гепатитом, в том числе гепатитом В и С. Наблюдается нормализация обстановки по холере, в том числе и завозной. Заболеваемость корью увеличилась в 4 раза, коклюшем на 63%. Дифтерия имеет эпидемический характер в ряде регионов. В целом заболеваемость дифтерией увеличилась в 4 раза. Наиболее высокий уровень заболеваемости в СПб (более чем в 5 раз больше, чем по России).
Важнейшие неэпидемические заболевания: туберкулез, венерические заболевания, психические заболевания, микозы, злокачественные новообразования, сердечно-сосудистые заболевания.
Учетный документ — извещение о важнейших неэпидемических заболеваниях.
Единицей наблюдения — при этих заболеваниях является больной человек. Учет заболеваемости ведется в диспансерах.
Заболеваемость туберкулезом в России увеличилась на 25%, среди детей на 18%. Наибольший уровень заболеваемости отмечается в Коми, Дагестане, Волгоградской области, Москве. Такое положение связано с большой эмиграцией населения, со снижением качества питания, со снижением количества больных открытой формой туберкулеза.
Заболеваемость сифилисом в России увеличилась в 2,6 раза, гонореей на 37,4%. Увеличилась заболеваемость венерическими заболеваниями детей и подростков. Это происходит из-за негативных социальных явлений в обществе, отсутствии работы по нравственному воспитанию детей и подростков.
Заболеваемость с временной утратой нетрудоспособности.
Единицей наблюдения является каждый случай временной нетрудоспособности.
Учетный документ — листок нетрудоспособности (имеет не только медико-статистическое, но и юридическое финансовое значение).
Перерасчет на 100 работающих.
Основные показатели:
1.Структура заболеваемости в случае.
2. Структура заболеваемости в календарных днях.
3. Число случаев на 100 работающих.
4.Число календарных дней на 100 работающих.
5. Средняя длительность одного случая заболевания.
Средний уровень по России:
80-120 случаев на 100 работающих
800-1200 календарных дней на 100 работающих.
Снижение заболеваемости в настоящее время. Отчетный документ — форма 16 ВН.
В последнее время для углубленной методики применяется методика углубленного анализа (не всех, а проработавших в учреждении не менее 1 года). Изучают все 5 показателей, но с учетом стажа, пола, профстажа и определяют группы риска.
Хирург 8 и более лет рабочего стажа, хирургическая сестра 1-3 года рабочего стажа.
При углубленном изучении групп риска:
1. Часто болеющие: 4 раза и более этиологически связанными заболеваниями и 6 раз и более этиологически не связанными заболеваниями.
2. Длительно болеющие: в календарном году 40 дней и более этиологически связанными и 60 дней и более этиологически не связанными заболеваниями.
3. Часто длительно болеющие: 4 раза и более в календарном году и 40 дней и более этилогически связанными заболеваниями, 6 раз и более и 60 дней и более этиологически не связанными заболеваниями.
При углубленном изучении вычисляется индекс здоровья — это процент лиц не разу не болевших в этом году ( в норме 50-60%). На всех производствах-- карта полицевого учета. Центры оценки здоровья. Шифровка заболеваемости по этиологической форме 16 ВН.
10 Международный пересмотр классификации заболеваний — 21 класс заболеваний.В шифровке:
1. Сначала острые заболевания.
2. Предпочтение инфекционных над неинфекционными заболеваниями.
3. Предпочтение более тяжелым заболеваниям (дифтерия, корь).
4. Предпочтение случаев насильственной смерти перед ненасильственной.
Особенности стоматологических заболеваний у людей разных возрастных категорий
Детский возраст (от 0 до15 лет):
Зубы ребенка подвержены практически всем тем же заболеваниям, что и зубы взрослого человека. Отличие между болезнями зубов у детей и у взрослых лишь в том, что заболевания детских зубов протекают очень часто почти без симптомов и безболезненно.
внимание следует уделять и профилактике кариеса у ребенка. Причем начинать эту профилактику рекомендуется еще задолго до рождения малыша. Зубы у плода начинают закладываться на 3 месяце беременности, и начинать ухаживать за ними нужно уже в это время. Главная задача будущей мамы на данном этапе – обеспечить своего малыша достаточным количеством кальция, необходимого для образования зубов, для чего рекомендуется активно включать в свой рацион продукты, содержащие кальций: различные молочные продукты, фрукты, овощи, рыбу, морепродукты.
После рождения ребенка профилактика кариеса приобретает еще большее значение. В первую очередь это касается соблюдения гигиены полости рта. Молочные зубы необходимо чистить, как только они прорезались. Вначале можете чистить зубы малыша марлевым тампоном или кусочком марли, а затем мягкой детской щеткой, которая свободно помещается во рту и не царапает десны ребенка.
Самостоятельно ребенок может начинать чистить зубы уже в два года. Делать это он должен, как и взрослый, два раза в день, но только специальной детской пастой.
В рационе ребенка обязательно должен присутствовать кальций из молочных продуктов, а также необходимый для усвоения кальция витамин Д, который содержится в рыбных блюдах. Однако лучшей профилактикой кариеса до сих пор считается фтор, которым, в большинстве стран обогащают соль, воду, и зубные пасты.
В то же время следует избегать пищи, содержащей большое количество сахара.
«Береги зубы смолоду» - так можно перефразировать известную поговорку. Своевременное выявление и лечение стоматологического заболевания в детском возрасте положительно скажется на здоровье зубов в будущем.
Для лечения кариеса молочных и постоянных зубов (до 12 лет) предпочтение отдается пломбировочным материалам, которые в своем составе содержат фтор. Это так называемые компомеры и стеклоиономерные цементы. Для молочных зубов применяется материал Twinki Star, который благодаря своей разнообразной цветовой гамме вносит в процесс лечения элементы игры. Разноцветные пломбы повышают интерес ребенка и снимают все неприятные ощущения и ожидания.
Распространение кариозного процесса у детей имеет свои особенности:
воспаление пульпы (нерва) может возникать в зубах, имеющих неглубокую кариозную полость;
быстрое распространение воспалительного процесса и скорый переход острой стадии в хроническую могут привести к разрушению зачатков постоянных зубов.
Поэтому детям просто необходимо посещать кабинет гигиены не реже 3 раз в год.
После прорезывания постоянных зубов эмаль у них очень "мягкая". Она созревает в течение первых двух лет, и поэтому рекомендуют запечатывать естественные углубления в постоянных зубах (фиссуры) для того, чтобы уменьшить образование в них мягкого зубного налета. Эта процедура называется герметизацией фиссур. Герметизации подлежат недавно прорезавшиеся и не пораженные кариесом зубы.
Профилактика и лечение заболеваний молочных зубов создают условия для правильного прорезывания постоянных зубов и защищают от зубочелюстных аномалий, возникновение которых может привести к преждевременному удалению зубов.
Если появилась кариозная полость в молочном зубе, то не следует затягивать с визитом к стоматологу. Кариес молочных зубов очень быстро прогрессирует, что при несвоевременном лечении может привести к развитию пульпита, а затем и периодонтита зуба. Периодонтит молочного зуба опасен тем, что этот воспалительный процесс может «повредить» зачаток постоянного зуба. «Повреждённый» зачаток может погибнуть и, соответственно, не «вырастет» и постоянный зуб.
Если же кариес развился уже достаточно сильно, то его в настоящее время можно вылечить достаточно быстро и эффективно. Из больного кариесом зуба удаляются пораженные бактериями ткани, после чего зуб очищается и герметично закрывается специальными реставрационными материалами (пломбами), что позволяет ему благополучно дожить до смены молочных зубов постоянными.
Современные пломбировочные материалы сделают лечение кариеса у детей достаточно эффективным и не нарушат эстетический вид зубов вашего ребенка.
Основная сложность и особенность, связанная с лечением кариеса у детей, вызвана тем, что ребенок всячески мешает стоматологу нормально проводить обследование и лечение. Поэтому здесь требуется не только грамотный специалист-стоматолог, но и хороший психолог. Уделите этому моменту особое внимание при выборе стоматолога для вашего ребенка.
Молодой возраст (от 15 до 35 лет):
Лечение зубов
Лечение зубов объединяет в своем понятии все виды стоматологической помощи. Лечение зубов, или санация полости рта – это все процедуры, которые связаны с поддержанием здоровья полости рта:
- Лечение кариеса, пульпита, периодонтита
- Удаление
- Имплантация
- Протезирование (съемное и несъемное, на имплантах)
- Реставрация (голливудские виниры)
- Исправление прикуса (брекет-системы, трейнеры)
- Профессиональная чистка
- Эстетическая стоматология (отбеливание, украшения на зубы)
- Лечение зубов у детей
- Лечение заболеваний десен (гингивит, пародонтоз) и многое другое.
В современной стоматологии лечение зубов не представляется чем-то страшным, ведь сейчас применяются безопасные и эффективные анестетики, стоматологическая техника стала быстрой и точной – все это позволяет добиваться отличных результатов за минимальное количество посещений врача.
Причины зубной боли
- Кариес с проникновением инфекции в полость зуба. Боль возникает периодически при непосредственном действии раздражителя, например, от холодной или горячей воды, простого жевания, сладкого
- Обнажение чувствительного дентина у шейки зуба
- Неправильно запломбированный зуб
- Трещины в зубах
- Пульпит – воспаление пульпы зуба (зубной нерв). Боль в зубе возникает самопроизвольно и дейтсвует круглосуточно, не позволяя нормально заниматься делами, или тем боле спать. Характерный признак такой боли – иррадиация в ухо или висок. Долго терпеть пульпитную боль практически невозможно.
- Пародонтит – воспаление тканей, расположенных вокруг верхушки зуба. Заболевание проявляется постоянной и резкой болью, локализованной в области одного зуба. Боль нередко пульсирующая, усиливающаяся от прикосновения к зубу. При этом десна может опухнуть, а зуб расшататься.
Удаление зуба мудрости
Профилактика заболеваний твердых тканей зубов- это своевременное лечение кариеса зуба. Для молодых, активных людей, делающих карьеру, очень много значит белозубая, ослепительная улыбка, поэтому для них актуальна эстетическая стоматология – виниры, отбеливание, вкладки.
Особенностью молодых людей в этом возрастной категории является появление зубов мудрости и соответственно возникающие при этом проблемы.
Зубы мудрости – это жевательные зубы, которые прорезаются позади последних 7-х зубов (2-х моляров) и становятся самыми последними – 8-ми (3-ми молярами). Обычно прорезываются зубы мудрости в позднем подрастковом или раннем юношеском возрасте. Если есть пространство и они находятся в правильном положении, то прорезывание происходит нормально. Всего зубов мудрости может быть 4: 2 наверху и 2 внизу – слева и справа соответственно.
Однако когда зуб мудрости прорезывается с трудностями, или после прорезывания начинает беспокоить, его лучше удалить. Удаление зуба мудрости относится к категории сложное удаление зуба, посколько представляет определенные трудности из-за вариабельности формы, погруженности, наклона, искривления корней – такой зуб называется «ретинированным». Ретинированный (атипичный) означает, что зуб не смог полностью прорезаться и занять полагающееся ему место в зубном ряду:
В стоматологии, четкого правила, определяющего наиболее приемлемый возраст для удаления зуба мудрости, нет. Однако практика показывает, что чем раньше сделать удаление зуба мудрости, тем меньше осложнений можно ожидать от него в будущем.
Еще одной отличительной чертой этого возраста, является устойчивость твердых тканей зубов к кариесу. В настоящее время накопилось много фактов, обусловливающих кариесрезистентность. Известно, что в молодом возрасте зубы поражаются кариесом чаще, чем в пожилом. Это связывают с накоплением минеральных компонентов (кальций, фосфор и др.) в эмали, а процесс называют «созреванием эмали». При этом происходят уплотнение эмали и снижение вариабельности структуры "вследствие уменьшения микропористости.
Важная роль в повышении устойчивости к кариесу принадлежит фтору, который обусловливает устойчивость эмали, особенно его поверхностного слоя, к действию кислот за счет замещения гидроксильной группы или карбоната апатита из слюны и ингибирует микрофлору полости рта.
Средний возраст (от 35 до 60 лет):
В этой возрастной категории анатомо-физиологические системы человека претерпевают более или менее значительные изменения. По мере старения меняются социальное положение человека и образ жизни, ухудшаются самочувствие и состояние здоровья. Человек с трудом приспосабливается к возрастным ограничениям. Для того, чтобы помочь пожилому человеку справиться с наступающими изменениями, необходимо хорошо знать, что же происходит со стареющим организмом.
Течение многих заболеваний у больных этого возраста имеет свои характерные особенности. Так, в структуре заболеваемости людей основное место занимают такие патологии, как ишемическая болезнь сердца, гипертоническая болезнь, сахарный диабет, болезни органов дыхания, заболевания опорно-двигательного аппарата.
При этом у пациентов редко выявляется лишь одна болезнь, значительно чаще обнаруживают сочетание 2, 3, а иногда и более заболеваний, что создает дополнительные трудности в лечении и ухудшает прогноз в отношении выздоровления.
Следовательно все это получит негативное отражение на зубочелюстной системе.
Даже если вы регулярно чистите зубы и пользуетесь зубной нитью, в этом возрасте вы можете столкнуться с некоторыми проблемами полости рта. Необходимость носить зубные протезы, принимать медикаменты, а также ухудшение состояния здоровья – вот некоторые из проблем, с которыми сталкиваются люди старшего возраста. К счастью, ваш стоматолог и лечащий врач могут помочь вам успешно справиться с большинством таких проблем.
В более старшем возрасте чаще встречаются кариес полости и разрушение корней зубов. Поэтому важно чистить зубы фторсодержащей зубной пастой, ежедневно использовать зубную нить и регулярно посещать стоматолога.
В процессе старения может возрасти чувствительность. Со временем ваши десны естественным образом опускаются, обнажая части зуба, не защищенные эмалью. Эти участки особенно болезненно реагируют на холодную или горячую пищу или напитки. В серьезных случаях холодный воздух, а также кислые и сладкие напитки и продукты питания могут вызывать повышенную чувствительность зубов. Если у вас повысилась чувствительность, попробуйте использовать зубную пасту для чувствительных зубов. Если это не решит проблему, посетите вашего стоматолога, потому что чувствительность может быть признаком более серьезного заболевания, такого как кариес или треснувший или сломанный зуб.
Многие люди жалуются на сухость во рту, она может быть вызвана медикаментами или определенными расстройствами здоровья. Если сухость во рту не лечить, она может навредить зубам. Ваш стоматолог может порекомендовать вам различные методы, чтобы восстановить деятельность слюнных желез, также как и подходящее лечение или медикаменты, чтобы помочь предотвратить заболевания, связанные с сухостью во рту.
Существующие проблемы со здоровьем, такие как диабет, болезни сердца или рак, могут повлиять на здоровье полости рта. Обязательно сообщите стоматологу об общем состоянии вашего здоровья, чтобы он имел полное представление о ситуации и мог это учесть при выборе лечения.
Зубные протезы облегчают жизнь многим пожилым людям, однако, при использовании они требуют специального ухода. Тщательно следуйте предписаниям вашего стоматолога и обращайтесь к нему с любыми жалобами. Тем, кто постоянно носит зубные протезы, рекомендуется ежегодный осмотр.
Пожилой возраст (от 60 и старше):
Как известно, важнейшим залогом сохранения здоровья любых групп населения и прежде всего лиц пожилого и старческого возраста является сохранение или восстановление их жевательного аппарата, обеспечивающего хорошее пережевывание пищи и отсюда нормальное функционирование всей пищеварительной системы .Это, в свою очередь, является профилактикой серьезных соматических заболеваний и прежде всего заболеваний кишечно-желудочного тракта.
В связи с этим совершенствование ортопедической стоматологической помощи лицам пожилого и старческого возраста - важнейшая задача, которая стоит сегодня перед стоматологической службой
К сожалению у лиц пожилого возраста к этому времени уже имеются значительные дефекты зубных рядов и заболевания полости рта будут связаны с воспаление слизистой оболочки десен.
Заболевания десен – потенциально опасные заболевания, которые могут поразить людей любого возраста, в особенности тех, кому за 60. Какие факторы осложняют заболевания десен?
Плохое питание
Недостаточная гигиена полости рта
Такие хронические заболевания как диабет, болезни сердца и рак.
Такие внешние факторы как стресс и курение
Некоторые медикаменты, которые могут повлиять на состояние десен
На ранних стадиях заболевания десен поддаются лечению, поэтому важно их вовремя заметить. Регулярные стоматологические осмотры гарантируют раннюю диагностику и лечение заболеваний десен. А лучше всего вообще не допускать развития болезни десен, соблюдая правильную гигиену полости рта. Это совсем не трудно.
При правильном уходе и регулярных стоматологических осмотрах ваши зубы могут прослужить вам всю жизнь. Независимо от того, сколько вам лет, вы можете поддерживать ваши зубы и десны в хорошем состоянии — чистите зубы дважды в день фторсодержащей зубной пастой, ежедневно используйте зубную нить и регулярно посещайте своего стоматолога для проведения профессиональной чистки зубов и профилактических осмотров.
2.Организация амбулаторно-поликлинической помощи населению. Основные типы учреждений: структура, задачи, направления деятельности, показатели деятельности.
Амбулаторно-поликлиническая помощь — внебольничная медицинская помощь, оказываемая лицам, приходящим на прием к врачу, и на дому. Является наиболее массовой и общедоступной, имеет первостепенное значение для медпомощи населению. Амбулаторно-поликлинические учреждения — ведущее звено в системе организации медико-санитарной помощи; они включают амбулатории и поликлиники,входящие в состав больниц и медико-санитарных частей, самостоятельные городские поликлиники, в т.ч. детские (см. Детская поликлиника), диспансеры (см. Диспансер), женские консультации,здравпункты, сельские врачебные амбулатории (см. Сельский врачебный участок) и фельдшерско-акушерские пункты.
Амбулаторно-поликлиническая помощь включает профилактические, лечебно-диагностические и реабилитационные мероприятия, направленные на снижение заболеваемости, инвалидности и смертности. Важной составной частью при этом являются профилактические осмотры (см. Медицинский осмотр),диспансеризация, а также гигиеническое воспитание населения и пропаганда здорового образа жизни. Экстренная медпомощь оказывается независимо от места жительства и работы больного.
Сеть территориальных и цеховых врачебных участков постоянно растет, они разукрупняются. Совершенствованию А.-п. п. способствуют ее специализация и создание многоуровневой системы На первом уровне в территориальных поликлиниках и медсанчастях А.-п. п. оказывается, как правило, по основным врачебным профилям (терапевтическому, хирургическому, неврологическому, оториноларингологическому, офтальмологическому, дерматовенерологическому, гинекологическому). На втором уровне, в городских поликлиниках консультативно-диагностической помощи, функционируют специализированные кабинеты и отделения (урологические, эндокринологические, гастроэнтерологические, пульмонологические и др.). Третий уровень может быть представлен городскими центрами специализированной медпомощи, включающими поликлинический консультативный кабинет,
стационарное отделение соответствующего профиля, а иногда и круглосуточную ургентную службу.
Амбулаторно-поликлиническая помощь взаимосвязана со скорой и стационарной медицинской помощью. От степени взаимодействия и преемственности в работе лечебно-профессиональных учреждений зависит эффективность не только А.-п. п., но и всего лечебно-диагностического процесса (см. Лечебно-профилактическая помощь).Развитие А.-п. п. влияет на использование конечного фонда больниц и санаториев.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 24
Алкоголизм, наркомания, токсикомания как медико-социальная проблема в России и за рубежом. Организация медицинской помощи больным. Профилактика алкоголизма, наркомании и токсикомании.
Алкоголизм — один из наиболее грозных факторов риска развития различных заболеваний. Алкоголизм рассматривается как медико-социальная проблема, влияющая на показатели состояния здоровья, заболеваемости и смертности. Уровень общей заболеваемости среди злоупотребляющих алкоголем в 1,5 раза выше, преимущественно за счет болезней системы кровообращения, органов пищеварения, отравлений и травм. В структуре общей заболеваемости после болезней органов дыхания у пьющих занимают травмы.
В стране уровень алкогольных психозов составляет 10,5 случая на 100000, а частота распространенности алкоголизма — 115,3 случая на 100000 жителей.
Уровень смертности среди систематически пьющих в 3 раза выше, чем среди непьющих. В структуре смертности первое место занимают травмы и отравления, второе — болезни системы кровообращения, третье — онкологические заболевания. Злоупотребление алкоголем сокращает среднюю продолжительность жизни на 20 лет.
Курение — один из факторов риска развития тяжелых заболеваний. Медико-социальная значимость курения проявляется в показателях общественного здоровья. Оно является причиной возникновения злокачественных новообразований трахеи, бронхов, легких, гортани, пищевода, полости рта. С курением связано 90% заболеваний раком легких. У курящих чаще развиваются сердечно-сосудистые заболевания, обструктивный бронхит и эмфизема легких. Так, инфаркт миокарда у курящих возникает в 3 раза чаще, чем у некурящих. Эта вредная привычка служит причиной многих функциональных нарушений: расстройств памяти, внимания, задержки роста и полового развития у подростков, бесплодия, снижения работоспособности. Среди курящих уровень смертности на 70% выше, чем среди некурящих. Курение приводит к преждевременной смерти, сокращает продолжительность жизни на 8—15 лет.
Наркомания и токсикомания являются медико-социальной проблемой, они оказывают влияние на уровень заболеваемости и смертности. Высок риск заражения ВИЧ-инфекцией у этой группы населения.
Медико-санитарная часть, здравпункты: задачи, структура, функции, показатели деятельности.
Медико-санитарная часть (МСЧ) — комплексное медицинское учреждение, в состав которого входят поликлиника, фельдшерские здравпункты, стационар, санаторий-профилакторий, диетическая столовая, детские оздоровительные учреждения. МСЧ (закрытого или открытого типа, в зависимости от обслуживаемого контингента) организуются на предприятиях, где число работающих превышает 4000.
Здравпункты создаются на предприятиях, расположенных на расстоянии более 2 км от лечебного учреждения и имеющих от 1500 до 3000 работающих. В отдельных отраслях промышленности (химической, нефтеперерабатывающей, горнорудной, нефтяной, угольной, металлургической, машиностроительной) здравпункты на предприятиях организуются при численности работающих от 400 до 800 человек. Основной принцип медицинского обслуживания рабочих — цеховая участковость. На небольших предприятиях, где работают от 400 до 1000 человек, а также в крупных цехах больших предприятий создаются фельдшерские здравпункты.
Основными задачами МСЧ являются приближение ее к месту работы и оказание квалифицированной медицинской помощи, проведение комплекса оздоровительных мероприятий с целью профилактики заболеваемости, травматизма, преждевременного выхода на инвалидность. В функции специалистов МСЧ также входят: изучение влияния факторов риска трудовой деятельности на заболеваемость; оздоровление условий и режима труда; контроль за организацией рационального питания; проведение комплекса мероприятий лечебно-восстановительного характера для повышения работоспособности.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 23
Туберкулез как медико-социальная проблема в России и за рубежом. Региональные особенности распространения туберкулеза. Профилактика туберкулеза. Организация медицинской помощи больным туберкулезом.
Туберкулез как медико-социальная проблема
В последнее время перед медиками встала серьезная проблема - борьба с социальными заболеваниями. В области сократилась заболеваемость инфекциями, передающимися половым путем. При этом выросла заболеваемость педикулезом и чесоткой. Полным ходом идет борьба с туберкулезом. В результате принятия программы "Неотложных мер борьбы с туберкулезом в области" возросла эффективность лечения больных этой инфекцией, в том числе - в системе УИН.
В настоящее время, по данным ВОЗ, треть населения планеты инфицирована туберкулезом. В 1999 году в мире было зарегистрировано 9 млн. Новых случаев заболевания, 75% которых приходится на наиболее трудоспособную часть населения (15-50 лет). Туберкулез уносит больше жизней, чем любая другая инфекция. Из всех смертей которых можно было бы избежать, 25% составляет смертность от туберкулеза. В апреле 2000 года ВОЗ объявила туберкулез проблемой « всемирной опасности ».
В РФ отмечается крайне тяжелая ситуация с заболеваемостью туберкулезом. За период с 1995 по 2000 гг. Заболеваемость увеличилась на 70%, смертность от него в 2000 г составила 15,4 на 100000 населения и является самым высоким показателем в Европе.
На увеличение заболеваемости и смертности населения от туберкулеза и ухудшение ее структуры оказали влияние социальные и экономические факторы, повсеместно снижающийся жизненный уровень, ухудшающееся питание населения, увеличение числа лиц, страдающих алкоголизмом и наркоманией. Высока инфицированность и пораженность туберкулезом мигрантов, беженцев, бомжей. Эпидемиологическую ситуацию по туберкулезу отягощают также контингенты ИТУ, заболеваемость туберкулезом в которых за 1995-2000 гг. Возросла на 65,6% и превысила заболеваемость туберкулезом взрослого населения РФ в 2000 г в 42 раза.
В последние годы существенно изменился социальный состав впервые выявленных больных: в Москве в 2000 году по сравнению с 1990 годом удельный вес социально дезадаптированных лиц увеличился с 30 до 49 %, медработников - с 1,5 до 3,5 %, служащих - с 8 до 12 % за счет молодых женщин. В планах - разработка программы "Управление качеством в здравоохранении на 2003-2007 годы".
Особую эпидемиологическую опасность представляет высокое распространение лекарственной устойчивости микобактерий туберкулеза.
Изменения в социальном составе больных, высокий уровень пораженности туберкулезом некоторых категорий населения изменили роль отдельных лечебных учреждений и пути выявления туберкулеза. Бактериоскопия мокроты в сочетании с диагностической флюорографией является первым необходимым и эффективным этапом диагностики туберкулеза. Окончательна диагностика должна осуществляться в противотуберкулезном учреждении. Туберкулино-диагностика по-прежнему сохраняет свое значение.
Туберкулез – одно из заболеваний, с которым человечество соприкасается очень давно. Гиппократ, Авицена имели определенные воззрения на этиологию и патогенез ТБЦ. В 1819 году Рене ввел понятие туберкулез. Сегодня ТБЦ является медико – социальной проблемой, т. к. это универсальное заболевание, которое поражает все органы и ткани организма. Возбудитель этого заболевания широко распространен в природе. Заболевание может исходить от человеческого, бычьего, птичьего микобактерий. ТБЦ болеют домашние и дикие животные и птицы. Поэтому люди могут заболеть как от больных людей, так и от больных животных и птиц. Как социальная проблема ТБЦ обусловлен: влиянием неблагоприятных социально – экономических условий жизни людей, в силу своей распространенности ТБЦ оказывает плохое влияние на формирующееся санитарное состояние (уменьшение средней продолжительности жизни, увеличение инвалидности и смертности, длительное лечение требует больших соц. затрат), борьба с ТБЦ требует не только медицинских, но и общегосударственных мероприятий.
ВОЗ, определяя стратегию достижения здоровья к 2000 году, в качестве критериев установила:
1. Доля валового национального продукта на здравоохранение.
2. Доступность первичной мед. помощи.
3. Охват населения прививками против наиболее распространенных инфекций – дифтерия, полиомиелит, корь, ТБЦ.
4. Другие: состояние, питание детей и т. д.
Критерии ТБЦ:
1. Заболеваемость – число вновь выявленных случаев (первичная заболеваемость) – частота возникновения заболевания среди населения на 100000.
2. Болезненность – характеризует частоту ТБЦ среди населения как впервые выявленного, так и выявленного в прошлые годы.
3.Инфицированность – отношение числа лиц с положительными реакциями на туберкулин к числу лиц, которым проведена проба. Определяет восприимчивость к ТБЦ.
4. Смертность – число умерших от ТБЦ в расчете к всему населению.
5. Летальность – смертность среди заболевших (на 100 человек).
Есть 3 группы стран по ТБЦ:
1.Страны, где ТБЦ исчезает.
2.Страны, где заболеваеваемость ТБЦ стабилизировалась в течении последних лет на высоком уровне.
3.Страны, где ТБЦ имеет агрессивную тенденцию (Африка).
Многие явления и процессы современного общественного развития требуют оценки их возможного влияния на будущее человечества. Довольно часто они ассоциируются с кризисными или катастрофическими последствиями для населения отдельных стран, регионов, континентов, планеты в целом и с ними связываются перспективы существования (выживания) или развития нашей цивилизации.
Особую важность эта оценка приобретает при анализе последствий реформ в России в целом. Несмотря на ряд достижений в политической и социально-экономической сфере жизнедеятельности, налицо появление в обществе совершенно новых социально опасных явлений и тенденций. Неблагополучная экологическая обстановка, обнищание и резкое расслоение населения, появление безработных и все большего числа бездомных, беженцев, беспризорных детей, бедственное положение пожилых людей и инвалидов, увеличение смертности и падение рождаемости, беспрецедентный рост преступности, алкоголизма и наркомании среди части населения (особенно молодежи), высокий процент хронических заболеваний – вот неполный перечень тех негативных последствий, которые становятся факторами риска сохранения и развития человеческого потенциала и обеспечения безопасности жизнедеятельности общества.
Оценка воздействия природных, социальных и научно-технических изменений требует разработки специального концептуального аппарата и прежде всего определения ключевых понятий: критерия и показателей оценки. Выбор критерия и показателей оценки этих явлений определяется как самой конкретной задачей прогноза будущего развития человечества, так и необходимостью найти, обосновать и предложить к использованию некоторый новый измеритель качества социальной жизни. Таки понятием может стать понятие «психологический потенциал», рассматриваемый в качестве критерия или измерителя общественных явлений и процессов. С одной стороны, понятие человеческого потенциала развертывается как конфигуратор из четырех составляющих: человеческие ресурсы, человеческий капитал, жизненный потенциал и личностный потенциал. С другой стороны, это понятие интегрируется на основе базовых понятий: человеческие ресурсы, уровень жизни (качество жизни) и безопасность жизнедеятельности.
Уровни заболеваемости
Единица учета уровня заболеваемости ТБЦ – первичный ТБЦ комплекс, в др. странах – выделение микобактерий ТБЦ. Ежегодно в мире заболевает не менее 3 млн. человек. В благоприятных странах – 10 на 100000 населения, в неблагоприятных – 250 на 100000. Общая заболеваемость ТБЦ – 15-20 млн. больных, ежегодно + 3 млн. случаев. Наиболее высокие показатели заболеваемости в странах Африки, латинской Америки, Индии, Турции.
Изменение в характере заболеваемости ТБЦ:
• Отмечается смещение к более старшим возрастам (постарение) в случае выявления ТБЦ.
• Более высокий уровень заболеваемости у мужчин, чем у женщин (условия труда, вредные привычки, генетические особенности).
• Социальные различия.
Инфицированность населения ТБЦ
Критерий – инфицированность детей. В развитых странах – 6-7% (Норвегия – 3%, Африка – 40-60%).Критерием борьбы с ТБЦ как с массовым заболеванием является инфицированность детей не более 1%.
Смертность
В настоящее время наблюдается уменьшение смертности от ТБЦ. Наиболее низкий уровень: Дания, Голландия, США (1,5 случая на 10000). В России показатели заболеваемости и мертности на протяжении 90-х годов росли. В РФ показатели – 40 на 100000 (заболеваемость). В Омской области показатели заболеваемости 50 и более на 100000; более высокие (65) в сельской местности, в городе (45-50) меньше.
Отмечается рост болезненности, связанный с неблагоприятными условиями жизни. Общая заболеваемость 240 на 100000. В сельской местности 300 на 100000, болеют и животные. В городе100 на 100000. В Омской области отмечается рост смертности от ТБЦ: 10 на 100000; в сельской местности – 12 на 100000.
Инфицированность. По материалам института фтизиатрии примерно 15% детей инфицированы к 15 годам.
Актуальные вопросы лечения и профилактики туберкулеза
Есть большая сеть противотуберкулезных учреждений: противотуберкулезные диспансеры, больницы, санатории, люпозории, сеть учреждений для детей (лесные школы, детские санатории, интернаты, противотуберкулезные детские ясли или сады, специальные группы для детей с ТБЦ).
Многие явления и процессы современного общественного развития требуют оценки их возможного влияния на будущее человечества. Довольно часто они ассоциируются с кризисными или катастрофическими последствиями для населения отдельных стран, регионов, континентов, планеты в целом и с ними связываются перспективы существования (выживания) или развития нашей цивилизации.
Особую важность эта оценка приобретает при анализе последствий реформ в России в целом. Несмотря на ряд достижений в политической и социально-экономической сфере жизнедеятельности, налицо появление в обществе совершенно новых социально опасных явлений и тенденций. Неблагополучная экологическая обстановка, обнищание и резкое расслоение населения, появление безработных и все большего числа бездомных, беженцев, беспризорных детей, бедственное положение пожилых людей и инвалидов, увеличение смертности и падение рождаемости, беспрецедентный рост преступности, алкоголизма и наркомании среди части населения (особенно молодежи), высокий процент хронических заболеваний – вот неполный перечень тех негативных последствий, которые становятся факторами риска сохранения и развития человеческого потенциала и обеспечения безопасности жизнедеятельности общества.
Оценка воздействия природных, социальных и научно-технических изменений требует разработки специального концептуального аппарата и прежде всего определения ключевых понятий: критерия и показателей оценки. Выбор критерия и показателей оценки этих явлений определяется как самой конкретной задачей прогноза будущего развития человечества, так и необходимостью найти, обосновать и предложить к использованию некоторый новый измеритель качества социальной жизни. Таки понятием может стать понятие «психологический потенциал», рассматриваемый в качестве критерия или измерителя общественных явлений и процессов. С одной стороны, понятие человеческого потенциала развертывается как конфигуратор из четырех составляющих: человеческие ресурсы, человеческий капитал, жизненный потенциал и личностный потенциал. С другой стороны, это понятие интегрируется на основе базовых понятий: человеческие ресурсы, уровень жизни (качество жизни) и безопасность жизнедеятельности.
Противотуберкулезные мероприятия ведутся по 3 направлениям:
1 направление: а) выявление больных – систематическое проведение туберкулинодиагностики детям и подросткам; б) проф. мед. осмотры работающего населения и массовое рентгенообследование людей; в) выявление больных при обращении их в ЛПУ (70-80% больных); г) наблюдение за контактными лицами (проживающими вместе в семье).
2 направление: полноценное и правильное лечение (антибиотики + хирургическое лечение).
3 направление: профилактика ТБЦ. Специфическая – вакцинация, ревакцинация, химиотерапия.
Вакцины: 1. БЦЖ-1 (1925 г., в СССР). 2. С 1942 г. – вакцинация. 3. С 1953 г. – вакцинация и ревакцинация.
Также имеет значение и неспецифическая профилактика: соблюдение здорового образа жизни, отказ от вредных привычек, полноценное питание, повышение иммунитета населения и т. д.
В улучшении эпидемиологической ситуации и снижении смертности от туберкулеза важная роль принадлежит химиотерапии. В 1991 г ВОЗ приняла резолюцию, в которой было подчеркнуто значение излечения каждого больного туберкулезом. В 1993 г разработана Глобальная туберкулезная программа ВОЗ, в которой всем странам рекомендовано включить в национальные программы проведение лечения по стандартной технологии: интенсивные краткосрочные курсы химиотерапии для впервые выявленных больных и 4-5 препаратами для больных с рецидивами туберкулеза. Лечение включает две фазы: интенсивную, которая проводится в стационарных условиях, и фазу продолжения лечения в амбулаторных условиях. Новый подход к терапии туберкулеза заключается в сокращении продолжительности лечения за счет интенсификации его на первом этапе.
В настоящее время удается добиться излечения подавляющего большинства больных, особенно из впервые выявленных. Для того, чтобы добиться клинико-анатомического излечения, нужно применять комплекс методов, при этом очень важно соблюдать основные принципы лечения. Они заключаются в следующем:
Лечение должно быть ранним или по крайней мере своевременным.
Лечение должно быть длительным, т.к. в настоящее время еще не удалось разработать такие методы, которые позволили бы добиться излечения в короткие сроки. При успешном лечении больной выздоравливает в среднем через 1 год после начала терапии.
Необходима преемственность в лечении, связанная с необходимостью его длительного проведения. Почти каждому больному приходится проходить лечение в нескольких лечебных учреждениях:
а. лечение в диспансере в период выявления процесса;
б. больнично-санаторное лечение;
в. амбулаторное лечение в течение первых лет наблюдения в противотуберкулезном диспансере.
Лечение должно быть комплексным. В комплекс лечебных методов входит прежде всего химиотерапия - основной метод лечения больных туберкулезом. На втором месте - патогенетические медикаментозные методы, применяемые с целью нормализации нарушенных функций макроорганизма: уменьшения степени выраженности воспалительной реакции, стимулирования процессов заживления, устранения обменных нарушений. Для осуществления патогенетической терапии применяются различные средства, прежде всего противовоспалительные. К ним относятся кортикостероиды и ряд других препаратов. Вторая группа - препараты стимулирующие процессы репарации (туберкулин, БЦЖ, лидаза, пирогенал и др.). Третья группа средств направлена на устранение обменных нарушений: проводят витаминотерапию, т.к. в связи с химиотерапией усугубляется нарушения витаминного баланса, наблюдается клиника гиповитаминоза. Кроме витаминов, широко применяются анаболические гормоны и другие лекарственные средства, способствующие нормализации обменных процессов. Четвертую группу средств составляют иммуномодуляторы (тактивин, тималин, рибомунил и др.) - средства, устраняющие иммунологические нарушения и стимулирующие функции макрофагов. Наконец, к патогенетическим относятся средства, устраняющие различные функциональные нарушения (нарушения дыхания, функции сердца, почек, печени и др.).
Санаторно-климатическое лечение.
Санаторное лечение применяется на разных этапах лечения больных.
Местные санатории используются главным образом для реабилитации впервые выявленных больных, выздоравливающих и больных с хроническими процессами.
Профилактика туберкулеза.
Профилактика на всех этапах борьбы с туберкулезом была одним из основных противотуберкулезных мероприятий. В зависимости от объекта профилактических мер и масштабов их можно разделить на 3 большие группы:
Мероприятия, проводимые среди всего населения (вакцинация и ревакцинация БЦЖ, санитарные меры по ограждению наиболее угрожаемых контингентов от инфекции и суперинфекции).
Мероприятия, осуществляемые в группах населения с повышенным риском развития туберкулеза (учет, диспансерное наблюдение, оздоровление, химиопрофилактика).
Меры, предпринимаемые в очагах инфекции (оздоровление очага, дезинфекция, изоляция больного, наблюдение за контактными, химиопрофилактика).
Вакцинация новорожденных и ревакцинация БЦЖ.
Эффективность внутрикожной вакцинации и ревакцинации достигает 80 %. В РФ в роддомах проводят обязательную вакцинацию БЦЖ всех новорожденных на 4-7 день жизни.
Протективный эффект после вакцинации сохраняется в среднем в течение 10 лет, поэтому в нашей стране принято, кроме вакцинации новорожденных, проводить ревакцинацию детей и подростков.
Первую ревакцинацию проводят в 6-7 лет, вторую - 11-12 лет, третью - в 16-17 лет. Ревакцинацию проводят также взрослым до 30 лет. Перед ней осуществляют туберкулинодиагностику.
Меры по ограждению наиболее угрожаемых контингентов от больных с заразными формами туберкулеза.
В связи с тем, что среди населения имеются отдельные группы и лица с повышенной восприимчивостью к туберкулезу, эти контингенты по возможности ограждаются от больных туберкулезом. К ним относятся дети и подростки до 18 лет.
Утверждается список профессий, к работе по которым не допускаются больные туберкулезом (работа в роддомах, лечебно-профилактических, воспитательных учреждениях для детей, школах, в пищеблоках и т.д.).
Лица, поступающие на работу по перечисленным профессиям, должны проходить медосмотр ежегодно, с обязательной флюорографией легких. При выявлении больного туберкулезом среди лиц этих профессий должен быть проведен комплекс профилактических мероприятий, все контактировавшие лица должны быть тщательно обследованы фтизиатром, за ними устанавливается диспансерное наблюдение в течение 4-6 мес.
Профилактика туберкулеза среди лиц с повышенным риском возникновения заболевания.
К лицам с повышенным риском заболеть туберкулезом относятся здоровые лица с рентгенологическими признаками излеченного туберкулеза, лица выздоравливающие от туберкулеза.
Дополнительными факторами риска у этих больных являются алкоголизм, наркомания, социальные факторы (низкий доход, бродяжничество, плохие жилищные условия). В последние годы к группе риска принято относить лиц, у ближайшие родственники переболели или больны туберкулезом. Указанные группы лиц должны быть охвачены профилактическими мероприятиями (периодические медосмотры, химиопрофилактика).
По данным ВОЗ под влиянием химиопрофилактики заболеваемость туберкулезом в течение 2-ух лет уменьшилась на 70%.
Большое внимание необходимо уделять профилактическим мерам в очагах туберкулезной инфекции с учетом характера контакта, степени заразности больного, восприимчивости к туберкулезу контактных.
С точки зрения эпидемиологической опасности все очаги туберкулезной инфекции делятся на три группы: наиболее опасные, менее опасные, «условные»
Профилактические меры проводятся во всех очагах, но в первую очередь, в наиболее опасных. Первоочередным мероприятием является госпитализация больного. После стационарного лечения больных направляют в санаторий (бесплатно).
Лица, находившиеся в контакте с больными, наблюдаются в противотуберкулезном диспансере по 4-ой группе диспансерного учета. Им проводят химиопрофилактику, при необходимости - вакцинацию или ревакцинацию БЦЖ.
Организация противотуберкулезной работы.
Если первым принципом борьбы с туберкулезом в нашей является ее государственный характер, то вторым может быть назван лечебно-профилактический, третий принцип - организация противотуберкулезной работы силами специализированных учреждений, широкое участие в этой работе всех ЛПУ.
Комплексный план борьбы с туберкулезом включает следующие разделы: укрепление материально-технической базы, в т.ч. оснащение ЛПУ, обеспечение необходимыми кадрами и повышение их квалификации, проведение мероприятий, направленных на уменьшение резервуара туберкулезной инфекции и предупреждение ее распространения среди здорового населения, выявление больных и их лечение.
Необходимо помнить, что туберкулез относится к контролируемым, т.е. управляемым, инфекционным заболеваниям и проведение четких и своевременных мероприятий по профилактике туберкулеза позволяет добиться значительного уменьшения распространенности этого опасного заболевания.
Лицензирование и аккредитация ЛПУ как условие деятельности медицинских учреждений в системе медицинского страхования. Этапы лицензирования медицинской деятельности.
Аккредитация учреждений - определение соответствия их деятельности установленным стандартам по оказанию медицинской помощи и услуг населению.
Целью лицензирования является оценка возможности оказания различных видов медицинской помощи и услуг населению в учреждении и осуществление контроля за исполнением обязательств по лицензии.
Лицензирование - экспертная оценка деятельности учреждения на право заниматься определенными видами медицинской деятельности.
На период перехода к медицинскому страхованию создана объединенная комиссия по лицензированию и аккредитации медицинской деятельности при администрации края.
Объединенная комиссия по лицензированию и аккредитации медицинской деятельности обладает статусом юридического лица.
Тарифы на лицензирование и аккредитацию утверждает председатель объединенной комиссии по лицензированию и аккредитации медицинской деятельности совместно с финансовым управлением администрации края. Расходы, связанные с приобретением лицензии (сертификата), учитываются в составе затрат медицинских учреждений (медицинских услуг), включаемых в себестоимость. Для решения организационных вопросов, связанных с проведением лицензирования и аккредитации медицинской деятельности, при объединенной комиссии по лицензированию и аккредитации медицинской деятельности создается рабочий орган - бюро по лицензированию и аккредитации медицинской деятельности.
Контроль за деятельностью бюро возлагается на председателя объединенной комиссии по лицензированию и аккредитации медицинской деятельности.
Для оценки качества и эффективности деятельности медицинских учреждений и предприятий края, рассмотрения спорных вопросов в оценке качества оказания медицинской помощи при объединенной комиссии по лицензированию и аккредитации медицинской деятельности создается комиссия по экспертизе качества медицинской помощи.
Этапы лицензирования медицинской деятельности
I этап: представление соискателем лицензии документов в лицензирующий орган.
II этап лицензирования: проведение проверки соответствия соискателя лицензии лицензионным требованиям и условиям. В течение этого этапа производится анализ представленных документов.
III этап лицензирования: принятие лицензирующим органом решения о выдаче или отказе в выдаче лицензии. Решение лицензирующего органа оформляется приказом. Согласно законодательству лицензирующий орган обязан принять решение о выдаче или отказа в выдаче лицензии в течение 30 дней с момента представления соискателем лицензии всех необходимых документов.
TV этап лицензирования: уведомление соискателя лицензии о принятом решении. Лицензирующий орган обязан уведомить соискателя лицензии в 3-дневный срок после принятия решения.
V этап лицензирования (в случае отказа): проведение независимой экспертизы Необходимо отметить, что пятый и шестой этапы лицензирования в случае отказа в выдаче лицензии могут отсутствовать — оба или какой-либо один из них. В случае отказа соискатель вправе требовать проведения независимой экспертизы. В этом случае представители лицензирующего органа не входят в состав экспертной группы.
VI этап лицензирования (в случае отказа): судебное разбирательство. Соискатель лицензии вправе обжаловать принятое решение в судебном порядке.
V этап (в случае положительного решения): оплата соискателем лицензионного сбора за предоставление лицензии. Лицензионный сбор оплачивается в бюджет. Его величина составляет 1000 рублей. В случае неоплаты соискателем лицензии лицензионного сбора лицензирующий орган вправе аннулировать лицензию.
VII этап лицензирования (в случае положительного решения): выдача лицензии. После представления соискателем лицензии документа, подтверждающего оплату лицензионного сбора, лицензирующий орган обязан выдать лицензию в течение 3-дневного срока.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 22
Инфекционные заболевания как медико-социальная проблема. Карантинные заболевания. ВИЧ-инфекция. Региональные особенности. Федеральная программа «Вакцинопрофилактика» Организация медицинской помощи инфекционным больным.
Заболеваемость инфекционными болезнями изучается путем учета каждого инфекционного заболевания или подозрения на него. Учетным документом является экстренное извещение об инфекционном заболевании. Экстренное извещение составляется на каждое инфекционное заболевание или подозрение на заболевание и направляется в течение 12 ч в центр ГСЭН. Экстренное извещение до отправления регистрируется в журнале инфекционных заболеваний (форма № 060). На основе записей в этом журнале составляется отчет о динамике инфекционных заболеваний за каждый месяц, квартал, полугодие и год.
Анализ инфекционной заболеваемости проводится с помощью общих и специальных показателей. Общий показатель инфекционной заболеваемости — это число инфекционных заболеваний, зарегистрированных за год на 10000 жителей, деленное на численность населения. Специальные показатели — возрастно-половые, в зависимости от профессии, стажа работы и др.
Рассчитывается структура инфекционной заболеваемости (в %) — удельный вес инфекционных заболеваний среди общего числа зарегистрированных заболеваний, оценивается показатель летальности (число умерших на 10000 зарегистрированных больных) и др.
При углубленном изучении инфекционной заболеваемости анализируются сезонность, источники заражения, эффективность профилактических прививок и т. д., что дает возможность врачам разработать мероприятия по борьбе с инфекционными болезнями.
Заболеваемость важнейшими неэпидемическими заболеваниями (туберкулез, венерические заболевания, новообразования, трихофития и др.), зарегистрированными впервые в данном году, рассчитывается на 10000 жителей (уровень, структура). Единицей наблюдения при изучении неэпидемической заболеваемости является каждый больной с впервые в жизни установленным диагнозом одного из указанных заболеваний. Учет заболеваний ведется в диспансерах.
Добровольное медицинское страхование: определение, субъекты, программы добровольного медицинского страхования.
Добровольное медицинское страхование проводится на основе программ добровольного страхования и обеспечивает гражданам получение дополнительных медицинских и иных услуг, сверх установленных программами ОМС. Оно может быть коллективным и индивидуальным. Этот вид страхования осуществляется за счет прибыли (доходов) предприятий и личных средств граждан путем заключения договора. Объектом медицинского страхования является страховой риск, связанный с затратами на оказание медицинской помощи при возникновении страхового случая. Субъектами медицинского страхования являются гражданин, страхователь, страховая медицинская организация, медицинское учреждение. Страхователями неработающих граждан являются местные административные органы, работающих — предприятия или работодатели.
Страховые медицинские организации — это юридические лица, осуществляющие медицинское страхование и имеющие государственное разрешение (лицензию) на право заниматься этой деятельностью. Лицензия выдается Министерством экономики и финансов Российской Федерации или его органами.
Страховая компания имеет такие отделы, как отдел добровольного медицинского страхования, медицинский отдел, который занимается анализом деятельности ЛПУ, финансово-экономический, юридический, инженерно-технический и коммерческий отделы.
Медицинские учреждения — это лечебно-профилактические учреждения, научно-исследовательские и медицинские институты, коллективы и лица, имеющие лицензию на право заниматься определенными видами деятельности и оказанием услуг по программам обязательного и добровольного медицинского страхования. Лицензированию подлежат все медицинские учреждения, независимо от форм собственности. Лицензирование проводят лицензионные комиссии, созданные при органах государственного управления из представителей территориальных комитетов по здравоохранению, профессиональных медицинских ассоциаций, медицинских учреждений, общественных организаций (объединений). Осуществляется также аккредитация медицинского учреждения, то есть определение его соответствия установленным профессиональным стандартам. Аккредитованному медицинскому учреждению выдается сертификат.
Основным документом медицинского страхования является договор (соглашение) между страхователем и страховой медицинской организацией, в содержание которого входят: наименование сторон; сроки действия договора; численность застрахованных; размер, сроки и порядок внесения страховых взносов; перечень медицинских услуг, соответствующих программам обязательного или добровольного медицинского страхования. Каждый застрахованный гражданин получает страховой медицинский полис.
В соответствии с законом “О медицинском страховании граждан в Российской Федерации” каждый гражданин может выбирать медицинскую страховую организацию, медицинское учреждение и врача, получать медицинскую помощь на всей территории России (принцип экстерриториальности) и медицинские услуги, по объему и качеству соответствующие условиям договора, независимо от размера выплаченного страхового взноса, предъявлять иск страхователю и медицинскому учреждению за причиненный ущерб и др. Закон предусматривает создание двух фондов — фонда здравоохранения (для реализации программ профилактики, оздоровления специальных контингентов больных, малообеспеченных граждан) и фонда страхования (для осуществления программ страхования).
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 21
1. Обязательное медицинское страхование: определение, субъекты, программы обязательного медицинского страхования. Фонды ОМС.
Обязательное медицинское страхование, согласно этому закону, является всеобщим для населения России и реализуется в соответствии с программами, которые гарантируют объем и условия оказания медицинской и лекарственной помощи гражданам. Размер страхового взноса для предприятий был установлен Правительством РФ и утвержден Верховным Советом. Сумма обязательных страховых взносов включается в себестоимость продукции. Для неработающего населения обязательное медицинское страхование осуществляют органы исполнительной власти, местная администрация за счет средств, предусматриваемых в бюджетах. Страховые взносы на работающих в бюджетных учреждениях и организациях также выплачиваются из средств соответствующих бюджетов.
Медицинское страхование и социальное обеспечение населения
В государственных программах обязательного медицинского страхования по-прежнему на первом месте стоят целевые профилактические программы (оздоровление внешней среды, планирование семьи, профилактика инфекционных заболеваний, преодоление факторов риска, формирование здорового образа жизни и др.). Для реализации комплексных российских и региональных программ “Здоровье”, для обеспечения медико-социального, санитарного и эпидемического благополучия населения необходимо финансирование из государственного бюджета, местных бюджетов.
Медицинское страхование предусматривает создание специального “Фонда здравоохранения” для гарантированного медико-социального обеспечения населения необходимым комплексом медицинских услуг. Создается сеть религиозных, благотворительных, меценатских и общественных организаций и фондов, которые содействуют расширению комплекса медико-социальных услуг.
В страховой медицине осуществляется принцип солидарности “здоровый платит за больного, богатый — за бедного”. Медицинское страхование позволяет застрахованным получить дорогостоящую медицинскую помощь (при травме, хирургических вмешательствах, хронических заболеваниях и др.) за счет средств территориального фонда ОМС.
2. Система охраны здоровья матери и ребенка: цель, задачи. Типы учреждений, структура, особенности организации работы.
Система охраны здоровья матери и ребенка в нашей стране является одним из самых ярких социальных достижений. Охрана материнства и детства—это система государственных и общественных мероприятий, направленных на обеспечение здоровья матери и ребенка, укрепление семьи, поощрение материнства, создание наиболее благоприятных условий для воспитания детей, их физического, интеллектуального и нравственного развития. Правовые нормы, обеспечивающие охрану здоровья женщины матери, и подрастающего поколения закреплены в Конституции Российской Федерации и других законодательных актах. Действующее законодательство запрещает применять женский труд на тяжелых и связанных с производственными вредностями работах, привлекать беременных к работе в ночное время, в выходные дни, направлять их в командировки. Государство оплачивает пособие по беременности и родам; размер единовременного пособия при рождении ребенка увеличивается с каждым годом. Введен частично оплачиваемый отпуск по уходу за ребенком до 1 года 6 месяцев и дополнительный отпуск без сохранения заработной платы до 3-х лет.
Малообеспеченным семьям и многодетным оформляются пособия на каждого ребенка, детям до 2 лет из этих семей бесплатно отпускаются донорское молоко, молочные смеси и другие продукты детского питания. Для больных детей первых трех лет жизни и детей из многодетных семей, находящихся на амбулаторном лечении, бесплатно выдаются все медикаменты. Увеличен срок выдачи листка нетрудоспособности по уходу за больными детьми до их полного выздоровления.
Дети-сироты и дети, оставшиеся без попечения родителей, находятся под особым контролем медицинских работников и органов социального обеспечения. Для них предусмотрены детские дома, школы-интернаты, в летнее время их оздоравливают в летних лагерях и санаториях бесплатно. Дети и беременные в нашей стране находятся под диспансерным наблюдением.
Здоровье матери и ребенка охраняется широкой сетью различных медицинских учреждений, к числу которых относятся: женская консультация, родильный дом, поликлиника, детская больница, детские санатории, детские оздоровительные лагеря и др.
Медицинская помощь женщинам и детям, проживающим в сельской местности, оказывается на фельдшерско-акушерских пунктах, в сельских врачебных амбулаториях, районных, центральных, областных больницах.
Средним медицинским работникам принадлежит важнейшая роль в укреплении здоровья женщины-матери, подрастающего поколения. Они проводят активную патронажную работу в семьях, осуществляют на педиатрическом участке контроль за питанием, физическим развитием и физическим воспитанием детей, следят за санитарно-гигиеническими условиями их жизни; выявляют заболевших детей и оказывают им необходимую помощь; проводят необходимые лечебные мероприятия на дому; организуют своевременную вакцинацию детей, организуют лабораторно-диагностические исследования и осмотры детей врачами-специалистами; осуществляют широкую санитарно-просветительную работу по пропаганде здорового образа жизни и искоренению вредных привычек.
Основные принципы лечебно-профилактической помощи детям в городах и сельской местности едины.
Педиатрическая помощь в работе фельдшера-акушера включает:
• антенатальную охрану плода;
• динамическое наблюдение за детьми;
• организацию рационального вскармливания;
• взятие на диспансерный учет детей из групп риска и с хроническими заболеваниями;
• организацию своевременного вакцинирования и полного охвата детей профилактическими прививками;
• подготовку детей к поступлению в дошкольные учреждения и школу;
• медико-санитарное обслуживание детей в организованных коллективах, наблюдение за правильным физическим и нервно-психическим развитием детей, проведение необходимых оздоровительных мероприятий;
• профилактику и лечение больных детей и последующую их реабилитацию;
• организацию проведения осмотров детей врачами-специалистами выездных бригад;
проведение широкой санитарно-просветительной работы среди населения по вопросам охраны здоровья детей. Отличительная особенность здравоохранения в системе охраны материнства и детства — это профилактическая направленность. Проведение профилактических мероприятий, направленных на охрану здоровья ребенка, начинается задолго до его рождения.
Организация антенатальной охраны плода и медицинского обслуживания новорожденного
Перинатальная охрана плода и новорожденного — система мероприятий по анте- и интранатальной охране здоровья плода и организации медицинской помощи новорожденным, направленных на снижение перинатальной заболеваемости и смертности, улучшение здоровья новорожденных детей.
В связи с тем, что на формирование зародыша и его дальнейшее развитие большое влияние оказывает состояние здоровья родителей (особенно их репродуктивной системы), необходимо обследование родителей до зачатия.
Супружеские пары, имеющие риск рождения генетически неполноценных детей, женщины с привычными выкидышами, а также родившие ранее детей с врожденными пороками и аномалиями развития должны пройти предварительное обследование в генетическом центре. Женщины, имеющие тяжелую экстрагенитальную патологию, должны проконсультироваться у специалистов о целесообразности беременности или об оптимальной подготовке к ней.
Патология плодного периода (фетопатии) возникает с 11 -й недели после оплодотворения и до рождения ребенка. В этот период, подразделенный на ранний (до 28-й недели беременности) и поздний (от 28-й недели и до родов), происходит дальнейшая дифференцировка тканей и созревание органов плода, а также заканчивается к 12-й неделе формирование плаценты. При выраженной фетоплацентарной недостаточности, характеризующейся снижением продукции половых гормонов, беременность может закончиться внутриутробной смертью плода. Ранние фетопатии проявляются преимущественно в виде врожденных пороков развития, а поздние дают заболевания определенной нозологии.
Существуют различные методы выявления антенатальной патологии плода — прямые и косвенные.
С помощью прямых методов изучается непосредственно плод. К ним относятся ультразвуковые и радиоизотопные исследования, рентгенография скелета и мягких тканей, фоно- и электрокардиография, наружная реогистерография.
Амниоскопия, фетоскопия, биопсия плаценты, амниоцентез позволяют проводить цитоскопическое, биологическое и др. исследования плаценты. Косвенные методы включают исследование крови, мочи на содержание хорионического гонадотропного гормона.
Существует также функциональная диагностика нарушений связи в системе мать — плод за счет дозированных воздействий специальных средств на беременную.
В плане подготовки женщины к деторождению важное значение имеет прегравидарная профилактика. Ее суть заключается в соответствующем оздоровлении девочек всех возрастов, начиная с первых лет жизни, и особенно в подростковом и юношеском возрасте. Особое значение имеет пропаганда здорового образа жизни девочек, исключение вредных привычек, формирование навыков санитарно-гигиенического режима, своевременное выявление и лечение всех интеркуррентных заболеваний.
Профилактика антенатальной патологии заключается в диспансеризации всех беременных.
Перинатальная охрана плода осуществляется в тесном содружестве медработника, беременной и ее родственников. При первой встрече с беременной особое внимание уделяется сбору анамнеза, определяется срок беременности, выясняется, какая по счету беременность, исход предыдущих беременностей и родов, наличие кровотечений в родах и течение послеродового периода.
При опросе беременной устанавливается ее возраст, сведения о работе и характере нагрузки, сведения о муже и членах семьи, выявляется наличие вредных привычек у членов семьи и их заболеваемость. Особое внимание уделяется наличию у родственников туберкулеза, СПИДа, венерических заболеваний, проверяется наличие флюорографических исследований. Все данные заносятся в обменную карту беременной. Фельдшер-акушер направляет на лабораторные исследования, при необходимости — к врачам-специалистам, составляет план-наблюдение за беременной, определяет сроки дальнейших посещений и дает рекомендации по режиму питания, витаминопрофилактике анемии, подготовке сосков к грудному вскармливанию, психофизиологической подготовке к родам.
При первом посещении беременной фельдшера-акушера, после клинических и лабораторных исследований следует определить, к какой группе риска она относится. Факторы риска условно делятся на пять групп. Существует балльная система оценки значимости различных'перинатальных факторов риска.
К группе высокого риска относятся беременные с суммарной оценкой перинатальных факторов 10 баллов и выше, среднего риска — 5—9 баллов, низкого — до 4 баллов. Беременные из группы высокого риска должны быть тщательно обследованы с привлечением врачей-специалистов. Их наблюдение осуществляется по индивидуальному плану с учетом специфики имеющейся или возможной патологии.
Вероятность риска определяется три раза: при взятии на учет, в середине беременности и в процессе родоразрешения. Индивидуальные планы наблюдения беременных с высокой степенью риска предусматривают более частые и целенаправленные осмотры, а при необходимости — госпитализацию в соответствующие медицинские учреждения.
Диспансеризация беременных
Диспансеризация беременных осуществляется в сроки:
• I половина беременности (до 20 недель) — 1 раз в месяц;
• II половина (с 20 недель и до 32 недель) — 2 раза в месяц;
• после 32 недель и до рождения — 1 раз в 7 дней.
При повторных осмотрах у беременной определяют массу тела, артериальное давление, уточняют положение плода, измеряют высоту стояния дна матки и окружность живота. Особое внимание обращают на функциональное состояние плода (шевеление, сердцебиение). Устанавливают предварительную массу плода по формуле Джонсона (от значения высоты стояния дна матки в сантиметрах отнимают 11 (при массе беременной до 90 кг) или 12 (при массе беременной более 90 кг), и полученное число умножают на 155). Результат соответствует примерной массе плода. За время беременности не менее 2—3 раз проводят клинический анализ крови (при первом посещении, в 22 недели и 32 недели); клинический анализ мочи проводится при каждом посещении.
При диспансерном наблюдении за беременными женщинами максимум внимания уделяется своевременному освобождению их от ночных и сверхурочных работ, командировок, работ, связанных с подъемом и переносом тяжестей, переводу на более легкую работу. Важный раздел диспансерного обслуживания —госпитализация беременной женщины с экстрагенитальной патологией, начиная с первого триместра и в последующие сроки для соответствующей санации очагов острых и хронических заболеваний, предупреждения их обострений, а также в случае угрозы невынашивания плода.
При несвоевременной явке беременной на повторный прием фельдшер-акушер проводит дородовые патронажи на дому два раза (после взятия на учет и на 32 неделе беременности). Рекомендуется провести и дородовый патронаж на рабочем месте в 18—20 недель.
Дородовый патронаж
Дородовый патронаж осуществляется на дому с целью контроля за выполнением назначенных рекомендаций, проведения соответствующих исследований.
При первом дородовом патронаже устанавливается тесный контакт между будущей матерью и медицинским работником. Во время его проведения выясняется семейное положение, психоэмоциональный контакт в семье, уровень санитарно-гигиенической культуры, бытовые условия проживания беременной.
Второй дородовый патронаж: проводится на 32-ой неделе беременности. Фельдшеракушер вновь проверяет выполнение рекомендаций по режиму, питанию, чередованию сна и бодрствования; приему медикаментозных и профилактических средств для профилактики осложнений и нормального развития плода. Особое внимание уделяется уходу за молочными железами, проводится целенаправленная подготовка молочных желез к кормлению грудью, по предупреждению трещин сосков, профилактике мастита. В соответствии с определением степени риска перинатальных факторов проводится профилактика гипогалактии. Фельдшер-акушер дает рекомендации по подготовке приданого для будущего ребенка, необходимой литературы по воспитанию грудного ребенка. Данные о дородовом патронаже заносятся на вкладыш, который затем вклеивается в историю развития ребенка — учетную форму № 112/у.
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 19
1.Медицинское страхование: виды, определения, цели. История развития медицинского страхования в России и за рубежом. Объект и субъекты медицинского страхования.
Медицинское страхование — форма социальной защиты интересов населения в охране здоровья, выражающаяся в гарантии оплаты медицинской помощи при возникновении страхового случая за счёт накопленных страховщиком средств.
Медицинское страхование позволяет гарантировать гражданину бесплатное предоставление определённого объёма медицинских услуг при возникновении страхового случая(нарушении здоровья) при наличии договора со страховой медицинской организацией. Последняя несёт затраты по оплате случая оказания медицинской помощи (риска) с момента уплаты гражданином первого взноса в соответствующий фонд.
Обязательное медицинское страхование в Российской Федерации
Обязательное медицинское страхование — вид обязательного социального страхования, представляющий собой систему создаваемых государством правовых, экономических и организационных мер, направленных на обеспечение, при наступлении страхового случая, гарантий бесплатного оказания застрахованному лицу медицинской помощи за счет средств обязательного медицинского страхования в пределах территориальной программы обязательного медицинского страхования и в случаях, установленных Федеральным законом, в пределах базовой программы обязательного медицинского страхования[1].
Добровольное медицинское страхование — вид личного страхования. Оно позволяет получать помощь в лечебно-профилактических учреждениях (ЛПУ), не работающих по программе ОМС.
Добровольное медицинское страхование принято подразделять на индивидуальное (учитывающее сложность конкретного заболевания конкретного лица) и на коллективное (учитывающее риск возникновения определённых заболеваний у группы лиц).
Страхователями выступают физические лица (как правило по индивидуальным программам — беременность, клещевой энцефалит и т. п.) и работодатели (как правило по коллективным программам — амбулаторно-поликлиническая помощь, стационарное лечение, стоматология).
Застрахованными выступают физические лица.
Выгодоприобретателями являются лечебно профилактические учреждения.
Застрахованные получают бесплатно медицинскую помощь в учреждениях-выгодоприобретателях. Страховщик компенсирует выгодоприобретателю понесенные затраты.
В исключительных случаях (при невозможности получить помощь в ЛПУ, предусмотренному в договоре страхования) допускается возмещение страховщиком понесенных расходов непосредственно застрахованному.
Объектом медицинского страхования является страховой риск, связанный с затратами на оказание медицинской помощи при возникновении страхового случая.
В качестве субъектов медицинского страхования выступают:
1. Гражданин, т.е. застрахованный.
2. Страхователь. Страхователями при обязательном медицинском страховании являются:
– для работающего населения — предприятия, учреждения, организации, лица, занимающиеся индивидуальной трудовой деятельностью и лица свободных профессий (в дальнейшем — предприятия);
– для неработающего населения — органы государственного управления краев, областей, автономных округов и автономных областей, местная администрация.
Страхователями при добровольном медицинском страховании выступают отдельные граждане, обладающие гражданской дееспособностью, или предприятия, представляющие интересы граждан.
3. Страховщик, т.е. страховые медицинские организации.
4. Медицинские учреждения, оказывающие помощь в системе страховой медицины. К ним относятся имеющие лицензию лечебно-профилактические учреждения, научно-исследовательские и медицинские институты, другие учреждения, оказывающие медицинскую помощь, а также лица, осуществляющие медицинскую обязанность как индивидуальную, так и коллективную. Рассмотрим обязанности, права и ответственность названных субъектов медицинского страхования.
2. Организация стационарной помощи населению: виды учреждений, функции, организационная структура, показатели деятельности.
Стационарная медицинская помощь оказывается гражданам при заболеваниях (в том числе острых и при обострениях хронических болезней), отравлениях, травмах; при патологии беременности, родах, в течение послеродового периода, абортах, а также новорожденным детям. Данный вид медицинской помощи оказывается гражданам при плановой или экстренной госпитализации, когда пациенту требуются применение интенсивных методов диагностики, лечение и использование сложных медицинских технологий, круглосуточное врачебное наблюдение.
Получение стационарной медицинской помощи
Общим показанием для госпитализации является необходимость круглосуточного наблюдения врача, госпитального режима и активной терапии.
Для плановой госпитализации Вам необходимо получить направление. Выдача направления осуществляется врачебной комиссией медицинской организации в соответствии с клиническими показаниями, требующими интенсивной терапии и круглосуточного наблюдения медицинского персонала.
На плановую госпитализацию пациентов, за исключением беременных женщин и детей, допускается очередность, которая зависит от тяжести состояния пациента, выраженности клинических симптомов, требующих госпитального режима, и определяется врачебной комиссией.
При наличии показаний обеспечивается экстренная госпитализация в дежурные либо ближайшие стационары, куда при необходимости пациент направляется санитарным транспортом.
При оказании медицинской помощи объем диагностических и лечебных мероприятий определяется лечащим врачом в зависимости от конкретного заболевания, его тяжести и наличия клинических показаний.
При наличии медицинских показаний, определяемых лечащим врачом, пациентам может оказываться хирургическая помощь с применением малотравматичных технологий (к примеру, минимальный разрез кожных покровов), включая эндоскопические (к примеру, при остром аппендиците, холецистите). О лечебных учреждениях, применяющих данные технологии, Вас должен проинформировать лечащий врач.
При проведении плановой операции допускается очередность.
При плановой госпитализации размещение в соответствии с санитарными нормами осуществляется в палатах. При поступлении в стационар по экстренным показаниям допускается размещение вне палаты на срок не более суток.
Пациенты при лечении в стационаре обеспечиваются лечебным питанием с учетом заболевания и тяжести состояния.
Пациенты обеспечиваются лекарственными препаратами и изделиями медицинского назначения в соответствии со стандартами в рамках Формуляра.
В случае наличия жизненных показаний пациенты обеспечиваются лекарственными препаратами и изделиями медицинского назначения сверх Формуляра по решению врачебной комиссии.
При госпитализации ребенка, при необходимости ухода за ним, одному из родителей или иному члену семьи предоставляется возможность пребывания в стационаре. Решение о наличии показаний к предоставлению такой возможности принимается лечащим врачом совместно с заведующим отделением. Пребывающему с ребенком члену семьи выдается листок временной нетрудоспособности. Кормящие матери обеспечиваются питанием.
3. Гражданин М. почувствовал вечером 1.11.2010 года боль в области сердца и вызвал на дом бригаду скорой помощи. Врач скорой помощи оказал необходимую медицинскую помощь, счел нужным освободить больного от работы, посоветовав утром явиться к врачу поликлиники по месту жительства. Больной М. обратился в поликлинику только 5.11.2010 года. Участковый врач признал больного нетрудоспособным. Лечился амбулаторно 14 дней. Оформить нетрудоспособность.
4. На основании приведенных данных, построить сгруппированный вариационный ряд и найти середину каждой группы варианта.
Длительность лечения в поликлинике 45 больных афтозным стоматитом (в днях): 20, 18, 19, 16, 17, 16, 14, 13, 15, 14, 15, 13, 12, 13, 3, 4, 12, 11, 12, 11, 10, 12, 11,10, 11, 8, 7, 11, 11, 10, 10,10, 9, 8, 8, 9, 4, 5, 6, 9, 5, 9, 6, 7, 7.
Зав. кафедрой ОЗиЗ, проф., д.м.н. А.В. Калиниченко
Государственное образовательное учреждение
высшего профессионального образования
«Новосибирский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
(ГОУ ВПО НГМУ Росздрава)
Факультет: стоматологический
Кафедра: общественное здоровье и здравоохранение
Дисциплина: общественное здравоохранение и здоровье
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 20
Диспансеры: виды, функция и организация работы. Организация диспансеризации населения. Цели и задачи диспансеризации. Группы диспансерного наблюдения.
Диспансе́р ([сэ] фр. dispensaire, восходит к лат. dispenso «распределяю») — специальное лечебно-профилактическое медицинское учреждение, оказывающее медицинскую помощь определённым группам населения и осуществляющее систематическое наблюдение за состоянием их здоровья.
Диспансеры осуществляют выявление больных в ранней стадии заболеваний систематически организуемыми массовыми профилактическими и целевыми обследованиями населения; взятие на учёт нуждающихся в лечении; тщательное обследование и оказание квалифицированной и специальной лечебной помощи им; активное динамическое наблюдение (патронаж) за состоянием здоровья взятых на учёт; подробное изучение условий труда, быта больных и совместно с санитарно-эпидемиологическими станциями устранение факторов, вредно влияющих на здоровье взятых на диспансеризацию и окружающих их лиц — членов семьи, а также проживающих и работающих с ними [1].
Виды диспансеров
В России существуют следующие виды диспансеров:
противотуберкулёзные,
кожно-венерологические,
онкологические,
психоневрологические,
трахоматозные,
зобные,
врачебно-физкультурные,
эндокринологические,
наркологические,
кардиологические
Структура диспансеров
В структуре диспансера, как правило, предусматриваются поликлиническое отделение, стационар, диагностические подразделения (лаборатория, рентгеновский кабинет и др.). В целях более рациональной организации медпомощи населению маломощные диспансеры, в которых работает по 2—4 врача, целесообразно преобразовывать в специализированные отделения (кабинеты) центральных районных больниц и городских поликлиник.
Диспансеризация населения предусматривает систему охраны здоровья населения, заключающуюся в активном наблюдении за здоровьем разных его контингентов с учетом условий их труда и быта, обеспечении их правильного физического развития, предупреждении заболеваний путем проведения соответствующих социальных, санитарно-гигиенических и лечебно-профилактических мероприятий. Поскольку диспансеризация вносит изменения в характер и организационные формы здравоохранения, сформулированы основные понятия диспансерной системы здравоохранения. Основу диспансерной системы здравоохранения составляют постоянное динамическое наблюдение за состоянием здоровья населения, активное выявление заболеваний на ранней стадии и своевременное проведение лечебно-оздоровительных мероприятий во всех типах лечебных учреждений, а также реализация комптип познавательной деятельности каждого ребенка (см. табл. 2.8). Применение психолого-педагогических принципов в работе с детьми и подростками способствует проведению стоматологического просвещения в условиях психологического комфорта, делает процесс обучения гигиеническим навыкам интересным и эффективным, формирует активное отношение пациента к сохранению собственного здоровья в союзе с врачом. лекса социально-экономических, медицинских и технических мер, направленных на улучшение состояния окружающей среды, условий труда и быта. Ежегодные диспансерные осмотры населения — активное медицинское обследование разных групп населения врачами одной или нескольких специальностей. Цель диспансеризации — сохранение и укрепление здоровья населения, увеличение продолжительности жизни людей. Методы диспансеризации здоровых лиц и больных едины. Диспансеризация здоровых лиц должна обеспечить правильное физическое развитие, укрепление здоровья, выявление и устранение факторов риска возникновения различных заболеваний, предупреждать обострение процесса и его прогрессирование на основе динамического наблюдения и проведения лечебно-оздоровительных и реабилитационных мероприятий. Задачи диспансеризации: • оценка состояния здоровья человека при ежегодных осмотрах; • дифференцированное наблюдение за здоровыми лицами, имеющими факторы риска, и больными; • выявление и устранение причин, вызывающих заболевание зубов, борьба с вредными привычками; • своевременное и активное проведение лечебно-оздоровительных мероприятий; • повышение качества и эффективности медицинской помощи населению путем взаимосвязи и преемственности в работе всех типов учреждений, широкое участие врачей различных специальностей, внедрение новых организационных форм, технического обеспечения, создание автоматизированных систем для осмотров населения с разработкой специальных программ. В России проводится диспансеризация всего детского населения. Особенность диспансеризации детей состоит в том, что борьба за здоровье ребенка начинается до его рождения путем внедрения дородового патронажа. Наблюдение за детьми осуществляется в дошкольных, школьных и других детских коллективах (школы-интернаты, специальные детские сады и др.). В комплексе мероприятий по охране здоровья детей большое значение имеет антенатальная профилактика. Диспансеризацию детей первых 3 лет жизни проводят врачи-педиатры в дошкольных учреждениях или в поликлиниках по месту жительства. Частота осмотров определяется возрастом детей. Основными принципами системы диспансеризации является плановость, комплексность, выбор ведущего звена из общего комплекса лечебно-оздоровительных мероприятий, которые при том или ином виде патологии являются решающими, и дифференцированный подход к проведению оздоровительных мероприятий с учетом ситуации. Для эффективной и качественной диспансеризации необходимы активное выявление больных на начальных стадиях заболевания, раннее и своевременное проведение лечебных и профилактических мероприятий, направленных на восстановление здоровья и трудоспособности, систематическое наблюдение за состоянием здоровья человека.
Реабилитация инвалидов: определение, виды. Индивидуальный план реабилитации инвалидов.
Под, реабилитацией понимается система мероприятий, цель которых — быстрейшее и наиболее полное восстановление здоровья больных и инвалидов и возвращение их к активной жизни и общественно полезному труду. Реабилитация больных и инвалидов представляет собой комплексную систему государственных, медицинских, психологических, социально-экономических, педагогических, производственных, бытовых и других мероприятий. Медицинская реабилитация направлена на полное или частичное восстановление или компенсацию той или иной нарушенной или утраченной функции или на замедление прогрессирования заболевания. Право на бесплатную медицинскую реабилитационную помощь закреплено законодательствами о здравоохранении и труде. Предусмотрено пенсионное обеспечение в случае утраты трудоспособности; право граждан на материальное обеспечение предусмотрено на весь срок нетрудоспособности. Реабилитация в медицине является начальным звеном системы общей реабилитации, ибо заболевший человек прежде всего нуждается в медицинской помощи. По существу, между периодом лечения заболевшего человека и периодом его медицинской реабилитации, или восстановительного лечения, нет четкой границы, так как лечение всегда направлено на восстановление здоровья и возвращение к трудовой деятельности, однако мероприятия по медицинской реабилитации начинаются в больничном учреждении после исчезновения острых симптомов заболевания — для этого применяются все виды необходимого лечения — хирургическое, терапевтическое, ортопедическое, курортное и др. Заболевший либо получивший травму, увечье человек, ставший временно нетрудоспособным или инвалидом, получает не только лечение — органы здравоохранения и социальной защиты, профессиональные союзы, органы образования (если это ребенок), предприятия и организации, где работал больной, принимают необходимые меры к восстановлению его здоровья, осуществляют комплексные мероприятия по возвращению его к активной жизни, возможному облегчению его положения. Все другие формы реабилитации — психологическая, педагогическая, социально-экономическая, профессиональная, бытовая — проводятся наряду с медицинской. Психологическая форма реабилитации — это воздействие на психическую сферу больного, на преодоление в его сознании представления о бесполезности лечения. Эта форма реабилитации сопровождает весь цикл лечебно-восстановительных мероприятий. Педагогическая реабилитация — это мероприятия воспитательного характера, направленные на то, чтобы больной ребенок овладел необходимыми умениями и навыками по самообслуживанию, получил школьное образование. Очень важно выработать у ребенка психологическую уверенность в собственной полноценности и создать правильную профессиональную ориентацию. По отношению к взрослым проводятся мероприятия, предусматривающие их подготовку к различным доступным им видам деятельности, создающие также уверенность в том, что приобретенные знания в той или иной области окажутся полезными в последующем трудоустройстве. Социально-экономическая реабилитация — это целый комплекс мероприятий: обеспечение больного или инвалида необходимым и удобным для него жилищем, находящимся вблизи места работы, поддержание уверенности больного или инвалида в том, что он является полезным членом общества; денежное обеспечение больного или инвалида и его семьи путем выплат по временной нетрудоспособности или инвалидности, назначения пенсии и т.п. Профессиональная реабилитация предусматривает обучение или переобучение доступным формам труда, обеспечение необходимыми индивидуальными техническими приспособлениями для облегчения пользования рабочим инструментом, приспособление прежнего рабочего места больного или инвалида к его функциональным возможностям, организацию для инвалидов специальных цехов и предприятий с облегченными условиями труда и сокращенным рабочим днем и т.д. В реабилитационных центрах широко используется метод трудовой терапии,основанный на тонизирующем и активизирующем воздействии труда на психофизиологическую сферу человека. Длительная бездеятельность расслабляет человека, снижает его энергетические возможности, а работа повышает жизненный тонус, являясь естественным стимулятором. Нежелательный психологический эффект дает и длительная социальная изоляция неработающего человека. Трудовая терапия как метод восстановительного лечения имеет важное значение для постепенного возвращения больных к обычному жизненному ритму. Большую роль трудовая терапия играет при заболеваниях и травмах костно-суставного аппарата, предотвращая развитие стойких анкилозов (неподвижность суставов). Особое значение трудовая терапия приобрела при лечении психических болезней, которые часто являются причиной длительной изоляции больного от общества. Трудовая терапия облегчает взаимоотношения между людьми, снимая состояние напряженности и беспокойства. Занятость, концентрация внимания на выполняемой работе отвлекают пациента от его болезненных переживаний. Значение трудовой активизации для душевнобольных, сохранения их социальных контактов в ходе совместной деятельности так велико, что трудовая терапия как вид медицинской помощи раньше всех была использована в психиатрии. (Кроме того, трудовая терапия позволяет приобрести определенную квалификацию.) Бытовая реабилитация — это предоставление инвалиду протезов, личных средств передвижения дома и на улице (специальные вело- и мотоколяски, автомашины с приспособленным управлением и др.). В последнее время большое значение придается спортивной реабилитации. Участие в спортивно-реабилитационных мероприятиях позволяет относительно здоровым детям преодолевать страх перед нормальным ребенком, формировать культуру отношения к слабому, корректировать иногда гипертрофированные потребительские тенденции и, наконец, включать ребенка в процесс самовоспитания, приобретения навыков вести самостоятельный образ жизни, быть достаточно свободным и независимым. Социальный работник, проводящий реабилитационные мероприятия с клиентом, который получил инвалидность в результате общего или профессионального заболевания, травмы или ранения, должен использовать комплекс этих мероприятий, ориентироваться на конечную цель — восстановление личного и социального статуса инвалида — и учитывать метод взаимодействия с клиентом, предполагающий:
апелляцию к личности клиента;
его партнерство с социальным работником в реализации целей реабилитации;
разносторонность усилий, направленных на различные сферы жизнедеятельности инвалида и на изменение его отношения к себе и своему недугу;
единство воздействий биологических (медикаментозное лечение, физиотерапия и т.д.) и психосоциальных (психотерапия, трудовая терапия и др.) факторов;
определенную последовательность — переход от одних воздействий и мероприятий к другим.
Целью реабилитации больных и инвалидов должна быть не только ликвидация болезненных проявлений, но и выработка у них качеств, помогающих более оптимально приспособиться к окружающей среде. В этой связи особое значение при проведении реабилитационных мероприятий приобретает экспертиза трудоспособности и рационального трудоустройства. Такое восприятие реалибитации позволило М.М. Кабанову определить ее как динамическую систему взаимосвязанных компонентов (медицинских, психологических, социальных), направленных на достижение конечной цели (восстановление статуса личности) особым методом, стержневым содержанием которого является обращение (апелляция) к личности больного. При проведении реабилитационных мероприятий необходимо учитывать психосоциальные факторы, приводящие в ряде случаев к эмоциональному стрессу, росту нервно-психической патологии и возникновению так называемых психосоматических заболеваний, а зачастую — проявлению девиантного поведения. Биологические, социальные и психологические факторы, взаимно переплетаются на различных этапах адаптации больного к новым условиям жизнеобеспечения. При разработке реабилитационных мероприятий необходимо учитывать как медицинский диагноз, так и особенности личности в социальной среде. Этим, в частности, объясняется необходимость привлечения к работе с инвалидами социальных работников и психологов в самой системе здравоохранения, ибо граница между профилактикой, лечением и реабилитацией весьма условна и существует для удобства разработки мероприятий. Тем не менее реабилитация отличается от обычного лечения тем, что предусматривает выработку совместными усилиями социального работника, медицинского психолога и врача, с одной стороны и клиента и его окружения (в первую очередь семейного) — с другой стороны, качеств, помогающих оптимальному приспособлению клиента к социальной среде. Лечение в данной ситуации — это процесс, больше воздействующий на организм, на настоящее, а реабилитация больше адресуется личности и как бы устремлена в будущее. Задачи реабилитации, а также ее формы и методы меняются в зависимости от этапа. Если задача первого этапа — восстановительного — профилактика дефекта, госпитализация, установление инвалидности, то задача последующих этапов — приспособление индивидуума к жизни и труду, его бытовое и трудовое устройство, создание благоприятной психологической и социальной микросреды. Формы воздействия при этом разнообразны — от первоначального активного биологического лечения до «лечения средой», психотерапии, лечения занятостью, роль которых возрастает на последующих этапах. Формы и методы реабилитации зависят от тяжести заболевания или травмы, особенности клинической симптоматики особенностей личности больного и социальных условий. Таким образом, социальный работник обязан учитывать, что реабилитация — это не просто оптимизация лечения, а комплекс мероприятий, направленных не только на самого клиента, но и на его окружение — в первую очередь на его семью. В этой связи важное значение для реабилитационной программы имеют групповая (психо)терапия, семейная терапия, трудовая терапия и терапия средой. Терапия как определенная форма вмешательства (интервенции) в интересах клиента может быть рассмотрена как метод лечения, влияющий на психические и соматические функции организма; как метод влияния, связанный с обучением и профессиональной ориентацией; как инструмент социального контроля; как средство коммуникации. В процессе реабилитации происходит изменение ориентации — от медицинской модели (установка на болезнь) к антропоцентрической (установка на связь индивида с социальной средой). В соответствии с этими и решается, кем и какими средствами, а также в рамках каких государственных учреждений и общественных структур должна осуществляться терапия.
