
- •Глава 1. Некоронарогенные болезни
- •I II. Стандарты и критерии диагностики воспалительных поражений сердца
- •Глава 2. Функциональные болезни сердца
- •(Заполняется врачом)
- •Глава 3. Метаболические и дегенеративные (дистрофические)
- •Глава 4. Перикардиты
- •Глава 5. Эндокардиты
- •Глава 6. Миокардиты
- •Глава 7. Пролапс митрального клапана
- •Глава 8. Приобретенные пороки сердца
- •Глава 9. Врожденные пороки сердца
- •Глава 10. Дилатационная кардиомиопатия
- •Глава 11. Гипертрофическая кардиомиопатия
- •Глава 12. Рестриктивная кардиомиопатия
- •Глава 13. Аритмогенная кардиомиопатия (дисплазия) правого желудочка
- •Глава 14. Опухоли сердца
- •Глава 15. Травмы сердца
Глава 7. Пролапс митрального клапана
Пролапс митрального клапана — патология, при которой одна или обе створки митрального клапана пролабируют (провисают) в полость левого предсердия во время систолы левого желудочка. Термин предложен J.M. Criley и соавторами в 1966 г.
Пролапс митрального клапана — одна из самых распространенных патологий митрального клапана сердца, частота его регистрации в различных популяциях составляет от 5 до 20%, однако истинная распространенность его не известна. С помощью эхокардиографии пролапс митрального клапана определялся у 10% (Drutz, 1968), методом ангиографии — у 43% (Sayer, 1969). Синдром пролапса может наблюдаться у совершенно здоровых людей (5-15% в различных популяциях), описан у спортсменов (Дембо А.Г., Земцовский Э.В., 1979), которые имели высокие спортивные достижения. В Фремингемском исследовании частота пролабирования створок митрального клапана наблюдалась у 2,5% мужчин и 7,6% женщин.
Этиология и патогенез. Пролабирование створки митрального клапана в полость левого предсердия во время систолы желудочка обусловлено нарушением согласованной работы сосочковых мышц и фиброзного кольца вследствие самых различных причин. Пролапс митрального клапана может возникнуть в результате структурных изменений створок, хорд, фиброзного кольца, дисфункции папиллярных мышц, нарушений сократительной способности левого желудочка, а также уменьшения его объема и преобладания хордально-створчатого аппарата по отношению к клапанному кольцу.
Различают первичный и вторичный пролапс митрального клапана. Первичный пролапс представляет собой обычно доброкачественное наследственное заболевание, при котором патология обусловлена своеобразной «избыточностью» митрального клапана или более длинными, чем в норме, сухожильными хордами. Пролапс митрального клапана может развиваться в результате миксоматозного поражения клапанного аппарата, как следствие врожденной аномалии развития сердца и сосудов (объемная избыточность, фестончатость и утолщение створок) или генетически
Некоронарогенные болезни сердца
бусловленной слабости соединительной ткани. Наиболее важной явля-тся миксоматозная дегенерация митрального клапана — неспецифическая реакция, которая характеризуется увеличением содержания кислых мукополисахаридов, состоящих из гиалуроновой кислоты или хондро-итинсульфатов, что приводит в результате к утрате нормальной плотности коллагеновой структуры (при электронной микроскопии обнаруживается фрагментация коллагеновых волокон). Миксоматозная дегенерация может распространяться не только на клапан, но также на сухожильные нити и атриовентрикулярное кольцо. До настоящего времени причина миксоматозного перерождения митрального клапана не выяснена.
Наиболее характерной чертой, указывающей на врожденный характер патологии, является отсутствие морфологических изменений элементов клапана, свидетельствующих о перенесенном ранее воспалении.
Вторичные, или приобретенные, морфологические изменения, формирующие пролапс митрального клапана, являются следствием патологии элементов клапанного аппарата (створок, кольца, хорд, папиллярных мышц, миокарда левого желудочка). Вторичный, или приобретенный, пролапс митрального клапана возникает при различных заболеваниях: системных, воспалительных, ИБС (табл. 13).
При вышеуказанных заболеваниях и патологических состояниях наблюдается уменьшение размеров полости левого желудочка, повреждение сосочковых мышц, удлинение сухожильных нитей и нарушение движения клапанных створок, а также локальные или диффузные расстройства сократительной способности левого желудочка.
Синдром пролапса митрального клапана может сосуществовать с ревматическим митральным стенозом и возникать после митральной комис-суротомии. Однако маловероятно, что ревматический вальвулит, являющийся пролиферативным процессом, вызывает выраженную миксоматозную Дегенерацию митрального клапана. Более вероятно, что связь между этими Двумя сравнительно часто встречающимися состояниями случайна.
У пациентов с ИБС в результате дисфункции папиллярной мышцы моЖет возникать пролапс митрального клапана, хотя частота этой ассоциации не выяснена.
Некоронарогенные болезни сердца
Таблица 13. Основные причины пролапса и состояния, сочетающиеся с пролапсом митрального клапана
Установленные или вероятные причины |
Возможные причины |
Общее поражение соединительной ткани: |
Врожденные пороки сердца: |
• синдром Марфана |
• дефект межпредсердной перегородки |
• синдром Элерса —Данло |
• дефект межжелудочковой перегородки |
• синдром Холта — Орама |
• открытый артериальный проток |
• синдром Шерешевского — Тернера |
• мембранозный субаортальный стеноз |
• синдром Дауна |
• аномалия Эбштейна |
Ревматизм |
• корригированная транспозиция магистраль- |
Инфекционный эндокардит |
ных сосудов |
ИБС |
«Спортивное» сердце |
Гипертрофическая кардиомиопатия |
Врожденный синдром удлиненного интервала |
Миокардит |
|
Перикардит |
|
Операции на митральном клапане |
|
Травма |
|
Миксома левого предсердия |
|
Системные заболевания соединительной ткани |
|
Синдром Вольфа — Паркинсона — Уайта |
|
Независимо от этиологического фактора морфологические причины возникновения пролабирования створок митрального клапана характеризуются следующим:
• патологией створок:
миксоматозной дегенерацией створки,
выраженным дефектом соединительной ткани;
патологией атриовентрикулярного кольца;
патологией сухожильных хорд:
удлинением, избыточностью,
фиброзом, укорочением,
разрывом и отрывом;
• патологией папиллярных мышц:
дистрофией (метаболической болезнью),
дегенерацией (некрозом, склерозом);
• патологией миокарда левого желудочка, обусловленной диффуз ными или локальными:
196
Некоронарогенные болезни сердца
дистрофией,
воспалением,
некрозом; • склерозом.
Морфологическая основа недостаточности митрального клапана при пролапсе створок состоит в том, что из-за увеличенной подвижности одной или обеих створок во время систолы желудочка их свободные края не смыкаются в плоскости предсердно-желудочкового отверстия, а располагаются один над другим. Щель между ними и является отверстием, через которое происходит регургитация крови в полость левого предсердия. Величина ре-гургитации определяет степень увеличения левых отделов сердца.
Клиника. У большинства больных с пролапсом митрального клапана клинические признаки могут отсутствовать даже при I- II степени пролабирования, не сопровождающегося гемодинамически значимой митральной регургитацией. При первичном пролапсе на первый план выступает своеобразный симптомокомплекс, при вторичном — картина обусловлена главным образом особенностями основного заболевания. Кобщим жалобам относят астеноневротические: раздражительность, эмоциональную лабильность, нарушение сна, головную боль, снижение работоспособности, быструю утомляемость. Большинство авторов указывают на полиморфизм клинической картины при пролапсе митрального клапана.
Боль в области сердца или в левой половине грудной клетки — один из самых частых симптомов и встречается в 50- 65% случаев. Характер боли разнообразный: колющая, ноющая, сжимающая, жгучая, давящая, локализующаяся обычно в зоне проекции верхушки сердца или за грудиной. Продолжительность болевых ощущении варьирует от нескольких секунд до суток. Боль не связана с физической нагрузкой, не купируется нитроглицерином. Существуют разноречивые мнения относительно генеза болевого синдрома. Наиболее распространенными объяснениями патогенетических механизмов в настоящее время являются: локальная ишемия миокарда в результате натяжения папиллярных мышц, микротромбоэм-болии в зоне, расположенной между левым предсердием и задней стенкой митрального клапана, сокращения периода диастолы в результате уве-
1 97
Некоронарогенные болезни сердца
личения частоты сердечных сокращений в ответ на физическую и эмоциональную нагрузку Как известно, субэндокардиальный ток крови происходит в течение всей диастолы, что обеспечивает наполнение коронарных артерий и питание сердечной мышцы. В результате укорочения диастолы кровоснабжение миокарда не может осуществляться в достаточном объеме и обеспечивать потребность сердечной мышцы в кислороде. Карди-альный дискомфорт проявляется в виде тягостных неприятных ощущений, постоянного или перманентного «ощущения сердца», тяжести в левой половине грудной клетки, ноющей боли в области верхушки сердца, которые обусловлены в основном нейроэндокринной дисфункцией и метаболическими нарушениями в системе кровообращения. В настоящее время общепринятой является точка зрения о ведущей роли дисфункции вегетативной нервной системы в происхождении болевого синдрома при пролапсе митрального клапана. Полиморфизм боли свидетельствует о существовании различных механизмов вегетативных нарушений у этих больных.
Другой частой жалобой (15- 32%) является одышка в покое или при незначительной физической нагрузке, неудовлетворенность вдохом, а также чувство нехватки воздуха и препятствия на пути вдыхаемого воздуха, потребность периодически делать глубокий вдох. Большинство исследователей рассматривают эти нарушения как проявление гипервентиляционного синдрома, обусловленного дисфункцией вегетативной нервной системы.
Ощущение сердцебиения и перебои в работе сердца встречаются у 25-79% больных. Иногда связь между нарушениями ритма сердца при холтеровском мониторировании ЭКГ и ощущениями сердцебиения и перебоев в работе сердца у этих пациентов отсутствует.
Нередко единственной жалобой больных с пролапсом митрального клапана являются липотимия (комплекс ощущений, предшествующих потере сознания) и синкопальное состояние (4-86% случаев). Среди причин подобных состояний выделяют ортостатическую гипотензию, выявляемую у 14% больных. Большинство авторов ведущую роль в патогенезе синкопального состояния отводит нарушениям сердечного ритма в виде пароксизмальной желудочковой, суправентрикулярной тахикардии и экстрасистолии.
Некоронарогенные болезни сердца
Наиболее ярким проявлением синдрома пролапса митрального клапана являются вегетативные кризы или «панические атаки» вследствие эмоционально-аффективных и вегетативных расстройств. Различного рода парестезии, расстройства терморегуляции, сосудистые проявления на коже конечностей (бледность, мраморный рисунок, синюш-ность), нарушения по типу феномена Рейно (похолодание и онемение пальцев кистей и стоп), повышенную утомляемость со снижением толерантности к физической нагрузке отмечают в 9- 60% случаев.
У 30% больных с первичным пролабированием митрального клапана удается выявить внешние признаки дисплазии соединительнотканных структур, которые укладываются в полные или неполные синдромы Марфана или Элерса — Данло:
астенический тип конституции,
дефицит массы тела и низкий индекс массы тела,
слабое развитие скелетных мышц,
«башенный череп»,
сводчатое нёбо,
продолговатое лицо,
•воронкообразная, ладьевидная, кифотическая или кифосколио-тическая грудная клетка,
уменьшение переднезаднего размера грудной клетки («мелкая» грудная клетка),
удлиненные тонкие пальцы (арахнодактилия),
гипермобильность суставов,
плоскостопие (продольное, поперечное),
сколиоз,
' синдром «прямой спины» - потеря физиологического кифоза грудного отдела позвоночника,
• повышенная эластичность кожи.
Пролапс митрального клапана описан в сочетании с психоневрологическими нарушениями. У некоторых больных установлено наличие синд-рома гипервентиляции, психоневроза, снижение интеллекта и др.
Гемодинамические нарушения зависят от наличия и степени мит-Ральной регургитации.
198
Некоронарогенные болезни сердца
Диагноз. В диагностике пролапса митрального клапана аускультация является одним из ведущих физических методов исследования. Наиболее характерными аускультативными признаками синдрома являются дополнительный тон (щелчок) в середине систолы и возникающий после него нарастающий систолический шум, продолжающийся до аортального компонента II тона. У одних больных выслушивается только дополнительный тон, у других — лишь поздний систолический шум. Аускуль-тацию следует проводить в нескольких положениях больного: стоя, сидя, на корточках, лежа на спине и с поворотом на левый бок.
К достоверным аускультативным проявлениям пролапса митрального клапана относятся:
изолированный мезосистолический щелчок,
изолированный поздний систолический щелчок,
ранний систолический щелчок,
множественные систолические щелчки,
мезосистолический щелчок, сопровождаемый поздним систоли ческим шумом,
изолированный поздний систолический шум,
• пансистолический (голосистолический) шум. Изолированный мезосистолический щелчок является наиболее частым
звуковым феноменом (50- 54% случаев) при пролапсе митрального клапана, лучше всего выслушивается над верхушкой. Механизм возникновения систолического щелчка объясняется внезапным натяжением хорд в середине (мезо-) систолы или внезапным натяжением вывернутой (про-лабированной) клапанной створки. Множественные щелчки возникают как следствие асинхронизма в пролабировании различных частей «избыточных» створок или бахромок задней створки митрального клапана. Мезосистолический щелчок часто сопровождается поздним систолическим шумом, который в большинстве случаев достигает II тона. Поздний систолический шум лучше всего выслушивается над верхушкой сердца, он чаще локализованный, реже проводится в подмышечную область и на основание сердца, может появляться при перемене положения тела в пространстве (положении сидя, с наклоном вперед, на левом боку).
200
Некоронарогенные болезни сердца
Ранний систолический щелчок не является типичным признаком пролапса митрального клапана, лучше всего выслушивается над верхушкой сердца и в области между верхушечным толчком и левым краем грудины — третье-четвертое межреберье, на вдохе становится интенсивнее. Ранний систолический щелчок часто определяется при множественных щелчках.
Изолированный поздний систолический шум описан как аускульта-тивньш симптом пролапса митрального клапана, однако его следует дифференцировать от органической и относительной недостаточности митрального клапана. Этот шум является следствием недостаточности митрального клапана в поздней систоле из-за чрезмерного перемещения пролабирующих створок или хорд створок в левое предсердие.
Голосистолический шум является следствием запущенного идиопа-тического пролапса митрального клапана, так называемого болтающегося митрального клапана, который служит основной причиной «чистой» митральной недостаточности. При запущенном пролапсе митрального клапана регургитация происходит в систолу, и щелчок может быть замаскирован голосистолическим шумом, при этом последний нередко наслаивается на I тон.
Своеобразным звуковым феноменом при пролапсе митрального клапана является прекардиальный «писк» или «клик» — громкий «музыкальный» систолический шум над верхушкой. Он часто бывает изолированным, но может наслаиваться на определенную часть систолического шума, его звучание зависит от положения больного. Cobbs (1974) объясняет этот аускультативный феномен резонацией створки митрального клапана: «Тонкая струя крови с высокой скоростью вырывается из-под края одной пролабирующей створки и касательно ударяется о выгибающуюся поверхность другой, действуя подобно «смычку скрипки». В отдельных случаях больные периодически слышат «писк» или шум в груди, который усиливается при физической и психоэмоциональной нагрузке, что нередко сопровождается кардиальным и психоэмоциональным дискомфортом. Иногда «писк» становится настолько громким, что окружающие слышат его даже на расстоянии до 1 м.
Афоничный, или «немой», пролапс митрального клапана впервые был описан Ieresaty в 1971 г.. В настоящее время считается, что «немая»
Некоронарогенные болезни сердца
ф орма не является каким-то исключительным признаком пролабиро-вания створок митрального клапана, о чем необходимо помнить, обследуя больных с жалобами на боль в сердце, аритмию, особенно при нормальных результатах коронарографии.
Аускультация сердца в положении больного стоя и сидя приводит к тому, что систолический щелчок смещается к I тону, а шум удлиняется и становится более выраженным. При выслушивании больного в положении на корточках становится громче систолический щелчок и уменьшается продолжительность шума. Наиболее ярко проявляется звучание систолических феноменов после приседания в быстром темпе с последующим переходом в положение на корточках.
Фонокардиография в основном повторяет данные аускультации. Точкой наилучшей регистрации тонов, щелчков и шумов является верхушка сердца. Шумы и щелчки регистрируются в широком диапазоне частот от 30 до 400 Гц. При нормальной частоте синусового ритма время появления систолического щелчка или позднего систолического шума после I тона составляет 0,2- 0,26 с.
К достоверным диагностическим фонокардиографическим критериям пролапса митрального клапана относят изолированный ранний, средний и поздний систолический щелчок, мезосистолический, поздний систолический и голосистолический шум.
Митральный клапан начинает пролабировать и появляется щелчок, когда уменьшение объема левого желудочка во время систолы достигает критической точки, при которой створки митрального клапана больше не сближаются. Любые действия, которые уменьшают объем левого желудочка (снижение сопротивления оттоку левого желудочка, венозного возврата или усиление сократимости), могут вызывать более раннее появление пролапса во время систолы — как следствие «клик» и начало шума будут перемещаться ближе к I тону. Когда пролапс тяжелый и/или размер левого желудочка значительно уменьшен, он может начинаться с началом систолы. В результате «клик» может не выслушиваться и шум может быть голосистолическим. Когда объем левого желудочка увеличен из-за большого венозного возврата, снижения сократимости миокарда, брадикардии или повышенного СО-
Некоронарогенные болезни сердца
противления опорожнению левого желудочка, возникновение «клика» и начал0 шума могут задерживаться. Если левый желудочек значительно рас-ширяется, Пр0Лапс может вовсе не возникать и патологические аускульта-тивные феномены могут полностью исчезнуть.
Различное пролабирование створок в полость левого предсердия проявляется нестабильностью аускультативных и фонокардиографи-ческих данных. В настоящее время для выявления пролапса митрального клапана широко используются функциональные пробы. При проведении некоторых проб уменьшается приток крови к левому желудочку, снижается периферическое сопротивление (посленагрузка), увеличивается скорость сокращения миокарда и скорость кровотока. Из функциональных проб применяются:
комбинированная ортостатическая - инспираторная (Вальсаль- вы или Бюргера). При внезапном вставании размер сердца умень шается, и «клик» и шум возникают раньше в систолу. Наоборот, внезапное перемещение больного из положения стоя в положе ние лежа, поднятие ног, максимальные изометрические упражне ния задерживают появление «клика» и начало шума;
с динамической физической нагрузкой;
с амилнитритом;
с нитроглицерином;
с наклоном вперед в положении сидя; •с атропином;
холодовая.
При проведении этих проб происходят следующие изменения звуковой симптоматики: систолический щелчок и систолический шум приближаются к I тону, звуковые проявления пролабирования клапана усиливаются, в отдельных случаях появляется «музыкальный» систолический шум.
При использовании других функциональных проб увеличивается приток крови к левому желудочку и повышается периферическое сопротивление (посленагрузка), уменьшается скорость кровотока и скорость сокращения миокарда:
комбинированная клиностатическая и Мюллера,
положение на корточках,
203
Некоронарогенные болезни сердца
с пассивным поднятием ног лежа на спине,
со статическим напряжением,
с прессорными аминами,
с блокаторами β-адренорецепторов.
Конечные эффекты различных нагрузочных проб по диагностике и усилению интенсивности звучания щелчка и шума зависят от взаимодействия двух факторов: систолического артериального давления и степени и длительности пролапса створок митрального клапана, так как они формируют объем левого желудочка. В целом при задержке возникновения шума его продолжительность и интенсивность уменьшаются, отражая снижение тяжести митральной регургитации.
Объем левого желудочка как в конце диастолы, так и в конце систолы является определяющим фактором по времени появления и степени провисания створок митрального клапана.
Пролапс митрального клапана, обусловленный повреждением папиллярных мышц и хорд, — постоянный и не зависит от нагрузочных и лекарственных проб.
Изменения ЭКГ неспецифичны, у большинства больных в покое не имеют отклонений от нормы, но могут определяться:
уплощенные, двугорбые или отрицательные зубцы Тъ отведениях II, III и aVF, реже V5_ 6 и высокие зубцы Тъ отведениях V^ 2 за счет прехо дящей ишемии заднебоковой стенки левого желудочка вследствие перегиба коронарной артерии в атриовентрикулярной борозде;
снижение интервала S— Т в сочетании с инверсией зубца Г в тех же отведениях;
удлинение интервала Q—Т;
различные нарушения ритма и проводимости: наиболее часто же лудочковая и предсердная экстрасистолическая аритмия, паро- ксизмальная предсердная и желудочковая тахикардия, фибрилля ция предсердий и желудочков, брадиаритмии вследствие дисфунк ции синусного узла или AV-блокады различной степени.
У многих больных специфическая звуковая картина отсутствует и не отражает выраженности «провисания» створки. Улиц с «немыми»
204
Некоронарогенные болезни сердца
формами пролабирования митрального клапана и при наличии функциональных щуцдов диагностика возможна только с помощью эхокар-иографического и допплер-эхокардиографического исследования, которое является ключевым. При проведении исследования в продольном сечении отраженными эхо-сигналами визуализируются форма, размеры, подвижность створок клапана, длина и толщина основных хорд, вторичные хорды, состояние сосочковых мышц и диаметр пред-сердно-желудочкового отверстия.
Экспертами Американского кардиологического колледжа (1998) разработаны показания к проведению эхокардиографии, когда она необходима или может оказаться эффективной при пролапсе митрального клапана (эти исследования предложены для профилактики эндокардита):
Диагностика, оценка степени тяжести митральной регургитации, оценка состояния клапана и степени желудочковой компенсации у па циентов с клинической симптоматикой пролапса митрального клапана.
Исключение пролапса митрального клапана у пациентов, кото рым был поставлен этот диагноз при отсутствии у них характерной кли нической симптоматики.
Исключение пролапса митрального клапана у пациентов, у которых ближайшие родственники имеют дисплазию соединительной ткани.
Определение степени риска у пациентов с клиническими призна ками пролапса митрального клапана или имеющих пролапс митраль ного клапана.
К специфическим эхокардиографическим признакам пролапса митрального клапана относят мезосистолическое, позднее и голосистоли-ческое пролабирование задней или обеих митральных створок в полость левого предсердия (рис. 16). Мезосистолическое пролабирование определяется наиболее часто, довольно стабильно коррелирует с аускульта-тивными и ангиографическими проявлениями и настолько характерно Для пролапса митрального клапана, что большинство исследователей считают данный признак наиболее достоверным. На эхокардиограмме в М-режиме пролабирование имеет вид «вопросительного знака, повернутого приблизительно на 90° по часовой стрелке» (рис. 17).
205
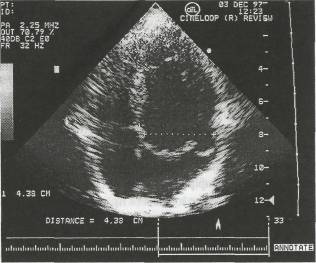
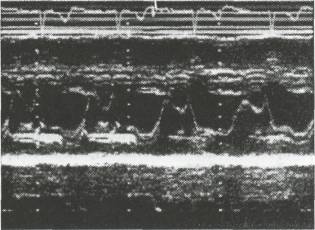
Рис.16. Пролапс митрального клапана (В-режим)
Рис. 17. Поздний систолический пролапс передней створки митрального клапана (М-режим) (по Н. Шиллеру, М.А. Осипову, 1993, с изменениями)
Некоронарогенные болезни сердца
Н еспецифическими, но высокочувствительными являются следующие эхокардиографические признаки:
увеличение экскурсии атриовентрикулярного кольца,
увеличение общей экскурсии митрального клапана,
увеличение амплитуды диастолического расхождения створок и скорости открытия передней створки клапана,
диастолический контакт створок с межжелудочковой перегородкой как следствие повышенной подвижности створок митрального клапана,
позднее систолическое пролабирование одной или обеих створок может проявляться как заднее движение, прерывающее нормаль ное переднее движение,
голосистолическое «гамачное» провисание митрального клапана нередко ассоциируется с ранним систолическим щелчком и дли тельным шумом,
систолическое смещение передней и задней створок митрального кла пана (более 3 мм) в левое предсердие ниже закрытия митральной линии,
утолщение створок митрального клапана,
признаки миксоматозной дегенерации клапана,
увеличение амплитуды движения клапана во вторую половину систолы,
• митральная регургитация, которая варьирует в широких пределах.
По времени возникновения пролабирования в течение систолы выделяют раннее провисание — в первую половину систолы, позднее — во вторую половину систолы, пансистолическое или голосистолическое — на протяжении всей систолы.
Разновидностью пансистолического пролапса является так называемый болтающийся клапан (floppy mitral valve), наблюдаемый обычно при разрыве хордальных нитей или отрыве папиллярной мышцы. При В-сканировании отчетливо видно нефиксированную папиллярную мышцу, нефиксированную створку митрального клапана, совершающую неправильные, произвольные движения в диастолу и «проваливающуюся» в полость левого предсердия в систолу желудочков. В М-ре-жиме отличительными эхокардиографическими особенностями такого клапана являются наличие дополнительных эхо-сигналов от створки митрального клапана в полости левого предсердия в систолу желудоч-
Некоронарогенные болезни сердца
ка, диастолического дрожания передней створки или парадоксального движения задней митральной створки в систолу и диастолу.
Н.М. Мухарлямов и соавторы (1981) по выраженности выбухания разделили пролабирование на три степени: I — от 3 до 6 мм, II — от 6 до 9 мм и III — более 9 мм.
Размеры левого желудочка и форма сердца определяются степенью митральной недостаточности. Если во время систолы отмечается только выбухание створки митрального клапана, размеры левого желудочка и левого предсердия остаются нормальными. Увеличение их развивается только у больных с выраженным пролабированием створки в левое предсердие.
Радионуклидный метод исследования дает возможность неинвазив-ным путем количественно рассчитать объем регургитации и объективно оценить степень недостаточности митрального клапана.
Ангиокардиография в большинстве случав дополняет клинические и эхо кардиографические результаты и имеет ведущее диагностическое значение лишь в некоторых случаях пролапса митрального клапана.
Ангиографическое исследование показано в следующих случаях:
наличие факторов риска болезней сердца и сосудов,
выраженная боль в области сердца (при ИБС),
наличие выраженной регургитации,
необходимость дифференциальной диагностики с недостаточно стью митрального клапана ревматической или склеротической этиологии, с гипертрофической кардиомиопатией,
наличие пролапса митрального клапана в сочетании с дефектом межпредсердной перегородки,
• наличие афоничного («немого») пролапса митрального клапана. Левая вентрикулография считается наиболее надежным и точным
методом диагностики пролапса митрального клапана, ее конфигурация во время систолы при ангиографии помогает диагностировать патологию. Также можно определить сниженную сократимость, дилата-цию, кальцификацию митрального отверстия и плохую сократимость базального отрезка левого желудочка.
Дифференциальный диагноз. Дифференциально-диагностические признаки пролапса митрального клапана:
208
Некоронарогенные болезни сердца
I тон не изменен (в отличие от уменьшенной амплитуды I тона, часто сливающегося с систолическим шумом при пороке сердца);
четко выслушивается (наряду с I и II тоном) добавочный систоли ческий тон, который может располагаться в начале систолы («ран ний систолический клик»), в середине ее или в последней трети систолы («поздний систолический клик»), отличается «музыкаль ностью» и имеет своеобразный тембр;
систолический шум, следующий за добавочным систолическим тоном, заполняющий последнюю часть систолы (поздний систо лический шум).
Приступообразное усиление боли в области сердца в сочетании с изменениям ЭКГ и нарушениями ритма сердечной деятельности улиц молодого возраста часто принимаются за какое-либо воспалительное заболевание сердца, а у больных среднего и пожилого возраста — за ИБС, осложнившуюся стенокардией или инфарктом миокарда. В отличие от инфаркта миокарда, при пролапсе митрального клапана приступ ангинозной боли не сопровождается лейкоцитозом и увеличением СОЭ, на ЭКГ не отмечается характерных для инфаркта динамических изменений сегмента ST и зубца Т, активность креатинфосфокиназы остается нормальной.
Значительно труднее отличить пролапс митрального клапана от ате-росклеротического кардиосклероза с приступами стенокардии, поскольку субъективные проявления обеих болезней могут быть идентичными. Дифференциальную диагностику облегчают анамнестические данные о начале болезни. Пролапс митрального клапана в большинстве случаев отмечается с детства. При коронарной артериографии венечные артерии даже У больных пожилого возраста с пролабированием митрального клапана свободно проходимы, тогда как у больных с атеросклеротическим кардиосклерозом с приступами стенокардии просвет их сужен более чем вдвое. Ьсли нет фибрилляции предсердий, то увеличение левого предсердия является веским аргументом в пользу пролабирования митрального клапана.
Важно дифференцировать пролапс митрального клапана и органическую митральную недостаточность. Учитывают следующее: при пролапсе I тон не изменен (в отличие от уменьшенной амплитуды I тона, Часто сливающегося с систолическим шумом при пороке сердца). Си-
209
Некоронарогенные болезни сердца
столический шум при пролапсе лучше выслушивается у больного в положении стоя и резко ослабевает или даже исчезает в положении лежа тогда как при органической недостаточности митрального клапана интенсивность шума нарастает в положении лежа (особенно на левом боку) и ослабевает, когда больной стоит. Прием блокаторов Р-адрено-рецепторов сопровождается ослаблением шума пролапса. Подобное ослабление шума связано с увеличением наполнения сердца и как следствие — с уменьшением провисания сухожильных хорд. Прием нитроглицерина, уменьшая возврат венозной крови к сердцу, сопровождается усилением шума пролабирования митрального клапана.
Течение. У больных с идиопатическим пролапсом митрального клапана течение благоприятное, недостаточность кровообращения обычно не развивается, так как компенсируется левым желудочком. Течение вторичного пролапса митрального клапана зависит от тяжести течения основного заболевания и степени митральной недостаточности. Прогрессирование заболевания отмечается у 15% больных через 10-15 лет, чаще у тех, у кого выслушивается «клик» и шум по сравнению с больными, у которых шум отсутствует.
Осложнения. Серьезные осложнения пролапса митрального клапана развиваются у 15% больных, у мужчин чаще, чем уженшин; к ним относятся:
внезапная смерть;
нарушения ритма сердца;
спонтанный разрыв хорд;
прогрессирующая митральная регургитация;
неврологические осложнения:
преходящее нарушение мозгового кровообращения,
острая гемиплегия,
ишемический инсульт,
мигренозная головная боль;
тромбоэмболия,
инфекционный эндокардит.
Прогноз для жизни при пролапсе митрального клапана зависит от нескольких факторов:
• выраженности митральной регургитации;
т
Некоронарогенные болезни сердца
наличия тяжелых нарушений ритма сердца, особенно в сочетании с удлинением интервала Q— Т;
наличия синкопальных состояний;
наличия осложнений — инфекционного эндокардита, тромбоэм болии сосудов головного мозга.
Лечение. Нормализацию психоэмоционального статуса целесообразно начинать с освоения больным элементов аутотренинга в сочетании с седативными и психотропными препаратами (валериана, пустырник, транквилизаторы). В дальнейшем необходимо длительно проводить общеукрепляющую терапию: адаптогены — элеутерококк, женьшень, китайский лимонник, Пантокрин, физиотерапию.
Важным этапом в лечении больных с пролапсом митрального клапана, независимо от степени его выраженности, являются ликвидация и предупреждение нарушений метаболизма в миокарде (оротат калия).
Особое место занимает лечение нарушений сердечного ритма и проводимости. Аритмии сердца, несмотря на широкую распространенность, имеют доброкачественное и нередко бессимптомное течение. Рецидивирующие и опасные для жизни аритмии требуют активного вмешательства.
При желудочковых аритмиях препаратами выбора являются блока-торы β-адренорецепторов (чаще пропранолол), поскольку кроме истинно антиаритмического действия они снижают сократимость левого желудочка, снижают частоту сердечных сокращений, увеличивают объем левого желудочка и тем самым уменьшают ишемию миокарда, возникающую при чрезмерной тракции папиллярных мышц. Их действие максимально при аритмиях, спровоцированных физической нагрузкой.
У больных с пролапсом митрального клапана и синдромом преэк-зитации наиболее эффективными препаратами являются амиодарон, комбинация пропранолола с дизопирамидом.
Лечение злокачественных аритмий (ранней желудочковой экстра-систолии «R на T», политопной групповой, желудочковой парокеиз-Мальной тахикардии) высокоэффективно при назначении препаратов
2 77
Некоронарогенные болезни сердца
I группы (хинидина, морацизина, новокаинамида) в комбинации с амиодароном и блокаторами β-aдpeнopeцeптopoв.
У многих больных антиаритмическая терапия не оправдана, так как проявления нарушений сердечного ритма и проводимости являются незначительными или обусловлены ревматизмом, миокардиосклеро-зом и др. Кроме того, довольно часто нарушения ритма сердца и проводимости (частичная блокада правой ножки пучка Гиса) имеют доброкачественный характер. В лечении аритмий необходим обоснованный индивидуальный подход. Абсолютными показаниями для назначения антиаритмической терапии являются:
клинически выраженные аритмии, которые проявляются сердце биением, головокружением, синкопе, синдромом Морганьи — Адам- са — Стокса;
частые суправентрикулярные и желудочковые экстрасистолы (бо лее 10- 12 в 1 мин), особенно если они ранние, групповые или поли- топные при суправентрикулярной или желудочковой тахикардии, си- ноаурикулярных, атриовентрикулярных и внугрижелудочковых (моно- и бифасцикулярных) блокадах.
Учитывая, что у больных с пролапсом митрального клапана и митральной регургитацией высок риск развития инфекционного эндокардита, перед проведением различных хирургических вмешательств (включая стоматологические манипуляции) рекомендуется профилактическая антибиотикотерапия.
Нитраты следует назначать с осторожностью, так как уменьшение размера сердца, которое они индуцируют, может усиливать пролапс и в результате приводить к локальной ишемии.
Ацетилсалициловую кислоту и дипиридамол можно применять профилактически для предотвращения эмболии мозговых сосудов у больных, имевших даже один необъяснимый церебральный эпизод.
Больным с выраженной степенью или нарастающей митральной регургитацией следует протезировать митральный клапан. В последнее время успешно используют вальвулопластику Больные без клинических симптомов пролапса митрального клапана подлежат профилактическим осмотрам каждые 2- 3 года.
Некоронарогенные болезни сердца
