
- •Глава 1. Некоронарогенные болезни
- •I II. Стандарты и критерии диагностики воспалительных поражений сердца
- •Глава 2. Функциональные болезни сердца
- •(Заполняется врачом)
- •Глава 3. Метаболические и дегенеративные (дистрофические)
- •Глава 4. Перикардиты
- •Глава 5. Эндокардиты
- •Глава 6. Миокардиты
- •Глава 7. Пролапс митрального клапана
- •Глава 8. Приобретенные пороки сердца
- •Глава 9. Врожденные пороки сердца
- •Глава 10. Дилатационная кардиомиопатия
- •Глава 11. Гипертрофическая кардиомиопатия
- •Глава 12. Рестриктивная кардиомиопатия
- •Глава 13. Аритмогенная кардиомиопатия (дисплазия) правого желудочка
- •Глава 14. Опухоли сердца
- •Глава 15. Травмы сердца
(Заполняется врачом)
Вопросы |
Ответы |
Баллы |
|
1. Характеристика изменения окраски и состояния кожи: а) «сосудистое ожерелье» (пятнистая гиперемия на коже шеи, лица и груди) б) окраска кожи кистей, стоп изменена: бледная, гиперемированная, цианотичная (акроцианоз), «мраморная» {нужное подчеркнуть) |
Да Да |
Нет Нет |
5 5 |
2. Наличие стойкого дермографизма (более 10 мин) кожи передней поверхности грудной клетки: красного, белого, возвышенного |
Да |
Нет |
4 |
3. Оценка выраженности потливости: а) локальное повышение (влажность ладоней, стоп, подмышечных впадин или какой-либо другой части тела) б) генерализованная (повышенная диффузная влажность всех перечисленных выше областей, а также кожи области груди, спины, живота и др.) |
Да Да |
Нет Нет |
4 5 |
4. Изменение температуры тела: а) постоянный субфебрилитет б) внезапное повышение температуры тела при отсутствии соматически заболеваний |
Да Да |
Нет Нет |
6 7 |
5. Ухудшение самочувствия при изменении погоды |
Да |
Нет |
4 |
6. Плохая переносимость холода, жары, духоты |
Да |
Нет |
4 |
7. Лабильность артериального давления (в анамнезе и при двукратном измерении): различия в начале и конце осмотра не менее 20-30 мм рт. ст. |
Да |
Нет |
8 |
8. Лабильность ритма сердца: разница частоты пульса в начале и конце осмотра 10 в 1 мин |
"Да! |
Нет |
8 |
9. Наличие гипервентиляционного синдрома: нарушение глубины и частоты дыхания, чувство «нехватки» воздуха |
Да |
Нет |
8 |
10. Нарушение функции пищеварительного тракта (при отсутствии органической патологии) |
Да |
Нет |
6 |
11. Наличие вегетососудистых кризов, мигрени, частых обмороков |
Да |
Нет |
10 |
12. Наличие повышенной тревожности, раздражительности, гневливости, несдержанности, чувства беспокойства, страха, резкой смены настроений, астении |
Да |
Нет |
7 |
13. Повышенная нервно-мышечная возбудимость: симптом Хвостека, мышечные спазмы (карпопедальные судороги): «сведение» пальцев кистей, стоп, «рука акушера», «нога балерины» |
Да |
Нет |
6 |
Примечание: вегетативная дисфункция отмечается при сумме баллов более 25.
Для исследования состояния тонуса вегетативной нервной системы применяют специальные анкеты (опросники), заполняемые пациентом (табл. 5), а также схемы, заполняемые врачом (табл. 6), которые позволяют выявить объективные признаки вегетативной дисфункции
Некоронарогенные болезни сердца
у больных, а также факторы риска развития патологии у лиц, не предъявляющих активных жалоб (Мачерет Е.Л. и соавт., 2000).
Деятельность вегетативной нервной системы определяется суточными биоритмами: тонус симпатической части преобладает днем, парасимпатической — ночью («царствование вагуса» по ночам). Нарушения суточных ритмов деятельности сердечно-сосудистой системы и тонуса вегетативной нервной системы могут быть маркером вегетативной дисфункции и определяться по изменениям ритмограммы, записанной при непрерывной регистрации ЭКГ и артериального давления в течение суток (холтеровское мониторирование).
Для оценки тонуса вегетативной нервной системы используется вегетативный показатель ритма (ВПР) — анализ сердечного ритма по изменениям интервалов R—R при записи ЭКГ, имеющих характерную волновую структуру, отражающую регуляторные влияния вегетативной нервной системы на синусный узел. Частота сердечных сокращений регистрируется на ЭКГ в течение 5 мин, затем анализируются величины интервалов R—R путем построения гистограмм с помощью измерения последовательности интервалов. Показатель рассчитывают по формуле:
BПР = fxM%/MxAX,
где f х М % - величина наиболее частого показателя R—R, % от числа анализируемых интервалов; М — величина наиболее частого показателя R—R, с; АХ - разброс показателей (минимальный - максимальный) в 1 с. В норме ВПР равен 61 ±0,3. При повышении активности парасимпатической нервной системы увеличивается колебание интервалов R—R (то есть АХ) и замедляется ритм, то есть увеличивается знаменатель, а числитель уменьшается. При повышении тонуса симпатической нервной системы наблюдаются противоположные сдвиги.
Вегетативный дисбаланс в организме человека приводит к формированию ряда функциональных болезней, среди которых отмечаются кардиогенный невроз (нейроциркуляторная дистония по кардиально-му типу), «пубертатное» сердце, кардиофобия, истерическая кардиалгия, детальное описание которых представлено ниже.
Некоронарогенные болезни сердца
НЕЙРОЦИРКУЛЯТОРНАЯДИСТОНИЯ
Нейроциркуляторная дистония (НЦЦ) — полиэтиологическое функциональное неврогенное заболевание сердечно-сосудистой системы, в основе которого лежат расстройства нейроэндокринной регуляции с множественными и разнообразными клиническими симптомами, возникающими или усугубляющимися на фоне стрессовых воздействий, отличающееся доброкачественным течением, благоприятным прогнозом, не способствующее развитию кардиомегалии и сердечной недостаточности.
Термин предложен Н.Н. Савицким (1948) и ГФ. Лангом (1950). НЦЦ в общей структуре сердечно-сосудистых заболеваний составляет 32-50% (Маколкин В.И., 1985). НЦЦ рассматривают как нозологически самостоятельное заболевание, не относящееся к категории опасных для жизни, но вызывающее снижение, а иногда и полную утрату трудоспособности. При отчетливой органной или системной патологии, с точки зрения невропатолога, психиатра, эндокринолога, гинеколога, НЦЦ является синдромом . При отсутствии сопутствующего заболевания, с точки зрения терапевта, возможно определение НЦЦ как нозологической единицы.
Классификация. В отечественной медицинской практике широко распространена классификация, в которой НЦЦ подразделяют на 4 клинических типа: кардиальный, гипертензивный (гипердинамический синдром), гипотензивный и смешанный.
Этиология. Причины развития НЦЦ не известны. Основное значение имеет длительное психоэмоциональное напряжение, вызываемое значительными острыми и хроническими стрессовыми ситуациями вследствие затруднения социальной адаптации, в некоторых случаях — психическая или черепно-мозговая травма. Психологический конфликт во многом определяет течение заболевания. Негативные изменения психоэмоционального состояния компенсируются на соматическом уровне и вызывают определенные функциональные соматические изменения, которые могут привести к развитию НЦЦ. Значительную роль, особенно в детском и юношеском возрасте, играют нарушения питания, перенесенные инфекционные заболевания (в том числе и физическая детре-нированность после инфекции), хронические инфекции носоглотки.
Некоронарогенные болезни сердца
Немаловажное значение также имеют умственное и физическое переутомление, курение, злоупотребление алкоголем, воздействие профессиональных вредностей: высокой температуры воздуха (перегревания), шума, вибрации, длительного воздействия малых доз ионизирующих и неионизирующих излучений, некоторых химических агентов, чрезмерного физического напряжения при занятиях спортом. Предрасполагающими могут быть наследственно-конституциональные факторы.
Патогенез. Под влиянием этиологических факторов происходит дезинтеграция нейрогормонально-метаболической регуляции на уровне коры головного мозга, лимбической зоны и гипоталамуса, что приводит к дисфункции вегетативной нервной системы, функциональным нарушениям со стороны эндокринных желез и системы микроциркуляции, что обусловливает развитие НЦЦ.
Важнейшие звенья патогенеза, ответственные за появление основных клинических симптомов НЦЦ, можно свести к следующим:
нарушение корково-гипоталамических и гипоталамо-висцераль- ных взаимоотношений;
чрезмерная симпатоадреналовая стимуляция с клиническими эф фектами гиперкатехоламинемии;
повышенная реактивность периферических вегетативных образо ваний, ответственных за функции внутренних органов;
•трофические, обменные и регуляторные нарушения функций внутренних органов, обусловленные их чрезмерной стимуляцией или изменением нейроэндокринной регуляции. Первичная артериальная гипотензия, по современным представлениям, является особой формой невроза высших сосудодвигательных центров с возможным нарушением периферических депрессорных механизмов и вторичным изменением функции надпочечников (гумо-рально-гормональной регуляции уровня артериального давления). Длительное влияние напряженной жизненной ситуации (бытовые, семейные, профессиональные условия) у лиц с ослабленной функцией ЦНС может вызывать изменение нейродинамики в коре головного мозга и обусловливать преобладание процессов торможения в коре го-
Некоронарогенные болезни сердца
ловного мозга с последующим нарушением баланса между корой и высшими вегетативными центрами. Повышение активности холинер-гической системы, снижение чувствительности адренергических рецепторов сосудов приводит в результате к ряду расстройств, наиболее значимыми из которых являются дисфункция капилляров, понижение периферического сосудистого сопротивления (снижение тонуса арте-риол). Эти функциональные нарушения приводят в действие компенсаторные механизмы, в результате чего происходит увеличение сердечного выброса, что в определенной мере «смягчает» нарушение периферического кровообращения, которое проявляется относительным депонированием крови в нижней половине тела, снижением артериального давления, развитием симптомов недостаточного кровоснабжения головного мозга, вегетососудистой лабильностью.
Клиника и диагностика. Клиническая картина складывается из определенного комплекса жалоб и ряда объективных симптомов. Многообразие жалоб, их различная выраженность и постоянство в разные периоды болезни нередко создают впечатление наличия разных заболеваний, так как на первый план выходит то субфебрилитет и слабость, то боль в сердце, то расстройства дыхания, то вегетососудистый криз. Такие больные длительное время лечатся от «хронической коронарной недостаточности», «хронического вялотекущего ревмокардита» часто в сочетании с «недостаточностью митрального клапана», вегетоневроза, диэнцефального синдрома. Яркие и многочисленные субъективные проявления отличаются постоянством.
Клиническая картина заболевания в рамках каждого типа НЦЦ складывается из общеневротического, цереброваскулярного, кардиально-го, периферического сосудистого синдромов и их сочетаний. У многих больных выражена метеолабильность, самочувствие у них ухудшается при влиянии различных погодных изменений, они плохо переносят жару, пребывание в душном помещении и транспорте. Ухудшения самочувствия нередко носят пароксизмальный характер.
Ведущими и постоянными при НЦЦ являются сердечно-сосудистые (боль в области сердца, аритмия, сердцебиение), дыхательные (тахипноэ
24
Некоронарогенные болезни сердца
или диспноэ), вегетативные (сосудистая дистония) и психические нарушения, которые наблюдаются практически у всех больных и могут привести к потере трудоспособности, но даже в этих случаях не возникает кардиосклероз, инфаркт миокарда или сердечная недостаточность. Отсутствие склонности к прогрессированию стало одним из оснований для отнесения этого заболевания к группе «функциональных болезней сердца».
Кардиалгический синдром наблюдается у 80-100% больных с НЦД: боль носит разнообразный характер — ноющая, колющая, давящая, сжимающая, жгучая, интенсивность может варьировать от неприятных ощущений до очень сильной боли, возникает, как правило, в связи с волнениями, нервными потрясениями. Длительная повторяющаяся боль в области сердца, волнообразно усиливаясь и ослабевая, может продолжаться в течение нескольких часов и даже суток. Боль в сердце может возникать после физической нагрузки или длительной ходьбы.
Кардиалгия на фоне гипертонуса симпатической нервной системы сопровождается беспокойством, повышением уровня артериального давления, сердцебиением, ознобом, бледностью кожи, снижением температуры тела. Кардиалгия на фоне активации парасимпатической нервной системы протекает без немотивированного страха и беспокойства, сопровождается урежением пульса, снижением уровня артериального давления, гиперемией кожи лица. Прием нитроглицерина и валидола, как правило, не дает эффекта, болевые ощущения исчезают при назначении анальгетиков, горчичников.
У больных с Н ЦЦ часто возникают сердцебиение и нарушения ритма сердца. Как правило, это субъективные ощущения усиленного или учащенного биения сердца, иногда сопровождающиеся ощущением пульсации сосудов шеи, головы, замирания, временной «остановки» сердца. Они возникают в момент физической нагрузки или волнения, при употреблении кофе, крепкого чая, алкоголя, курении, иногда в состоянии покоя или ночью. Наиболее характерна тахикардия, показатели которой варьируют от 80-90 до 130-140 в 1 мин в покое. В основном наблюдается не постоянная тахикардия, а лишь выраженная лабильность пульса в ответ на разнообразные раздражители: физические усилия, волне-
25
Некоронарогенные болезни сердца
ние, прием пищи, перемещение из горизонтального в вертикальное положение, гипервентиляцию. На фоне тахикардии нередко повышается артериальное давление, особенно систолическое. У 15% больных тахикардия преобладает в клинической картине, прослеживается на протяжении многих лет и плохо поддается терапии.
Довольно редко у больных с НЦЦ обнаруживается склонность к бра-дикардии, у некоторых это служит проявлением синдрома слабости синусного узла, иногда сопровождаясь синусовой аритмией, миграцией водителя ритма, нижнепредсердным ритмом, синоаурикулярной блокадой.
Нарушения дыхания — наиболее выраженные и почти обязательные проявления НЦЦ. Респираторный синдром характеризуется тахипноэ, учащенным поверхностным дыханием при физической нагрузке и волнении, чувством неудовлетворенности вдохом, потребностью периодически глубоко вдыхать воздух («тоскливый вздох»). Иногда нарушения дыхания достигают степени «удушья» или «невротической астмы», «дыхательного» криза с увеличением частоты дыхания до 30- 50 в 1 мин. Эти тягостные ощущения нередко сопровождаются головокружением, сердцебиением, тревожностью, боязнью задохнуться, умереть. Подобные нарушения могут ошибочно расценивать как проявления сердечной или легочной недостаточности либо даже как бронхиальную астму. Респираторный синдром при НЦЦ диагностировать несложно: он возникает лишь эпизодически, в основном во время эмоционального напряжения. Аускультативно хрипы не определяются, выдох укорочен, многие больные не могут сделать форсированный выдох.
Астенический синдром периодически отмечается у всех больных с НЦЦ, а у многих наблюдается постоянно. Он проявляется ухудшением физического состояния (слабость или усталость с самого утра или постепенно нарастающая к середине дня, нарушения координации и точности движений и др.), понижением настроения, при этом в положении лежа пациенты чувствуют себя лучше. Для больных с гипотензивным типом наиболее характерна определенная цикличность в изменении самочувствия в течение дня: сразу после сна больные чувствуют себя вялыми, неотдохнувшими, затем через 1-2 ч самочувствие
Некоронарогенные болезни сердца
улучшается, повышаются работоспособность и настроение; в 14-15 ч появляется выраженная усталость, нередко возникает желание полежать, что сочетается обычно со снижением артериального давления. В таких случаях короткий дневной отдых, как правило, заметно улучшает самочувствие.
Астения обычно проявляется не только физической, но и умственной утомляемостью, снижением памяти и волевых качеств, неспособностью к концентрации внимания. Часто возникают нарушения сна (инсомния, гиперсомния). У многих больных именно астения обусловливает тяжесть заболевания и снижение трудоспособности.
Для больных с НЦЦ характерны высокий уровень нервно-психической неустойчивости и затруднения социально-психологической адаптации: часто отмечаются головная боль, раздражительность, снижение работоспособности, тревожность, мнительность, неуверенность в своих поступках, негативная оценка служебных и бытовых перспектив, что может сочетаться с повышенным самомнением и эгоцентризмом. Патологическое состояние может проявляться истерическими реакциями — склонностью к обморокам, чувством нехватки воздуха, спастическими сокращениями конечностей, дрожью их д. Отмечаются нарушения в эмоционально-волевой сфере: гипотимия (состояние подавленности), быстрая истощаемость внимания, немотивированная тревога, дисфория (расстройства настроения тоскливо-злобного характера), склонность к патологической фиксации ипохондрических идей.
Большинство клинических проявлений НЦЦ и пароксизмальность сердечно-сосудистых расстройств зависит от вегетативных нарушений (изменения потоотделения, терморегуляции, функции пищеварительного тракта, мышечного тонуса, различные периферические вазомоторные симптомы, лабильность пульса и некоторые трофические нарушения).
Наиболее часто встречаются расстройства сосудистого тонуса (дис-тонии), которые могут быть локальными или распространенными и проявляются как спазмами сосудов и повышением периферического сосудистого сопротивления, так и их неадекватным расширением. Клинически могут отмечаться: головная боль, покраснение кожи (пятна)
27
Некоронарогенные болезни сердца
лица, шеи и верхней части туловища, выраженный красный дермографизм («игра вазомоторов»), лабильность артериального и венозного давления, временные нарушения зрения, «мелькание мушек» перед глазами, ощущение пульсации в голове, пульсирующий шум в ушах, похолодание конечностей.
Головная боль — частый и нередко ведущий симптом НЦЦ. Обычно она охватывает теменную, височную и затылочную области в виде шлема, небольшой интенсивности, длительная, в большинстве случаев усиливается к вечеру. При сильной головной боли обычно умеренно повышается артериальное давление, при пальпации отмечают болезненные точки в височных и затылочных областях. Четкой связи между головной болью и уровнем артериального давления, как правило, не обнаруживается. В отличие от артериальной гипертензии при НЦЦ артериальное давление повышается умеренно, отличается крайней лабильностью на протяжении суток и зависит в основном от эмоциональных факторов. Утром, как правило, отмечается нормотензия. Применения антигипер-тензивных средств для нормализации артериального давления, как правило, не требуется. У больных с гипотензивным типом НЦД часто возникает внезапное головокружение, а при быстрой перемене положения тела, длительном стоянии, продолжительной работе в согнутом положении — потемнение в глазах. Лабильность артериального давления является важной клинической и патогенетической особенностью НЦЦ.
У некоторых больных с НЦЦ отмечается субфебрильная температура тела.
При обследовании выявляют болезненность мягких тканей и вегетативных точек на левой половине груди (гипералгезия кардиальной области), сердце имеет нормальные размеры, наиболее характерный и частый признак — систолический шум над верхушкой сердца, нередко распространяющийся на сосуды шеи.
Электрокардиографическое исследование. На ЭКГ у большинства больных патологических изменений не выявляют. У некоторых больных при записи ЭКГ отмечаются неспецифические изменения зубца Р, обусловленные дисфункцией вегетативной нервной системы. Нередко встречаются расстройства функции автоматизма и возбудимости: сину-
28
Некоронарогенные болезни сердца_
совая брадикардия, тахикардия, миграция водителя ритма, политопная экстрасистолия, а также нарушения ритма в виде суправентрикулярной пароксизмальной тахикардии или пароксизмов мерцания и трепетания предсердий, а также узлового или нижнепредсердного ритма, синдрома слабости синусного узла. Частота экстрасистолической аритмии у пациентов с НЦЦ колеблется от 3 до 30%. Экстрасистолы часто возникают в покое, особенно ночью, а также под воздействием различных эмоциональных факторов. Обычно антиаритмические средства малоэффективны, могут возникать длительные спонтанные ремиссии.
У части больных (от 2 до 50%) на ЭКГ обнаруживают неспецифические изменения зубца Т и сегмента ST. При этом отрицательный зубец Ту больных с НЦЦ может иметь некоторые особенности:
зубец Т асимметричный, неправильной формы, с отлогим нисхо дящим и более крутым восходящим коленом, нередко двугорбый, двухфазный;
«гигантские» зубцы Т в правых грудных отведениях;
при повторной регистрации ЭКГ возможна спонтанная разнона правленная динамика зубцов Т;
несоответствие отрицательного зубца Т и болевого синдрома;
стабильность изменений зубца Т при многолетних наблюдениях;
отрицательные зубцы Т не группируются в отведениях, указыва ющих на поражение известного коронарного бассейна;
лабильность отрицательного зубца Т в зависимости от приема пищи, дыхания, положениятела, менструального цикла (часто становится от- рицател ьным в предменструальный период), приема симпатолитиков.
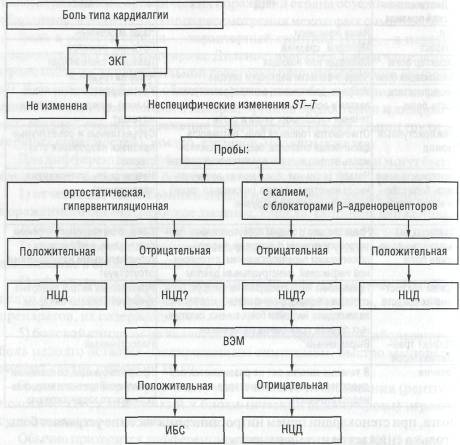
При обнаружении изменений зубца Г диагностическое значение имеют следующие ЭКГ-пробы:
проба с гипервентиляцией: форсированное дыхание в течение 35- 45 с. Проба считается положительной при повышении частоты сердеч ных сокращений на 50- 100% и появлении отрицательных зубцов Т преимущественно в грудных отведениях. При НЦЦ проба положитель на у 75% больных;
ортостатическая проба: запись ЭКГ производят в положении лежа, затем через 10 мин после принятия вертикального положения.
29
Некоронарогенные болезни сердца
Проба считается положительной при повышении частоты сердечных сокращений, инверсии положительных зубцов Т и углублении отрицательных зубцов Т в грудных отведениях. При НЦД проба положительна у 52% больных;
калиевая проба: ЭКГ выполняют утром натощак, пациент при нимает 6-8 г калия хлорида в 50 мл чая, запись ЭКГ производят по вторно через 40 мин и 1,5 ч. Проба считается положительной при ре версии исходно отрицательных зубцов Т. При НЦЦ ЭКГ нормализует ся в ходе пробы у 74% больных;
проба с блокаторами бета-адренорецепторов — обзидановая: ЭКГ записывают через 60 и 90 мин после приема 60- 120 мг пропранолола. Проба считается положительной при реверсии отрицательных зубцов Т и увеличении уплощенных зубцов Т, исчезновении депрессии сег мента ST. При НЦЦ проба положительна у 49% больных;
велоэргометрическая проба при НЦЦ имеет следующие особен ности:
толерантность к физической нагрузке и показатели физичес кой работоспособности ниже, чем в норме;
быстрое и неадекватное повышение частоты сердечных сокра щений более чем на 50% от исходной на 1-2-й минуте работы;
восстановительный период сопровождается длительной оста точной тахикардией, частота сердечных сокращений возвраща ется к исходной лишь на 20- 30-й минуте;
тенденция к смещению электрической оси сердца вправо, по явление синдрома S1-Q111.
Осложнения. Частыми и наиболее клинически значимыми осложнениями НЦЦ являются вегетативные кризы, которые наблюдаются у 64% больных. Как правило, они возникают при длительном и упорном течении заболевания, обычно внезапно и как будто беспричинно, чаще ночью во время сна или при пробуждении. При этом следует отметить, что вегетососудистые пароксизмы не относятся к числу устойчивых симптомов НЦЦ, с течением времени они самостоятельно или в результате адекватной терапии прекращаются.
30
Некоронарогенные болезни сердца
Характеристика вегетативных кризов:
Сымпатоадреналовый криз (1-й тип), для которого характерны:
ощущение тревоги, чувство безотчетного страха;
сильная головная боль;
неприятные ощущения или боль в области сердца;
артериальная гипертензия;
тахикардия;
ощущение пульсации в голове;
мидриаз;
сильное сердцебиение;
перебои в работе сердца;
онемение конечностей;
бледность и сухость кожи;
озноб с тремором;
гипертермия;
лейкоцитоз;
гипергликемия.
Криз заканчивается внезапно, сопровождается полиурией, выделением мочи с низким удельным весом, общей слабостью.
Вагоинсулярнып (парасимпатический) криз (2-й тип), при котором отмечаются:
слабость;
головокружение;
тошнота;
артериальная гипотензия;
ощущение замирания и перебоев в работе сердца; •брадикардия;
нарушение дыхания, ощущение нехватки воздуха;
легкое головокружение, ощущение «проваливания»;
влажность кожи, повышенная потливость;
гиперемия кожи;
•дисфункция пищеварительного тракта: боль в животе, усиление перистальтики, урчание, метеоризм, рвота, отрыжка, позывы к дефекации;
• характерна выраженная послекризовая астения.
Некоронарогенные болезни сердца
Смешанный криз (3-й тип) сочетает симптомы симпатоадреналово-го и вагоинсулярного кризов.
По тяжести течения кризы подразделяются на 3 группы (Гиткина Л.С., 1986):
легкий криз — с преимущественной моносимптоматикой, выраженными вегетативными нарушениями продолжительностью 10- 15 мин;
криз средней тяжести — с полисимптоматикой, выраженными вегетативными нарушениями продолжительностью от 15-20 мин до 1 ч, с выраженной послекризовой астенией в течение 24- 36 ч;
тяжелый криз — полисимптомный криз с тяжелыми вегетативными расстройствами, гиперкинезами, судорогами продолжительностью более 1 ч, с послекризовой астенией на протяжении нескольких дней.
Астения после перенесенного криза проявляется головной болью, потливостью, ощущением слабости и тревоги, болью в области сердца, головокружением, повышенной утомляемостью при физической и умственной работе.
Диагноз. Основой диагностики НЦД является исключение всех заболеваний, которые протекают с аналогичными симптомами. Диагностические критерии включают подтверждающие, дополнительные и исключающие признаки (Маколкин В.И.,АббакумовС.А., 1986).
Подтверждающие признаки
I группа основана на диагностически важных жалобах больного, отмечаемых в течение не менее 1-2 мес.
Кардиалгический синдром — неприятные ощущения или боль в области сердца.
Дыхательные расстройства в виде ощущения недостатка воздуха, неудовлетворенности вдохом («тоскливый вздох»).
Сердцебиение или ощущение пульсации в прекардиальной обла сти или в области сосудов шеи.
Ощущение слабости и вялости, преимущественно по утрам, по вышенная утомляемость.
Невротические симптомы, наиболее часто раздражительность, тревожность, беспокойство, фиксация внимания на неприятных ощу щениях в области сердца, нарушение сна.
32
Некоронарогенные болезни сердца
6. Головная боль, головокружение, холодные и влажные конечности.
Каждый отдельный признак малоспецифичен, однако весьма характерна множественность жалоб, допустимо отсутствие не более 2 указанных признаков.
II группа основана на анамнестических данных.
Возникновение или обострение симптомов при стрессовых ситу ациях (психическая травма, физическое перенапряжение, переутом ление, инфекция) или в периоды гормональной перестройки (пубер татный период, период беременности, преклимактерическии и климак терический периоды).
Длительное многолетнее существование субъективных симптомов с обострениями и ремиссиями, однако без тенденции к прогрессированию.
Эффективность психотерапии, применения психотропных средств, блокаторов Р-адренорецепторов.
III группа основана на данных инструментальных методов и резуль татов лабораторных исследований.
Неустойчивость, лабильность сердечного ритма со склонностью к тахикардии, проявляющаяся спонтанно или неадекватно ситуации.
Лабильность артериального давления с тенденцией к артериаль ной гипертензии.
Расстройства дыхания в виде дыхательной аритмии, диспноэ, та- хипноэ, «тоскливых вздохов».
Периферические сосудистые расстройства в виде гиперемии кожи лица, шеи; «мраморность» и похолодание конечностей.
Зоны гипералгезии в области проекции сердца.
Признаки вегетативной дисфункции: локальная потливость, стой кий дермографизм, «извращенная» температура тела при ее измере нии в полости рта и в подмышечной впадине.
Лабильность конечной части желудочкового комплекса ЭКГ (инверсия зубца Г, снижение сегмента ST).
Положительные ЭКГ-проба с гипервентиляцией и ортостатиче- ская проба.
Положительная ЭКГ-проба с калия хлоридом и блокаторами бета-адрено- рецепторов (при измененной конечной части желудочкового комплекса).
J 33
33
Некоронарогенные болезни сердца
Временная реверсия отрицательного зубца Г при проведении пробы с физической нагрузкой.
Двухфазный «ответ» зубца Т при проведении пробы с изопрена- лином.
Дополнительные признаки
Неадекватная реакция сердечно-сосудистой системы при прове дении велоэргометрии со снижением показателей физической рабо тоспособности.
Определение гипердинамического состояния кровообращения с помощью различных методов (эхокардиография, определение ударного и минутного объема сердца с помощью зондирования полостей серд ца, методов разведения, тетраполярной реографии).
Нарушение продукции гипофизарно-надпочечниковых и поло вых гормонов.
Нарушение кислотно-основного равновесия (дыхательный алка лоз) и неадекватное повышение продукции лактата при дозированной физической нагрузке.
Нарушение регионарного сосудистого тонуса по данным реова- зографии, капилляроскопии.
Расстройства терморегуляции, определяемые с помощью термо графии.
Исключающие признаки
Увеличение размеров сердца по данным рентгенологического ис следования и эхо кардиографии.
Диастолические шумы.
ЭКГ-признаки крупноочаговых изменений, блокада левой или правой ножки пучка Гиса, развившаяся в период заболевания, AV-бло- када II- III степени, пароксизмальная желудочковая тахикардия, посто янная форма фибрилляции предсердий, горизонтальная или нисходя щая депрессия сегмента ST нa 2 мм и более, появляющаяся при велоэр гометрии или боли в области сердца и за грудиной.
Изменения лабораторных показателей (общеклинических, био химических исследований, аутоиммунные сдвиги), если они не вызва ны какими-либо сопутствующими заболеваниями.
Некоронарогенные болезни сердца
5. Застойная сердечная недостаточность.
Течение. Различают 3 степени тяжести течения НЦД (Маколкин В. И.,
1985):
Легкое течение
болевой синдром выражен умеренно, возникает лишь в связи со значительными психоэмоциональными нагрузками;
вегетативные кризы отсутствуют, отмечается неадекватная тахи кардия, вызванная эмоциями и физической нагрузкой;
респираторные нарушения выражены слабо или отсутствуют;
ЭКГ изменена незначительно;
физическая работоспособность (по данным велоэргометрии) сни жена незначительно;
трудоспособность сохранена;
лекарственная терапия обычно не применяется. Среднетяжелое течение
множественность симптомов;
кардиалгия обычно стойкая;
возможны вегетососудистые пароксизмы; •тахикардия возникает спонтанно, достигая 100- 120 в 1 мин;
физическая работоспособность по данным велоэргометрии сни жена более чем на 50%;
трудоспособность снижена или временно утрачена;
необходима медикаментозная терапия. Тяжелое течение
стойкие и множественные клинические симптомы;
выраженная тахикардия;
выраженные расстройства дыхания;
упорная кардиалгия;
частые вегетативные кризы;
наличие кардиофобии;
нередко депрессия;
трудоспособность резко снижена или утрачена;
больные нуждаются в стационарном лечении.
34
Некоронарогенные болезни сердца
Дифференциальная диагностика. Схожесть проявлений НЦЦ с симптомами различных органических поражений сердца обусловливает необходимость более детального рассмотрения некоторых симптомов.
Боль в области сердца — характерный симптом НЦЦ — в первую очередь требует внимания врача. Диагностические ошибки чаще всего происходят из-за неправильной трактовки причины болевого синдрома. Как известно, боль в области сердца может быть обусловлена различной патологией: легких и плевры, органов средостения и диафрагмы, грудной стенки (поражение межреберных нервов, мышц груди и верхних конечностей), костей, суставов, молочныхжелез.
Для дифференциальной диагностики принципиальными могут быть следующие особенности болевого синдрома при НЦЦ:
отчетливая связь возникновения или усиления боли с функцией пораженного органа (глубокое дыхание, кашель, глотание, движения);
связь боли с надавливанием на определенные зоны (точки) груди;
связь боли с положением тела или его частей (длительное обез движивание в определенной позе);
эффективность применения анальгетиков и отвлекающих про цедур и отсутствие эффекта при приеме нитроглицерина, валидола и препаратов, их содержащих;
болевой синдром не является основным признаком заболевания; боль недолго остается изолированным симптомом, быстро манифес тируют другие признаки НЦЦ;
данные лабораторно-инструментального исследования (рентге нологическое, клинический и биохимический анализ крови) играют существенную роль в диагностике.
Обычно приходится дифференцировать кардиалгию при НЦЦ и боль в области сердца, обусловленную поражением сердечно-сосудистой системы (стенокардией). Наиболее характерные различия кардиального синдрома при ишемической болезни сердца (ИБС) и НЦЦ представлены в табл. 7.
Следует указать, что нельзя переоценивать дифференциально-диагностическое значение приема нитроглицерина: при НЦЦ интенсивность боли может уменьшиться в связи с изменением кровоснабжения мозга, при стенокардии прием нитроглицерина часто не устраняет боль, а только снижает ее интенсивность.
Некоронарогенные болезни сердца Таблица 7. Дифференциально-диагностические критерии болевого синдрома при НЦД и ИБС
Диагностический признак |
||
Пол |
Чаще женщины |
Чаще мужчины |
Возраст |
Молодой,средний |
Средний, пожилой |
Характер боли |
Колющая или ноющая |
Давящая, сжимающая |
Локализация боли |
Чаще в области верхушки сердца |
Чаще за грудиной |
Продолжительность боли |
Упорная, длительная, волнообразно усиливается и ослабевает, может продолжаться в течение нескольких часов и суток |
Кратковременная (не более 30 мин), между приступами исчезает |
Межприступныи период |
Отмечаются головная боль, потливость, физическая слабость, быстрая утомляемость от физической и умственной работы |
Субъективные и объективные признаки нездоровья отсутствуют |
Непосредственная связь боли с физической нагрузкой |
Четкой связи нет, боль может возникать через некоторое время (несколько часов) после физической нагрузки |
Четкая связь (стенокардия напряжения) |
Факторы, вызывающие появление боли |
Чаще связана с общим переутомлением, метеорологическими факторами, нервно-психическим перенапряжением, перенесенной инфекцией, менструальным циклом |
Связь с метеорологическими факторами, инфекциями, гормональными нарушениями отсутствует |
Прием лекарственных средств |
Применение нитроглицерина не купирует боль, состояние больного улучшается после приема валокордина, настойки боярышника, седативных средств, применения горчичников |
Применение нитроглицерина купирует болевой синдром |
Эффект транквилизаторов |
Выраженный |
Непостоянный |
Течение |
В течение многих лет не развиваются кардиосклероз, инфаркт миокарда, сердечная недостаточность |
Прогрессирующее, со временем появляются признаки атероскле-ротического кардиосклероза |
Идентификацию ишемии при болевом синдроме можно осуществлять с помощью нагрузочных тестов (схема 1).
Часто необходимо дифференцировать НЦЦ и начальную стадию гипертонической болезни. Сложность диагностики определяется сходством симптомов и преимущественно гипердинамическим типом кровообращения. Наиболее важное значение имеют анамнестические данные и
Некоронарогенные болезни сердца
Схема 1. Алгоритм дифференциальной диагностики болевого синдрома
проспективное наблюдение. При НЦЦ повышенное артериальное давление, преимущественно систолическое, может выявляться случайно, оно часто нормализуется спонтанно, без применения антигипертензив-ных средств. У больных с НЦЦ не отмечается отягощенная наследственность по артериальной гипертензии, уровень артериального давления, определяемого на обеих руках, часто бывает разным; при гипертоничес-
Некоронарогенные болезни сердца
кой болезни нередко повышается диастолическое давление, разница практически отсутствует. При НЦЦ повышение артериального давления, как правило, сопровождается тахикардией, характерны множественные, самые разнообразные жалобы. При гипертонической болезни повышение артериального давления не обязательно сопровождается изменением частоты пульса, жалобы обычно отсутствуют или обусловлены церебральными изменениями.
Сложность дифференциальной диагностики НЦЦ и миокардита обусловлена отсутствием постоянных симптомов, но одинаково часто появляются боль в области сердца, субфебрилитет, систолический шум, изменения конечной части желудочкового комплекса ЭКГ, нарушения ритма сердца (экстрасистолия), ухудшение состояния после перенесенной инфекции. При тяжело протекающем миокардите отмечаются увеличение размеров сердца (вплоть до кардиомегалии), выраженная глухость тонов, ритм галопа, нарушения проводимости (AV-блокада и блокада ножек пучка Гиса), нарушения ритма (фибрилляция предсердий), а также прогрессирующая сердечная недостаточность. Трудности в дифференциальной диагностике возникают при среднетяжелом и легком течении миокардита, когда практически не происходит снижения сократительной функции сердца. Основные критерии дифференциальной диагностики представлены в табл. 8.
У пациентов с НЦЦ (обычно юношеского и молодого возраста) часто наблюдаются случаи гипердиагностики ревматизма (острой ревматической лихорадки) и ревматических пороков сердца (преимущественно недостаточности митрального клапана или стеноза устья аорты). Диагноз при этом обосновывается эпизодами субфебрилитета в сочетании с артралгией, связью ухудшения состояния с обострением инфекции ЛОР-органов. Систолический шум, изменения конечной части желудочкового комплекса ЭКГ, тахикардия, нарушения дыхания, снижение толерантности к физической нагрузке расцениваются как проявление сердечной недостаточности. При этом у больных с НЦЦ критерии диагностики ревматизма (Джонса — Киселя — Нестерова) отсутствуют. Показатели лабораторных исследований при НЦЦ всегда
Некоронарогенные болезни сердца
Таблица 8. Дифференциально-диагностические критерии НЦД и миокардита
Диагностический признак |
НЦД |
Миокардит |
Начало болезни |
Обычно связь с другими заболеваниями отсутствует |
Обычно через 1,5-2 нед после вирусной или другой и нфекции |
Период болезни (анамнез) |
Продолжительный |
Короткий |
Боль в области сердца |
Основная жалоба, беспокоит много лет, периодически ослабевая и усиливаясь |
Неосновная жалоба |
Толерантность к физической нагрузке |
Снижена умеренно или сохранена |
Снижена |
Нарушение дыхания |
Поверхностное частое дыхание, прерываемое глубокими вдохами («тоскливые вздохи») |
Одышка при физической нагрузке |
Невротический фон |
Выражен |
Отсутствует |
Вегетативные кризы |
Часто |
Отсутствуют |
Эффект транквилизаторов |
Выраженный |
Отсутствует |
Субфебрилитет |
Длительный |
Преходящий |
Размеры сердца |
Нормальные |
Нормальные или увеличенные |
Тоны сердца |
Звучные |
Ослабленные |
Ритм галопа |
Нехарактерен |
Часто |
Нарушения автоматизма |
Синусовая брадикардия не характерна |
Синусовая тахикардия, брадикардия |
Фибрилляция предсердий |
Нехарактерна |
Часто |
Клинический анализ крови |
Без изменений |
Лейкоцитоз, увеличение СОЭ |
Острофазовые реакции (С-реак-тивный протеин, повышение уровня а,-глобулина) |
Результаты всегда отрицательные |
Положительные, но не всегда |
Биохимическое исследование крови |
Результаты без изменений |
Повышение уровня МВ-фракции креатинфосфокиназы, ЛДГ, и ЛДГ,, соотношения ЛДГ/ЛДГ2 |
Микробиологические и иммунологические исследования |
Отрицательные результаты |
Обнаружение антител, повышение титра антител в парных сыворотках крови |
в норме. Систолический шум на верхушке сердца у больных НЦЦ не сопровождается ослаблением I тона, при ревматизме I тон ослабевает вначале вследствие поражения миокарда, затем — в результате формирования недостаточности митрального клапана. Если, несмотря на длительный «псевдоревматический» анамнез, у больного отсутствуют при-_
Некоронарогенные болезни сердца
знаки поражения клапанов сердца, то диагноз ревматизма автоматически исключается.
Выраженные симпатотонические реакции, повышенная потливость, блеск глаз и тремор конечностей характерны также для больных с диффузным токсическим зобом. Клинические особенности позволяют разграничить НЦД и тиреотоксикоз (табл. 9).
Таблица 9. Дифференциально-диагностические критерии НЦД и тиреотоксикоза
Диагностический признак |
нцд |
Тиреотоксикоз |
Тахикардия |
Непостоянная |
Постоянная |
Симптомы со стороны глаз |
Отсутствуют |
Характерны |
Переносимость холода |
Плохая (руки холодные) |
Хорошая (руки теплые) |
Кривая поглощения 1311 |
Нормальная |
Патологическая |
Сканирование щитовидной железы |
Без патологии |
Увеличение железы или наличие узлов |
Течение |
Не прогрессирует |
Прогрессирующее ухудшение без лечения |
Эффект транквилизаторов |
Выраженный |
Отсутствует |
Прогноз. Несмотря на выраженность и разнообразие субъективных жалоб прогноз при НЦД абсолютно благоприятный.
Лечение НЦЦ следует начинать с формирования правильного образа жизни, урегулирования режима труда, создания условий для полноценного отдыха. Пациентам необходимы сбалансированное питание, нормальный сон, исключение употребления алкоголя и курения. Комплексное лечение НЦД должно включать психотерапевтическое воздействие, дифференцированное медикаментозное лечение, физиотерапию, лечебную физкультуру.
Основным лечебным мероприятием при НЦД является рациональная психотерапия. Больного необходимо научить не бояться повторного возникновения или усиления симптомов. Важное значение имеет физическая реабилитация — регулярные физические упражнения, несмотря на возможное временное усиление симптомов НЦД.
Для лечения больных с Н ЦД применяют комбинированные препараты типа Корвалола, фармакологические свойства которых обусловлены входящими в их состав компонентами. Этиловый эфир а-броми-зовалериановой кислоты оказывает седативное и спазмолитическое, в
повышенных дозах — легкое снотворное действие. Фенобарбитал, со-
_
Некоронарогенные болезни сердца
держащийся в препаратах (в 20 каплях препарата около 7,5 мг фенобарбитала), оказывает легкое седативное и сосудорасширяющее действие без заметного снотворного эффекта. Масло мяты перечной оказывает рефлекторное сосудорасширяющее и спазмолитическое действие.
Изменение структуры личности при НЦЦ, тождество ее клинических симптомов с неврастенией позволяет рассматривать эту патологию как своеобразный вариант течения невроза, при котором преобладают функциональные нарушения со стороны сердечно-сосудистой системы. Таким больным необходима коррекция психических и нейрогуморальных нарушений. Психотропное и вегеторегулирующее действие оказываюттранк-вилизаторы, которые являются средствами выбора при терапии НЦЦ.
Термин «транквилизатор» появился в психиатрии в начале XIX в. (1810г.), когда Rush назвал так сконструированное им деревянное смирительное кресло. Первое употребление этого понятия по отношению к лекарственным средствам связано с предшественником мепробама-та— мефеназином(1946г.).
Группа транквилизаторов, или анксиолитиков, включает в себя соединения с различной химической структурой: производные пропан-диола (мепробамат), оксазина (триоксазин), хинуклидина (оксилидин), бензодиазепина (хлордиазепоксид, диазепам, нитразепам, феназепам, оксазепам), дифенилметана (амизил), циклооктандинов (мебикар), гамма-аминомаслянной кислоты — ГАМ К (фенибут) и других химических соединений.
У пациентов с сердечно-сосудистыми заболеваниями наиболее вы-раженый и постоянный эффект транквилизаторов — уменьшение невротической симптоматики. Препараты оказывают седативное действие, в первые же дни лечения исчезают расстройства сна, что позволяет избежать дополнительного назначения снотворных средств.
Транквилизаторы (в первую очередь феназепам, диазепам, хлордиазепоксид) вызывают выраженный антифобический эффект — устраняют или значительно уменьшают чувство тревоги и страха за здоровье и жизнь, у больных вырабатывается более адекватный подход к оценке
То
Некоронарогенные болезни сердца
тяжести своего состояния, исчезает внутренняя напряженность, постоянная фиксация внимания на симптомах заболевания, мысли об инва-лидизации. Заметно уменьшаются раздражительность и возбудимость, повышается работоспособность, в большинстве случаев улучшается настроение. При этом транквилизаторы не влияют на сознание.
Наряду с общим клиническим эффектом проявляется и ряд специфических свойств транквилизаторов. В тех случаях, когда психическое состояние больного определяется выраженной возбудимостью и раздражительностью, затрудненным засыпанием, тревожным, поверхностным сном и ранним пробуждением, наибольшего успеха удается достичь с помощью хлордиазепоксида. При выраженной психической астенизации, повышенной утомляемости, слабости, умеренных вегетативных расстройствах хороший эффект дает диазепам в низких дозах. При выраженной ипохондрии, стойком снижении настроения, при отчетливой кардиофобии со страхом смерти, вегетативных пароксизмах симпатоадреналового типа улучшить состояние чаще удается, назначив диазепам и феназепам в средних и относительно высоких дозах. Наиболее благоприятное терапевтическое воздействие феназепам оказывает при наличии симптомов тревоги, плохого настроения, раздражительности, нарушениях сна.
Транквилизаторы не только нормализуют психическое состояние больных, но и уменьшают выраженность разнообразных вегетативных нарушений со стороны системы кровообращения. Отчетливое купирующее действие оказывают транквилизаторы (особенно феназепам, диазепам) на такие симптомы, как головная боль, потливость, дыхательная аритмия; уменьшаются лабильность пульса, частота и выраженность кардиалгии, сердечного дискомфорта, сердцебиения. Вегетативные пароксизмы полностью исчезают или становятся менее тяжелыми, более редкими и менее продолжительными.
Следует отметить, что несмотря на то, что у больных с НЦЦ в большинстве случаев уже через 1 - 2 мес удается добиться нормализации психического состояния и полного исчезновения или значительного облегчения жалоб кардиального характера, при попытке отменить транквилизаторы, как правило, уже через 1-3 нед вновь наступает ухудшение
43
Некоронарогенные болезни сердца
состояния. Таким образом, для достижения оптимального эффекта у больных с выраженными психогенно-вегетативными нарушениями, как правило, требуется более длительное лечение — от 4 до 12 мес. При выборе транквилизатора следует учитывать спектр психотропного действия, а также выраженность миорелаксирующего эффекта каждого препарата. Так, при наличии в клинической картине заболевания навязчивых страхов, тревоги и угнетения аффективной сферы со снижением настроения наиболее адекватным оказывается диазепам, в меньшей степени — оксазепам и хлордиазепоксид. Назначение хлордиазепоксида оказывается предпочтительным при выраженной вспыльчивости, раздражительности. При необходимости активизировать психические функции используют психо-энергизирующие свойства триметоцина, тофизопама.
Транквилизаторы хорошо переносятся, однако нередко вызывают повышенную сонливость, мышечную слабость, нарушение координации и концентрации внимания, реже возникают головокружение, тошнота. В клинических исследованиях при применении диазепама и хлордиазепоксида в 67% случаев отмечался побочный эффект в виде мио-релаксации большей или меньшей степени, при этом в каждом третьем случае миорелаксирующее действие негативно отражалось на трудоспособности больных. Следует помнить, что транквилизаторы с преимущественным седативным действием (феназепам, хлордиазепоксид, мепробамат, диазепам, бенактизин) следует с осторожностью назначать лицам, характер работы которых требует быстрой психической и двигательной реакции (водителям транспорта, работникам сложных, точных и опасных производств). Учитывая также необходимость длительного применения транквилизаторов у больных с НЦЦ (проявление снотворного и миорелаксирующего эффекта) и смены или чередования препаратов бензодиазепинового ряда каждые 3 нед, препаратами выбора могут быть так называемые дневные транквилизаторы (меби-кар, фенибут), которые не влияют негативно на работоспособность.
Наиболее пригодным для терапии больных, ведущих активный образ жизни и продолжающих работать, является мебикар вследствие отсутствия миорелаксирующего действия, способности вызывать сонли-
44
Некоронарогенные болезни сердца
вость и снижать быстроту реакции. В отличие от многих других транквилизаторов, мебикар не вызывает эмоционального безразличия, у пациентов сохраняется эмоциональная заинтересованность, усиливаются доминирующие мотивации в интеллектуальной и трудовой деятельности, что благоприятно сказывается на их социальной реабилитации.
Дневные транквилизаторы эффективны при выраженных вегетативных расстройствах и проявляют активирующее действие, более заметное, чем диазепам в низких дозах. Мебикар создает благоприятный фон для действия других психотропных препаратов, он способен корригировать побочные эффекты транквилизаторов бензодиазепинового ряда: при его приеме на фоне ранее назначенных бензодиазепинов уже на 3-й день исчезают или уменьшаются явления миорелаксации, нарушения координации движений, сонливость, замедление психических процессов, причем без ослабления транквилизирующей активности бензодиазепинов.
Особо следует отметить влияние мебикара на болевой синдром: обладая свойствами транквилизатора и умеренной анальгезирующей активностью, он успешно применяется для лечения кардиалгии у больных с НЦЦ.
Мебикар нормализует сердечный ритм при некоторых аритмиях, влияет на выраженность сердцебиения, уменьшает тахикардию вегетативного генеза. В клинических исследованиях показано, что наибольшего успеха удается добиться при пароксизмах суправентрикулярной тахикардии, предсердной и желудочковой экстрасистолии. Полагают, что механизм антиаритмического эффекта транквилизаторов может быть связан с угнетением центральных симпатических влияний. Установлено, что под влиянием мебикара происходит нормализация измененного содержания ионов калия в плазме крови, скелетных мышцах и миокарде.
Мебикар отличают очень низкая токсичность, отсутствие кумуляции в организме, развития привыкания, пристрастия, синдрома отмены, в чем заключается его преимущество перед производными бензодиазепинов.
Фенибут является производным естественного для организма вещества ГАМК и обладает мягкой транквилизирующей активностью. Фенибут уменьшает ощущение напряженности, тревоги, страха, его назначают при неврозах, психопатических состояниях, вегетативных на-
4 5
Некоронарогенные болезни сердца
рушениях, а также в конце курса лечения другими, более сильными транквилизаторами незадолго перед их отменой для длительной поддерживающей терапии. Снотворного действия фенибут не оказывает, но ускоряет процесс засыпания и несколько удлиняет сон, не нарушая его структуры, при этом усиливает действие снотворных препаратов.
Фенибут имеет преимущество перед диазепамом в тех случаях, когда тревога, внутренняя напряженность, эмоциональная лабильность, раздражительность сочетаются с астеническими явлениями, поскольку диазе-пам в этих случаях может усугублять физическую и психическую астению. Фенибут предпочтительно назначать спортсменам, водителям, операторам, так как на нормальный тонус мышц он действует только в очень высоких дозах, что выгодно отличает его от производных бензодиазепина.
Фенибут как производное ГАМК обладает также ноотропными свойствами и является адаптогеном: проявляет антигипоксические свойства, способствует повышению неспецифической резистентности организма. Активирующие и ноотропные свойства фенибута особенно отчетливо выявляются у лиц пожилого возраста: расширяется круг интересов, активизируется деятельность, уменьшаются явления астении.
У больных с жалобами на ощущение тревоги, страха, внутренней напряженности применение фенибута способствует уменьшению невротических реакций и проявлений гиперреактивности сердца, улучшению показателей адаптивных гемодинамических реакций при проведении велоэргометрическои и ортостатической проб. В клинических исследованиях была отмечена особая эффективность фенибута у лиц с гиперкинетическим типом кровообращения, который под влиянием лечения через 4 нед транформировался в эукинетический. Наряду с этим у больных уменьшались раздражительность, напряжение, тревога, что повышало их адаптацию к производственной среде.
Таким образом, назначение дневных транквилизаторов как препаратов выбора при НЦД, с одной стороны, за счет их хронотропного, сосудорасширяющего и других эффектов позволяет обойтись без дополнительного назначения препаратов гипотензивного, обезболивающего, антиангинального действия. С другой стороны, дневные транк-
46
Некоронарогенные болезни сердца
вилизаторы позволяют свести к минимуму риск возникновения побочных эффектов и тем самым улучшить качество жизни больных с НЦД.
При особенно тяжелом течении НЦД приходится дополнительно назначать и другие лекарственные препараты, но они играют лишь вспомогательную роль (что надо объяснить больному). Добиться заметного улучшения течения заболевания только с помощью лекарственных средств (без психотерапевтических воздействий и физических упражнений) не удается.
При современном понимании НЦД патогенетической терапии наиболее соответствует использование блокаторов бета-адренорецепторов, так как практически все висцеральные и соматические признаки болезни являются следствием или напрямую зависят от чрезмерной симпатоадрена-ловой стимуляции периферических вегетативных образований и соответствующих органов-мишеней, прежде всего сердечно-сосудистой системы.
Показаниями для назначения блокаторов бета-адренорецепторов являются:
тахикардия > 90 в 1 мин в покое и неадекватное повышение пуль са до > 120 в 1 мин при перемещении в вертикальное положение, при минимальной физической нагрузке, легком эмоциональном напряжении, приеме пищи;
частые вегетососудистые пароксизмы, не склонные к спонтанно му исчезновению;
пароксизмальные болевые синдромы;
склонность к повышению артериального давления;
экстрасистолия или пароксизмальные нарушения ритма (пароксиз мы суправентрикулярной тахикардии, фибрилляция предсердий);
низкая толерантность к физической нагрузке в сочетании со склон ностью к тахикардии и повышению артериального давления;
«дистрофические» изменения на ЭКГ в виде отрицательного или сглаженного зубца Т с положительным результатом пробы с бло- каторами бета-адренорецепторов.
Длительный прием блокаторов бета-адренорецепторов больными с НЦЦ не сопровождается привыканием или развитием побочных эффектов.
_
Некоронарогенные болезни сердца
В случае резкой выраженности каких-либо отдельных проявлений болезни (болевой синдром, нарушения дыхания, аритмия и т. д.) можно назначать симптоматическую терапию, которая оправдана с практической точки зрения. Респираторный синдром хорошо поддается лечению дыхательной гимнастикой. Астенический синдром может уменьшаться под воздействием блокаторов бета-адренорецепторов, помимо них можно курсами назначать адаптогены, витамины группы В, препараты с метаболическим действием (триметазидин, милдронат).
Следует учитывать, что сердечные гликозиды при НЦД абсолютно неэффективны (не уменьшают частоту сердечных сокращений) и плохо переносятся больными. Антиаритмические средства — амиодарон, аймалин, хинидин, дифенин, новокаинамид - не уменьшают тахикардию. Более выраженный антиаритмический эффект дает сочетанный прием блокаторов бета-адренорецепторов и психотропных средств.
При НЦД с симпатоадреналовыми кризами обязательна психотерапия в сочетании с блокаторами бета-адренорецепторов в эффективных дозах и психотропными средствами (диазепам, феназепам). Реже, обычно при противопоказаниях к назначению блокаторов бета-адренорецепторов, психотропные средства комбинируют с блокаторами а-адренорецепторов (про-роксан). Наиболее надежно купирует криз парентеральное введение диа-зепама или дроперидола в сочетании с метамизолом натрия при выраженном кардиалгическом синдроме.
Лечение НЦД гипотензивного типа имеет свои особенности. Часто встречающейся в практике ошибкой является стремление свести лечение к назначению тех или иных кардиотонических препаратов. Следует отметить, что лечение должно быть комплексным и включать правильный режим труда и отдыха, психотерапевтическое воздействие, применение физиотерапевтических методов лечебной физкультуры, дифференцированную медикаментозную терапию.
Большинству больных, особенно при выраженной постуральной ги-потензии рекомендуется спать на кровати с приподнятым изголовьем. Следует рекомендовать 40- 60-минутный отдых в середине дня, лучше до обеда. Как правило, такой отдых приводит к устранению вялости, утомления, ощущения «тяжелой» головы, появляющихся к середине дня.
Некоронарогенные болезни сердца
Лекарственные препараты, применяющиеся для лечения гипотензивного состояния, могут быть разделены на несколько групп:
1) воздействующие на ЦНС: кофеин, стрихнин, секуренин, никетамид;
2) воздействующие на каротидный синус: лобелии, цитизин;
3) влияющие на функцию сердца: эфедрин, эпинефрин;
4) влияющие на кровеносные сосуды: эпинефрин, норэпинефрин, эфедрин, этилэфрин;
5) препараты растительного происхождения, стимулирующие ЦНС: китайский лимонник, левзея, женьшень, элеутерококк, заманиха, ара лия манчжурская;
6) гормоны (анаболические стероиды).
В настоящее время препаратами выбора нужно считать средства растительного происхождения со стимулирующим действием на ЦНС, этилэфрин и секуренин, являющийся полноценным заменителем стрихнина. Эти препараты назначают последовательно (не комбинируя их) курсами по 2-4 нед. В наиболее тяжелых случаях назначают дезоксикортикостерона ацетат или анаболические стероиды.
От назначения бромидов следует воздержаться, так как они нередко
плохо переносятся больными. При головной боли назначение анальгетиков не приносит облегчения; быстро купирует боль введение кофеина и принятие горизонтального положения.
Благоприятный эффект дают физиотерапевтические процедуры: циркулярный, веерный и контрастный души. Лечебная физкультура повышает адаптационные способности организма, способствует нормализации соотношения процессов торможения и возбуждения в коре и подкорковой области, позволяет тренировать систему кровообращения, нервную систему и скелетные мышцы. В начале курса лечения большую часть упражнений рекомендуется выполнять в положении лежа или сидя.
Таким образом, лекарственных препаратов, эффективно устраняющих симптомы НЦД, не существует. Важно учитывать, что лечение НЦД — не эпизод в жизни больного, а целая система определенных мероприятий, призванных ликвидировать или по крайней мере уменьшить проявления болезни. В периоды ремиссии возможно снижение
4 9
9
Некоронарогенные болезни сердца
дозы лекарственных препаратов и психотропных средств и даже полная их отмена. Со временем потребность в длительном приеме лекарственных средств отпадает и их назначают лишь в период обострения.
«Пубертатное» сердце — невроз периода полового созревания, одна из наиболее распространенных форм невроза сердца. Период полового созревания у юношей и девушек сочетается с общей вегетативной неустойчивостью, характеризующейся:
•потливостью,
легко возникающей гиперемией лица, шеи,
сердцебиением,
перебоями в работе сердца,
кардиалгией: кратковременное покалывание, ноющая боль в об ласти верхушки сердца,
ощущением «замирания»,
• экстрасистолией (какправило, желудочковой) при ЭКГ-исследовании.
Специального лечения обычно не требуется. Невроз периода полового созревания относится к разряду функциональных, не отражается на трудоспособности и социальном поведении. По мере взросления невроз исчезает, хотя отдельные его признаки нередко отмечаются до 20- 30-летнего возраста.
Кардиофобия, или кардиофобинеский синдром — психовегетативный синдром, который в одних случаях появляется при неврозе навязчивых состояний, в других — возникает у больных с неустойчивой психикой на фоне имеющегося заболевания сердца. Кардиофобия возникает как проявление общего невроза или псевдоневротического состояния и сопровождается ощущением дискомфорта в области сердца, нарастающей тревогой, настороженностью в отношении функции сердца, стойкой и напряженной ипохондрической фиксацией на его работе и страхом смерти.
Одной из частых форм этой патологии является псевдоревматическая кардиофобия, возникающая обычно на фоне хронического тонзиллита и провоцирующаяся наличием тяжелого ревмокардита у родственников или неосторожным врачебным вмешательством (ятроге-
50
Некоронарогенные болезни сердца
ния). Знание симптомов ревматизма усугубляет состояние — у больных с кардиофобическим синдромом также могут возникать боль в области сердца, сердцебиение, одышка, ощущение перебоев в работе сердца, периодическая боль в суставах. Диагностика таких состояний обычно не представляет затруднений, поскольку объективные признаки органического заболевания сердца отсутствуют.
Одно из тяжелых проявлений кардиофобии — псевдоинфарктный синдром, развивающийся у больных, которым известно клиническое течение и исход инфаркта миокарда. Больной находится в состоянии ожидания диагноза, жалуется на интенсивную и некупируемую боль в области сердца стенокардического характера, страх смерти, приступы сердцебиения (чаще — ощущение остановки сердца), потерю сознания (не отмечаемую медперсоналом). Важно помнить, что высказанное в присутствии больного подозрение о наличии стенокардии или инфаркта миокарда, неправильная трактовка ЭКГ усугубляют состояние кардиофобии. Диагноз не представляет особых затруднений, поскольку для инфаркта миокарда, помимо четко очерченной клинической картины, характерна динамика ЭКГ-признаков, эхокардиограм-мы, повышение активности специфических ферментов.
При неврозе навязчивых состояний кардиофобический синдром характеризуется преобладанием невротических симптомов. Приступов боли в сердце вообще может не быть, но причиной полного «ухода в болезнь» являются воспоминания о прошлых приступах. Такие больные боятся вставать, ходить, часто «прикованы» к постели, внушают опасение за свое состояние окружающим, они полностью поглощены своим существованием, диетой, регулированием стула и т. д.
Диагностика кардиофобии обычно не представляет особых затруднений, поскольку жалобы не характерны ни для одного из кардиологических заболеваний и отсутствуют какие-либо органические изменения со стороны сердечно-сосудистой системы.
Лечение неврозов сердца типа кардиофобии заключается в целенаправленной и активной психотерапии. Улучшение состояния больного или даже выздоровление может произойти после аргументирован-
51
Некоронарогенные болезни сердца
ного снятия того или иного диагноза на основе объективных методов диагностики. Кардиалгический синдром обычно не требует специального лечения, однако с учетом психики больных с неврозами нередко приходится прибегать к назначению седативных средств и транквилизаторов.
Истерическая кардиалгия— боль в области сердца — может быть важнейшим проявлением истерического синдрома. Не следует рассматривать истерию как состояние, подобное симуляции. На самом деле это тяжелое функциональное заболевание. Истерический синдром характеризуется эмоциональной неустойчивостью. Поведение больных определяется скорее чувствами, настроением, чем рассудком, и носит черты демонстративности. Требуя к себе особого отношения, больные постоянно стремятся находиться в центре внимания. Наблюдается склонность к позерству, эксцентричности, фантазированию, театральности. Истерия чаще всего возникает как конфликт между индивидуумом и обществом, основы которого закладываются еще в детстве. Первые конфликты возникают в школе, когда исключительность ребенка, внушенная ему родителями, игнорируется окружающими, и появляются первые протесты в виде истерических «обмороков». В дальнейшем конфликт может усугубиться, истерия формируется как совокупность неразумных действий больного, предпринимаемых с целью обратить на себя внимание. Такие пациенты могут симулировать стенокардию, инфаркт миокарда, различные нарушения ритма сердца, однако при объективном и специальном исследовании патологию не выявляют.
Лечение необходимо начинать с психологического воздействия, возврата больному ощущения социальной значимости, оно должно быть направлено на устранение причин кардиофобических явлений, болевых ощущений, с одной стороны, и на нормализацию психики больного, фиксированного вольно или невольно на этих ощущениях, преувеличивающего их опасность для себя и окружающих — с другой. Следует учитывать, что больные с истерией плохо переносят электротерапию, им показаны водные процедуры, массаж болевых точек.
52
Некоронарогенные болезни сердца
