
- •Глава 1. Некоронарогенные болезни
- •I II. Стандарты и критерии диагностики воспалительных поражений сердца
- •Глава 2. Функциональные болезни сердца
- •(Заполняется врачом)
- •Глава 3. Метаболические и дегенеративные (дистрофические)
- •Глава 4. Перикардиты
- •Глава 5. Эндокардиты
- •Глава 6. Миокардиты
- •Глава 7. Пролапс митрального клапана
- •Глава 8. Приобретенные пороки сердца
- •Глава 9. Врожденные пороки сердца
- •Глава 10. Дилатационная кардиомиопатия
- •Глава 11. Гипертрофическая кардиомиопатия
- •Глава 12. Рестриктивная кардиомиопатия
- •Глава 13. Аритмогенная кардиомиопатия (дисплазия) правого желудочка
- •Глава 14. Опухоли сердца
- •Глава 15. Травмы сердца
Глава 13. Аритмогенная кардиомиопатия (дисплазия) правого желудочка
Аритмогенная кардиомиопатия правого желудочка — заболевание мышцы сердца, характеризующееся частичным или полным прогрессирующим фиброзно-жировым замещением миокарда правого желудочка, позднее — вовлечением в процесс левого желудочка с относительной интактностью перегородки.
Поскольку заболевание недавно идентифицировано, его распространенность точно неизвестна, но считается, что она может варьировать в пределах от 1:3000 до 1:10 000. Первые клинические проявления могут возникнуть в юношеском возрасте, редко — после 40 лет.
Этиология. Точная причина заболевания неизвестна. В некоторых семьях существуют несомненные доказательства наследования, и обнаружены 4 локуса генов, ответственных за развитие заболевания, однако точный генетический механизм до конца неясен. В большинстве семей, где более одного заболевшего, наиболее вероятным типом наследования является аутосомно-доминантный. Описан также по крайней мере один хорошо известный вариант аритмогенной кардиомиопатии правого желудочка, который наследуется по аутосомно-рецессивному типу. Трудности связаны с тем, что в некоторых случаях нет доказательств наследования или недостаточно информации о членах семьи для оценки наследования . Еще одной трудностью является то, что признаки заболевания могут варьировать даже среди членов одной семьи, и патология может проявиться через поколения. Хотя считается, что занятия спортом не могут вызывать аритмогенную кардиомиопатию правого желудочка, тем не менее заболевание чаще регистрируется среди спортсменов.
Патологическая анатомия. При морфологическом исследовании правый желудочек часто имеет пятнистый вид: измененные участки могут быть окружены нормальными тканями. Миокард правого желудочка редуцируется, замещаясь жировой и фиброзной тканью. На ранних стадиях заболевания стенки правых отделов сердца утолщаются, но в даль-
120
Некоронарогенные болезни сердца
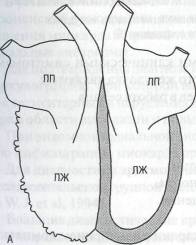
нейшем из-за накопления жировой ткани могут появляться участки дилатации, стенки сердца при этом становятся более тонкими (рис. 59). Жировое перерождение миокарда распространяется чаще от эпикарди-альных слоев к эндокарду. Миокард поражается преимущественно в области выносящего тракта, верхушки и субтрикуспидальной зоны, которые рассматриваются в качестве «треугольника дисплазии». По мере про-грессирования фиброзно-жировая дистрофия поражает также левый желудочек и предсердия.
Гистологически при аритмогенной кардиомиопатии липоматоз сопровождается преимущественно дилатацией выносящего тракта правого желудочка или генерализованной дилатацией. Фибролипоматоз характеризуется наличием фокальной аневризмы правого желудочка и выпячиванием в области верхушки, нижней стенки, субтрикуспидальной и инфундибулярной зоны.
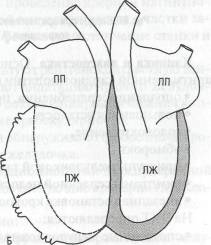
Рис. 59. Аритмогенная кардиомиопатия правого желудочка:
А — участки жировой ткани приводят к ослаблению и выбуханию мышечной стенки;
Б — правый желудочек увеличивается
Некоронарогенные болезни сердца
Патогенез. Поскольку очаги жирового перерождения и интерстици-ального фиброза при аритмогенной кардиомиопатии правого желудочка не проводят электрические импульсы, дезорганизованная структура сердца способствует возникновению беспорядочной электрической активности, электрические импульсы могут становиться рассеянными, вследствие чего, помимо нарушений ритма сердца, могут возникать нарушения его сократимости (рис. 60).
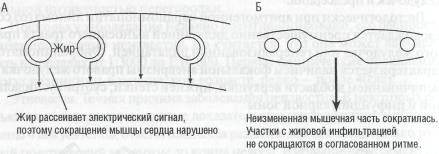
Рис. 60. Сердце при аритмогенной кардиомиопатии правого желудочка до сокращения (А) и после сокращения (Б)
Клиника и диагностика. Основными клиническими симптомами аритмогенной кардиомиопатии правого желудочка являются:
ощущение сердцебиения, перебоев в работе сердца,
повышенная усталость,
головокружение, •обмороки,
приступы желудочковой тахикардии,
симптомы сердечной недостаточности,
внезапная остановка кровообращения. На ЭКГ определяются:
спонтанные желудочковые тахикардии с изменением комплекса QRS по типу блокады левой ножки пучка Гиса,
отрицательные зубцы Т в отведениях V1_ 4 на фоне синусового ритма,
уширение комплекса QRS,
Некоронарогенные болезни сердца
неполная блокада правой ножки пучка Гиса,
эктопические тяжелые аритмии: желудочковая экстрасистолия, фибрилляция желудочков, предсердная тахикардия, фибрилляция
предсердий.
Холтеровское мониторирование помогает в диагностике эпизодов желудочковой тахиаритмии.
При эхокардиографическом исследовании обнаруживаются:
увеличение (дилатация) правого желудочка,
нарушение сократимости правого желудочка (асинергия, диффуз ная гипокинезия),
локальная аневризма правого желудочка,
снижение фракции выброса правого желудочка,
повышенная трабекулярность,
трикуспидальная регургитация,
эмболия легочной артерии,
левые отделы сердца чаще не изменены.
В установлении диагноза помогает проведение ядерной магнитно-резонансной томографии, при которой визуализируются участки замещения миокарда жировой тканью, фокальное истончение стенки и локальные аневризмы.
Для подтверждения диагноза используют рентгеноконтрастную вен-трикулографию, при которой выявляют дилатацию правого желудочка с сегментарными нарушениями его сокращения, выпячивания контура в области дисплазии и повышение трабекулярности.
При эндомиокардиальной биопсии обнаруживают фиброзно-жиро-вую инфильтрацию миокарда правого желудочка.
Для диагностики аритмогенной кардиомиопатии Международной исследовательской группой предложены следующие критерии (МсКеп-naW.J.etal, 1994).
Большие диагностические критерии:
выраженная дилатация и снижение фракции выброса правого желу дочка при отсутствии или минимальном вовлечении левого желудочка;
очаговая аневризма правого желудочка;
выраженная сегментарная дилатация правого желудочка;
Некоронарогенные болезни сердца
• фибролипоматозное замещение миокарда по данным эндомиокар- диальной биопсии;
•е-волна или ограниченное уширение комплекса QRS в правых грудных отведениях (свыше 110 мс);
• семейный характер заболевания, подтвержденный данными ауто псии или при хирургическом вмешательстве.
Малые диагностические критерии:
•умеренная дилатация правого желудочка и/или снижение его фракции выброса при интактном левом желудочке;
умеренная сегментарная дилатация правого желудочка;
регионарная гипокинезия правого желудочка;
инвертированный зубец Т в правых грудных отведениях при от сутствии блокады правой ножки пучка Гиса у лиц старше 12 лет;
наличие блокады правой ножки пучка Гиса у лиц старше 12 лет;
поздние потенциалы желудочков;
желудочковая тахикардия с ЭКГ-признаками блокады левой нож ки пучка Гиса;
частые желудочковые экстрасистолы;
наличие в семейном анамнезе случаев преждевременной внезап ной смерти.
Лечение аритмогенной кардиомиопатии правого желудочка осуществляют с целью выявить больных с риском осложнений, а также профилактически. Для выбора антиаритмической терапии необходимо проведение инвазивного электрофизиологического исследования, проведения проб с дозированной физической нагрузкой и теста с изопро-теренолом.
1. Антиаритмические препараты:
амиодарон — эффективен для лечения аритмий, однако следует помнить о возможных побочных эффектах со стороны щитовидной же лезы, печени, легких и органа зрения,
соталол — эффективный препарат группы блокаторов р-адрено- рецепторов,
дигоксин — применяют при тахисистолической форме фибрил ляции предсердий для замедления сокращения желудочков при уча щенном предсердном ритме.
Некоронарогенные болезни сердца
2. Диуретики применяются при признаках сердечной недостаточности.
З.Кардиоверсия.
4. Хирургические методы:
абляция возможна, если источник нарушенной электрической активности идентифицирован с помощью электрофизиологичес ких тестов;
имплантируемый кардиовертерный дефибриллятор вшивается, если аритмии не контролируются с помощью медикаментов или абляции (обширное поражение или множественные аритмоген- ные очаги);
в некоторых случаях требуется имплантация водителя ритма;
трансплантация сердца применяется редко, лишь в случаях, когда контроль ритма невозможен другими методами.
В заключение следует отметить, что изучение кардиомиопатии продолжается и, несмотря на нозологическое выделение типов кардиомиопатии, сегодня можно считать доказанным возможность трансформации одного типа поражения миокарда в другой. В литературе описаны случаи, когда у больных с гипертрофической кардиомиопатией развивалась рефрактерная застойная сердечная недостаточность, а при обследовании находили выраженную дилатацию камер сердца и снижение сократимости левого желудочка. Причиной такой трансформации считается прогрессирование фиброза миокарда, возможно, в результате ишемии или неадекватного коронарного кровотока в результате сдавления интрамуральных сосудов. Вполне вероятной представляется и трансформация рестриктивного типа поражения сердца в дилатационный.
Некоронарогенные болезни сердца
