
- •Глава 1. Некоронарогенные болезни
- •I II. Стандарты и критерии диагностики воспалительных поражений сердца
- •Глава 2. Функциональные болезни сердца
- •(Заполняется врачом)
- •Глава 3. Метаболические и дегенеративные (дистрофические)
- •Глава 4. Перикардиты
- •Глава 5. Эндокардиты
- •Глава 6. Миокардиты
- •Глава 7. Пролапс митрального клапана
- •Глава 8. Приобретенные пороки сердца
- •Глава 9. Врожденные пороки сердца
- •Глава 10. Дилатационная кардиомиопатия
- •Глава 11. Гипертрофическая кардиомиопатия
- •Глава 12. Рестриктивная кардиомиопатия
- •Глава 13. Аритмогенная кардиомиопатия (дисплазия) правого желудочка
- •Глава 14. Опухоли сердца
- •Глава 15. Травмы сердца
Глава 9. Врожденные пороки сердца
Врожденные пороки сердца представляют собой аномалии и деформации клапанов, отверстий или перегородок между камерами сердца или отходящих от него сосудов, нарушающие внутрисердечную и системную гемодинамику, предрасполагающие к развитию острой или хронической недостаточности кровообращения. Частота врожденных пороков сердца составляет до 1 % всех заболеваний сердца.
Врожденные пороки сердца являются следствием определенных нарушений в период его эмбрионального формирования. Основное развитие сердца происходит с 21-го по 42-й дни жизни плода. В кау-дальном конце сердечной трубки располагается венозный синус, в который впадают большие вены, за ним следует область предсердий, часть трубки образует общий желудочек. К концу первого месяца намечаются первые признаки разделения сердца на правую и левую половины (полное разделение потоков крови завершается только в постнаталь-ный период). Формирование так называемой первичной межпредсерд-ной перегородки (septum primum) почти полностью разделяет общее первичное предсердие на две половины, остается лишь небольшое сообщение— межпредсердное отверстие (ostiumprimum). К этому времени венозный синус смещается в правое предсердие. Дальнейшее развитие первичной перегородки приводит к полному закрытию первичного отверстия, но полного разобщения предсердий не происходит, поскольку одновременно в краниальном отделе первичной перегородки образуется новое отверстие — вторичное межпредсердное отверстие (ostium secundum), через которое кровь продолжает поступать из правого предсердия в левое, что является условием нормального внутриутробного кровообращения плода. В этот же период образуется вторичная межпредсердная перегородка, которая возникает также от краниального участка стенки правого предсердия, несколько правее первичной перегородки. Эта перегородка сплошная, имеет вид полумесяца, образуя своими краями овальное окно (fenestra ovalis), которое не совпадает с вторичным отверстием в первичной перегородке (ПО-
Некоронарогенные болезни сердца
леднее расположено выше у самой стенки предсердия). Нерезорбиро-авшаяся часть первичной перегородки прикрывает овальное отверстие в виде одностороннего клапана, допускающего движение крови только из правого предсердия в левое.
При нарушениях нормального процесса развития первичной и вторичной межпредсердных перегородок и эндокардиальных подушек могут образовываться различные врожденные пороки сердца. Неполное развитие первичной перегородки приводит к образованию дефекта меж-предсердной перегородки типа ostium primum, при нормально развитой первичной перегородке и нарушении развития вторичной перегородки образуется дефект типа ostium secundum — высокий дефект межпредсерд-ной перегородки. Сочетание нарушения развития перегородок предсердия с неправильным расположением венозного синуса приводит к образованию сложных дефектов межпредсердной перегородки.
Формирование перегородки и окончательное закрытие сообщения между желудочками происходит благодаря формированию соединительнотканного образования, развивающегося на основании эндокардиальных подушек, края мышечной части мышечной перегородки и эндокардиальных складок артериального конуса. Это образование в дальнейшем истончается, образуя так называемую мембранозную часть межжелудочковой перегородки. При нарушении развития мышечной части межжелудочковой перегородки в ней образуются единичные или множественные отверстия, которые обычно не вызывают нарушения гемодинамики, поскольку сжимаются во время сокращения миокарда желудочков в период систолы. Чаще дефекты образуются в мембранозной части межжелудочковой перегородки, при этом в зависимости от нарушения развития различных отделов этой части перегородки образуются высокие или низкие ее дефекты, нередко они захватывают нижележащую часть мышечной перегородки. Клапанный аппарат атриовентрикулярных отверстий формируется из соединительной ткани эндокардиальных подушек.
К моменту окончательного закрытия межжелудочкового сообщения происходит разделение артериального ствола на аорту и легочную артерию. Перегородка между ними, а также клапанный аппарат форми-
~273
Некоронарогенные болезни сердца
руются из разрастания эндокардиальных соединительнотканных складок артериального ствола. Нарушение развития аортолегочной перегородки может быть локальным, на небольшом протяжении, тогда формируется порок типа аортолегочного свища. Иногда разделения артериального ствола на аорту и легочную артерию вообще не происходит, и формируется порок, называемый общим артериальным стволом. В процессе формирования этой перегородки направление ее роста может нарушиться и идти не по спирали, как обычно, а прямо — в таких случаях формируется порок, называемый транспозицией аорты и легочной артерии (аорта отходит от правого желудочка, а легочная артерия — от левого). В ряде случаев нарушения развития перегородки артериального конуса приводят к ее отклонению в ту или иную сторону, вследствие чего возникает сужение аорты или легочной артерии. К сужению последней часто присоединяется нарушение развития складок конуса в месте, где они участвуют в формировании мембранозной части перегородки, — образуется дефект в ней, расширенная аорта сдвигается вправо и оказывается расположенной прямо над дефектом — развивается порок, получивший название «тетрада Фалло».
Возникновение ряда врожденных пороков сердца и магистральных сосудов связано с нарушениями в постнатальный период. С момента рождения ребенка, первого вдоха начинают функционировать легкие, через которые осуществляется газообмен. Артериальный проток, благодаря сокращению гладких мышц его стенки, функционально закрывается, затем происходит его анатомическое закрытие. Увеличение легочного кровообращения и соответственно поступление большого количества крови в левое предсердие приводят к увеличению давления в нем по сравнению с правым предсердием, вследствие чего происходит функциональное закрытие овального отверстия имеющимся клапаном, а затем приращение его к краям овального отверстия — так формируется целостная межпредсердная перегородка. Полное анатомическое закрытие овального отверстия происходит к концу 1-го года жизни. Нарушение в процессе нормального закрытия артериального протока приводит к формированию порока, известного как открытый артериальный проток. При
274
Некоронарогенные болезни сердца
очетании незаращения овального отверстия с недоразвитием вторичной перегородки формируется дефект межпредсердной перегородки в области овального окна.
Описано несколько сот различных вариантов и сочетаний шунтов, по-гючных сообщений между большим и малым кругом кровообращения, атипичных расположений клапанов, впадений или отхождений сосудов и других сложных аномалий, что обусловило многообразие их классификаций. По этиологии врожденные пороки подразделяются на две группы:
Первая (основная) группа - пороки, обусловленные нарушени ем формообразования, являющиеся патологией эмбрионального раз вития сердечно-сосудистой системы.
Вторая группа, меньшая по численности, — пороки, развившие ся вследствие заболеваний эндокарда, перенесенных во внутриутроб ный период.
Дифференцировать клинически эти две группы практически невозможно, так как клиническая симптоматика их сходна: поражается преимущественно трехстворчатый клапан и клапан легочной артерии (то есть порок правой половины сердца).
Возникновение пороков эмбрионального развития может быть обусловлено:
генными мутациями,
различными инфекционными процессами в период беременности,
интоксикациями (эндогенными и экзогенными в период бере менности).
С учетом морфологии поражения среди врожденных пороков сердца выделяют:
изменения положения сердца,
аномалии предсердной перегородки,
аномалии межжелудочковой перегородки,
аномалии легочной артерии,
аномалии артериального протока,
аномалии аорты,
перемещение больших сосудов,
аномалии клапанного аппарата сердца.
275
Некоронарогенные болезни сердца
В клинической практике существует деление врожденных пороков на «синие» (когда происходит смешивание артериальной и венозной крови и кожные покровы, губы, ушные раковины, ногти приобретают синюшный оттенок) и «белые» (не сопровождаются изменением цвета кожных покровов).
Классификация врожденных пороков сердца (Perloff J.K., 1987):
Общие
врожденная корригированная транспозиция магистральных артерий,
аномалии расположения сердца,
врожденная полная блокада сердца.
Пороки сердца «белые» с шунтированием крови слева направо
1. Шунт крови на уровне предсердий:
1) дефект межпредсердной перегородки,
2) дефект межпредсердной перегородки в сочетании с митраль ным стенозом (синдром Лютамбаше),
3) частичное аномальное присоединение легочных вен.
2. Шунт крови на уровне желудочков:
дефект межжелудочковой перегородки,
дефект межжелудочковой перегородки в сочетании с недоста точностью клапана аорты,
дефект межжелудочковой перегородки со сбросом крови из ле вого желудочка в правое предсердие.
3. Шунт крови из устья аорты в правую часть сердца:
разрыв аневризмы синуса Вальсальвы,
коронарная артериовенозная фистула,
аномальное отхождение выхода левой коронарной артерии из ствола легочной артерии.
4. Шунт крови между аортой и легочной артерией:
аортопульмональное окно,
открытый артериальный проток.
5. Многоуровневые шунты крови:
полный общий предсердно-желудочковый канал,
сочетание дефекта межжелудочковой перегородки с дефектом межпредсердной перегородки,
276
Некоронарогенные болезни сердца
3) сочетание дефекта межжелудочковой перегородки с открытым
артериальным протоком.
Пороки сердца «белые» без шунтирования крови 1 Пороки левых отделов сердца:
врожденная обструкция притоку крови в левое предсердие,
митральная недостаточность,
первичный дилатируюший фиброэластоз эндокарда,
стеноз устья аорты,
недостаточность аортального клапана,
коарктация аорты.
2. Пороки правых отделов сердца:
аномалия трехстворчатого клапана Эбштейна без цианоза,
стеноз легочной артерии,
врожденная недостаточность клапана легочной артерии,
идиопатическое расширение ствола легочной артерии. Пороки сердца «синие»
С усиленным легочным кровотоком:
Полная транспозиция магистральных артерий.
Синдром Тауссиг — Бинга.
Артериальный ствол.
Полная аномалия присоединения легочных вен.
Единственный желудочек без стеноза легочного ствола.
Общее предсердие.
Тетрада Фалло с атрезией легочного ствола и усилением колла терального артериального кровотока.
Атрезия трехстворчатого клапана с большим дефектом меж желудочковой перегородки, без стеноза легочного ствола.
Гипоплазия левых отделов сердца (атрезия аорты и митрально го клапана).
С нормальным или уменьшенным легочным кровотоком:
Атрезия трехстворчатого клапана.
Аномалия Эбштейна с шунтированием крови из правого пред сердия в левое.
Некоронарогенные болезни сердца
Атрезия легочного ствола с интактной межжелудочковой перего родкой.
Стеноз или атрезия легочного ствола с дефектом межжелудочко вой перегородки (тетрада Фалло).
Стеноз легочного ствола с шунтированием крови из правого пред сердия в левое.
Полная транспозиция магистральных сосудов в сочетании со сте нозом легочного ствола.
Отхождение обоих выносящих сосудов из правого желудочка в сочетании со стенозом легочного ствола.
Единственный желудочек со стенозом легочного ствола.
Артериовенозные свищи легких.
10. Сообщение между полыми венами и левым предсердием.
Многие врожденные пороки сердца не совместимы с жизнью или комбинируются с другими тяжелыми уродствами. Существует 2-3 возрастные волны смертности: больные умирают в течение критического срока -в первые недели или месяцы после рождения, у переживших этот период после некоторой компенсации ухудшение наступает в возрасте 12-15 лет.
Возможность хирургического лечения врожденных пороков сердца обусловливает важность их прижизненной диагностики, особенно в детском возрасте. Врожденные пороки сердца относятся к категории наиболее трудных в дифференциально-диагностическом отношении видов патологии. Несмотря на выраженность аускультативной картины, позволяющей заподозрить врожденный порок сердца, точная топическая диагностика их в клинике терапевтического профиля пока еще остается проблематичной. Вторая важная проблема для врачей-терапевтов— это отбор и направление таких больных для хирургического лечения.
АНОМАЛИИ РАСПОЛОЖЕНИЯ СЕРДЦА
К аномалиям внутригрудного расположения сердца относятся: нарушения расположения верхушки сердца, ее соответствия с характером расположения органов брюшной полости и случаи неправильного формирования сердца в виде обратного или неопределенного раСПОЛОЖе-
Некоронарогенные болезни сердца
ния эмбриональных закладок правого и левого предсердий. Частота этих аномалий составляет 1,5% среди всех врожденных пороков сердца.

Рис. 33. Правосформированное праворасположенное сердце (по В.И. Бураковскому, Л.А. Бокерия, 1989, с изменениями)
Наиболее частыми аномалиями являются правосформированное праворасположенное сердце — изолированная декстрокардия (рис. 33) и левосформированное праворасположенное сердце (рис. 34) — «зеркальная декстрокардия» (соответственно у 54 и 33% больных с правосторонним расположением сердца). В первом случае расположение других органов грудной клетки и топография органов брюшной полости соответствуют физиологической норме, во втором случае наблюдается полное обратное расположение внутренних органов. Если строение сердца и сосудов не нарушено, оно в целом функционирует нормально, нарушения кровообращения не происходит.
Некоронарогенные болезни сердца
Некоронарогенные
болезни сердца
Рис. 34. Левосформированное праворасположенное сердце (по В.И. Бураковскому, Л.А. Бокерия, 1989, с изменениями)
Диагностика:
при пальпации сердечный толчок располагается в пятом межре- берье справа по среднеключичной линии;
аускультативно тоны сердца лучше всего прослушиваются справа соответственно общепринятым аускультативным точкам, симметрич но смещенным на правую половину грудной клетки;
на ЭКГ при изолированной декстрокардии характерен поло жительный зубец Ръ I, aVL, aVF, V,_ 4 отведениях, что объясняется обыч ным распространением предсердной деполяризации благодаря нормальному расположению предсердий. В грудных отведениях воль-
тажкомплексов QRS прогрессивно увеличивается от V6Rдо V1_2 и далее
снижается к V6, указывая на правостороннее расположение сердца.
При этом потенциалы правого желудочка в форме комплексов rS или
RS регистрируются в отведениях от V6R до V2, 3, левого — в виде qR
на ЭКГ при истинной декстрокардии характерен отрицательный зубец Р в I, aVL, V5, 6 отведениях, отражающий расположение синусного узла в левостороннем предсердии, положительный Рв II, III, V отведениях, отрицательные комплексы QRS в I, aVR, повышение их вольтажа от V, до V6R и снижение- otV, до V6, отрицательные Т в I aVL, V5, б. В I стандартном отведении регистрируются зубцы, имеющие противоположное обычному направление: II стандартное отведение соответствует нормальному III и наоборот, III стандартное отведение — II, отведение aVL отражает отведение aVR и наоборот, aVR-aVL, отведение V, равноценно V2R, V3- V3R, V4- V4R, V5- V5R, V6- V6R. Отведение aVF не изменяется. Если поменять местами электроды правой и левой руки и наложить грудные электроды зеркально к нормальному сердцу, то ЭКГ можно анализировать как при нормальном расположении сердца;
• рентгенологическое исследование выявляет тень сердца преимущественно в правой половине грудной клетки, верхушка сердца ориентирована вправо.
Дифференциальную диагностику проводят с декстропозицией сердца — механическим смещением сердца вправо в результате левостороннего плеврального экссудата, правостороннего ателектаза, опухоли легких и средостения, воспалительных заболеваний легких, сколиоза. Ведущими диагностическими критериями в данном случае будут симптомы сопутствующего заболевания и результаты рентгенологического исследования, позволяющие определить, куда направлена верхушка левого желудочка — вправо (декстрокардия) или влево (декстропозиция).
Само по себе существование аномального положения сердца не сопровождается расстройствами гемодинамики. Хирургическому лечению подлежат лишь больные с сопутствующими пороками сердца.
Некоронарогенные болезни сердца
АНОМАЛИИ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ Дефект межпредсердной перегородки
Дефект межпредсердной перегородки - это врожденный порок сердца, при котором имеется сообщение между двумя предсердиями, развивающееся в результате аномального развития первичной и вторичной межпредсердных перегородок и эндокардиальных подушек. Первое упоминание о пороке встречается в работах Галена. Наиболее полное описание патолого-анатомической картины порока принадлежит К. Rokitansky (1875). Дефект межпредсердной перегородки является наиболее частым пороком сердца у взрослых, составляя 15-20% всех врожденных пороков, у женщин встречается чаще, чем у мужчин (3:2).
Патологическая анатомия. Исходя из эмбриогенеза различают несколько анатомических вариантов дефекта межпредсердной перегородки:
Дефект первичной перегородки (тип ostiumprimurn) представляет собой вариант дефекта эндокарда, располагается в нижнем отделе пе регородки непосредственно над уровнем предсердно-желудочковых от верстий, сочетается с расщеплением створок митрального и реже трех створчатого клапанов.
Дефект вторичной перегородки (тип ostium secundum) - вариант, при котором всегда сохраняется край перегородки в нижнем отделе, отделяющий его от уровня предсердно-желудочковых клапанов; наи более часто локализуется в центральной части межпредсердной пере городки в области овальной ямки. Дефекты венозного синуса чаще встречаются высоко в межпредсердной перегородке вблизи от впаде ния верхней полой вены и связаны с атипичным впадением легочных вен в правое предсердие или верхнюю полую вену (рис. 35). Дефекты венозного синуса могут также локализоваться в нижней части перего родки над устьем нижней полой вены.
Общее предсердие — полное отсутствие межпредсердной перего родки или наличие только рудиментарных ее элементов, часто сочета ется с расщеплением атриовентрикулярных клапанов.
Открытое овальное отверстие, которое не закрывается у 20% взрослых, не следует рассматривать как разновидность дефекта межпредсердной
28~2
Некоронарогенные болезни сердца
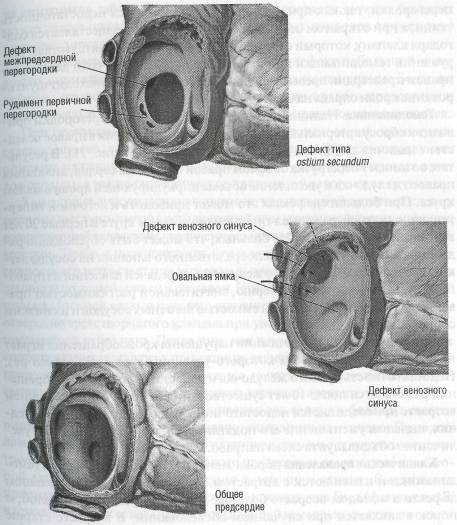
рис. 35. Анатомические варианты дефекта межпредсердной перегородки (по F. Netter, 1969, с изменениями)
Некоронарогенные болезни сердца
перегородки, так как при истинном дефекте имеется недостаточность ткани, а при открытом овальном окне сообщение осуществляется благодаря клапану, который открывается при особых обстоятельствах. Нарушений гемодинамики при этом не наблюдается, но если давление в правом предсердии превышает давление в левом, то происходит шунтирование крови справа налево.
Гемодинамика. Наличие дефекта межпредсердной перегородки приводит к сбросу артериальной крови из левого предсердия в правое вследствие наличия градиента давления между ними (см. рис. 21). В результате возникает перегрузка объемом правой половины сердца, дилатация правого желудочка и увеличение объема циркулирующей крови в малом круге. При больших дефектах это может приводить к легочной гипер-тензии, однако выраженная гипертензия в малом круге в первые 20 лет возникает не более чем у 2% больных, что может быть обусловлено рядом факторов: отсутствием непосредственного влияния на сосуды легких высокого давления левого желудочка, передачей давления из правого желудочка в легочную артерию, значительной растяжимостью правых отделов сердца, резервной емкостью легочных сосудов и их низким сопротивлением.
Основную роль в компенсации нарушения кровообращения играет правый желудочек, работа которого увеличивается в несколько раз. Недостаточность правого желудочка и недостаточность кровообращения развивается после 10 лет существования порока, в более старшем возрасте присоединяется недостаточность левого желудочка. Последняя, вызывая уменьшение его податливости, может приводить к увеличению объема шунта слева направо.
Клинические проявления порока зависят от степени нарушения гемодинамики и изменяются с возрастом. При относительно небольшом дефекте в молодом возрасте больные могут не предъявлять жалоб, и порок выявляется при случайном обследовании. В возрасте старше 30 лет могут появиться одышка и сердцебиение при физической нагрузке, затем и в покое, нарастают слабость и утомляемость. При больших дефектах межпредсердной перегородки одышка является одним
284
Некоронарогенные болезни сердца
из симптомов заболевания уже в молодом возрасте, у таких больных может также появляться синюшность кожных покровов за счет смешивания аортальной и венозной крови.
При открытом овальном отверстии, если дефект небольшой и нет других аномалий, то форма и размеры сердца не изменены. Большие дефекты приводят к гипертрофии и дилатации правого предсердия и правого желудочка. Левые отделы сердца, как правило, не изменяются.
При перкуссии отмечается расширение границ сердца преимущественно вправо, а при больших дефектах— влево. В отдельных случаях описаны наличие сердечного горба (за счет увеличения правых отделов сердца), а также систолическое дрожание у левого края грудины.
Характерна аускультативная картина: над легочной артерией слева у грудины выслушивается систолический шум умеренной интенсивности, возникающий вследствие увеличенного кровотока через клапан легочной артерии. Тембр и интенсивность шума могут быть различными, интенсивность его возрастает при задержке дыхания на выдохе. Второй тон над легочной артерией усилен и раздвоен. Реже определяется диастолический шум над нижней частью грудины, связанный с относительным стенозом отверстия трехстворчатого клапана при увеличенном количестве крови, проходящей через него. После того, как возросшее легочное сосудистое сопротивление приводит к понижению величины сброса крови слева направо , интенсивность шумов снижается, появляется диастолический шум, вызванный недостаточностью клапана легочной артерии.
Диагностика. На ЭКГ электрическая ось сердца у больных со вторичным дефектом отклонена вправо, с первичным — влево. При каждом из дефектов обнаруживается различная степень перегрузки и гипертрофии правого желудочка и правого предсердия, выраженность которой зависит от величины давления в легочном стволе. Выявляются признаки частичной блокады правой ножки пучка Гиса (феномен rsR' в правых грудных отведениях), отражающей замедление активации зад-небазальной части межжелудочковой перегородки.
На фонокардиограмме регистрируется систолический шум с максимальной интенсивностью у левого края грудины, где прикрепляется
~ 285
Некоронарогенные болезни сердца
III ребро. Шум может занимать всю систолу, может носить равномерный, ромбовидный или убывающий характер. Иногда регистрируется и диастолический шум. Амплитуда колебания II тона усилена.
На рентгенограмме сердце увеличено в поперечнике, в косых проекциях определяется увеличение правых отделов сердца. Дуга легочной артерии выбухает, дуга аорты уменьшена, усилен сосудистый рисунок легких (за счет переполнения артериального русла). Корни легких расширены, характерна их пульсация.
Эхокардиография в настоящее время может служить методом верификации диагноза дефекта межпредсердной перегородки. Дефект можно непосредственно увидеть, он хорошо определяется при допплер-эхокардиографии. При эхокардиографическом исследовании выявляют следующие признаки:
увеличение полости правого предсердия и правого желудочка,
парадоксальное движение межжелудочковой перегородки,
гипердинамичное движение стенок левого предсердия,
признаки легочной гипертензии,
признаки расщепления митрального и трехстворчатого клапанов с проявлениями их недостаточности при первичном дефекте,
пролапс митрального клапана при вторичном дефекте,
шунтирование крови между предсердиями слева направо или спра ва налево.
Катетеризация полостей сердца позволяет выявить сброс крови на уровне предсердий. При дефекте межпредсердной перегородки выявляется повышение давления в полости правого предсердия, в правом желудочке и легочной артерии (см. рис. 21). Характерным для порока является проведение катетера из правого предсердия в левое и повышение насыщения крови кислородом в полости правого предсердия по сравнению с пробами крови, взятой у устья полых вен. Разница в 2 об. % и более (или 8- 10%) рассматривается как абсолютный признак шунтирования крови.
Дифференциальная диагностика. Вторичный дефект межпредсердной перегородки дифференцируют с небольшим стенозом устья легочной
286
Некоронарогенные болезни сердца
артерии, митральным стенозом, хроническим легочным сердцем (важное значение имеют пульмонологический анамнез и обследование).
Дифференциальную диагностику первичного дефекта проводят с недостаточностью митрального клапана по следующим критериям:
определение времени возникновения шума: появление шума в раннем детском возрасте — всегда убедительный признак врож денного порока;
при недостаточности митрального клапана максимум шума опре деляется в точке Боткина и на верхушке сердца, шум проводится хорошо по направлению клевой подмышечной впадине;
при недостаточности митрального клапана границы сердца преиму щественно расширены влево и вверх, что определяется при перкус сии и рентгенологически (митральная конфигурация), на ЭКГ вы являют признаки гипертрофии преимущественно левого желудочка;
при катетеризации в компенсированном состоянии давление в правом предсердии мало изменяется;
при введении контрастного вещества в левые отделы сердца не про исходит его сброса в правое предсердие;
на эхокардиограмме отсутствует патология со стороны митраль ного клапана.
Течение и прогноз. Вторичный дефект имеет благоприятное естественное течение в первые 20- 30 лет жизни, жалобы возникают после 40 лет, затем появляются аритмии, сердечная недостаточность, которая обусловлена выраженной легочной гипертензией. Причиной смерти без операции является правожелудочковая сердечная недостаточность, реже тромбоз легочной артерии, аритмии. При первичном дефекте течение менее благоприятное, раньше возникают жалобы и осложнения, основным отягощающим фактором является легочная ги-пертензия, прогноз хуже.
Лечение. Хирургическое лечение — единственный эффективный способ радикальной коррекции врожденных пороков сердца. Вследствие возможности увеличения шунта крови слева направо, появления фибрилляции предсердий и развития легочной гипертензии с возрас-
2 87
Некоронарогенные болезни сердца
том желательно выполнение хирургической коррекции порока до появления признаков ухудшения функции сердца. Показания к хирургическому лечению:
неэффективная медикаментозная терапия сердечной недостаточ ности,
значительный артериовенозный сброс,
отставание в физическом развитии,
• повышение давления в малом круге кровообращения. Противопоказаниями к операции являются:
1. Веноартериальный (справа налево) сброс, поскольку это признак выраженной гипертензии и часто необратимых изменений в малом кру ге кровообращения.
2. Выраженная левожелудочковая недостаточность.
Хирургическое лечение заключается в ушивании или пластике заплатой дефекта межпредсердной перегородки в условиях искусственного кровообращения. Мелкие дефекты зашивают, большие закрывают го-мотрансплантатами или протезами из пластмассовой губки. При первичном дефекте со значительной митральной недостаточностью дополнительно ушивают расщепленную створку или проводят протезирование митрального клапана. В результате операции улучшается состояние больного; уменьшаются одышка, сердцебиение, размеры сердца. Условием хороших результатов хирургического лечения служит своевременность операции, которую следует выполнять до 15- 16-летнего возраста, пока не возникли нарушения ритма, легочная гипертензия и дистрофические изменения миокарда вследствие длительных перегрузок.
Медикаментозная терапия включает симптоматические средства: антиаритмические препараты при фибрилляции предсердий и паро-ксизмальной суправентрикулярной тахикардии, лечение застойной сердечной недостаточности.
Синдром Лютомбаше — дефект межпредсердной перегородки в сочетании со стенозом левого атриовентрикулярного отверстия.
Патологаческая анатомия. Морфологически характеризуется наличием дефекта межпредсердной перегородки и врожденного или приобретенного
288
Некоронарогенные болезни сердца
сужения левого атриовентрикулярного отверстия. Дефект межпредсердной перегородки при этом чаще всего вторичный и локализуется в области овальной ямки, как правило небольшой. Морфологические изменения митрального клапана разнообразны и отражают все стадии приобретенного и врожденного митрального стеноза. Характерным является расширение легочной артерии, которая иногда вдвое превышает размер аорты.
Гемодинамика. Сброс крови из левого предсердия в правое происходит так же, как при изолированном дефекте межпредсердной перегородки, величина шунта увеличивается пропорционально возрастанию стенозирующего дефекта митрального отверстия. В то же время сужение левого атриовентрикулярного отверстия приводит к нарушению оттока крови из малого круга и гипертензии в системе малого круга. Таким образом, синдром Лютамбаше обусловливает более выраженные нарушения гемодинамики в малом круге, в результате чего возникают гипертрофия и расширение правого желудочка и предсердия.
Клиника и диагностика. Клиническая картина зависит от того, какой из анатомических компонентов порока превалирует. Наиболее часто отмечаются следующие симптомы:
бледность кожных покровов, часто акроцианоз,
резкая одышка, быстрая утомляемость,
частые приступы сердцебиений,
головокружение,
слабость,
в анамнезе частый бронхит,
прекардиальная и эпикардиальная пульсация,
границы сердечной тупости смещены вправо, сердце занимает сре динное положение,
во втором - четвертом межреберье слева определяется «кошачье мурлыканье», выслушивается грубый систолический шум,
над легочной артерией выслушивается систолический и диасто- лический шум (вследствие расширения легочной артерии).
На ЭКГ электрическая ось часто отклонена вправо, выражены признаки гипертрофии правых отделов сердца. Типичны высокие зубцы Р
,10
Некоронарогенные болезни сердца
в I и II стандартных отведениях, комплекс QRS уширен, часто двухфазный. Нередко выявляется мерцание предсердий.
На фонокардиограмме отмечаются элементы шума, обусловленного дефектом межпредсердной перегородки, а также пресистолический шум и раздвоение II тона, характерные для сужения левого атриовент-рикулярного отверстия.
На рентгенограмме — увеличенное шарообразное сердце, в передне-задней проекции выступают резко увеличенный ствол легочной артерии и ее основные ветви (усиленная пульсация, «пляска корней» при рентгеноскопии). Значительно расширено правое предсердие и гипертрофирован правый желудочек, усилен рисунок корней, определяется маленькая узкая дуга аорты.
При катетеризации сердца выявляется значительное повышение давления в правых отделах сердца и легочной артерии. Можно обнаружить повышение содержания кислорода в правом предсердии вследствие сброса крови слева направо.
Дифференциальную диагностику проводят с:
дефектом межпредсердной перегородки,
стенозом левого атриовентрикулярного отверстия ревматической этиологии,
сложным митральным пороком с преобладанием стеноза или не достаточности.
Лечение. Хирургическое лечение заключается в одномоментной коррекции — ликвидации дефекта межпредсердной перегородки и митральной комиссуротомии. Противопоказаниями к операции служат лишь тяжелая стадия легочной гипертензии и резко выраженная дистрофия миокарда, обусловливающая терминальную стадию нарушения кровообращения.
АНОМАЛИИ МЕЖЖЕЛУДО ЧКОВОЙ ПЕРЕГОРОДКИ
Дефект межжелудочковой перегородки — врожденный порок сердца, при котором имеется патологическое сообщение между правым и левым желудочками сердца. Порок встречается достаточно часто и выявляется в 15- 25% случаев всех врожденных пороков сердца.
Патологическая анатомия. Дефекты могут располагаться выше или ниже наджелудочкового гребня, последние могут быть расположены в
290
Некоронарогенные болезни сердца
мембранозной или мышечной части межжелудочковой перегородки (рис. 36). Дефект может по размеру варьировать от 1 до 30 мм и более, иметь различную форму: круглую, эллипсовидную, с мягкими или фиб-розно измененными краями. Небольшое низко расположенное изолированное отверстие в мышечной части межжелудочковой перегородки называют болезнью Толочинова — Роже. При пороке также находят гипертрофию миокарда и дилатацию полостей обоих желудочков, предсердий, расширение ствола легочной артерии, иногда значительное. Напротив дефекта в стенке правого желудочка и иногда на трехстворчатом клапане выявляют фиброзное утолщение как реакцию на травму от струи крови, бьющей через дефект.
Гемодинамика. Функциональные расстройства зависят прежде всего от размеров отверстия и от состояния легочного сосудистого русла. При небольших дефектах (до 10 мм) возникает значительный градиент давления в правом и левом желудочках, и во время систолы происходит незначительный артериовенозный сброс крови через дефект. Из-за низко-
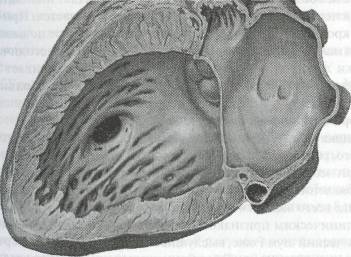
Рис. 36. Мышечный дефект межжелудочковой перегородки (по F. Netter, 1969, с изменениями) 10*
Некоронарогенные болезни сердца
го сопротивления крови в малом круге кровообращения давление в правом желудочке и легочных артериях либо повышается незначительно либо остается нормальным. В диастолу, в результате повышения конечного диастолического давления в правом желудочке, часть крови из его полости может возвращаться в левые отделы, вызывая объемную перегрузку левого предсердия и особенно левого желудочка.
Большие дефекты межжелудочковой перегородки не создают препятствия сбросу крови слева направо, который происходит как в систолу, так и в диастолу. Оба желудочка функционируют как единая насосная камера с двумя выходами, уравнивая давление в системном и легочном круге кровообращения. В этих случаях величина сброса слева направо обратно пропорциональна отношению легочного и системного сосудистого сопротивления. Если общелегочное сопротивление нормальное или повышено, но составляет менее половины от сопротивления в большом круге кровообращения, то происходит большой сброс крови, легочный кровоток в 2 раза и более превышает системный. Если общелегочное сопротивление составляет половину и больше общепериферического, то объем сброса уменьшается. При большом сбросе крови слева направо наблюдается значительное повышение давления в малом круге кровообращения, объемные и систолические перегрузки левого и правого желудочков, что обусловливает развитие выраженной декомпенсации кровообращения. У этих больных очень рано наблюдается развитие структурных изменений в легких и развитие вторичной легочной гипертензии.
Клиника и диагностика. Клиническая картина зависит от возраста больного, размеров дефекта, величины сосудистого сопротивления легких. При небольших дефектах (болезнь Толочинова— Роже) клинические проявления порока отсутствуют, одышка при физическом напряжении чаще всего является первым проявлением декомпенсации. Основным клиническим признаком порока является характерный громкий систолический шум Роже, выслушиваемый у третьего- четвертого меж-реберья слева от грудины. В большинстве случаев ЭКГ в пределах физиологической нормы, на рентгенограмме — сердце нормальных размеров.
292
Некоронарогенные болезни сердца
При дефектах больших размеров (диаметром более 10 мм или более по -вины диаметра устья аорты) клиническая картина имеет ряд особенностей:
жалобы на одышку по типу тахипноэ с участием вспомогательных мышц, ощущение сердцебиения, боль в области сердца,
нередко возникает упорный кашель, усиливающийся при перемене положения тела,
частая пневмония, трудно поддающаяся лечению,
парастернальный сердечный горб, иногда значительных размеров («грудь Девиса»),
сердечный толчок разлитой, значительно усилен,
при пальпации грудной клетки часто определяется систолическое дрожание в четвертом межреберье слева и в области мечевидного отростка,
аускультативно определяется связанный с I тоном грубый систо лический шум слева у грудины у места прикрепления III и IV реб ра, шум проводится к верхушке сердца, в ряде случаев отчетливо выслушивается на спине в межлопаточном пространстве, не про водится на сонные артерии, характерна его равномерная интен сивность в течение всей систолы,
I тон усилен над верхушкой, II тон резко акцентирован и расщеплен над легочной артерией.
На ЭКГ выявляются признаки комбинированной гипертрофии обоих желудочков и предсердий, электрическая ось отклонена вправо.
На фонокардиограмме регистрируется высокочастотный систолический шум с максимальной интенсивностью у левого края грудины у III-1У ребра. Шум занимает всю систолу и имеет вид ленты. Амплитудные характеристики тонов и их соотношение сохраняются. При гипертензии в системе легочной артерии амплитуда колебаний II тона увеличена, определяется диастолический шум относительной недостаточности клапана легочной артерии.
На рентгенограмме усилен легочной рисунок за счет переполнения артериального русла. При выраженной легочной гипертензии усилены прикорневые зоны, а сосудистый рисунок периферических отделов лег-
Некоронарогенные болезни сердца
ких выглядит «обедненным». Сердце значительно увеличено за счет обоих желудочков и предсердий. Дуга легочного ствола выбухает по левому контуру, при рентгеноскопии отмечается усиление ее пульсации.
Эхокардиографическое исследование позволяет верифицировать диагноз — прямо определить размеры и расположение дефекта, наличие и направление сброса крови. На эхокардиограмме можно выявить:
увеличение размеров левого предсердия, левого желудочка,
гиперкинез стенок левого желудочка,
увеличение правого желудочка, правого предсердия,
изменение движения створок клапана легочной артерии, что ука зывает на повышение давления в малом круге кровообращения,
визуализируется дефект перегородки (более 10 мм; рис. 37),
турбулентный поток через перегородку слева направо.
Рис. 37. ЭхоКГ у больного с дефектом межжелудочковой перегородки в области верхушки (В-режим)
При катетеризации правых отделов сердца отмечается значительное повышение давления в правом желудочке и легочной артерии, а так-
Некоронарогенные болезни сердца
же повышение насыщения крови кислородом, начинающееся на уровне правого желудочка и увеличивающееся в легочном стволе.
Ангиокардиография позволяет судить о локализации дефекта, его размерах, а также исключить сопутствующую патологию.
Дифференциальную диагностику проводят с:
недостаточностью митрального клапана,
дефектом межпредсердной перегородки,
открытым артериальным протоком,
стенозом устья аорты и легочной артерии,
комплексом Эйзенменгера,
тетрадой (триадой) Фалло.
Течение. Спонтанное закрытие дефекта происходит в 15-60% случаев. Такие больные должны находиться на диспансерном наблюдении, так как у них в дальнейшем могут возникать различные осложнения — поражение проводящей системы сердца, недостаточность трехстворчатого клапана, мерцание предсердий.
Лечение. При появлении признаков сердечной недостаточности необходима дигитализация, однако при консервативном ведении больных прогноз в каждом случае определить невозможно.
Абсолютные показания к операции:
критическое состояние или недостаточность кровообращения, не поддающаяся консервативной терапии,
подозрение на развивающиеся необратимые изменения в сосудах легких.
Относительные показания:
большой дефект с признаками значительного сброса крови,
частые респираторные заболевания,
отставание в физическом развитии.
Хирургическое лечение проводят в условиях искусственного кровообращения. Дефект закрывают с помощью лоскута из пластмассовой губки.
Хирургическое лечение противопоказано, если систолическое давление в легочной артерии равно системному и артериовенозный сброс крови составляет менее 40% от минутного объема малого круга кровообращения и имеется шунт справа налево.
295
Некоронарогенные болезни сердца
Комплекс Эйзенменгера — высокий дефект межжелудочковой перегородки, смещение аорты вправо и отхождение ее одновременно от обоих желудочков сердца («сидящая верхом аорта»), расширение легочной артерии. При этом пороке происходит сброс крови из левого желудочка в правый (через дефект межжелудочковой перегородки) и выброс крови из правого желудочка одновременно в аорту и легочную артерию.
Клиника и диагностика. Клиническая картина во многом сходна с дефектом межжелудочковой перегородки, однако более отчетливо проявляются нарушения гемодинамики.
Наиболее частыми клиническими симптомами являются:
одышка,
сердцебиение при физической нагрузке,
синюшность кожных покровов вследствие смешивания артериаль ной и венозной крови,
кровохарканье,
характерное систолическое дрожание на уровне третьего межре- берья слева от грудины.
Аускультативно и на фонокардиограмме слева у грудины у места прикрепления III- IV ребра, а также в проекции аорты выслушивается грубый систолический шум. Диастолический шум обусловлен аортальной недостаточностью.
На ЭКГ обычно ось сердца не отклонена, нередко наблюдается внут-рижелудочковая блокада.
На рентгенограмме в переднезадней проекции резко выступает дуга легочной артерии. Сосудистый пучок усилен, корни легких сильно пульсируют («пляска корней»). Размеры сердца увеличены за счет обоихжелудочков.
При катетеризации сердца отмечается повышение давления в правом желудочке и легочной артерии. Насыщение венозной крови кислородом может быть равномерно снижено в правых отделах сердца и легочной артерии или незначительно повышено в правом желудочке. При введении контрастного вещества в полость левого желудочка выявляется его переход в полость правого желудочка во время систолы и дальнейшее одновременное поступление в аорту и легочную артерию.
2 96
Некоронарогенные болезни сердца
Дифференциальную диагностику проводят с:
недостаточностью митрального клапана,
изолированным дефектом межжелудочковой и межпредсердной перегородки,
• стенозом устья легочной артерии и тетрадой Фалло, болезнью Айерсы.
Больные могут доживать до среднего возраста. К осложнениям комплекса Эйзенменгера относятся легочные кровотечения и эмболии, обусловленные аневризматическими расширениями легочных артерий в их более мелких ответвлениях.
Лечение. Операция наложения анастомоза противопоказана, так как повышенное давление в системе легочной артерии сделало бы невозможным правильное функционирование искусственного протока. Медикаментозное лечение симптоматическое. Оно включает лечение сердечной недостаточности, назначение антикоагулянтов для предотвращения тромбоза легочной артерии и кровопускания при выраженной полицитемии.
ИЗОЛИРОВАННЫЙ СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ
Изолированный стеноз легочной артерии является довольно частым (9% всех врожденных пороков сердца) пороком сердца, характеризуется наличием препятствия на пути поступления крови на уровне клапана легочного ствола.
Патологическая анатомия. Морфологически порок неоднороден, обструкция выбросу крови из правого желудочка может локализоваться на надклапанном, клапанном и/или подклапанном уровнях, выделяют несколько его форм:
клапанный стеноз легочной артерии — наиболее частая форма, порок образуется в результате сращения створок по комиссурам, и клапан получает вид диафрагмы с отверстием округлой или слег ка овальной формы диаметром от 1 до 10 мм и более (рис. 38);
инфундибулярный (подклапанный) стеноз образуется за счет фиброз- но-мышечной полосы у места соединения полости правого желудочка и артериального конуса или за счет гипертрофированных мышц, фор мирующих суженный выход из правого желудочка и располагающих ся под клапанами легочной артерии или ниже, в выводном тракте;
297
Некоронарогенные
болезни сердца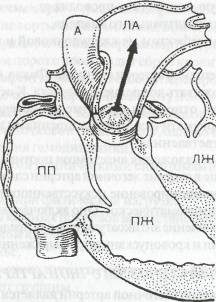
•наиболее редкая форма — сужение просвета легочной артерии, обусловленное неравномерным делением артериального ствола.
Морфологически определяется концентрическая гипертрофия мышц выходного отдела, нарушается структура эндокарда: он утолщается и в выходном отделе нередко отмечается формирование выраженного фиброза. В стенке легочной артерии происходят дегенеративные изменения, она истончается, возникает характерное для клапанного стеноза постстенотическое расширение легочной артерии, которое нередко распространяется и на левую ветвь. При выраженном стенозе миокард плотный из-за диффузного кардиосклероза. Трехстворчатый клапан часто имеет признаки дисплазии.
Гемодинамика. Препятствие оттоку крови создает перегрузку правого желудочка, систолическое давление в нем значительно возрастает
298
Некоронарогенные болезни сердца
(по 200 мм рт. ст. и более), в результате чего образуется систолический градиент давления между правым желудочком и легочной артерией, возникает гипертрофия правого желудочка. Систолическое давление в легочной артерии в большинстве случаев в пределах нормы или слегка понижено. По мере развития гипертрофии миокарда он становится более ригидным и менее растяжимым, возрастает диастолическое давление в правом желудочке, что ведет к повышению давления в правом предсердии, его гипертрофии и дилатации. Степень стеноза с возрастом повышается, так как измененный поток крови через суженное отверстие усугубляет клапанную деформацию.
Клиника и диагностика. Клинические признаки целиком зависят от степени стеноза, наиболее часто выявляются:
физическое недоразвитие,
жалобы на выраженную одышку, особенно после физического на пряжения в связи с недостаточной артериализацией легких, боль в сердце, перебои в работе сердца, головокружение, обмороки,
наличие сердечного горба,
усиление сердечного толчка,
систолическое дрожание передней части грудной стенки во вто ром - третьем межреберье слева от грудины,
перкуторно расширение границ сердца вправо,
интенсивный грубый систолический шум над легочной артерией, который хорошо проводится к верхней части левой половины груд ной клетки и на область спины — слева у IV и V грудных позвон ков, усиливается на вдохе,
II тон над легочной артерией при клапанном и подклапанном (ин- фундибулярном) стенозе ослаблен или даже отсутствует, при над- клапанном стенозе может быть усилен.
На ЭКГ электрическая ось отклонена вправо. Часто определяются признаки гипертрофии и перегрузки правого желудочка и правого предсердия, которые коррелируют со степенью стеноза. Смещение интервала S— Т вниз и отрицательный зубец Т в правых грудных отведениях свидетельствуют о крайней степени перегрузки.
~299
Некоронарогенные болезни сердца
При фонокардиографии в точке легочной артерии регистрируется высокочастотный систолический шум ромбовидной формы, который занимает почти всю систолу, пик шума определяется тем позже, чем выше степень стеноза. Осцилляции II тона уменьшены, при надкла-панном стенозе увеличены. Стеноз выражен тем значительнее, чем больше интервал между аортальным и легочным компонентом II тона, который превышает 0,1 с только при тяжелых стенозах.
На рентгенограмме в переднезаднем положении выявляется расширение контура правого желудочка. Легочная артерия при подклапан-ном поражении уменьшена, при надклапанном сужении — расширена с выступающей дугой. Характерно различие между пульсирующим основным стволом легочной артерии и неподвижными легочными артериями среднего калибра в области корней легких. Аорта часто бывает недоразвита, левый желудочек небольших размеров. Легкие повышенной прозрачности вследствие сниженного кровоснабжения.
Эхокардиографическое исследование позволяет выявить порок и детализировать его анатомическое строение, хотя иногда могут возникать затруднения с визуализацией клапана легочной артерии. Выявляется утолщение створок клапана с неполным открытием их во время систолы, уменьшением отверстия из-за сращения створок по комис-сурам, а также гипоплазия клапанного кольца. С помощью допплеров-ского исследования определяется турбулентный систолический поток в легочном стволе, можно рассчитать градиент давления в месте препятствия между правым желудочком и стволом легочной артерии.
Катетеризация является верифицирующим методом диагностики в неясных случаях: патогномоничным признаком стеноза легочной артерии служит градиент систолического давления между правым желудочком и легочной артерией. Давление в полостях сердца характерно изменено: в правом желудочке оно повышается до 100- 200 мм рт. ст. и выше, давление в легочной артерии остается нормальным или несколько сниженным, при выраженном стенозе это снижение значительно (менее 8 мм рт. ст.). По характеру изменения давления от легочной артерии к правому желудочку можно судить о локализации стеноза, что важно для выбора тактики хирурги
Некоронарогенные болезни сердца
гцческого лечения: при клапанном стенозе (благоприятном для операции) перепад давления происходит резко, в момент прохождения клапана может регистрироваться отрицательное давление — эффект Вентури; при инфун-дибулярном (подклапанном) стенозе давление изменяется более постепенно в полости левого желудочка давление не изменено.
Прогноз зависит от степени стеноза и выраженности клинических проявлений. При незначительном стенозе легочной артерии больные доживают до старости. При более выраженном стенозе и прогрессиро-вании заболевания может развиваться недостаточность правого желудочка, которая является основной причиной внезапной смерти в молодом возрасте. Частыми осложнениями порока являются туберкулез легких и инфекционный эндокардит.
Дифференциальную диагностику следует проводить с:
дефектом межпредсердной перегородки,
дефектом межжелудочковой перегородки,
комплексом Эйзенменгера,
открытым артериальным протоком,
тетрадой Фалл о.
Лечение в основном хирургическое, которое является единственным эффективным методом.
Показания к хирургическом лечению:
выраженная клиническая картина порока,
градиент давления между правым желудочком и легочной артери ей свыше 40 мм рт. ст.
Хирургическое лечение противопоказано при выраженной право-желудочковой недостаточности.
Для лечения порока разработано несколько видов операций:
• «закрытые» операции типа легочной вальвулотомии, когда рассе каются сросшиеся комиссуры. При инфундибулярном стенозе иссека ют избыточные ткани в области выходного отдела правого желудочка в условиях искусственного кровообращения;
•транслюминальная чрескожная баллонная вальвулопластика. В большинстве случаев возникает незначительная недостаточность клапана легочной артерии, которая не имеет гемодинамического значения.
Некоронарогенные
болезни сердца
Летальность после хирургического устранения порока не превышает 3%, однако она резко увеличивается при выраженной кардиомегалии обусловленной гипертрофией и дилатацией правых отделов сердца, то есть когда имеется поражение сократительного миокарда. Отдаленные результаты лечения хорошие и находятся в прямой зависимости от возраста больного, в котором сделана операция, и исходной тяжести стеноза.
ТЕТРАДА ФАЛЛО
Тетрада Фалло относится к наиболее распространенным «синим» порокам сердца, частота его составляет в старшем возрасте 12- 14% всех врожденных пороков сердца.
В 1888 г. E.-L.A. Fallot впервые описал этот порок как самостоятельную нозологическую форму и дал его анатомическую характеристику.
Патологическая анатомия. Основу порока составляет недоразвитие выходного отдела правого желудочка и смещение конусной перегородки кпереди и влево, что обусловливает стеноз выходного отдела правого желудочка, как правило, с нарушением развития фиброзного кольца легочного ствола, клапанного аппарата и очень часто ствола и ветвей (рис. 39). Нередко наблюдается двухстворчатый клапан легочной артерии.
В комплекс тетрады Фалло входят четыре аномалии:
высокий дефект межжелудочковой перегородки,
декстрапозиция аорты (одновременное отхождение аорты от пра вого и левого желудочков сердца),
стеноз или атрезия легочной артерии,
гипертрофия правого желудочка.
Характерно развитие коллатерального кровообращения в сосудах малого круга кровообращения, изменение сосудов легких, которые претерпевают значительную перестройку: некоторые сосуды склерозируют-ся, облитерируются, в просвете иногда образуются многоствольные сосуды. Отмечают наличие тромбов в системе мелких разветвлений легочной артерии, полную окклюзию ряда сосудов легких с их реканализацией.
Гемодинамика. Нарушение гемодинамики определяется выраженностью стеноза легочной артерии и дефекта межжелудочковой перегородки. Сужение легочной артерии приводит к перегрузке правого желудочка
302
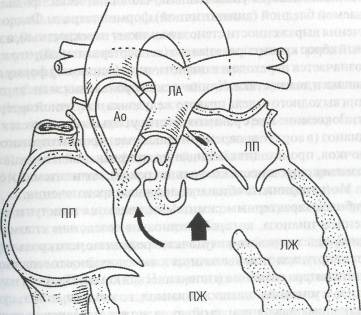
Рис. 39. Схема тетрады Фалло (no H.A. Белоконь, В.П. Подзолкову, 1991, с изменениями)
давлением, кроме того, в большом круге кровообращения увеличен минутный объем крови, так как кровь в аорту поступает из обоих желудочков. Повышенный возврат крови к правому желудочку вызывает одновременно и перегрузку объемом. Нарушения гемодинамики приводят к выраженной гипертрофии правого желудочка. Сброс крови из левого желудочка в правый не имеет большого значения вследствие значительного увеличения давления в правом желудочке, поэтому градиент давления между обоими желудочками сердца оказывается незначительным.
В случаях умеренного стеноза легочной артерии, когда сопротивление выбросу крови в легкие ниже, чем в аорту, сброс крови через дефект
303
Некоронарогенные болезни сердца
межжелудочковой перегородки происходит слева направо, и легочный кровоток оказывается увеличенным, что клинически проявляется так называемой бледной (ацианотичной) формой тетрады Фалло. По мере увеличения выраженности стеноза возникает перекрестный, а затем стабильный сброс крови справа налево (веноартериальный), что клинически обозначается переходом в цианотичную («синюю») форму порока.
Клиника и диагностика. Клинические проявления зависят от степени сужения выходного отдела правого желудочка и легочной артерии и степени гипоксемии. Уже с раннего детства у больных отмечается диффузный цианоз (в аорту одновременно поступает кровь из правого и левого желудочков, происходит смешивание артериальной и венозной крови, что вызывает синюшность кожных покровов), полицитемия и сгущение крови. Могут возникать обильные легочные кровотечения.
Наиболее характерным симптомом являются приступы одышки с появлением цианоза, которые возникают вследствие спазма мышц в выходном отделе правого желудочка, в результате чего кровь из него поступает в аорту, при этом увеличивается кислородное голодание и может наступить потеря сознания (гипоксическая кома). Приступ начинается внезапно, с усиления одышки, цианоза, возможны апноэ, судороги с последующим появлением гемипареза, может закончиться летально.
Больные не в состоянии переносить физическую нагрузку, так как во время нее увеличивается сброс венозной крови, усиливается гипок-семия, что ведет к усугублению гипоксии тканей. Типичны одышка при небольшом напряжении, резкая слабость после нагрузки, головокружения, тахикардия, усиление цианоза.
Наиболее частыми клиническими симптомами являются:
изменение формы ногтей («часовые стекла»),
деформация пальцев в виде барабанных палочек (как реакция на длительную гипоксемию),
отставание в физическом развитии,
•дети предпочитают положение «на корточках», при котором создаются особенно благоприятные условия для кровообращения в легких (уменьшается объем венозного сброса крови в аорту),
304
Некоронарогенные болезни сердца
судорожный синдром вследствие гипоксии мозга,
видимые слизистые оболочки и кожные покровы цианотичны,
артериальное давление обычно снижено,
пульсовое давление уменьшено,
перкуторно незначительное расширение правых границ сердца,
характерные аускультативные признаки:
грубый «сухой» систолический шум во втором-третьем межре- берье слева у грудины,
систолическое дрожание во втором-третьем межреберье, вы званное стенозом устья легочной артерии,
II тон над легочной артерией ослаблен.
На ЭКГ выявляется значительное отклонение электрической оси вправо, определяются признаки выраженной гипертрофии правого желудочка и правого предсердия. Может регистрироваться нарушение проводимости по правой ножке пучка Гиса.
На фонокардиограмме выявляется шум ромбовидной формы во втором-третьем межреберье слева у грудины, как правило, занимает всю систолу и убывает к ее концу, II тон раздвоен. Резко выраженный щелчок закрытия аортального клапана обусловливает значительное колебание амплитуды II тона и очень слабо выраженный, короткий по амплитуде второй «щелчок», передающийся с устья легочной артерии.
На рентгенограмме в переднезадней проекции в большинстве случаев отмечается нерезкое выпячивание нижней части правого контура за счет гипертрофии правого желудочка. Аорта чаще смещена вправо, пищевод отклонен влево. В общем силуэт сердца кажется маленьким, но верхушка притуплена и приподнята над диафрагмой — форма сердца напоминает деревянный башмак. На левом контуре отсутствует дуга легочной артерии, поэтому контур в этом месте вогнут. Аортальный «клюв» не выделяется вследствие декстрапозиции аорты. Легочные поля повышенной прозрачности, в более поздних стадиях может быть усиление рисунка корней легких вследствие развившихся коллатералей.
При эхокардиографическом исследовании хорошо выявляются все признаки порока, возможно непосредственное определение величины
305
Некоронарогенные болезни сердца
смещения аорты, дефекта межжелудочковой перегородки, степени легочного стеноза и гипертрофии правого желудочка. Наиболее характерными эхокардиографическими признаками являются:
разрыв между межжелудочковой перегородкой и передней стен кой аорты,
локализация аорты над межжелудочковой перегородкой,
расширение устья аорты,
гипертрофия правого желудочка,
клапанный и субклапанный стеноз легочной артерии,
гипоплазия кольца клапана легочной артерии, легочного ствола и проксимальных отделов легочных артерий,
заброс контрастного вещества из правого желудочка в выходной отдел левого желудочка и аорту,
при до гитлеровском исследовании турбулентный систолический по ток в правый желудочек (шунт слева направо), возможен турбулент ный поток в выходной отдел левого желудочка (шунт справа налево),
•дополнительный турбулентный диастолический поток в случае функционирующего аортолегочного анастомоза в легочном стволе.
• градиент давления между правым желудочком и легочной артерией. Катетеризация сердца и ангиокардиография являются наиболее
информативными методами диагностики тетрады Фалло. При катетеризации полостей обнаруживается значительное повышение давления в правом желудочке, равное системному градиенту давления между правым желудочком и легочной артерией. Характерным гемодинами-ческим признаком порока является одинаковое систолическое давление в правом желудочке и аорте, куда нередко удается провести катетер через дефект межжелудочковой перегородки. Давление в правом предсердии чаще нормальное, в легочной артерии умеренно снижено. При введении контрастного вещества в полость правого желудочка отмечается одновременное его поступление в легочную артерию и аорту. Определяется также дефект наполнения в инфундибулярной части правого желудочка или клапана легочной артерии, что позволяет определить степень ее стеноза.
ж
Некоронарогенные болезни сердца
Дифференциальную диагностику проводят с:
комплексом Эйзенменгера,
стенозом легочной артерии,
дефектом межпредсердной перегородки,
транспозицией легочной артерии,
незаращением артериального протока.
Течение и прогноз определяются степенью легочного стеноза. Средняя продолжительность жизни неоперированных больных около 12 лет, хотя у отдельных больных она может превышать 40 лет. Не менее 25% больных, не имеющих цианоза в первые недели жизни, приобретают синюшный цвет кожи спустя недели, месяцы или годы в связи с увеличением степени легочного стеноза. Прогрессирование гипоксемии, цианоза и полицитемии вызвано не только увеличением степени легочного стеноза, но также свидетельствует о нарастающем тромбозе легочных артериол и артерий с последующей постепенной редукцией легочного кровотока. Если больной достигает зрелого возраста, то в связи с полицитемией появляется опасность развития тромбозов сосудов головного мозга. Частым осложнением является присоединение инфекционного эндокардита.
Лечение. Консервативное лечение неэффективно. Хирургическое лечение показано всем больным с тетрадой Фалло и может быть радикальным или паллиативным. Радикальная коррекция порока включает устранение легочного стеноза и закрытие дефекта межжелудочковой перегородки в уело-виях искусственного кровообращения. При тяжелых формах цианотичес-кие приступы, высокий уровень гемоглобина (более 200 г/л), быстро ухудшающееся состояние больного может быть показанием к проведению паллиативной операции — наложении аортолегочных анастомозов с целью увеличения легочного кровотока и уменьшения гипоксии. Эти операции позволяют пациентам дожить до 5- 6-летнего возраста, когда возможно проведение радикальной коррекции порока с меньшей степенью риска.
Отдаленные результаты радикального лечения неосложненных форм тетрады Фалло, как правило, хорошие. Ухудшение состояния в отдаленные сроки может быть обусловлено оставшимся в той или иной степени стенозом легочной артерии, легочной недостаточностью, река-
Ш
Некоронарогенные
болезни сердца
нализацией межжелудочковой перегородки, нарушениями ритма сердца. Последние обычно обусловлены травмированием проводящих путей во время операции, остаточным высоким давлением в правом желудочке, выраженной кардиомегалией из-за реканализации межжелудочковой перегородки или развития аневризмы правого желудочка Именно аритмии являются причиной внезапной смерти больных в различные сроки после операции.
ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК
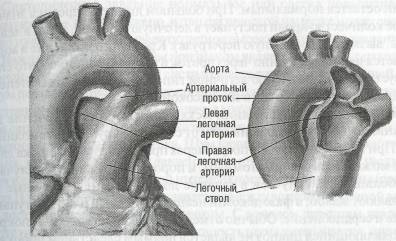
Открытый артериальный проток (ductus arteriosus, боталлов проток), соединяющий аорту и легочную артерию, — необходимая анатомическая структура в системе кровообращения плода, обеспечивающая эмбриональный тип кровообращения, переводя кровь из правого желудочка и легочной артерии в аорту. После рождения, с появлением легочного дыхания, проток облитерируется и превращается в артериальную связку. В норме процесс анатомического закрытия протока продолжается не более 2- 8 нед. Незаращение протока приводит к аномалии кровообращения. Порок был известен еще Галену во II веке, но первое описание принадлежит G. Aranzio (1564). Название порок получил по имени итальянского врача L. Botallo, описавшего клинический диагноз открытого артериального протока в 1849 г. У женщин порок обнаруживается чаще, чем у мужчин (3:1).
Патологическая анатомия. Артериальный проток располагается в верхнем отделе переднего средостения, отходит от дуги аорты напротив левой подключичной артерии и идет в косом направлении кпереди и вниз, впадая в бифуркацию легочного ствола и частично в левую легочную артерию (рис. 40). Проток имеет форму цилиндра или усеченного конуса длиной 10- 25 мм и шириной до 20 мм, спереди покрыт листком париетальной плевры, улегочного конца— перикардом. Впереди протока проходят левый блуждающий и диафрагмальный нервы. В зависимости от формы протока существуют различные анатомические его типы: цилиндрический, воронкообразный, окончатый, аневризматический. При длительном существовании протока возникает его кальциноз, захватывающий и аорту. Ствол и ветви легочной артерии расширены. В мелких легочных артериях и артериолах по мере развития легочной гипертензии
Рис.40. Открытый артериальный проток (по F. Netter, 1969, с изменениями)
происходят характерные морфологические изменения — мышечно-фиб-розное перерождение стенок и уменьшение их просвета.
Гемодинамика. В период внутриутробного развития основное количество крови у плода из правого желудочка и легочного ствола поступает через артериальный проток в аорту. С первым вдохом легочное сопротивление снижается и поднимается давление в аорте, что способствует возникновению обратного сброса. При незаращении артериального протока вследствие разности давления между аортой и легочной артерией происходит сброс оксигенированной крови в легочную артерию и далее в легкие, затем через сосуды малого круга кровообращения она возвращается обратно в левую половину сердца и аорту, то есть увеличивается кровоток в малом круге кровообращения и гипертензия в системе легочной артерии. Кровенаполнение левого предсердия и левого желудочка увеличено. Величина артериовенозного сброса крови (клиническая тяжесть течения порока) зависит от диаметра протока, разницы показателей давления между аортой и легочной артерией и соотношения сосудистого сопротивления в малом и большом круге кровообращения. При малых размерах протока объем шунта небольшой и давление в легочной
309
Некоронарогенные болезни сердца
артерии остается нормальным. При большом диаметре протока значительное количество крови поступает в легочную артерию, затем в левые отделы, вызывая их объемную перегрузку. Кроме того, давление в аорте передается непосредственно через проток в легочную артерию, что способствует раннему развитию легочной гипертензии, при этом степень последней может быть достаточно высокой.
Клиника и диагностика. Клиническая симптоматика и течение заболевания варьируют в зависимости от степени нарушения гемодинамики. При небольших и средних размерах протока течение порока длительно может быть бессимптомным, и порок обнаруживается случайно. В большинстве случаев в течение долгого времени больные не предъявляют жалоб; в фазе декомпенсации на первый план выступают одышка и сердцебиение. Обычно отмечается бледность кожных покровов. Появляющийся цианоз не является прямым следствием порока, а возникает только при значительном повышении давления в легочной артерии, обусловленном застоем в легких. Позднему цианозу, как правило, предшествует цианоз при нагрузке (увеличение потребления кислорода периферическими тканями). При большей выраженности шунтов у больных обнаруживаются следующие симптомы:
снижение толерантности к физической нагрузке,
быстрая утомляемость, одышка и сердцебиение при физической нагрузке,
отставание в физическом развитии,
при пальпации усиление верхушечного толчка,
пульсация в эпигастральной области за счет правого желудочка,
парастернальный сердечный горб,
пульс быстрый, высокий,
усиление II тона над легочной артерией,
«пляска каротид» при большом диаметре артериального протока,
сердечная недостаточность лево-правожелудочковая:
стойкая тахикардия,
тахипноэ,
увеличение печени и селезенки.
310
Некоронарогенные болезни сердца
Систолическое давление нормальное или слегка повышено, диа-столическое — резко снижено, и при физической нагрузке может снижаться до нуля, что обусловливает типичное высокое пульсовое давление.
Важным диагностическим признаком является шум над легочной артерией — грубый протяжный систолодиастолический «машинный шум», «шум поезда в тоннеле». Шум сопровождается систолодиастолическим или систолическим дрожанием («кошачье мурлыканье») в проекции основания сердца. Иногда этот шум оказывается единственным признаком открытого артериального протока. Шум начинается непосредственно после I тона, по мере повышения давления в аорте громкость шума увеличивается и достигает максимальной интенсивности в конце систолы (совпадает со II тоном), когда градиент давления между аортой и легочной артерией достигает максимальной величины. С началом диастолы давление в аорте начинаетснижаться, интенсивность шума уменьшается, шум оканчивается в середине или во второй половине диастолы. Систолический компонент шума всегда длительнее и громче диастолического, с развитием легочной гипертензии он становится короче и может исчезнуть полностью.
Следует помнить, что диастолический шум возникает, когда часть крови во время диастолы возвращается из легочной артерии через проток в аорту, с развитием легочной гипертензии диастолический компонент шума уменьшается, а затем вовсе исчезает. При выравнивании давления в большом и малом круге кровообращения, когда давление крови в легочной артерии становится выше, чем в аорте, направление кровотока через шунт изменяется, и порок становится практически «афоничным». ЭКГ при незначительной выраженности порока может быть без патологии. Обнаруживаемые изменения отражают тип и величину перегрузки сердца в зависимости от стадии нарушения гемодинамики. При выраженном пороке выявляется отклонение электрической оси вправо (при выраженной легочной гипертензии) или влево, признаки гипертрофии обоих желудочков, у некоторых больных регистрируется неполная блокада левой ножки пучка Гиса.
На фонокардиограмме в типичных случаях над легочной артерией определяется ромбовидной формы систолодиастолический шум. На
577
Некоронарогенные болезни сердца
верхушке фиксируется систолический шум ромбовидной формы с пиком в середине систолы — шум относительной митральной недостаточности — и реже короткий мезодиастолический шум ромбовидной или веретенообразной формы, средней или малой амплитуды — шум относительного митрального стеноза. Во время вдоха систолический шум ослабевает или исчезает.
При рентгенологическом исследовании отмечается усиление сосудистого рисунка, соответствующее величине артериовенозного сброса крови, расширение или выбухание ствола легочной артерии с увеличением диаметра долевых и сегментарных сосудов легкого (кардиотора-кальный индекс составляет 55- 60%) за счет вначале левого, а затем обоих желудочков и левого предсердия. С возрастом отмечается расширение восходящей части аорты. При отсутствии легочной гипертензии изменения на рентгенограмме могут отсутствовать.
На эхокардиограмме специфических признаков нет, однако характерно увеличение полости левого желудочка и изменение отношения размера левого предсердия к диаметру аорты (в норме размер левого предсердия равен диаметру аорты или несколько меньше его). При незара-щении артериального протока отношение этих параметров может составить 1:2 и более. Как проявление объемной перегрузки левого желудочка отмечено увеличение скорости движения передней створки митрального клапана в период диастолы. Довольно часто удается визуализировать проток и определить ток крови через него при проведении допплеровского исследования. При контрастной эхокардиографии определяется заброс контрастного вещества из легочной артерии в аорту
При катетеризации правых отделов сердца выявляется повышение давления в правом желудочке (около 45 мм рт. ст.) и в легочной артерии (до 100 мм рт. ст). При введении контрастного вещества в полость желудочка определяют его дальнейшее поступление не только в аорту, но и в систему легочной артерии. Наиболее достоверным признаком является проведение катетера из легочной артерии в аорту, когда он описывает своеобразную характерную кривую. Во время удаления катетера регистрируется кривая аортального, затем легочного давления.
Некоронарогенные болезни сердца
Открытый артериальный проток даже небольших размеров ведет к преждевременной смерти, что обусловлено снижением компенсаторных возможностей миокарда и сосудов малого круга кровообращения, присоединением различных осложнений (пневмония, легочная гипер-тензия, бактериальный эндартериит, сердечная недостаточность, разрыв аневризмы и др.) чаще в возрасте после 40 лет. При большом диаметре протока развивается типичная картина с цианозом и одышкой. При неосложненном течении средняя продолжительность жизни — 50-60 лет, хотя описаны единичные случаи, когда больные доживали до 70- 79 лет (диаметр протока у них не превышал 3 мм).
Дифференциальную диагностику проводят с:
стенозом устья легочной артерии,
дефектом межжелудочковой перегородки,
дефектом межпредсердной перегородки,
комплексом Эйзенменгера,
триадой Фалло.
Лечение. Показаниякхирургическомулечению зависят отразмеров протока, степени легочной гипертензии и клинической картины сердечной декомпенсации. Хирургическое лечение порока хорошо разработано. Операция заключается в прошивании или перевязке открытого артериального протока. В настоящее время большинство хирургов используют метод перевязки двойной лигатурой. Метод прост, сравнительно безопасен и дает надежные результаты. Отдаленные результаты хирургического лечения показывают, что своевременная операция позволяет добиться полного выздоровления. У больных с выраженной легочной гиттертензией результат операции зависит от исходного состояния и обратимости структурных и функциональных изменений легочных сосудов и миокарда.
Наиболее сложным является вопрос об операции у больных с высокой легочной гипертензией, так как известно, что у них проток часто склерозирован, попытки его перевязки могут привести к тяжелейшему кровотечению вследствие разрыва протока, прорезывания лигату-ры и т. д. Абсолютно противопоказано хирургическое лечение больным с праволевым сбросом крови.
313
Некоронарогенные болезни сердца КОАРКТАЦИЯ АОРТЫ
Порок представляет собой врожденное сегментарное сужение аорты, располагающееся в области ее перешейка, и является одним из са-мыхчастых — до 15% всех врожденных пороков сердца, у мужчин встречается в 2- 2,5 раза чаще, чем у женщин. Первое описание порока принадлежит J. Meckel (1750), термин предложен Mercier (1838).
Патологическая анатомия. Коарктация чаще локализуется в области дуги аорты дистальнее места отхождения левой подключичной артерии вблизи от артериального протока или соответствующей ему связки.
По анатомическим особенностям выделяются три варианта порока:
изолированная коарктация аорты;
коарктация в сочетании с открытым артериальным протоком (рис. 41):
• постдуктальная (расположенная ниже отхождения открытого артериального протока),
• юкстадуктальная (проток открывается на уровне сужения), •предуктальная (артериальный проток отходит ниже уровня
коарктации);
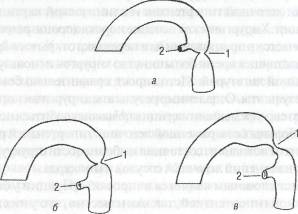
Рис. 41. Варианты коарктации аорты:
а) постдуктальная; 6) предуктальная с локальным сужением; в) предуктальная с сужением
на протяжении. 1 — коарктация аорты; 2 — открытый артериальный проток
(по Н.А. Белоконь, В.П. Подзолкову, 1991, с изменениями)
Некоронарогенные болезни сердца
3) коарктация аорты в сочетании с другими врожденными пороками сердца (дефектом межжелудочковой, межпредсердной перегородки стенозом аорты, аневризмой синуса Вальсальвы, транспозицией магистральных сосудов).
В стенке аорты в области коарктации нарастает склеротический процесс, приводящий к утолщению интимы, ее значительным изменениям. Дистально от коарктации стенка истончается, просвет аорты расширяется, иногда аневризматически (вследствие воздействия турбулентного потока крови после прохода места сужения). Характерны склеротические изменения в сосудах верхней половины тела, усиленное развитие коллатералей, по которым кровь переходит из верхней части аорты в постстенотический ее участок, дистрофические изменения миокарда. Особенно значительно расширены подключичные артерии, ветви подмышечной артерии. Левый желудочек сердца значительно гипертрофирован, в том числе его мышечный и трабекулярный аппарат, что может вызвать сужение пути оттока.
Гемодинамика. Механическое препятствие на пути кровотока в аорте вызывает перегрузку левого желудочка и ведет к развитию двух режимов кровообращения: гипертонического (верхняя половина туловища) и гипотонического (брюшная полость, нижние конечности). Проксимальнее места сужения артериальное давление повышено, что сопровождается увеличением минутного объема крови и работы левого желудочка. Дистальнее препятствия артериальное давление (особенно пульсовое) снижено, кровоснабжение частично, а иногда и полностью осуществляется за счет коллатералей.
При постдуктальной коарктации кровь из аорты под высоким давлением сбрасывается через открытый артериальный проток в легочную артерию, при этом может рано развиться легочная гипертензия. При предуктальном варианте направление сброса через артериальный проток будет определяться разницей давлений между легочной артерией и нисходящей аортой ниже места коарктации, сброс может быть артерио-венозным и веноартериальным. Последний объясняет дифференцированный цианоз (есть на ногах и нет на руках) как клинический признак предуктальной коарктации.
575
Некоронарогенные болезни сердца
Патогенез артериальной гипертензии при коарктации аорты сложен и до конца не ясен. Предполагается, что механическая обструкция, активация ренин-ангиотензиновой системы на фоне недостаточной перфузии почек и органические изменения в сосудистой стенке приводят к увеличению общего периферического сопротивления сосудов.
Клиника и диагностика. Клиническая картина порока определяется возрастом, анатомическими изменениями, уровнем артериального давления. У детей старшего возраста и взрослых при отсутствии жалоб повышенное артериальное давление обнаруживают случайно.
Отмечаются разнообразные жалобы:
•головная боль,
головокружение,
носовые кровотечения,
повышенная утомляемость,
слабость и боль в ногах,
судороги мышц ног,
зябкость стоп.
При осмотре обращает на себя внимание:
•диспропорциональное развитие скелетных мышц: мышцы верхней половины гипертрофированы при относительной гипотрофии мышц таза и нижних конечностей,
кожа на ногах холодная,
повышенная пульсация при пальпации межреберных артерий (при наклоне вперед с опущенными руками),
усиленная пульсация сонных и подключичных артерий,
пульсация аорты в яремной ямке,
резкая пульсация артерий верхних конечностей,
пульсация в межлопаточном пространстве,
пульсация в подмышечной впадине,
резко ослаблена пульсация на бедренной артерии и сосудах ниж них конечностей,
выраженная артериальная гипертензия (преимущественно систо лическая до 220 мм рт. ст.),
Некоронарогенные болезни сердца
небольшое пульсовое давление на ногах: систолическое артери альное давление на ногах на 50-60 мм рт. ст. ниже, чем на руках при нормальном диастолическом,
артериальное давление на нижних конечностях нередко снижено или вообще не определяется,
верхушечный толчок усилен,
границы сердечной тупости обычно расширены влево, аорта рас ширена,
кожа верхней половины тела теплая, нижней — более холодная, бледная.
Данные аускультации неспецифичны, I тон приглушен, акцент 11 тона на аорте вследствие повышения артериального давления в начальном отделе аорты, систолический шум средней интенсивности во втором межреберье слева, хорошо проводится в межлопаточное пространство.
На ЭКГ отклонение электрической оси влево, определяются признаки выраженной гипертрофии миокарда левого желудочка.
При фонокардиографическом исследовании на аорте регистрируются систолический шум и акцент II тона. Высокочастотные колебания систолического шума начинаются с небольшим интервалом после I тона. Шум имеет ромбовидную форму. Амплитуда колебаний II тона увеличена. Изредка регистрируется диастолический шум.
При рентгенографическом исследовании в переднезадней проекции определяется увеличение левого желудочка, расширение восходящей аорты. Определяется узурация нижних краев ребер вследствие давления резко расширенных и извитых межреберных артерий. В переднем косом положении отчетливо выступает разность в диаметре восходящей и нисходящей частей аорты (тень аорты приобретает вид цифры «3»). Легочный рисунок обычно выражен, сосудистый пучок выбухает справа за счет расширения восходящей части аорты, левый контур его сглажен. Усилена пульсация левого желудочка, восходящей части аорты и плечеголовных сосудов.
Эхокардиография помогает установить диагноз: визуализируются место сужения аорты, его диаметр и протяженность, атакже соотношение
_
Некоронарогенные болезни сердца
с ветвями дуги аорты и открытым артериальным протоком. С помощью допплер-эхокардиографии можно определить систолический турбулентный поток и градиент давления в месте коарктации (рис. 42).
Рис. 42. Допплер-эхоКГ при коарктации аорты
При катетеризации аорты диагноз порока подтверждается при определении величины градиента систолического давления между восходящей и нисходящей аортой, месте сужения, выраженности аневриз-матических изменений аорты. В полости левого желудочка и аорте выявляется значительное повышение систолического давления. При предуктальном варианте катетер из легочной артерии беспрепятственно проходит через открытый артериальный проток в нисходящую аорту, где определяется снижение насыщения крови кислородом.
Дифференциальную диагностику проводят с:
клапанным приобретенным стенозом устья аорты,
идиопатическим гипертрофическим стенозом устья аорты,
незаращением артериального протока,
стенозом легочной артерии,
тетрадой Фалло,
комплексом Эйзенменгера.
318
Некоронарогенные болезни сердца
Течение и прогноз. Коарктация аорты при отсутствии лечения характеризуется крайне неблагоприятным течением. Большинство больных умирают от прогрессирующей сердечной недостаточности, инфекционного эндокардита, иногда от разрыва аорты или ее аневризмы, инсульта.
Лечение. Наличие коарктации аорты является абсолютным показанием к хирургическому вмешательству, риск которого неодинаков в различные возрастные периоды и зависит от тяжести состояния больных, анатомии порока и нарушений кровообращения. При благоприятном течении порока оптимальным для операции является возраст 5-6 лет. Консервативное лечение осложнений (сердечная недостаточность, артериальная гипертензия), как правило, мало эффективны.
У больных в возрасте старше 20 лет вопрос о показаниях к операции должен решаться индивидуально: операция необходима больным, у которых отсутствуют склеротическая форма легочной гипертензии и тяжелый кальциноз аорты. При наличии выраженной декомпенсации кровообращения хирургическое лечение связано с высоким риском, поэтому показания к операции определяют с осторожностью, оценив сократительную способность миокарда и причину сердечной недостаточности.
У взрослых больных восстановление проходимости аорты обычно легко осуществляется путем резекции суженного участка аорты и наложения анастомоза конец в конец или же замещения суженного участка сосудистым протезом. Реже используют операцию прямой или непрямой истмопластики аорты.
Из осложнений следует отметить артериальную гипотензию, которая может развиться сразу же после восстановления кровотока по аорте, абдоминальный синдром и кровотечение, возникающие в ближайший послеоперационный период. Специфическим осложнением после устранения коарктации аорты является развитие послеоперационной или так называемой парадоксальной гипертензии, которая встречается у 50- 80% больных. Лечение гипертензивного синдрома требует применения вазодилататоров: триметафана камзилата, нитропруссида натрия, блокаторов β-aдpeнopeцeптopoв.
Некоронарогенные болезни сердца
Летальность в отдаленные сроки у больных, оперированных в возрасте старше 25 лет, достигает 35%, у 20% больных нормализации артериального давления не происходит, возможно образование аневризмы аорты и рестеноза. Основные причины смерти в отдаленный послеоперационный период — сердечная недостаточность и инфаркт миокарда.
АНОМАЛИЯ ЭБШТЕЙНА
Аномалия развития трехстворчатого клапана, характеризующаяся смещением створок клапана в полость правого желудочка, впервые описана W. EbsteinB 1866 г.
Патологическая анатомия. Основная анатомическая особенность порока заключается в смещении трехстворчатого клапана в полость правого желудочка по направлению к верхушке сердца, обычно до места соединения приточной и трабекулярной его частей (рис. 43). Степень дисплазии, деформации створок, их структур варьируют в широких пределах. Во всех случаях в полость желудочка смещена задняя
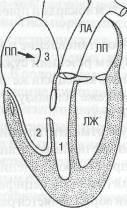
Рис. 43. Аномалия Эбштейна (схема): 1 _ ПЖ (уменьшенный); 2 — «атриализованная» часть ПЖ;
3 — дефект межпредсердной перегородки (по Н.А. Белоконь, В.П. Подзолкову, 1991, с изменениями)
Некоронарогенные болезни сердца
с творка и довольно часто — перегородочная, местом наибольшего смещения является комиссура между ними. Смещенные створки часто резко деформированы, истончены, хорды их укорочены, сосочковые мышцы гипоплазированы. К фиброзному кольцу прикрепляется только малоизмененная передняя створка, являющаяся чаще всего единственной функционирующей створкой трехстворчатого клапана, она значительно увеличена в размерах, нередко является парусообразной, иногда свободный ее край прикрепляется в выводном отделе правого желудочка и вызывает стенозирование путей оттока. Патология трехстворчатого клапана сопровождается расширением фиброзного кольца, что приводит к выраженной недостаточности клапана.
Смещенные створки делят полость правого желудочка на две функциональные части: большая (верхняя) часть, расположенная над смещенным клапаном, является «атриализованной» частью правого желудочка и образует с правым предсердием общую, большую по объему полость. Меньшая (нижняя) часть располагается под смещенным клапаном и вместе с трабекулярным и выходным отделом функционирует собственно как правый желудочек. Стенка правого предсердия гипертрофирована, в то время как стенка предсердной части правого желудочка истончена, аневризматически выбухает, толщина ее составляет 1 - 3 мм, миокард дистальной камеры нормальный или несколько утолщенный.
Гемодинамика. Изменения гемодинамики определяются степенью смещения и дисплазии трехстворчатого клапана, наличием или отсутствием межпредсердного сообщения. При небольшом смещении трехстворчатого клапана изменения гемодинамики незначительные. Анатомические изменения приводят к дефициту легочного кровотока, недостаточности трехстворчатого клапана, сбросу крови справа налево через межпредсердное сообщение. Уменьшение легочного кровотока обусловлено тем, что функционирующий правый желудочек, расположенный дистальнее смещенного трехстворчатого клапана, имеет небольшую полость и выбрасывает соответственно меньший, чем в норме, ударный объем крови. Кроме этого, наблюдается ограничение притока крови в дистальный отдел правого желудочка и в период диастолы:
Некоронарогенные болезни сердца
во время систолы правого предсердия «атриализованная» камера правого желудочка находится в фазе диастолы, из-за чего продвижение крови в дистальную камеру правого желудочка задерживается и эффективность систолы предсердия снижается. В результате давление в правом предсердии повышается, что обусловливает его дилатацию и гипертрофию. При выраженных изменениях возникает неспособность правого предсердия к дальнейшему расширению, что создает препятствие оттоку крови из полых вен.
При значительном смещении створок трехстворчатого клапана и отсутствии или небольшом размере межпредсердного сообщения развиваются наиболее тяжелые гемодинамические нарушения, возникает резкое расширение правого предсердия, которое вместе с «атриали-зованной» частью правого желудочка образует огромную полость, вмещающую до 2- 2,5 л крови.
Клиника и диагностика. Клинические симптомы разнообразны и зависят от выраженности анатомических нарушений:
одышка,
низкая толерантность к физическим нагрузкам,
приступы пароксизмальной тахикардии, приводящие к потере со знания,
цианоз,
набухание шейных вен,
границы сердечной тупости значительно расширены влево и вправо,
«сердечный горб», обусловленный гигантскими размерами пра вого предсердия и верхней частью правого желудочка,
аускультативно тоны сердца ослаблены, систолический шум три- куспидальной недостаточности у мечевидного отростка справа у грудины,
диастолический шум трикуспидалъного стеноза той же локализации,
раздвоение I тона,
II тон ослаблен, расщеплен,
наличие III и IVтонов, создающих ритм галопа,
хроническая правожелудочковая недостаточность.
322
Некоронарогенные болезни сердца
На ЭКГ электрическая ось чаще отклонена вправо. Зубцы Р в I и II и правых грудных отведениях высокие и остроконечные (гипертрофия и дилатация правого предсердия), амплитуда желудочковых зубцов низкая. Нередко наблюдается синдром Вольфа — Паркинсона — Уайта с проявлениями пароксизмальной желудочковой экстрасисто-лии и предсердной тахикардии, трепетание и мерцание предсердий. Часто отмечается полная или неполная блокада правой ножки пучка Гиса, увеличение интервала P-Q.
На фонокардиограмме регистрируются колебания средней амплитуды, характеризующие систолический шум в точке правого желудочка, запаздывание I тона, II тон во втором межреберье стойко раздвоен, легочный компонент его снижен, III и IVтоны большой амплитуды.
На рентгенограмме в переднезадней проекции выявляется повышенная прозрачность легочных полей (за счет обеднения легочного рисунка), резкое увеличение размеров сердца за счет расширенных правых отделов. Тень сердца может иметь шаровидную форму, сосудистый пучок остается узким. Левые отделы не изменены.
Эхо кардиография позволяет установить правильный диагноз у большинства больных. При эхокардиографическом исследовании выявляются следующие наиболее характерные признаки:
смещение книзу от фиброзного кольца одной, двух или всех ство рок трехстворчатого клапана,
запаздывание закрытия трехстворчатого клапана по сравнению с митральным (0,065 с и более) — дифференциально-диагностичес кий признак порока,
увеличение амплитуды открытия и снижение скорости раннего диа- столического закрытия передней створки трехстворчатого клапана,
деформация эхо-сигнала от створок,
объемное увеличение размеров правого предсердия, идентифика ция «атриализованной» части правого желудочка,
с помощью допплер-эхокардиографии возможна оценка степени трикуспидальной недостаточности, шунтирующего потока спра ва налево через дефект межпредсердной перегородки.
т
Некоронарогенные болезни сердца
Катетеризацию полостей сердца необходимо проводить с большой осторожностью , поскольку у больных с аномалией Эбштейна из-за тяжелого исходного состояния нередко развиваются опасные для жизни нарушения сердечного ритма. При катетеризации определяется повышение давления в правом предсердии, при проведении катетера в выходной отдел правого желудочка нередко регистрируется диастолический градиент, который связан со смещением и дисплазией трехстворчатого клапана или обусловлен относительным стенозированием правого атриовентрикуляр-ного отверстия по сравнению с резко расширенным правым предсердием. Систолическое давление в правом желудочке и легочной артерии обычно нормальное или несколько снижено. Введение контрастного вещества в полость правого желудочка выявляет резкое расширение пути притока и снижение пути оттока. Важные диагностические признаки можно получить при одновременной регистрации давления и внутриполостной ЭКГ
Дифференциальную диагностику проводят с:
стенозом устья легочной артерии,
тетрадой Фалло,
дефектом межпредсердной перегородки.
Течение и прогноз. Заболевание характеризуется прогрессирующим течением. У неоперированных больных старшего возраста прогностически неблагоприятными факторами и причиной смерти обычно являются кардиомегалия, прогрессирующая сердечная недостаточность и нарушения ритма, которые приводят к внезапной смерти.
Лечение. При бессимптомном течении заболевания хирургическое лечение не проводят. Операция показана при наличии цианоза, признаков недостаточности кровообращения и тяжелых нарушений ритма сердца, рефрактерных к медикаментозному лечению. Радикальная операция состоит в пластической реконструкции трехстворчатого клапана, при невозможности ее выполнения производят протезирование клапана. При сочетании аномалии Эбштейна с синдромом Вольфа — Паркинсона — Уайта одномоментно выполняют пластику трехстворчатого клапана и деструкцию дополнительных путей проведения импульса.
Медикаментозная терапия направлена на лечение сердечной недостаточности и устранение нарушений ритма сердца.
324
Некоронарогенные болезни сердца
