
- •Семиотика поражения дыхательной системы у детей
- •Список использованных сокращений
- •Предисловие
- •Введение
- •Общие рекомендации по проведению объективного исследования ребенка
- •Во время осмотра надо соблюдать следующие правила:
- •При проведении обследования больного с патологией органов дыхания следует выяснить следующее:
- •Семиотика ритма дыхания
- •Характеристика патологических типов дыхания при перкуссии и аускультации легких
- •Боль в грудной клетке
- •Синдром поражения верхних дыхательных путей
- •Синдром затрудненного носового дыхания Особенности строения полости носа околоносовых пазух у детей
- •Заболевания, сопровождающиеся нарушением носового дыхания:
- •Врожденные аномалии развития носа
- •Травмы носа
- •Инородные тела полости носа
- •Острые воспалительные заболевания полости носа - острый ринит
- •Острые воспалительные заболевания околоносовых пазух
- •Семиотика кашля
- •Клиническая характеристика кашля при различных заболеваниях органов дыхания
- •Высокая обструкция дыхательных путей
- •Синдром бронхиальной обструкции
- •Синдром мелкофокусной инфильтрации
- •Синдром крупнофокусной инфильтрации
- •Синдром скопления воздуха в полости плевры
- •Вопросы для самоконтроля:
- •Задачи для самоконтроля
- •Ответы к задачам:
- •Тестовые задания для самоконтроля
- •Заключение
- •Список литературы:
- •Содержание
- •Для заметок
Синдром мелкофокусной инфильтрации
Этот синдром наблюдается обычно у детей раннего возраста. При осмотре обращается внимание на проявление признаков ДН - одышку смешанного характера, участие вспомогательных мышц в акте дыхания, изменение соотношения частоты дыхания к частоте пульса, цианоз носогубного треугольника, вздутие грудной клетки как проявление эмфиземы. Демонстрируется возможность «пальпации» хрипов – дрожание грудной клетки в процессе дыхания, отмечается, что этот феномен связан, как правило, о наличием у ребенка проводных хрипов. При топографической перкуссии обращается внимание на возможность опущения нижних границ легких за счет их вздутия. Сравнительная перкуссия подтверждает наличие распространенной эмфиземы (тимпанический или коробочный перкуторный ток). При выслушивании отмечается неравномерность, «пестрота» дыхания, - чередование участков с ослабленным, и усиленным и нормальным по амплитуде дыханием; обращается внимание на изменение характера дыхания, разнообразие побочных дыхательных шумов: могут выслушиваться проводные хрипы, локальные сухие и влажные. Отмечается обязательная звучность влажных хрипов (исходят из уплотненной легочной ткани), их калибр (чаще мелкопузырчатые, иногда – среднепузырчатые). Обсуждаются причины отсутствия укорочений перкуторного тона и тимпанический его характер – мелкие очаги уплотнения не могут определяться перкуторно на фоне выраженной компенсаторной эмфиземы непораженных участков легочной ткани. При демонстрации рентгенограммы грудной клетки больного отмечается повышение воздушности легочной ткани и рассеянные мелкие очаги инфльтрации.
Синдром крупнофокусной инфильтрации
При осмотре - периоральный цианоз, участие вспомогательных мышц в акте дыхания и отставание пораженной половины грудной клетки в акте дыхания. Пальпаторное обследование выявляет усиление голосового дрожания над очагом поражения. При проведении сравнительной перкуссии отмечается массивно укорочение в пределах сегмента или доли легкого. Студенты определяют локализацию процесса с учетом топографии легочных долей. Пот аускультации обращается внимание на положительные бронхофонические симптомы или жесткое бронхиальное дыхание, на фоне которого могут выслушиваться звучные мелко- и среднепузырчатые хрипы, шум трения плевры. На рентгенограмме грудной клетки, подтверждающей наличие крупнофокусной инфильтрации легочной ткани. Если это ребенок старшего возраста, то на его спирограмме, подтверждающей наличие вентиляционной дыхательной недостаточности – уменьшение ЖЕЛ, ДО, увеличение частоты дыханий.
Синдром скопления воздуха в полости плевры
Увеличение в объеме пораженной половины грудной клетки, отставание ее в акте дыхания. Значительное повышение ригидности грудной клетки, отсутствие голосового дрожания над участком поражения, границы относительной сердечной тупости смещены в здоровую сторону, над участком поражения коробочный перкуторный тон. Дыхание над пораженным участком не проводится. На рентгенограмме грудной клетки с пораженной стороны легочная ткань по периферии не определяется, тень средостения смещена в здоровую сторону (рис. 2).
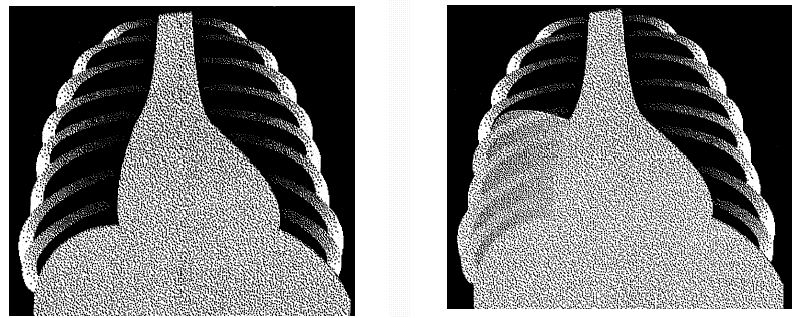
Нормальная рентгенограмма грудной клетки |
Лобарная пневмония правой нижней зоны, представлена уплотнением (рентгенограмма) |
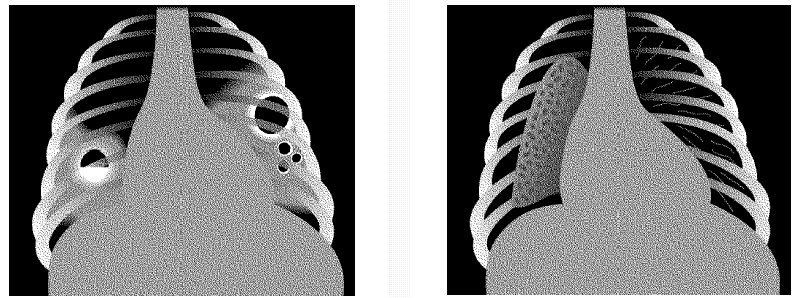
Стафилококковая пневмония. Типичная картина пневматоцеле справа на иллюстрации и полость абсцесса с уровнем жидкости слева на стороне иллюстрации (рентгенограмма) |
Пневмоторакс, Правое легкое (слева на иллюстрации) сдавлено в направлении хилюса, оставляя вокруг прозрачный край без легочной структуры. В противоположность, справа (норма) видны отметки в направлении к периферии (рентгенограмма) |
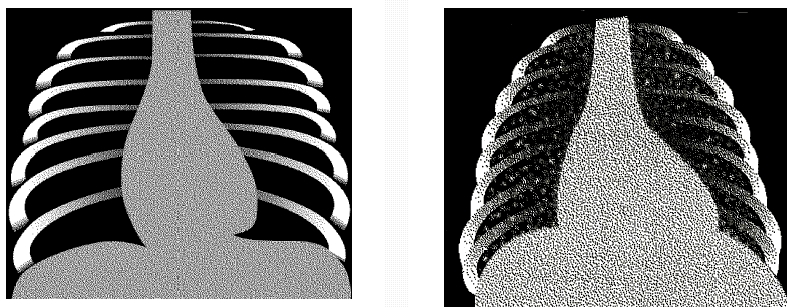
"Вздутие" грудной клетки. Картина увеличенного поперечного размера, ребра расположены более горизонтально, уменьшенная тень сердца, уплощенная диафрагма (рентгенограмма)
|
Картина миллиарного туберкулеза: множественные мелкие инфильтраты в обоих легких: "снежная буря" (рентгенограмма)
|
Рис. 2. Рентгенологические признаки поражения лёгких.
Семиотика дыхательной недостаточности
Дыхательная недостаточность (ДН) - состояние, при котором нарушен газовый состав артериальной крови или он поддерживается на нормальном уровне ценой чрезмерных энергетических затрат.
Причин, вызывающих дыхательную недостаточность, в том числе острую (ОДН), довольно много. Это - заболевания верхних и нижних дыхательных путей, паренхимы легкого; нарушения проходимости дыхательных путей вследствие рвоты и регургитации, попадания инородных тел, западения языка, при пневмо- и пиотораксе, а также травме грудной клетки. Кроме того, к ДН могут привести заболевания и травмы ЦНС, поражения нервных проводящих путей, мышечные дистрофии, миастения (табл. 6).
Таблица 6
Наиболее частые причины острой дыхательной недостаточности
у детей в возрасте от 1 мес до 12 лет
Причины ОДН в возрасте 1- 24 мес |
Причины ОДН в возрасте 2-12 лет |
Бронхопневмония бактериальная вирусная (бронхиолит) аспирация Непроходимость верхних дыхательных путей Врожденный порок сердца Астматическое состояние Септицемия Аспирация инородного тела Интраторакальные аномалии дефекты развития диафрагмы Энцефалит Интоксикация Муковисцидоз |
Астматическое состояние Врожденный порок сердца Бронхопневмония Энцефалит Полиневрит Септицемия Интоксикация Травма грудной клетки Травма черепно-мозговая травматический шок Утопление Почечная недостаточность |
Основными проявлениями ДН являются гипоксемия, гипо- и гиперкапния. При этом гиперкапния никогда не бывает без гипоксемии, если ребенок дышит атмосферным воздухом. Гипоксемия нередко сочетается с гипокапнией.
Дыхательная недостаточность разделяется на обструктивную, паренхиматозную и вентиляционную (внелегочного происхождения).
Обструктивная ДН может быть обусловлена механическими причинами при исходно здоровых дыхательных путях (аспирация инородного тела), развитием отека слизистой оболочки (подсвязочный ларинготрахеит), наличием бронхиолоспазма (приступ бронхиальной астмы), сдавлением дыхательных путей извне (сосудистое кольцо или удвоение аорты, инородное тело пищевода, воспалительные заболевания ротоглотки и др.), а также врожденными дефектами развития (атрезия хоан, ларинго-маляция, муковисцидоз). Часто имеет место сочетание нескольких факторов (например, воспалительный отек слизистой оболочки с нарушением эвакуации мокроты и др.). При поражении крупных дыхательных путей отмечается инспираторная одышка, а при нарушении проходимости мелких (бронхиол) появляется экспираторная одышка. Особый механизм дыхательной недостаточности возникает при бронхиальной астме или так называемой клапанной эмфиземе вследствие резкого перерастяжения альвеол скопившимся воздухом. Это вызывает нарушение капиллярного кровообращения.
Паренхиматозная ДН характеризуется преимущественным поражением альвеол и капиллярного русла малого круга кровообращения. Ее клиническим эквивалентом является респираторный дистресс-синдром (РДС) по взрослому типу. Воспалительные заболевания легких также могут приводить к паренхиматозной ДН. Для этого варианта ДН характерно появление ранней гипоксемии с гипокапнией и одышки смешанного типа. В клинике отмечается выраженные цианоз при отсутствии учащения и углубления дыхания. Помимо цианоза гипоксемия проявляет себя вялостью больного, снижением артериального давления, дистрофическими поражениями сердца, печени и других внутренних органов. В наиболее тяжелых случаях может развиться гипоксическое поражение надпочечников - резкое падение артериального давления, появление геморрагической сыпи. Физикальные изменения в легких, как правило, минимальны. Тяжесть диффузионной ДН определяется степенью выраженности цианоза (при нагрузке, в покое периоральный или тотальный), при крайней степени тяжести на фоне тотального цианоза может присоединиться одышка, нарушения ритма дыхания.
Вентиляционная ДН обусловлена нарушением нейромышечного драйвинга (управления) внешним дыханием. Это может быть связано с угнетением деятельности дыхательного центра (отравление барбитуратами, травмы и опухоли ЦНС, энцефалиты и др.), проводящей нервной системы (синдром Жулиана-Барре, полиомиелит и др.), синаптической передачи (миастения, остаточное действие мышечных релаксантов), с изменениями дыхательной мускулатуры (мышечные дистрофии и др.). Нередко к гиповентиляции (это главное клиническое проявление данного варианта ДН) могут привести пневмо-, гемо- или гидроторакс, высокое стояние диафрагмы (парез кишечника) или травма каркаса грудной клетки. Для вентиляционной ДН характерно сочетание гипоксемии и гиперкапнии.
Дыхательная недостаточность может возникнуть при снижении РаО2 во вдыхаемом воздухе (аноксическая гипоксемия), что вызывает уменьшение насыщения крови кислородом в легочных капиллярах и ведет к возникновению тканевой гипоксии (в условиях высокогорья, при нарушении подачи кислорода в кювезах и др.).
Возможно развитие дыхательной недостаточности при нарушении транспорта газов кровью при тяжелых анемиях, изменении структуры гемоглобина (мет- или карбоксигемоглобин). При нарушениях кровообращения вследствие замедления кровотока в органах и тканях возникает застойная гипоксия. Особое место занимает так называемая тканевая гипоксия, которая объясняется поражением ферментных систем клеток, участвующих в утилизации диффундирующего из крови кислорода (при отравлениях, инфекции).
Для всех видов ОДН можно выделить три патогенетические стадии:
В 1-й стадии обычно нарушения газообмена отсутствуют благодаря компенсаторному усилению дыхания и кровообращения;
Во 2-й стадии первые клинические и лабораторные признаки декомпенсации проявляются в виде симптоматики гипокапнии и гипоксии;
В 3-й стадии усугубление этих изменений приводит к полной декомпенсации, во время которой исчезают различия между видами дыхательной недостаточности.
Ведущими нарушениями в этот период становятся смешанный метаболический и дыхательный ацидоз, неврологические расстройства на фоне отека мозга, недостаточность сердечнососудистой системы.
Клиническая картина дыхательной недостаточности складывается из симптомов основного заболевания, семиотики изменений функции аппарата внешнего дыхания, а также признаков гипоксемии и гиперкапнии, тканевой гипоксии, нарушения КОС. Декомпенсация при гипоксемии проявляется неврологическими расстройствами и нарушением кровообращения, в результате чего развиваются вторичные гиповентиляция и гиперкапния.
Нарушения функции внешнего дыхания проявляются симптомами, характеризующими компенсацию, усиленную работу дыхательных мышц и декомпенсацию аппарата внешнего дыхания. Основными признаками компенсации являются одышка и удлинение вдоха или выдоха с изменением соотношения между ними (рис. 2).
выдох вдох
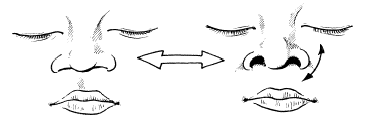
Рисунок 2. Признаки нарушения функции внешнего дыхания:
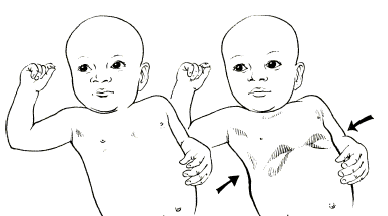
выдох вдох
Рис. 3. Участие вспомогательных мышц в акте дыхания
Усиление дыхания проявляется включением вспомогательных мышц - шейных и глубоких межреберных. Их участие отражают западение на вдохе уступчивых мест грудной клетки (над- и подключичных областей, яремной ямки, межреберий, грудины), а также кивательные движения головы у детей раннего возраста (рис. 3). О декомпенсации свидетельствуют брадиаритмия дыхания, его патологические типы и признаки распада дыхательного центра.
