
- •Печеночная недостаточность. Этиология, патогенез, проявления
- •Проявления печеночной недостаточности
- •Основные синдромы печеночной недостаточности
- •Печёночная кома. Определение, виды, патогенез
- •Синдром портальной гипертензии
- •Желтуха. Виды, причины, патогенез, проявления
- •Экспериментальное моделирование патологии печени
Синдром портальной гипертензии
Синдром портальной гипертензии возникает вследствие нарушения кровотока в воротной вене. Портальная гипертензия — стойкое повышение давления в сосудах системы воротной вены выше нормы (т.е. выше 6 мм рт.ст.).
Виды портальной гипертензии.
1. Надпеченочная портальная гипертензия возникает вследствие компрессии или тромбоза печеночных вен, правожелудочковой недостаточности, перикардита и характеризуется затруднением венозного оттока от печени.
2. Внутрипеченочная портальная гипертензия развивается при циррозе, опухолях, эхинококкозе и других поражениях печени.
3. Подпеченочная портальная гипертензия связана с тромбозом или компрессией воротной вены (рубцы, сдавление асцитической жидкостью, опухолью) либо с аномалиями ее развития.
Основным звеном патогенеза портальной гипертензии является застой крови в системе воротной вены.
Портальная гипертензия сопровождается компенсаторным шунтированием крови через портокавальные анастомозы (нижняя треть пищевода и кардиальная часть желудка, передняя брюшная стенка в области пупка – «голова Медузы» (caput Medusae), система геморроидальных вен) с последующим варикозным расширением сосудов. Это делает стенки сосудов уязвимыми к механическим повреждениям, исходом которых могут быть желудочно-кишечные кровотечения, нередко заканчивающиеся летально. Длительно текущая портальная гипертензия нередко приводит к дистрофии печени и её недостаточности.
Характерное проявление портальной гипертензии – клиническая триада: возникновение коллатерального венозного кровообращения (расширение портокавальных анастомозов – «голова Медузы»), асцит и увеличение селезенки (спленомегалия).
Последствия портальной гипертензии:
• спленомегалия – увеличение размеров селезенки,
• гиперспленизм – повышение функции селезенки, следствием чего являются панцитопения (тромбоцитопения, анемия, лейкопения)
• асцит – скопление жидкости в брюшной полости.
В механизме развития асцита играют роль следующие патогенетические факторы:
• повышение давления в воротной вене;
• снижение онкотического давления крови в связи с нарушением белок-синтезирующей функции печени (гипопротеинемия);
• нарушение лимфообращения;
• вторичный альдостеронизм (активация РААС, снижения метаболизма в печени), что сопровождается гипернатриемией, гипокалиемией, гиперволемией.
• увеличение проницаемости стенки сосудов в результате гипоксии, ацидоза и эндогенной интоксикации.
Асцит проявляется вздутием живота и прогрессирующим нарастанием массы тела. Наиболее частым осложнением асцита является бактериальный перитонит (возникает при инфицировании асцитической жидкости, в 90% случаев происходит спонтанно).
Желтуха. Виды, причины, патогенез, проявления
Желтуха (icterus) – симптомокомплекс, характеризующийся избыточным содержание в крови, интерстициальной жидкости и тканях компонентов жёлчи, обусловливающее желтушное окрашивание кожи, слизистых оболочек и мочи.
Все виды желтух объединены одним признаком — гипербилирубинемией, от которой зависит степень и цвет окраски кожи: от светло-лимонной до оранжево-жёлтой, зелёной или оливково-жёлтой. Видимая желтуха появляется при гипербилирубинемии более 35 мкмоль/л.
Гипербилирубинемия – следствие нарушений в одном или нескольких звеньях обмена билирубина.
Различают следующие фракции билирубина:
• Свободный, он же непрямой, несвязанный, неконъюгированный.
• Связанный, он же прямой, конъюгированный.
Метаболизм билирубина.
• Высвобождение гема из гемоглобина, миоглобина и цитохромов. Более 80% гема образуется в результате разрушения эритроцитов и около 20% — миоглобина и цитохромов.
• Трансформация протопорфирина гема в биливердин. Происходит под влиянием микросомальных оксидаз гепатоцитов.
• Окисление биливердина с образованием непрямого билирубина (неконъюгированный, свободный билирубин). Непрямой билирубин, циркулирующий в крови, связан с альбуминами и поэтому не фильтруется в почках и отсутствует в моче.
• Транспорт непрямого билирубина в гепатоциты, где он образует комплекс с белками и глутатион–S–трансферазами.
• Диглюкуронизация билирубина в гепатоцитах с образованием растворимого в воде конъюгированного билирубина. Прямой билирубин не связан с альбумином. В связи с этим он активно («прямо») взаимодействует с диазореактивом Эрлиха, выявляющим этот пигмент.
• Экскреция конъюгированного билирубина в желчевыводящие пути.
Очень важным является положение о том, что в нормальных условиях транспорт билирубина через гепатоцит происходит только в одном направлении – от кровеносного к жёлчному капилляру. При повреждении гепатоцита (некроз) или препятствии для прохождения жёлчи (на уровне жёлчных ходов или ниже) возможна регургитация конъюгированного билирубина, его движение в обратном направлении – в кровеносный капилляр. Метаболизм билирубина в печени осуществляется в три этапа: 1. захват гепатоцитом билирубина из крови, 2. связывание билирубина с глюкуроновой кислотой (обеспечивает фермент глюкуронилтрансфераза), 3. выделение конъюгированного билирубина в систему жёлчных протоков.
• Трансформация конъюгированного билирубина:
- в уробилиноген (в верхнем отделе тонкой кишки), всасывающийся в тонкой кишке и попадающий по системе воротной вены в печень, где разрушается в гепатоцитах.
- в стеркобилиноген (в основном в толстом кишечнике), большая часть которого выделяется с экскрементами, окрашивая их; другая часть всасывается в кровь геморроидальных вен, попадая в общий кровоток и фильтруется в почках (в норме придавая моче соломенно-жёлтый цвет).

Рис. 5. Метаболизм билирубина. ЖКТ – желудочно-кишечный тракт.
Классификация желтух. Все желтухи в зависимости от происхождения подразделяют на две группы: печёночные и непечёночные.
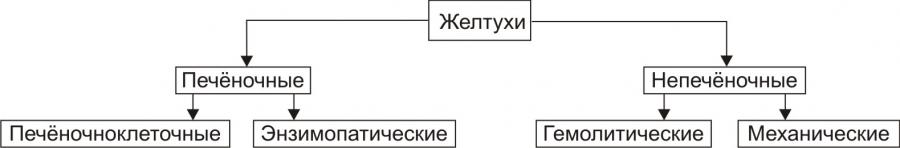
Рис. 6. Виды желтух по происхождению.
Печёночные желтухи (паренхиматозные и энзимопатические) возникают при первичном повреждении гепатоцитов. Непечёночные желтухи первично не связаны с повреждением гепатоцитов. К ним относятся гемолитические (надпечёночные) и механические (подпечёночные) желтухи.
Гемолитическая желтуха. Причины. Избыточное разрушение эритроцитов, обусловленное внутри- и внеэритроцитарными факторами (см. гемолитические анемии).
Помимо проявлений, обусловленных гемолизом эритроцитов (анемии, гемоглобинурии), отмечается повышение содержания в крови непрямого билирубина. Это является результатом избыточного его образования из гемоглобина и неспособностью нормального гепатоцита захватить и трансформировать избыточно содержащийся в протекающей крови непрямой билирубин.
Избыток непрямого билирубина в крови обусловливает окрашивание кожи и слизистых оболочек (степень окраски зависит от интенсивности гемолиза).
Одновременно с эти в большей мере окрашиваются кал и моча, поскольку в них увеличивается концентрация стеркобилиногена (гиперхолия - увеличенная секреция желчи в кишечник).
В случае желтухи, обусловленной массивным гемолизом эритроцитов, в крови и моче обнаруживается уробилиноген. В общий кровоток уробилиноген попадает, «проскакивая» печеночный барьер в связи с высокой концентрацией пигмента в крови портальной вены. Это обусловлено в свою очередь избытком образования прямого билирубина в печени, а следовательно – уробилиногена в тонкой кишке, откуда он всасывается в портальную вену и поступает в печень.
Механическая желтуха. Механическая желтуха развивается при стойком нарушение выведении жёлчи по жёлчным капиллярам (что приводит к внутрипечёночному холестазу), по жёлчным протокам и из жёлчного пузыря.
Причины.
• Закрывающие желчевыводящие пути изнутри (например, конкременты, опухоли, паразиты).
• Сдавливающие жёлчные пути снаружи (например, новообразования головки поджелудочной железы или большого дуоденального сосочка; рубцовые изменения ткани вокруг желчевыводящих путей; увеличенные лимфоузлы).
• Нарушающие тонус и снижающие моторику стенок желчевыводящих путей (дискинезии).
Патогенез. Указанные факторы обусловливают повышение давления в жёлчных капиллярах, перерастяжение (вплоть до микроразрывов) и повышение проницаемости стенок желчеотводящих путей, диффузию компонентов жёлчи в кровь.
В случаях острой полной обтурации жёлчевыводящих путей возможен разрыв жёлчных капилляров. При этом жёлчь, вступая в контакт с печеночной тканью, вызывает ее повреждение и развитие воспалительного процесса, что получило название билиарного гепатита.
Проявления механической желтухи.
Для механической желтухи характерно развитие холемии и ахолии.
Синдром холемии (желчекровия) — комплекс расстройств, обусловленных появлением в крови компонентов жёлчи, главным образом — жёлчных кислот (гликохолевой, таурохолевой и др.), прямого билирубина и холестерина.
Признаки холемии.
• Высокая концентрация конъюгированного билирубина в крови (с развитием желтухи) и как следствие — в моче (придает моче тёмный цвет).
• Избыток холестерина накапливается в тканях в виде ксантом (в коже кистей, предплечий, стоп).
• Зуд кожи вследствие раздражения жёлчными кислотами нервных окончаний.
• Артериальная гипотензия вследствие снижения базального тонуса ГМК артериол, уменьшение адренореактивных свойств рецепторов сосудов и сердца, повышения тонуса бульбарных ядер блуждающего нерва под действием жёлчных кислот.
• Брадикардия вследствие прямого тормозного влияния жёлчных кислот на клетки синусно-предсердного узла.
• Повышенная раздражительность и возбудимость пациентов в результате снижения активности тормозных нейронов коры больших полушарий под действием компонентов жёлчи.
• Депрессия, нарушение сна и бодрствования, повышенная утомляемость (развивается при хронической холемии).
Синдром ахолии — состояние, характеризующееся значительным уменьшением или прекращением поступления жёлчи в кишечник, сочетающееся с нарушением полостного и мембранного пищеварения.
Признаки ахолии.
• Стеаторея — наличие жира в кале, что обусловлено нарушением эмульгирования, переваривания и усвоения жира в кишечнике в связи с дефицитом жёлчи.
• Дисбактериоз.
• Кишечная аутоинфекция и интоксикация вследствие отсутствия бактерицидного и бактериостатического действия жёлчи. Это способствует активации процессов гниения и брожения в кишечнике и развитию метеоризма.
• Полигиповитаминоз (в основном, за счёт дефицита жирорастворимых витаминов A, D, E, K). Дефицит жирорастворимых витаминов приводит к нарушению сумеречного зрения, деминерализации костей с развитием остеомаляции и переломов, снижение эффективности системы антиоксидантной защиты тканей, развитию геморрагического синдрома.
• Обесцвеченный кал вследствие уменьшения или отсутствия жёлчи в кишечнике.
Печеночная желтуха. К печеночной желтухе относят печеночно-клеточную (паренхиматозную) и энзимопатическую разновидности желтух.
Паренхиматозная желтуха развивается при острых и хронических заболеваниях печени любой этиологии (вирусной, алкогольной, аутоиммунной), а также при тяжело протекающих инфекциях (тифы, малярия, острая пневмония), сепсисе, отравлениях грибами, фосфором, хлороформом и другими ядами.
Практически при любом варианте повреждения печени нарушается жёлчеобразовательная и жёлчевыделительная функция гепатоцитов в зоне поражения.
Ранними специфическими признаками поражения гепатоцитов являются высокий уровень в крови печеночных трансаминаз (АлАТ, АсАТ), легко проникающих через поврежденную клеточную мембрану.
В результате поражения гепатоцитов печеночные клетки выделяют жёлчь в кровеносные сосуды (развивается холемический синдром). В крови отмечается гипербилирубинемия как за счет прямого, так и непрямого билирубина, что связано со снижением активности глюкуронилтрансферазы в поврежденных гепатоцитах и нарушением образования прямого билирубина.
Моча имеет темный цвет за счет билирубинурии (прямой билирубин) и уробилинурии (нарушено превращение уробилиногена в поврежденных гепатоцитах, всасывающегося в кровь из тонкой кишки и поступающего в печень).
Энзимопатические желтухи обусловлены нарушением метаболизма билирубина в гепатоцитах. Речь идет о парциальной форме печеночной недостаточности, связанной с уменьшением или невозможностью синтеза ферментов, участвующих в пигментном обмене. По происхождению эти желтухи, как правило, наследственные. Вместе с тем некоторые формы наблюдаются после перенесенных ранее заболеваний печени.
В зависимости от механизма развития выделяют следующие формы энзимопатических желтух.
Синдром Жильбера. В основе развития этой желтухи лежит нарушение активного захвата и транспорта непрямого билирубина из крови в печеночную клетку. Причиной её является генетический дефект синтеза соответствующих ферментов. При этом повышение уровня общего билирубина в крови обусловлено увеличением содержания в ней неконъюгированного билирубина. Интенсивность желтухи преходящая, то исчезает, то усиливается. Последнее наблюдается после продолжительного голодания либо соблюдения низкокалорийной диеты, после интеркуррентной инфекции, приема алкоголя.
Синдром Криглера-Найяра. Этот вариант желтухи развивается вследствие дефицита глюкуронилтрансферазы – ключевого фермента превращения свободного билирубина в связанный (прямой). Известны две формы этого заболевания: тип I - клинически тяжелая форма, связанная с полным отсутствием глюкуронилтрансферазы (дети обычно погибают на первом году жизни из-за поражения головного мозга), и тип II, связанный с частичным ее дефицитом (заболевание протекает относительно благоприятно).
Возможен приобретенный дефицит глюкуронилтрансферазы, возникающий у новорожденных в связи с ингибированием этого фермента рядом лекарственных препаратов (например, левомицетин).
Синдром Дабина-Джонсона. Данный вариант желтухи возникает вследствие дефекта ферментов, участвующих в экскреции конъюгированного билирубина через мембрану гепатоцитов в жёлчные капилляры. В результате этого прямой билирубин поступает не только в жёлчные капилляры, но и частично в кровь. Клинически проявляется желтухой с умеренным увеличением содержания в крови прямого билирубина и появлением его в моче. При биопсии печени в гепатоцитах обнаруживают темный, буро-оранжевый пигмент (липохром).
Синдром Ротора. Клинически сходен с синдромом Дабина-Джонсона, но в отличие от него при синдроме Ротора отсутствует накопление патологического пигмента в клетках печени.
