
- •Раздел 1 Обследование харургического больного 7
- •Раздел 3 Асептика и антисептика 26
- •Раздел 4 Гнойные заболевания кожи и подкожно-жировой клетчатки 47
- •Раздел 5 кровотечение 77
- •Раздел 6 Переливание крови и кровезаменители 103
- •Раздел 7 Раздел VI раны 148
- •Раздел 8 Десмургия 162
- •Раздел 9 Ожоги, отморожения, єлектротравма 181
- •Раздел 10 Травмы 218
- •Раздел 11 Сепсис 240
- •Раздел 12 Опухоли 276
- •Раздел 1Обследование харургического больного
- •Сбор информации
- •Объективные методы обследования
- •Лабораторные исследования
- •Инструментальные исследования
- •Раздел 2
- •Раздел 3Асептика и антисептика
- •3.1Асептика
- •3.1.1Определение и основные принципы асептики
- •3.1.2Основные пути распространения инфекции
- •3.1.3Профилактика воздушно-капельной инфекции
- •Организация хирургических отделений и их планировка. Разделение потоков больных.
- •Особенности уборки хирургического отделения.
- •Гигиена и поведение больных. Пропускной режим.
- •Гигиена персонала и спецодежда, масочный режим
- •Бактерицидные лампы
- •Проветривание и вентиляция
- •Профилактика контактной инфекции
- •Обработка рук хирурга
- •Современные методы обработки рук.
- •Исторические методы обработки рук:
- •Хирургические перчатки
- •Обработка операционного поля
- •Стерилизация инструментария
- •Физические методы стерилизации
- •Химические (или «холодные») методы стерилизации
- •Порядок стерилизации инструментов
- •Стерилизация операционного белья и перевязочного материала
- •Контроль стерильности
- •Профилактика имплантационной инфекции
- •Стерилизация шовного материала
- •Стерилизация протезов, катетеров, деталей остеосинтеза
- •3.1.4Профилактика эндогенной инфекции
- •3.2 Антисептика
- •3.2.1Определение и основные принципы антисептики
- •Механическая антисептика
- •Физическая антисептика
- •Химическая антисептика
- •Антисептики и средства для дезинфекции
- •Галогены и галогенсодержащие соединения
- •Окислители
- •Кислоты и щелочи
- •Альдегиды
- •Соли тяжелых металлов и фенолы
- •Красители
- •Производные хиноксалина
- •3.2.2Биологическая антисептика
- •Антибиотики
- •Антибиотики
- •Вакцины и сыворотки
- •Раздел 4Гнойные заболевания кожи и подкожно-жировой клетчатки
- •4.1Фуругкул
- •4.1.1Этиология, локализация и патогенез
- •4.1.2Течение и клиническая картина
- •Стадия формирования и отторжения гнойно-некротического стержня.
- •4.1.3Лечение
- •4.1.4Осложнения
- •4.1.5Особенности фурункулов с локализацией на лице
- •4.2Карбункул
- •4.2.1Этиология, локализация и патогенез
- •4.2.2Клиническая картина
- •4.2.32.3. Лечение
- •4.33. Гидраденит
- •4.3.1Этиология, локализация и патогенез
- •4.3.2Течение и клиническая картина
- •4.3.3Лечение
- •4.4Абцесс
- •4.4.1Этиология и патогенез
- •4.4.2Клиническая картина
- •4.4.3Лечение
- •4.5Флегмона
- •4.5.1Этиология и патогенез
- •4.5.2Клиническая картина
- •5.3. Лечение
- •4.6Рожистое воспаление (Рожа)
- •4.6.1Этиология и патогенез
- •4.6.2Классификация рожистого воспаления
- •4.6.3Клиническая картина
- •4.6.4Осложнения
- •4.6.5Лечение
- •4.6.6Профилактика
- •4.7Эризипелоид (Свиная рожа)
- •4.7.1Этиология и патогенез
- •4.7.2Течение и клиническая картина
- •4.7.3Лечение и профилактика
- •4.8Гнойный мастит
- •4.8.1Этиология и патогенез.
- •4.8.2Клиника мастита
- •4.8.3Лечение и профилактика
- •4.9Газовая гангрена
- •4.9.1Этиология.
- •4.9.2Клиника.
- •4.9.3Лечение и профилактика
- •4.10Остеомиелит
- •4.11Гнойные процессы пальцев: панариции, пандактили
- •Раздел 5кровотечение
- •5.1Классификация кровотечений
- •5.2Изменения в организме при острой кровопотере
- •5.2.1Компенсаторно-приспособительные механизмы
- •5.2.2 Изменения в системе кровообращения
- •5.2.3Клиническая картина внутренних кровотечений
- •5.2.4Диагностика внутренних кровотечений
- •5.2.5Определение локализации источника кровотечения:
- •5.2.6Классификация и определение степени кровопотери
- •5.3Оценка степени кровопотери
- •5.4Факторы, определяющие объем кровопотери и исход кровотечения
- •5.5Гемостаз
- •5.5.1Система спонтанного гемостаза
- •5.5.2Процесс свертывания состоит из 3 фаз:
- •Способы временной остановки кровотечения
- •Общие правила наложения
- •Ошибки при наложении жгута:
- •Способы окончательной остановки кровотечения
- •Воздействие низкой температуры
- •Воздействие высокой температуры
- •Биологические методы
- •Раздел 6Переливание крови и кровезаменители
- •6.1Основные антигенные системы крови
- •6.1.1Клеточные антигены
- •6.1.2Эритроцитарные антигены
- •Антигенная система аво
- •Антигенная система резус-фактора.
- •Второстепенные антигенные системы
- •6.1.3Лейкоцитарные антигены
- •Система hla
- •Антигены полиморфно-ядерных лейкоцитов
- •Антигены лимфоцитов
- •6.1.4Тромбоцитарные антигены
- •6.1.5Плазменные антигены
- •6.2Группы крови
- •6.3Методика определения групп крови ав0
- •6.3.1Определение групп крови по стандартным изогемагглютинирующим сывороткам
- •Необходимое оснащение
- •Техника проведения реакции
- •Трактовка результатов
- •6.3.2Определение групп крови по стандартным изогемагглютинирующим сывороткам и стандартным эритроцитам (перекрестный способ).
- •Необходимое оснащение
- •Техника проведения реакции
- •Трактовка результатов
- •6.3.3Определение групп крови моноклональными антителами Необходимое оснащение
- •Техника проведения реакции
- •6.4Определение резус-фактора
- •6.4.1Способы определения резус-фактора
- •Экспресс-метод определения Rh-фактора стандартным универсальным реагентом в пробирке без подогрева.
- •Лабораторные методы определения резус-фактора
- •6.5Механизм действия перелитой крови
- •6.5.1Заместительный эффект
- •6.5.2Гемодинамический эффект
- •6.5.3Иммунологический эффект
- •6.5.4Гемостатичеекий эффект
- •6.5.5Стимулирующий эффект
- •6.6Показания к переливанию крови
- •6.6.1Абсолютные показания:
- •6.6.2Относительные показания:
- •6.7Противопоказания к переливанию крови
- •6.8Способы переливания крови
- •Аутогемотрансфузия
- •Переливание донорской крови
- •6.9Техника переливания крови
- •6.10 Проба на индивидуальную совместимость
- •6.11Биологическая проба
- •6.12Осуществление переливания крови
- •6.13Документация
- •6.14Наблюдение за больным после гемотрансфузии
- •6.15Осложнения переливания крови
- •Осложнения механического характера
- •Осложнения реактивного характера
- •Гемотрансфузионные осложнения
- •Гемотрансфузионный шок
- •Осложнения при переливании крови, несовместимой по резус-фактору и другим системам антигенов эритроцитов
- •Синдром массивных гемотрансфузий
- •Цитратная интоксикация
- •Калиевая интоксикация
- •6.16Консервирование крови
- •6.17Компоненты и препараты крови Основные компоненты крови
- •6.18Препараты крови
- •Препараты комплексного действия
- •Корректоры системы гемостаза
- •Препараты иммунологического действия
- •6.19 Кровезамещающие растворы
- •Кровезаменители гемодинамического действия
- •Декстран
- •Полиглюкин
- •Реополиглюкин
- •Дезинтоксикационные растворы
- •Кровезаменители для парентерального питания
- •Кристаллоидные растворы.
- •Осмодиуретики.
- •Переносчики кислорода
- •Раздел 7 Раздел VI раны
- •7.1Определение
- •7.2Клинические признаки раны
- •7.3Разновидности ран и их особенности
- •7.3.1Классификация ран по области по локализации
- •7.3.2Классификация ран по отношению к полостям тела
- •7.3.3Классификация ран по происходению.
- •7.3.4Классификация ран по характеру повреждения тканей.
- •7.3.5Классификация ран по степени инфицированности
- •7.4Течение раневого процесса. Заживление ран.
- •7.4.1Фазы раневого процесса.
- •7.4.2Типы заживления ран.
- •7.5Лечение ран
- •7.5.1Неотложная помощь на догоспитальном этапе
- •7.5.2Лечение ран на госпитальном этапе
- •Лечение операционных (асептических) ран
- •Лечение инфицированных ран
- •Лечение гнойных ран
- •Раздел 8Десмургия
- •8.1Общие понятия
- •8.2Разновидности повязок
- •8.3Техника наложения повязок
- •8.3.1Безбинтовые повязки Клеевые повязки
- •Косыночные и пращевидные повязки
- •Лейкопластырные повязки
- •Повязки из эластичного бинта
- •8.3.2Бинтовые повязки
- •Правила бинтования
- •Типы бинтовых повязок.
- •Повязки на голову
- •Повязки на верхней конечности
- •Повязки на грудь, живот и промежность
- •Повязки на нижние конечности
- •Некоторые особые повязки
- •9.1.3Классификация ожогов.
- •9.1.4Диагностика ожогов. Формулирование диагноза
- •9.1.5Клиника ожогов
- •Головы, шеи, груди, верхних и нижних конечностей
- •9.1.6Ожоговая болезнь
- •Ожоговый шок
- •Острая ожоговая токсемия
- •Септикотоксемия
- •Реконвалесценция
- •9.1.7Лечение ожогов Неотложная помощь обожженным с термическими травмами
- •Лечение ожогов на госпитальном этапе
- •Общее лечение
- •9.1.8Особенности химических ожогов
- •9.1.9Особенности лучевых ожогов
- •9.2 Отморожения
- •9.2.1Определение
- •9.2.2Этиология и патогенез
- •9.2.3Классификация
- •9.2.48.2.4. Клиника и диагностика
- •I степень
- •II степень
- •III степень
- •IV степень
- •9.2.5Лечение
- •9.3Электротравма
- •Общие симптомы
- •Раздел 10Травмы
- •10.1Определения
- •10.2Классификация травм
- •10.3Последствия и осложнения травм
- •9.4. Особенности обследования и оказания помощи травмированным
- •10.3.1Закрытые травмы
- •Ушиб (contusio)
- •Растяжения и разрывы (distorsio et ruptura)
- •Сотрясение (contusio)
- •Синдром длительного сдавления (сдс, crash-синдром)
- •Вывихи (Luxatio)
- •Переломы (fracturae)
- •Раздел 11Сепсис
- •11.1Этиология сепсиса
- •11.1.1 Особенности современной этиологии сепсиса
- •11.2Патогенез сепсиса
- •Этапы развития системной воспалительной реакции (свр)
- •Основные патогенетические механизмы развития системного воспалительного ответа
- •Патогенез грамположительного и грамотрицательного сепсиса
- •11.3Клиника сепсиса
- •11.4Лечение сепсиса и септического шока
- •11.4.1Принципиальные положения интенсивной терапии
- •Гемодинамическая поддержка
- •Санация инфекционного очага (хирургическое лечение)
- •Антибактериальная терапия
- •Десенсибилизирующая (антимедиаторная) терапия
- •Метаболическая терапия
- •Методы экстракорпоральной детоксикации
- •Энтеросорбция
- •11.4.2Коррекция нарушений гемостаза, лечение синдрома двс
- •Нутритивная поддержка
- •Профилактика образования стресс-язв в жкт
- •Приложения
- •Раздел 12Опухоли
- •12.1Основные определения и морфологическая классификация
- •12.2Причины возникновения и развития опухолей
- •12.3Общая характеристика опухолей
- •12.4Клиника и диагностика опухолей
- •12.5Клинические классификации опухолей Классификация злокачественных опухолей тnм
- •Клиническая классификация злокачественных опухолей
- •Классификация доброкачественных опухолей
- •12.6Принципы лечения опухолей.
- •Приложения тестовые задания для самоконтроля
- •36. На санпропускник ожогового центра доставлена женщина 40 лет с термическими ожогами правой кисти 1-2 степени площадью 2%. Тактика врача-комбустиолога:
Переломы (fracturae)
Перелом кости (fractura ossis)-частичное или полное нарушение целости кости, вызванное быстродействующей силой или возникающее вследствие патологического состояния кости и сопровождающееся повреждением мягких тканей.
Принята следующая классификация - переломов (см. рис. 9.4). Важно принципиально различать следующие виды переломов:
Открытые - перелом кости сопровождается повреждением кожных покровов, что создает условия для его инфицирования и ухудшает процесс восстановления костной ткани.
Переломы со смещением отломков, когда требуется обязательная репозиция для восстановления анатомической формы кости.
Осложненные переломы, при которых отмечается повреждение органов, расположенных в непосредственной близости к месту перелома (повреждение ткани мозга при переломе костей черепа, повреждение мочевого пузыря при переломе костей таза и пр.).
Клиника и диагностика переломов костей. Основными симптомами перелома являются:
боль
нарушение функции конечности
деформация и укорочение конечности
подвижность кости в зоне травмы
крепитация костных отломков.
Боль в зоне перелома возникает сразу после травмы. Она несколько уменьшается в покое и усиливается при всяком движении. Боль тем интенсивнее, чем значительнее повреждение тканей в зоне перелома. Локализация места перелома кости, устанавливается с помощью ее пальпации на всем протяжении. Место перелома имеет более выраженную болезненность по сравнению с окружающими его участками тканей. Нередко боль в месте перелома выявляется при создании осевой нагрузки на кость (напрмер, на позвоночный столб).
Нарушение функции конечности - не всегда типичный симптом перелома. Чаще всего он выявляется при переломах костей конечностей.
Деформация конечности в зоне расположения перелома имеет место при смещении костных отломков. Чем больше смещение, тем выраженнее деформация конечности. Однако следует помнить, что отсутствие этого признака не исключает наличие перелома конечности.
Подвижность костных отломков - абсолютный признак перелома, наиболее часто встречается при диафизарных переломах.
Крепитация отмечается при патологической подвижности костных отломков и вызывается трением их концов друг о друга. Проверять наличие данного признака следует с большой осторожностью.
Обширные и множественные переломы костей нередко сопровождаются нарушением общего состояния больного: вследствие боли и кровопотери развивается картина шока, опасным осложнением может быть жировая эмболия (при попадании жировой ткани в просвет сосудов наподобие тромбов).
Для полноценной диагностики перелома необходимо правильно провести физикальное обследование больного и сделать рентгенограмму поврежденного сегмента.
Осмотр больного с травмой должен производиться при обязательном освобождении его от одежды. При этом необходимо обращать внимание на состояние симметричных участков тела- осматривать поврежденный участок и такой же участок вне зоны травмы. Во время осмотра необходимо обращать внимание на общее состояние больного, чтобы не пропустить сопутствующие изменения со стороны внутренних органов, возникшие вследствие травмы: внутреннее кровотечение, пневмоторакс, травму мозга и проч., а также со стороны органов расположенных в зоне самого перелома: повреждение нервных стволов, крупных сосудов, суставов.
Пальпация зоны предполагаемого перелома должна производиться с большой осторожностью, особенно когда хотят установить наличие признака патологической подвижности и крепитации.
Рентгенограмма кости должна быть выполнена в двух проекциях - передней и боковой. При переломе позвоночника боковой снимок особенно необходим для выявления компрессионного перелома тела позвонка.
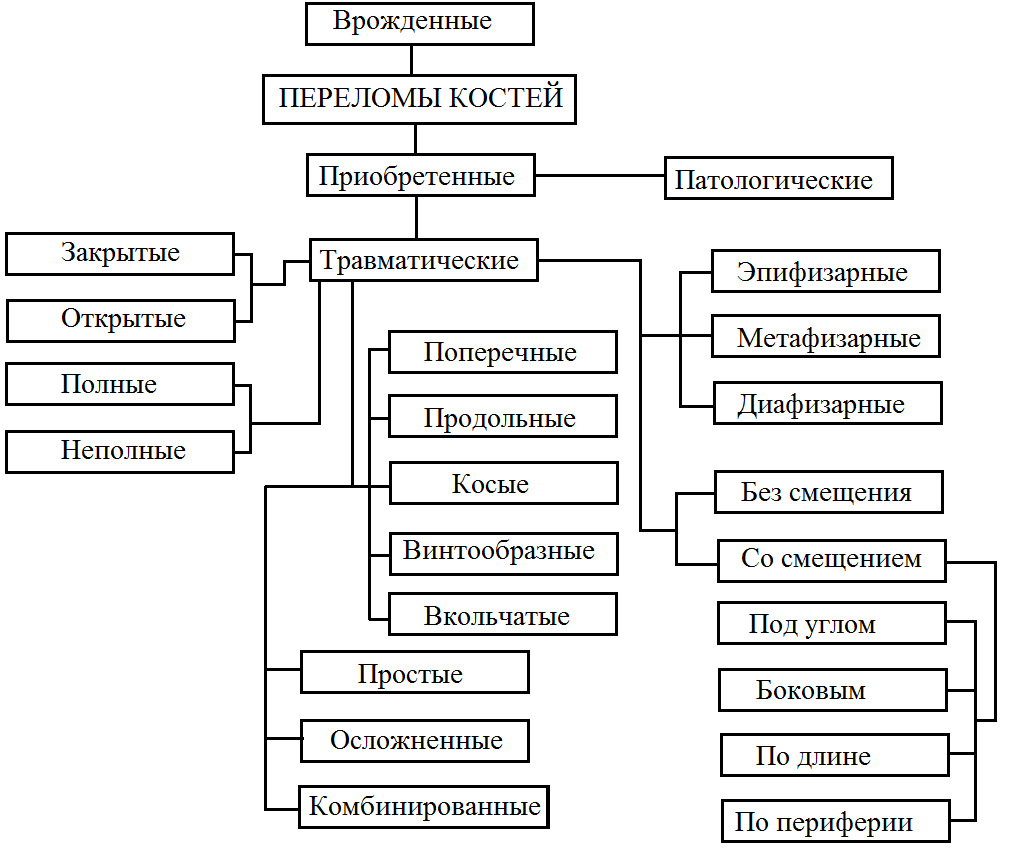
Рисунок 9.71 Классификация переломов
Регенерация костной ткани. Процесс образования костной мозоли. Различают два вида регенерации: физиологическую и репаративную.
Физиологическая регенерация выражается в постоянной перестройке и обновлении костной ткани: гибнут, рассасываются старые и формируются новые структуры кости в период физиологического роста человека.
Репаративная регенерация происходит при повреждении костной ткани и направлена на восстановление её анатомической целостности и функций.
Источники и фазы репаративной регенерации. Восстановление костной ткани происходит путём пролиферации клеток камбиального слоя надкостницы, эндооста, малодифференцированных клеток костного мозга и мезенхимальных клеток (клетки адвентиции врастающих сосудов).
Выделяют четыре фазы репаративной регенерации.
Первая фаза - катаболизм тканевых структур, пролиферация клеточных элементов. В ответ на травму кости и окружающих её тканей возникает типовой процесс заживления раны, первоначально в виде гидратации направленный на расплавление и рассасывание погибших клеток. Возникает посттравматический отёк, который усиливается к 3-4-му дню, а затем медленно уменьшается. Включаются механизмы репродукции и пролиферации клеточных элементов.
Вторая фаза - образование и дифференцировка тканевых структур. Характеризуется прогрессирующей пролиферацией и дифференцировкой клеточных элементов, вырабатывающих органическую основу костного регенерата. При оптимальных условиях образуется остеоидная ткань, при менее благоприятных - хондроидная, которая впоследствии замещается костной. По мере развития и обызвествления костной ткани происходит резорбция хондроидных и фибробластических структур.
Третья фаза - образование ангиогенной костной структуры (перестройка костной ткани). Постепенно восстанавливается кровоснабжение регенерата, происходит минерализация его белковой основы. К концу этой стадии из остных балок образуется компактное вещество кости.
Четвертая фаза - полное восстановление анатомо-физиологического строения кости. Дифференцируются кортикальный слой, надкостница, восстанавливается костномозговой канал, происходит ориентировка костных структур в соответствии с силовыми линиями нагрузки, то есть кость принимает свой первоначальный вид.
Виды костной мозоли. Различают четыре слоя костной мозоли:
периостальный;
эндостальный;
интермедиарный;
параоссальный.
Механизм образования всех перечисленных слоев мозоли типовой, однако их функции разные. Первые два вида мозоли образуются быстро, особенно периостальная, что связано с особенностью регенерации. Основная их функция - фиксация отломков в месте перелома. Оба этих вида мозоли являются приспособительным и временным процессом. Их образование еще не свидетельствует о сращении костных отломков, а лишь подготавливает условия для этого. Истинное сращение отломков происходит за счёт интермедиарной мозоли, после чего ткани пери- и эндостальной мозолей подвергаются резорбции.
Виды сращения перелома. Образование периостальной и эндостальной мозолей обеспечивает временную фиксацию костных отломков. Таким образом, создаются условия для роста костного регенерата. В дальнейшем сращение перелома может осуществляться двумя путями. Выделяют первичное и вторичное сращения перелома.
Первичное сращение. Если костные отломки точно сопоставлены и надёжно фиксированы, регенерат не травмируется и хорошо кровоснабжается. репаративная регенерация начинается сразу с образования интермедиарной мозоли, представленной костной тканью. Таким образом происходит полноценное костное сращение в ранние сроки. Такой тип сращения отломков получил название первичного костного сращения.
Вторичное сращение. Сохраняющаяся подвижность костных отломков неизбежно сопровождается травматизацией и нарушением микроциркуляции образующегося регенерата. При таких условиях регенерат замещается вначале хрящевой тканью, образование которой требует меньшей оксигенации и меньшего количества биологически активных веществ. Впоследствии эта хрящевая ткань замещается костной. Такой вид сращения получил название вторичного. Отличительные его черты: образование выраженной периостальной мозоли и временное образование хрящевой мозоли.
Оказание помощи при переломах на догоспитальном этапе фельдшером и врачом бригады скорой помощи. Первоочередным мероприятием является обезболивание. При единичных переломах мелких костей в/в или в/м вводят ненаркотические анальгетики: 2-4 мл 50% раствора анальгина, или 5 мл ренальгана. При множественных переломах, при переломах крупных костей необходимо применение наркотических анальгетиков: в/в вводят 1-2 мл 2% раствора промедола или 1-2 мл 1% раствора морфина гидрохлорида. При тяжелых сочетанных переломах, сопровождаемых тяжелой ЧМТ опийные анальгетики противопоказаны, в этом случае вводят в/в 4 мл 5% раствора трамадола или оксибутират натрия (ГОМК) в дозе 70-100 мг/кг массы тела. ГОМК эффективен и при в/м введении.
В случае наличия раны на коже обязательно накладывается асептическая повязка. При сильном кровотечении выполняются, необходимые мероприятия по его временной остановке.
После выполнения обезболивания приступают к транспортной иммобилизации, целью которой является предупреждение дальнейшего смещения костных отломков, что, в свою очередь, исключает возможность травмирования острыми отломками костей магистральных сосудов и крупных нервных стволов, предупреждает переход закрытого перелома в открытый и усугубление травматического шока. Иммобилизация частей тела для транспортировки больного с переломом костей проводится любым, имеющимся под руками материалом (рис.9.5). Оптимально для этой цели использовать специальные средства-транспортные шины (лестничные шины, или шины Крамера).
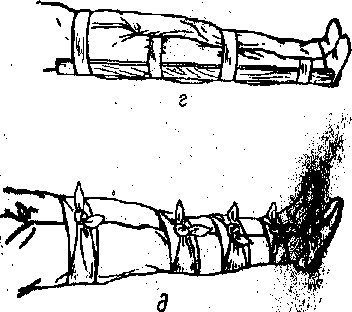
Рисунок 9.72 Транспортная иммобилизация при переломе диафиза бедра подручным материалом
Всегда следует помнить, что при наложении любой шины иммобилизуют минимум 2, оптимально 3, сустава, между которыми находится поврежденная кость. Если используют подручные средства, необходимо помнить, что транспортная шина должна быть достаточно прочной, чтобы не сломаться во время транспортировки и противостоять движению костных отломков, несмотря на возможное сокращение мышц поврежденной конечности. Длина шины должна соответствовать участку конечности, подлежащему иммобилизации.
Из специальных транспортных шин наибольшее распространение получила проволочная шина Крамера (иногда ее называют лестничной). Шина Дитерихса, применявшаяся в прежние времена, сегодня утратила широкое применение, так как ее наложение технически сложнее, требует намного больше времени и перевязочного материала.
При отсутствии штатных шин и каких-либо подручных материалов поврежденную конечность прибинтовывают к здоровой (ногу) или к туловищу (руку). При переломе плечевой кости или ключицы накладывают повязку Дезо (см. раздел 7 «Десмургия»).
При подозрении на перелом позвоночника пострадавшего транспортируют в положении на спине на жестких носилках (щите, двери). При подозрении на перелом шейного отдела позвоночника дополнительно накладывают воротник Шанца.
При подозрении на перелом костей таза пострадавшего транспортируют на жестких носилках в позе «лягушки»: под колени подкладывают валик, ноги разведены и ротированы кнаружи (рис.9.6).
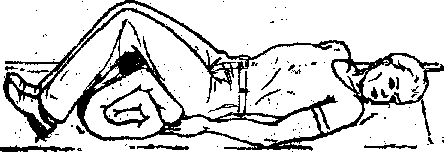
Рисунок 9.73 Поза «лягушки»
В случае, если имеется перелом диафиза бедра либо перелом костей таза, у пострадавшего практически всегда наступает острая кровопотеря, от которой он может погибнуть в считанные минуты (кровопотеря при переломе диафиза бедра может достигать 3,0-3,5 л крови, костей таза - до 5,0 л). Поэтому при таких повреждениях требуется безотлагательное проведение инфузионной терапии (солевые и коллоидные растворы в/в струйно в 1-2 вены), введение глюкокортикоидов (4-16 мг дексаметазона или 30-240 мг преднизолона в/в струйно или добавить в систему для инфузий), сердечных средств (1 мл 0,06% раствора коргликона).
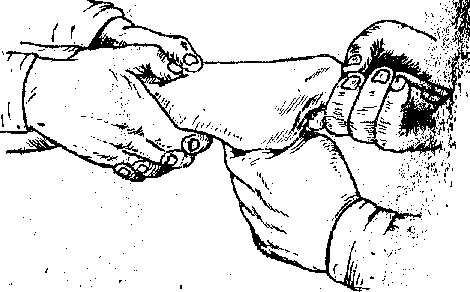
Рисунок 9.74 Ручная репозиция при переломе лучевой кости в типичном месте
Лечение переломов на госпитальном этапе. Лечение переломов костей имеет главную цель - восстановить анатомическую целостность поврежденной кости и физиологическую функцию поврежденного органа (конечности). Для выполнения этой задачи необходимо правильное сопоставление костных отломков и фиксация их в неподвижном состоянии, что создаст условия для процесса регенерации костной ткани в зоне перелома. Несоблюдение этих трех требований приводит к отрицательному результату лечения. Под правильным сопоставлением костных отломков следует понимать близкое соприкосновение поверхностей перелома при сохранении анатомической оси кости. Если при переломе имеет место смещение костных отломков, то его необходимо устранить- репонировать костные отломки.
Различают консервативные и оперативные методы лечения переломов. Консервативный метод предполагает выполнение репозиции костных отломков закрытым способом, а оперативный - посредством хирургического вмешательства (открытым способом).
Консервативное лечение переломов может быть осуществлено одномоментно (одномоментная репозиция - фиксационный метод) и постепенно (с помощью скелетного вытяжения либо аппаратного метода).
Фиксационный метод. Обязательным условием при проведении одномоментной закрытой репозиции костных отломков является придание органу физиологического положения (чаще речь идет о физиологическом положении конечности), что не удается выполнить без хорошей анестезии зоны перелома. В настоящее время для обезболивания широко применяется местная анестезия. Для этого в зону перелома (гематома между костными отломками) при строжайшем соблюдении норм аспетики применяют футлярные новокаиновые блокады по А.В. Вишневскому. Существуют методики выполнения футлярных блокад плеча, предплечья, бедра, голени. Нередко используют и наркоз с применением миорелаксантов.
Для успешного выполнения репозиции необходимо:
четкое представление о характере смещения костных отломков, что обеспечивает качественная рентгенография;
полное расслабление мускулатуры органа, чему способствует хорошая анестезия области перелома;
хорошая фиксация центрального отломка и адекватное приложение силы к периферическому отломку, который сопоставляется с центральным;
обязательное использование помощника.
Фиксация отломков. После того как отломки поставлены в правильное положение, необходимо их фиксировать на такой срок, пока не произойдет сращение, т.е. консолидация. Фиксацию отломков кости удается выполнить с помощью гипсовых повязок (при закрытой одномоментной репозиции или после репозиции с помощью скелетного вытяжения) или путем использования металлических конструкций (при открытой репозиции), о чем сказано выше.
Гипс (серно-кислый кальций) - очень мелкий порошок, обладающий высокой гигроскопичностью. При смешивании с водой (5 частей гипса, 3 части воды) он застывает в течение 5-10 мин.
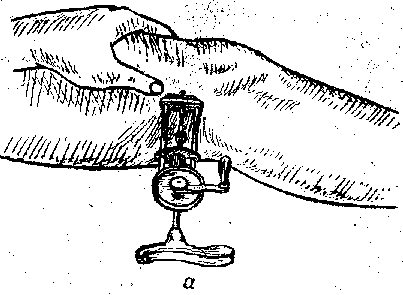
Рисунок 9.75 Проведение спицы дрелью в дистальный метафиз бедра.
Гипсовые бинты лучше готовить из широко- или среднепетлистой марли в виде полос длиной до 3 м, шириной 7-15 см для конечностей и 20-25 см для туловища.
Марлевый бинт натирают гипсом на столе рукой или скатанным бинтом, следя за равномерным распределением порошка, чтобы предупредить появление неровностей и шероховатостей при наложении бинта на конечность. Скатывать заполненный гипсом бинт надо не туго, а рыхло, иначе при смачивании он плохо пропитается водой.
В настоящее время в практику все больше входят готовые гипсовые бинты, выпускаемые промышленно.
Перед наложением на органы гипсовый бинт опускается в таз с теплой водой. Как только в воде перестанут выделяться пузырьки воздуха, гипсовый бинт захватывают с двух концов руками, вынимают из воды, слегка отжимают и используют по назначению.
Для приготовления гипсовой лонгеты сначала измеряется длина области, где будет находиться лонгета (обычной бинтовой лентой). Мерка располагается на столе и по ней делается лонгета, состоящая из нескольких слоев гипсового бинта. Слои бинта тщательно расправляются гладящими движениями кисти: приготовленная лонгета прикладывается к конечности, моделируется по форме и прибинтовывается марлевыми бинтами. Такая лонгета не оказывает влияния на кровообращение конечности.
При наложении циркулярной гипсовой повязки производится круговое бинтование конечности. При этом необходимо, чтобы не было натяжения и не образовывались складки. Каждый последующий тур бинта должен захватывать половину предыдущего. По мере наложения повязки ее осторожно разглаживают ладонью. Для получения прочной повязки, обеспечивающей хорошую фиксацию перелома, достаточно наложить 5-7 слоев гипсового бинта.
При наложении гипсовой повязки пальцы конечности должны быть оставлены открытыми для контроля за их внешним видом (определяется состояние кровообращения в тканях ниже повязки, нет ли цианоза, отека). Для достижения хорошей иммобилизации перелома должны быть фиксированы суставы, в образовании которых участвует сломанная кость, а конечности придается физиологическое положение.
После наложения гипсовой повязки нужно тщательно следить за состоянием кровообращения конечности: в пальцах должны сохраняться движения, кожа их должна иметь нормальный цвет, быть теплой на ощупь, не отечной, сохранять чувствительность.

Рисунок 9.76 Спица проведена через дистальный метафиз бедра
При появлении отека кожи пальцев, ее похолодании необходимо расслабить повязку (разрезать ее или ослабить лонгету) и добиться исчезновения патологических симптомов; следует быть очень внимательным к жалобам больного на боли в конечности, на которую наложена гипсовая повязка, и не стремиться снять боли инъекцией анальгетиков до выявления ее причины.
Достоинствами данного метода следует считать его простоту, дешевизну, возможность больного самостоятельно передвигаться и в большинстве случаев лечиться амбулаторно.
Недостатками фиксационного метода следует считать длительное обездвиживание конечности с развитием атрофии мышц и артрозо-артрита фиксированных суставов, невозможность удержания костных отломков в больших массивах мышц (бедро, голень, плечо), и наконец, трудности наблюдения за состоянием мягких тканей, скрытых под гипсом.
В тех случаях, когда одномоментная репозиция не удается (особенно это относится к переломам костей нижних конечностей), приходится прибегать к постепенной репозиции отломков костей с помощью скелетного вытяжения.
Репозиция с помощью скелетного вытяжения применяется для устранения смещения костей при переломе бедренной кости и костей голени. Скелетное вытяжение осуществляется путем тяги, точкой приложения которой является кость.
Для скелетного вытяжения применяется специальная конструкция. Техника скелетного вытяжения заключается в следующем. Под местным обезболиванием или под наркозом в условиях операционной при соблюдении строгой асептики с помощью специальной дрели спица проводится в определенную точку дистального отломка кости (рис. 9.8) и к ней прикрепляется скоба. Кожные раны в месте проведения спицы обрабатываются раствором антисептика и закрываются асептической повязкой. После этого больной перевозится и палату, где укладывается на функциональную кровать, на которую помещается специальная шина Беллера для придания конечности физиологи-ческого положения (рис. 9.10) .

Рисунок 9.77 Больная на скелетном вытяжении (вытяжение шиной Белера)
Шина устанавливается в таком положении, чтобы периферический отломок кости располагался по направлению оси центрального отломка.
Нижний конец кровати поднимают на 25-30 см, чтобы тело больного служило противотягой для груза, прикрепленного к скобе. Свободное положение суставов на шине позволяет начинать раннее движение (со 2-3-го дня) для лучшей регенерации кости. Контроль репозиции осуществляется с помощью динамического рентгеновского исследования.
Достоинствами данного метода следует считать точность и контролируемость процесса репозиции, что позволяет устранять даже сложные виды смещения костных отломков, недостатками - инвазивность лечения, длительное вынужденное положение в постели, приводящее к развитию пролежней, гипостатической пневмонии и атрофии мышц опорно-двигательного аппарата.
Аппаратные методы остеосинтеза. В последние время при лечении переломов широкое распространение получили аппараты для внеочагового репонирования и фиксации переломов (аппараты Илизарова, Гудушаури, Волкова-Оганесяна и др.).
 Аппаратный метод лечения обеспечивает
создание оптимальных условий для
сращения костей, восстановления
анатомического строения и функции
конечности путем чрескостного введения
спиц, закрепленных в опорах аппарата
(кольца, дуги, рамки и.т. д.). Основными
преимуществами метода являются следующие:
Аппаратный метод лечения обеспечивает
создание оптимальных условий для
сращения костей, восстановления
анатомического строения и функции
конечности путем чрескостного введения
спиц, закрепленных в опорах аппарата
(кольца, дуги, рамки и.т. д.). Основными
преимуществами метода являются следующие:
Точная репозиция отломков.
Постоянное и надежное обездвиживание отломков.
Отсутствие дополнительной травмы тканей в области патологического очага, сохранение кровоснабжения и источников репаративной регенерации костной ткани (ввиду проведения закрытого остеосинтеза без вмешательства на самих отломках).
Постепенное проведение всех манипуляций (компрессии, дистракции, встречного сдавления, перемещения отдельных фрагментов и т.д.). Обычно компрессия или дистракция проводится не более чем на 1 мм/сут (в несколько приемов).
Достижение обездвиживания отломков аппаратом постоянным натяжением спиц с помощью компрессии, дистракции или осевого вытяжения.
Ранняя дозированная нагрузка на конечность, функция в суставах и активизация больного.
В связи с отсутствием вмешательства на патологическом очаге не наносится дополнительная травма источникам остеогенеза, сохраняются сосуды и нервы, что создает оптимальные условия для репаративной регенерации тканей. В тех случаях, когда в плане операции предусматривается создание промежуточного костного фрагмента, он попадает в условия костного «трансплантата», связанного с окружающими тканями, с сохранением артериального и венозного кровотока и иннервации, что выгодно отличает метод, с биологической точки зрения, от свободной костной пластики.
К аппаратному методу прибегают, как правило, при неэффективности консервативных методов (репозиция и гипсовая иммобилизация и др.) или при невозможности их применения. Остеосинтез аппаратами также применяют у больных, когда нежелательно нанесение дополнительной травмы. Он показан при многооскольчатых, многофрагментарных переломах длинных трубчатых костей (особенно костей голени), при множественных и сочетанных переломах костей, а также переломах, сопровождающихся обширным повреждением мягких тканей, ожогом и нагноением. Этот метод может найти применение и при других видах переломов, как замена скелетного вытяжения.
Особенно целесообразно остеосинтез аппаратами применять при лечении ложных суставов, осложненных остеомиелитом, а также при опасности вспышки «дремлющей» инфекции при вмешательствах в области патологического очага. Он показан при лечении ложных суставов (особенно костей голени), осложненных обширными рубцами, когда вмешательство на костных отломках угрожает развитием некроза кожи и подлежащих тканей. Применением одной или нескольких поперечных остеотомий с последующей дистракцией аппаратом достигают восстановления длины трубчатых костей.
Кроме того, дистракция с помощью аппарата после остеотомии позволяет постепенно удлинить укороченную конечность, культю или отдельные кости (кисть). При тугих (фиброзных) ложных суставах, сопровождающихся укорочением, это достигается путем растяжения тканей, соединяющих отломки, с одномоментной ликвидацией ложного сустава.
Постепенное разгибание или сгибание в суставах с применением специальных аппаратов дает возможность устранять порочное положение конечности, а одновременная разгрузка суставов позволяет восстановить подвижность в них.
Методика применения аппаратов. В зависимости от сроков применения аппаратов при острой травме различают: первичный, отсроченный, ранний вторичный, отсроченный вторичный, поздний аппаратный остеосинтез по поводу замедленной консолидации, несросшегося или неправильно сросшегося перелома.
Первичный аппаратный остеосинтез - остеосинтез в течение первых суток (24 ч) после перелома кости. Первичный остеосинтез, как правило, выполняется в порядке оказания экстренной (неотложной) помощи при поступлении больного в лечебное учреждение, но не позже суток после травмы.
Отсроченный аппаратный первичный остеосинтез - остеосинтез в период 2 - 7 сут после перелома. В этот период концы отломков кости окружены излившейся кровью, сгустками крови и подвижны. При открытом вмешательстве сгустки крови легко удаляются.
Ранний вторичный аппаратный остеосинтез - остеосинтез в период 8 - 14 сут (2-я неделя) после перелома. Этот период совпадает с началом организации излившейся крови, образования остеогенной ткани. Образующиеся грануляционная и остеогенная ткани, еще нежные по своему строению, при медленном изменении положения отломков легко деформируются. При открытых вмешательствах образующаяся ткань легко удаляется острой ложкой.
Отсроченный вторичный аппаратный остеосинтез - остеосинтез в период 15 - 21 сут (3-я неделя ) после перелома. В этот период происходит склерозирование, рубцевание грануляционной ткани, уплотнение остеогенной ткани с началом ее обызвествления. При медленном изменении положения отломков, но при применении более значительных усилий, вновь образовавшиеся ткани постепенно деформируются. При открытом вмешательстве для выделения концов отломков, удаления части образовавшихся тканей при сопоставлении отломков приходится прибегать к режущим инструментам.
Поздний аппаратный остеосинтез - в период от 22 сут до среднего срока сращения перелома данной кости. Он производится по поводу срастания перелома при неправильном положении отломков.
Аппаратный остеосинтез по поводу замедленной консолидации (обычно в сочетании с неправильным положением отломков). Он проводится в период от среднего срока сращения данной кости (при отсутствии костного сращения).
Аппаратный остеосинтез по поводу несросшегося перелома кости - в период после удвоенного среднего срока сращения данной кости при отсутствии костного сращения.
Разновидности аппаратов. Различают большое количество разнообразных аппаратов для чрескостного остеосинтеза. Наиболее широкое распространение имеют аппараты Илизарова, Гудушаури, Демьянова и др. (см. рис.9.11).
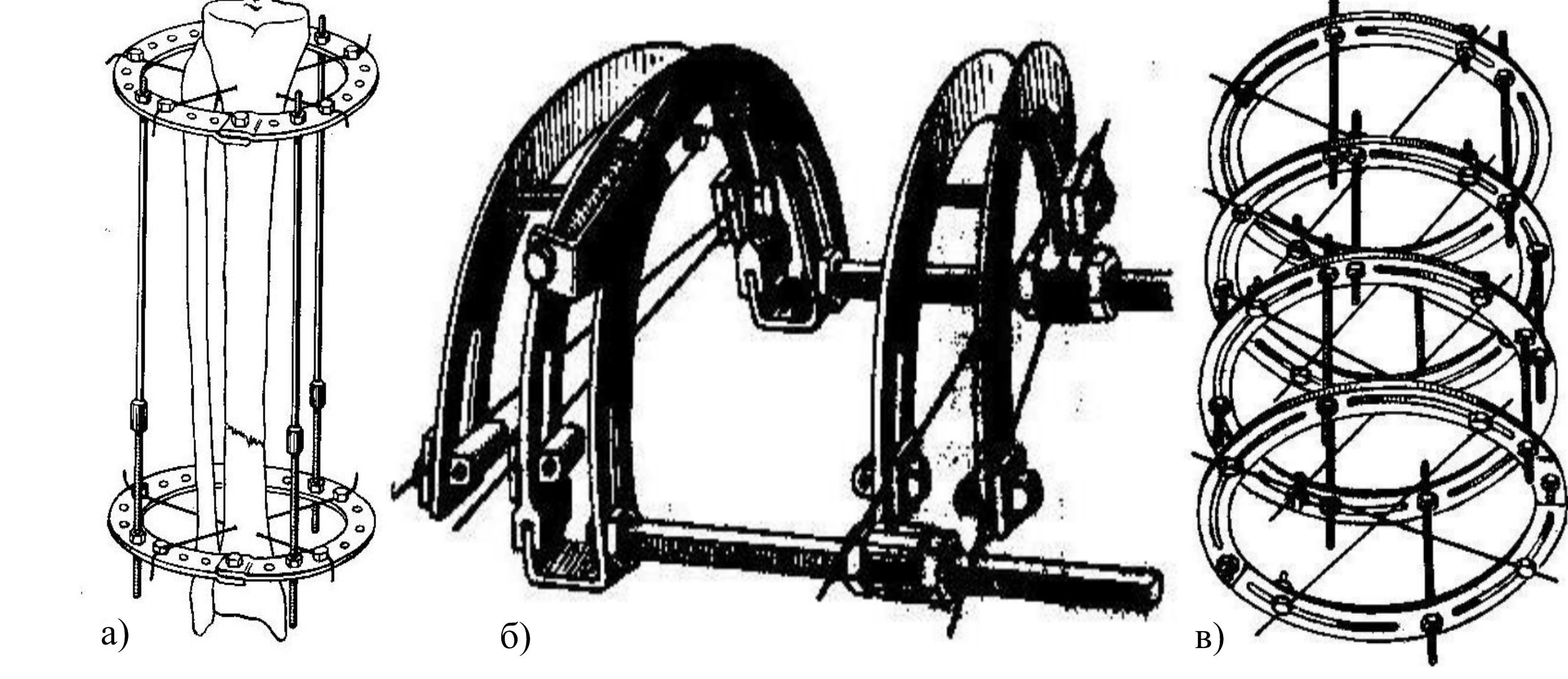
Рисунок 9.78 Аппараты для остеосинтеза: а-Илизарова, б-Гудушаури, в-Демьянова.
Оперативное лечение переломов заключается в обнажении концов кости в зоне перелома, сближении их и фиксации методом интра- и экстрамедуллярного остеосинтеза. Она осуществляется в тех случаях, когда не удается репозиция перелома закрытым способом. Обычно это возникает при наличии препятствия к вправлению отломков (попадание мышц между концами сломанной кости - интерпозиция). К открытой репозиции также приходится прибегать и тогда, когда один из отломков является местом прикрепления мощных мышц (надколенник, бугор пяточной кости, локтевой отросток), и у больных преклонного возраста, так как длительное неподвижное пребывание их на скелетном вытяжении может привести к образованию пролежней и застойных явлений в легких.
Чаще всего оперативное лечение переломов производят после стихания острых явлений, развивающихся при травме (рассасывается гематома, окружающие перелом ткани вступили в фазу регенерации). Обязательным условием, которое необходимо выполнять при оперативном лечении переломов, является бережное отношение к надкостнице, чтобы сохранить ее питание.
Для осуществления интрамедуллярного (внутрикостного) остеосинтеза используют металлические спицы и стержни (штифты) разных конструкций. Этот вид остеосинтеза обеспечивает стабили положение отломков.
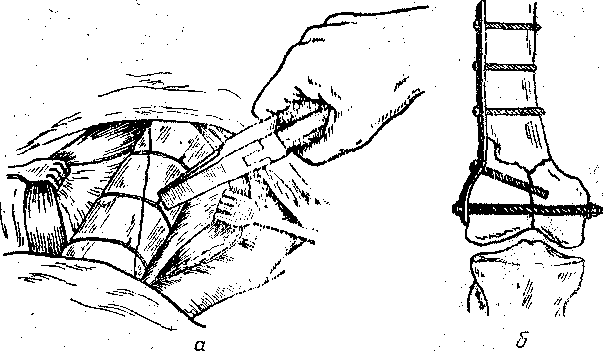
Рисунок 9.79 Экстрамедуллярный остеосинтез металлическими пластинами и шурупами.
Для экстрамедуллярного (накостного) остеосинтеза применяют проволочные швы, пластинки с шурупами или болтами и многие другие конструкции. На рис. 9.12 представлен остеосинтез шурупами и пластиной.
Фиксация обнаженных отломков, сопоставленных друг с другом, производится или путем образования выступов и углублений в концах отломков, позволяющих как бы «сколотить» отломки, или при помощи специальных металлических приспособлений.
Преимуществами оперативного метода с помощью металлоостеосинтеза следует признать его высокую эффективность и надежность, отсутствие длительной иммобилизации пациента, возможность более раннего перевода на амбулаторное лечение, удлинять кость при необходимости, наиболее эффективно осуществлять лечение ложных суставов.
Основным недостатком фиксации отломков с помощью металлических конструкций является оставление в тканях инородного тела, что при осложнении операции инфекцией приводит к развитию остеомиелита.
Общее лечение переломов состоит в создании условий покоя для нервной системы больного, правильной организации питания, тщательном уходе за больным и проведении симптоматической терапии. Большое внимание должно быть уделено лечебной физкультуре.
