- •Оглавление
- •Предисловие
- •Определение понятия внематочная беременность
- •Частота внематочной беременности (вб)
- •Этиология. Факторы риска возникновения и развития внематочной беременности
- •Анатомия и физиология маточных труб
- •Патолого-анатомические изменения при внематочной беременности
- •Клиника, диагностика трубной беременности
- •Объективные методы диагностики
- •Показатели хорионического гонадотропина с известным сроком беременности
- •Устаревшие методы диагностики
- •Диагностический алгоритм
- •Лечение внематочной беременности
- •Реабилитация после внематочной беременности
- •Прогноз
- •Варианты течения и редкие формы внематочной беременности
- •Клинический протокол по оказанию акушерской и гинекологической помощи согласно приказа моз Украины № 676 от 31.12.2004 г. Внематочная беременность
- •2. По течению:
- •3. Болевой синдром:
- •4. Признаки внутрибрюшного кровотечения (в случае нарушенной вб):
- •5. Нарушение общего состояния (в случае нарушенной вб):
- •Пункция брюшной полости через задний свод влагалища.
- •Диагностические признаки разнообразных форм трубной беременности
- •Лечение внематочной беременности.
- •Применение метотрексата при вб
- •Рекомендуемая Литература
Клиника, диагностика трубной беременности
Из всех форм ВБ врачу чаще всего (96,5-98% случаев) приходится иметь дело с трубной беременностью (ТБ). На долю ампулярной и истмической локализации ТБ приходится 93-98,5%.
Клиника и диагностика ВБ зависит от ряда факторов: локализации беременности, ее срока, от того, прогрессирует или прерывается беременность, от характера прерывания.
Прежде всего при ВБ в организме женщины наступают те же изменения, что и при нормальной маточной беременности ранних сроков. Появляются сомнительные и вероятные признаки беременности. Часто бывает задержка очередной менструации (92%). Кровянистые выделения из половых путей встречаются в 50-80% случаев. Эти выделения вызваны отторжением эндометрия. Выраженность выделений различна – от скудных до менструальноподобных. Нагрубают молочные железы. Появляется цианоз слизистых оболочек влагалища и шейки матки, при вагинальном исследовании матка размягчена и несколько увеличена в размерах (до 50%). В области придатков определяется объемное образование, которое может быть болезненным (55-60%). В слизистой оболочке матки наступают изменения свойственные беременности. Образуется децидуальная оболочка. Радиоиммунологические реакции на беременность становятся положительными. Таким образом, ряд признаков как маточной, так и внематочной беременности одинаковы.
Возможны три варианта клинического течения ТБ: прогрессирующая трубная беременность; беременность, прерывающая по типу трубного аборта и путем разрыва трубы.
Прогрессирующая трубная беременность. Прогрессирующая трубная беременность (ПТБ) протекает почти бессимптомно или ее симптомы слабо выражены. Правильный диагноз прогрессирующей трубной беременности ставят довольно редко. Врач может заподозрить ПТБ, когда женщина жалуется на задержку очередной менструации или при необычной для женщины периодичности менструации.
Других жалоб женщина обычно не предъявляет, кроме признаков свойственных для физиологической или осложненной маточной беременности (извращение вкуса, тошнота, рвота, нагрубание молочных желез).
Общее объективное исследование обычно не дает существенных сведений для диагностики ПТБ. Однако использование современных методов обследования дает возможность распознать ПТБ до ее прерывания. Ранняя диагностика способствует своевременному адекватному лечению. ПТБ редко существует длительное время, обычно происходит разрыв плодовместилища в течение 4-6 недель.
Общее состояние больной вполне удовлетворительное. Иногда при пальпации живота в подвздошных областях больные жалуются на незначительные боли на стороне беременной трубы.
При осмотре половых органов обращает внимание некоторый цианоз слизистой оболочки влагалища, шейки матки. При двуручном влагалищном исследовании размеры матки соответствуют сроку задержки менструации. Увеличение и размягчение матки происходит за счет наличия децидуальной оболочки и гипертрофии мышечных элементов. Сбоку от матки может определяться мягковатое, опухолевидное образование. Выявляемое, при динамическом наблюдении увеличение опухолевидного образования придатков матки позволяет уточнить диагноз ПТБ.
Таким образом, симптоматика ПТБ бедна, но достаточно чтобы предположить, поставить диагноз и госпитализировать больную для обследования и динамического наблюдения.
Оптимальный вариант обследования: обязательное определение хориальногогонадотронина, ультразвуковое сканирование, при необходимости – лапароскопия.
Определение -ХГ позволяют установить сам факт наличия беременности без указания на ее локализацию, и помогают провести дифференциальную диагностику между беременностью и другими патологическими состояниями, но не позволяет достоверно отличить внематочную беременность от осложненной маточной.
Для дифференциальной диагностики физиологической и ПТБ используется экспресс тест INEXSCREENTM .
Этот метод является достоверным и может быть использован в сочетании с другими методами диагностики ПТБ. Наиболее информативной является трансвагинальнаяэхография.
В последние годы для диагностики ПТБ стало использоваться цветное допплеровское картирование.
Во многих случаях дифференциальной диагностике помогает гистологическое исследование соскоба эндометрия.
Для окончательной диагностики, а также, если женщина желает сохранить беременность, чтобы исключить внематочную локализацию плодного яйца применяется лапароскопия.
В стационаре за больной, у которой подозревают ПТБ устанавливают тщательное динамическое наблюдение. ПТБ требует дифференциальной диагностики с маточной беременностью ранних сроков, неполным самопроизвольным абортом, с дисфункциональным маточным кровотечением, острым сальпингитом, ретенционными образованиями яичников, пузырным заносом. Выписывать больную из стационара с неуточненным диагнозом нельзя.
При условии ранней диагностики и наличии соответствующих показаний возможно консервативное ведение ПТБ. С лечебной целью можно применить парентеральное введение метотрексата, локальное его введение при лапароскопии или трансвагинальнойэхографии.
С этой целью также используется винбластин, локальное введение хлористого калия, простагландины Е2 и F2a.
Хирургическое лечение ПТБ выполняется лапароскопическим или лапаротомическим доступом в различном объеме.
Выбор операции зависит от размеров и локализации плодного яйца, степени деструктивных изменений плодовместилища, состояния больной, заинтересованности в сохранении репродуктивной функции. Возможно проведение консервативно-пластических операций или радикальных.
Трубный аборт. Часто нарушение трубной беременности происходит по типу трубного аборта (51%), ее прерывание обычно возникает на 4-6-й или 7-8-й неделе. Ворсины хориона внедряясь в стенку трубы вызывают ее разрушение. Прерывание ТБ происходит вследствие нарушения целостности плодовместилища, которое сопровождается внутрибрюшным кровотечением. Нарушение беременности может происходить по типу наружного трубного аборта или разрыва трубы (рис. 10).
Если разрывается стенка плодовместилища в просвет трубы, то плодное яйцо выбрасывается в брюшную полость через ампулярный отдел. Возникает трубный аборт, который сопровождается кровотечением в брюшную полость различной интенсивности. В некоторых случаях кровь скапливается в маточно-прямокишечном пространстве и образуется заматочная или перитубарная гематома. Попав в брюшную полость плодное яйцо обычно погибает, а затем может подвергнуться обызвествлению и мумификации. В редких случаях беременность развивается дальше и возникает вторичная брюшная беременность.
По типу трубного аборта беременность чаще всего прерывается, когда плодное яйцо имплантируется и развивается в ампулярной части трубы.
Нарушение внематочной беременности по типу трубного аборта имеет различную клиническую картину: у некоторых больных наблюдаются признаки острого внутреннего кровотечения, а у других симптоматика настолько скудна, что выявить заболевание довольно трудно. Стертость клинических проявлений нередко требует в этих случаях длительного наблюдения в стационаре.
Рис. 10. а - внутренний разрыв плодовместилища – трубный аборт. б - наружный разрыв плодовместилища – разрыв трубы |
Рис.11. Болевой синдром при внематочной беременности |
Известно, что основные симптомы беременности прерывающейся по типу внутреннего разрыва плодовместилища, представлены следующей триадой: задержка менструации, боль в животе, кровянистые выделения из матки.
Боль может появляться вследствие кровоизлияния в просвет трубы, ведущего к перерастяжениюее стенки, либо вследствие раздражения кровью участков брюшины. (Рис. 11.).
Боль чаще всего возникает приступообразно, локализуется в нижних отделах живота, на стороне пораженной трубы. Приступы болей, как правило, иррадиируют в прямую кишку. Иногда женщины жалуются на боль в подреберье, появляется френикус – симптом. Приступы могут сопровождаться слабостью, головокружением. Клиническая картина трубного аборта зависит от интенсивности внутрибрюшного кровотечения. Небольшое или умеренное кровотечение в брюшную полость может не оказывать заметного влияния на общее состояние больной. При значительном или обильном кровотечении общее состояние больной значительно ухудшается, клиника заболевания может быть схожа с картиной разрыва трубы.
Иногда приступы болей полностью прекращаются. Женщина вновь ощущает себя вполне здоровой. В некоторых случаях при общем удовлетворительном состоянии остается чувство тяжести внизу живота. Через некоторое время болевой приступ повторяется.
Второе место по частоте занимают жалобы на кровянистые выделения из половых путей, типа кофейной гущи. Они обусловлены отторжением децидуальной оболочки. Носят упорный характер неподдающиеся медикаментозным воздействиям.
Следующим симптомом является задержка месячных.
К сожалению, указанная триада, а тем более отдельно представленный симптом, не является патогномоничными для трубного аборта.
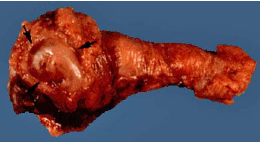
Рис.12.Трубный аборт: 1-плодное яйцо; 2-фимбрии трубы; 3-Расширенная ампулярнаячасть; 4- истмическаячастьтрубы |
Рис. 13. Трубный аборт; макропрепарат |
Для правильной диагностики трубного аборта большое значение имеет изучение анамнеза. В анамнезе больных с подозрением на трубный аборт имеются указания на воспалительные процессы половых органов, первичное или вторичное бесплодие, аборты, аппендэктомию, использование противозачаточных средств, индукторов овуляции.
В момент приступа болей у больной наблюдается бледность кожных покровов и слизистых оболочек, головокружение, умеренная тахикардия на фоне нормальных или сниженных цифр артериального давления.
Живот мягкий, не вздут, болезненный при пальпации в нижних отделах, больше на стороне поражения маточной трубы.
При значительном кровотечении в брюшную полость определяются более или менее выраженные симптомы раздражения брюшины. Нарушение трубной беременности приводит к одностороннему увеличению придатков, их болезненности. Форма пальпируемого образования может быть разнообразной: колбасовидной или ретортообразной. Если организуется заматочная гематома, то придатковое образование пальпируется в едином конгломерате с маткой. Определяется уплощение или выпячивание заднего свода влагалища, резкая болезненность его при пальпации («крик Дугласа»). Смещение шейки матки при влагалищном исследовании болезненно. Тело матки размягчено и не соответствует по величине сроку задержки менструации.
В крови отмечается снижение уровня гемоглобина, картина гипохромной анемии.
Необходимо всегда строго придерживаться следующего правила: если имеется подозрение на ВБ, больную надо немедленно госпитализировать для уточнения диагноза. Окончательный диагноз обычно ставится в процессе динамического наблюдения за больной с использованием дополнительных методов исследования.
Таким образом, данные объективного обследования настолько многообразны, что правильная интерпретация их чрезвычайно затруднительна. При наличии у больной характерных жалоб (задержка месячных, боли, темные кровянистые выделения), болезненности, симптомов раздражения брюшины, одностороннего увеличения придатков диагноз трубного аборта становится очевидным.
Дифференцировать трубную беременность прерывающуюся по типу трубного аборта приходится с заболеваниями связанными с беременностью. Исключают самопроизвольный аборт (угрожающий, неполный, полный), инфицированный аборт, пузырный занос, кисту желтого тела, маточную беременность малых сроков. В дифференциальной диагностике учитывают клинические проявления, уровень -ХГ в сыворотке крови, данные УЗИ, лапароскопии, гистологического изучения соскоба слизистой оболочки матки, пункции маточно-прямокишечного углубления брюшной полости через задний свод влагалища.
Дифференцируют с заболеваниями не связанными с беременностью: исключают острый сальпингит, аппендицит, перекрут ножки опухоли яичника, дисфункциональное кровотечение, почечную колику, разрыв селезенки. В дифференциальной диагностике важную роль играет исследование уровня -ХГ в моче или сыворотке крови.
Разрыв трубы. При имплантации яйцеклетки в истмической или интерстициальной части маточной трубы происходит ее разрыв, который сопровождается обильным кровотечением в брюшную полость. Беременность нарушенная по типу разрыва трубы, обычно не представляет диагностических трудностей. Клиническая картина разрыва маточной трубы достаточно типична. Основным требованием к практическим врачам - умение быстро и четко оказать адекватную экстренную помощь.
Внезапно, на фоне общего благополучия, возникают сильные боли внизу живота (в 90%). У некоторых женщин предшествует задержка очередных месячных от нескольких дней до нескольких недель (в 75-80%). Боли иррадиируют в задний проход, в под- и надключичную область («френикус-симптом»), плечо или лопатку, в подреберье. Боль сопровождается тошнотой или рвотой, головокружением, появляется холодный пот.
Возможна кратковременная потеря сознания. Объективное обследование обычно дает все основания для подтверждения внутреннего кровотечения. Больная чаще заторможена, реже проявляет признаки беспокойства. Пульс слабый, частый, снижается артериальное давление, отмечается бледность кожных покровов, цианоз лица, синеватое окрашивание кожи вокруг пупка (симптом Küllen и Hellendal), шафрановый оттенок кожи на ладонях и подошвах стоп (симптом Кушталова). Общее состояние больной прогрессивно ухудшается вплоть до развития геморрагического шока.
Живот умеренно вздут, больная щадит его во время дыхания, болезнен при пальпации, больше с той стороны, где произошел разрыв трубы. Симптомы раздражения брюшины положительны (симптом Щеткина – Блюмберга). При перкуссии определяется притупление звука в отлогих частях живота. Если кровотечение продолжается, то картина перитониального шока нарастает.
Гинекологическое исследование следует производить очень осторожно. Не следует прилагать чрезмерных усилий, они могут способствовать усилению кровотечения и шока. При влагалищном исследовании обнаруживаются незначительные темно-кровянистые выделения (в 50-90%). Матка слегка увеличена, размягчена, обладает повышенной подвижностью (симптом «плавающей матки» - симптом Соловьева). В области придатков матки пальпируется опухолевидное образование тестоватой консистенции. Болезненность придатков матки – постоянный симптом. Задний влагалищный свод уплощен или выпячен вследствие скопления крови (Рис.14.) в прямокишечно-маточном углублении (симптом Пруста). Отмечается резкая болезненность при смещении шейки матки (симптом Банки) и пальпации заднего свода влагалища («Крик Дугласа»). При необходимости проводят дополнительные исследования.
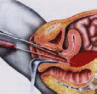
Рис.14. Скопление в прямокишечно-маточном углублении.
Вероятным признаком разрыва маточной трубы считают наличие жидкости в позадиматочном углублении при эхографии, что служит показанием для пункции брюшной полости через задний свод влагалища. Пункция брюшной полости позволяет получить темную кровь с мелкими сгустками. Пункцию брюшной полости проводят при относительно удовлетворительном состоянии больной, когда у врача остается сомнение в правильности диагноза. При отсутствии крови в пунктате не исключает возможности прервавшейся трубной беременности. Это наблюдается при выраженном спаечном процессе в области придатков матки или при небольшом количестве крови в брюшной полости. Если состояние больной таково, что независимо от результатов пункции срочно показано чревосечение к пункции прибегать не стоит. Она часто усугубляет болевой шок.
Разрыв маточной трубы следует дифференцировать с другими острыми заболеваниями брюшной полости: апоплексией яичника, перекрутом ножки опухоли яичника, разрывом кистозной опухоли яичника, перекрутом ножки фиброматозного узла или некрозом узла, перитонитом при прободной язве желудка, травмой органов брюшной полости. В дифференциальной диагностике помогает исследование уровня -ХГ. Все указанные заболевания требуют срочного оперативного вмешательства.
Дифференциальный диагноз основывается на особенностях клинического течения перечисленных заболеваний и использовании дополнительных методов исследования.
Клиника начавшегося маточного выкидыша складывается из жалоб на схваткообразные или тянущие боли внизу живота, яркие кровянистые выделения из влагалища после задержки менструации; признаки внутреннего кровотечения отсутствуют; наружный зев шейки матки приоткрыт; матка соответствует сроку задержки месячных. Степень анемизации адекватна наружному кровотечению.
Очень редко причиной массивного кровотечения в брюшную полость может быть хорионэпителиома трубы. Правильный диагноз до операции поставить очень трудно. Гистологическое изучение удаленной трубы, а также определение термостабильной фракции хориального гонадотропина позволяет уточнить диагноз.
Ведущим симптомом острого воспаления придатков матки, как и нарушенной внематочной беременности, является боль, но характеристика боли неодинакова. При воспалительном процессе болевой симптом нарастает постепенно, сопровождается повышением температуры тела; отсутствуют признаки внутреннего кровотечения. Нарушение менструального цикла, нередко наблюдающееся при воспалительном процессе, может симулировать симптом кровянистых выделений при трубном аборте, однако цвет крови при воспалении обычно имеет яркий оттенок. При влагалищном исследовании определяют матку нормальных размеров, придатки чаще увеличены с обеих сторон, своды высокие.
Нарушению питания субсерозной миомы матки сопутствует болевой симптом, возникающий довольно остро, но без признаков внутреннего кровотечения. Дифференцировать миому матки приходится от заматочной гематомы при нарушенной трубной беременности. Заматочная гематома вместе с трубой и маткой может представлять единым конгломератом, имеющим некоторое сходство с миомой матки. Однако у миомы границы более четкие и подвижность ее обычно сохранена.
Для перекрута ножки опухоли яичника характерно острое начало: боль в правой или левой повздошной областях, тошнота, рвота. Признаки внутреннего кровотечения отсутствуют. Могут проявляться симптомы раздражения брюшины. Данные внутреннего обследования довольно специфичны: нормальные размеры матки, круглое эластической консистенции болезненное образование в области придатков, высокие влагалищные своды, обычного вида выделения из влагалища.
При аппендиците боли появляются в эпигастральной области, затем спускаются в правую подвздошную, сопровождаются рвотой, повышением температуры тела. Симптомы внутреннего кровотечения отсутствуют. Кровотечения из влагалища нет. Болезненность, напряжение мышц брюшной стенки, симптомы раздражения брюшины в правой подвздошной области. При внутреннем исследовании матка и придатки без изменений. Весьма характерна картина белой крови: лейкоцитоз, нейтрофилез со сдвигом формулы влево.
При разрыве маточной трубы сопровождающемся коллапсом показано экстренное оперативное вмешательство и одновременное проведение реанимационных мероприятий.