
- •Материал и методы исследования
- •Результаты исследования
- •3. Серебрение зубов
- •Материалы для лечебных прокладок на основе гидроксида кальция
- •11.Материалы для изолирующих прокладок
- •12.Стеклоиномерные цементы
- •2.Инфильтрационное обезболивание
- •4.Проводниковое обезболивание
- •5.Аппликационное обезболивание
- •I. Показания к удалению зубов во временном прикусе (до 6 лет):
- •13.14.Лечение кист челюстей
- •Цистэктомия.
- •Цистотомия
3. Серебрение зубов
Каковы преимущества этого метода?
-
Он быстр и безболезнен, не требует использования бормашин и тому подобного – зубки просто смазываются раствором с помощью ватного тампона. Таким образом можно обработать зубки даже ребёнку, который ещё слишком мал, чтобы сидеть неподвижно в течение долгого времени, необходимого для других процедур, или тому, кто боится бормашины и стоматологических инструментов.
-
Серебрение безопасно – серебро не оказывает токсического воздействия на организм, напротив, его ионы оказывают положительный антибактериальный эффект.
-
Серебрение приостанавливает развитие кариеса, позволяя сохранить молочный зуб до того момента, когда он сменится постоянным, или дождаться, пока ребёнок подрастёт достаточно, чтоб можно было применять другие методы лечения(пломбирование, коронки и т.п.)
-
Метод сравнительно недорогой.
Недостатки серебрения:
-
Зуб приобретает чёрный цвет – навсегда. Именно поэтому метод применяют только на молочных зубах, которые затем сменяются постоянными.
-
Недостаточно качественно проведённое серебрение может оказаться неэффективным, поэтому необходимы регулярные осмотры – раз в 3-6 месяцев с возможным повторением процедуры.
-
Сам по себе метод не может восстановить уже разрушенный зуб, так что если кариес запущен – серебрение не спасёт, а лишь поможет спокойно дождаться того возраста, когда можно будет провести полноценное лечение.
Одним из эффективных методов предотвращения и лечения кариеса молочных зубов является серебрение зубов. Особенно, если это заболевание нужно остановить на первой стадии, чтобы избежать обработки зуба бормашиной. Серебрение зуба по сравнению с постановкой пломбы – более щадящее воздействие в том случае, когда пятнышко кариеса только появилось.
Благодаря серебрению зубов становится незачем мучить совсем маленького ребенка, как огня боящегося стоматологического лечения, при появлении небольшого кариозного пятнышка – поставить на это место пломбу, благодаря торможению разрушения зуба, можно будет намного позже.
Для серебрения пораженного кариесом зуба обычно применяют 30 % раствор нитрата серебра, создающий на поверхности зуба пленку из восстановленного серебра. Но он проникает так глубоко в ткани зуба, что может и повредить пульпу.
Такого ненужного эффекта лишены препараты последнего поколения для серебрения зубов. Более новые вещества содержат как серебро, так и фтор, поэтому и оказываются более эффективными. Ведь нанесение препаратов фтора на эмаль зуба также дает отличный противокариозный эффект и применяется уже довольно давно.
Активные компоненты комплексного препарата при серебрении создают на поверхности живого зуба нерастворимые соли, которые, длительное время пребывая на поверхности пятнышка кариеса, упорно делают свое доброе дело – борются с бактериями и уменьшают образование налета. Это дает возможность не подвергаться разрушению твердым тканям зуба, и защищать мягкий дентин. В результате имеющийся кариес зубов приостанавливается, а новый не возникает. А в лечения преимущественно молочных зубов серебрение используется потому, что окрашивает ткани зуба в темный цвет. Для выпадающих молочных зубов это не страшно, а на постоянных выглядит не очень красиво.
Серебрение зубов донельзя простая и быстрая процедура - требуется всего лишь потереть небольшим ватным тампоном в течение нескольких минут пораженный участок зуба. Практически каждый ребенок перенесет это спокойно. Серебрение рекомендуется проводить 3-5 раз через день или каждый день 2 раза в год. Если делать это раз в 4-6 месяцев, есть все шансы, что у ребенка долго не возникнет неприятностей с его первыми зубками.
|
4.Препарирование и пломбирование полостей I класса |
|
Кариозные поражения, локализующиеся в фиссурах моляров и првмоляров, слепых ямках фронтальных зубов, относятся к 1 классу по классификации Блэка. Резистентность зуба к кариесу определяется многими факторами, в том числе — строением поверхности его эмали. Большую роль играют также глубина и форма фиссур. В зависимости от строения фиссуры подразделяют на открытые или закрытые. В открытых фиссурах кариес практически не развивается, так как они легко очищаются зубной щеткой, хорошо омываются ротовой жидкостью, в них не скапливаются остатки пищи и не аккумулируется бляшка. Закрытые фиссуры обладают плохой самоочищаемостью. Бляшку, располагающуюся в глубине фиссуры, трудно или невозможно удалить зубной щеткой, так как ее щетинки не проникают вглубь. Наиболее неблагоприятный вариант закрытых фиссур колбовидной или ампулообразной формы. Диагностика. Для диагностики кариеса I класса применяют следующие методы.
Препарирование. Наибольшее количество дискуссий возникает по поводу объема иссечения тканей при препарировании полостей I класса. Очевидно, что этот вопрос не может быть решен однозначно и предполагает индивидуальный подход. При обнаружении кариеса в определенном участке открытой фиссуры моляра или премоляра можно ограничиться иссечением только кариозных тканей; если поражение локализуется лишь в пределах эмали, в дентин углубляться не следует. Такое щадящее препарирование рекомендовано при низком КПУ и отличной гигиене полости рта пациента. Если кариес обнаружен в отдельном участке закрытой фиссуры, то препарирование следует проводить на всю глубину поражения, а фиссуру иссекать только в пределах эмали. Эта методика предусматривает разную глубину препарирования и рекомендуется при сочетании кариеса закрытых фиссур с низким КПУ и отличной гигиеной полости рта. Стремление не углублять полость до дентина связано с тем, что при локализации дна полости в пределах эмали не возникает проблемы адгезии пломбировочного материала к дентину и микроподтекания. Если кариес локализуется в нескольких участках закрытой фиссуры, необходимо полностью иссечь ее, ориентируясь на глубину распространения кариеса: в данном случае дентин поврежден в нескольких участках. Распространенная методика «профилактического расширения» по Блэку заключается в иссечении фиссур до «иммунных» зон (т. е. гладких участков эмали, резистентных к кариесу) с созданием ящикообразной формы полости. Преимущество данного метода в исключении возникновения рецидивирующего кариеса. Этот тип препарирования рекомендован для материалов, не обладающих хорошей адгезией к тканям зуба (амальгама, вкладки) и удерживающихся в полости за счет механической ретенции. Однако, даже выполняя «расширение для предупреждения», следует сохранять максимально возможную толщину дентина на дне полости, так как лучшей защитой для пульпы является естественный дентин. Этапы препарирования полости I класса.
Элементы полости I класса:
|
|
5.Препарирование и пломбирование полостей II класса |
|
К полостям II класса относятся кариозные полости, локализующиеся на контактных поверхностях моляров и премоляров.Одна из причин появления полостей II класса заключается, как правило, в неудовлетворительной гигиене полости рта, в частности пренебрежением зубной нитью. Традиционным местом образования зубной бляшки служит поверхность зуба от десны до контактного пункта, поскольку оттуда ее удалить невозможно. Диагностика. При осмотре необходимо тщательно оценивать состояние контактных поверхностей зубов для своевременного выявления кариеса. Признаки, которые указывают на поражение контактной поверхности зуба, включают:
Практика показывает, что в большинстве случаев проходит много времени, прежде чем пациент обратит внимание на контактную полость, и визит к стоматологу часто вызван болью, характерной для глубокого кариеса или пульпита. Своевременная диагностика кариозного поражения II класса очень важна, так как локализация и протяженность полости влияют не только на доступ при препарировании, но и на объем иссечения тканей зуба. Препарирование. Существуют следующие виды доступа при препарировании полостей II класса:
При препарировании кариозных полостей II класса необходимо соблюдать следующие правила.
Этапы препарирования полости II класса с применением окклюзионного доступа.
Наиболее неблагоприятный вариант для сохранения тканей депульпированного зуба, пораженного кариесом — полость типа МОД (мезиально-окклюзионно-дистальная) в сочетании с доступом для эндодонтического лечения. В этом случае прочность зуба значительно снижается: если интактный моляр выдерживает нагрузку в 341 кг, то после эндодонтического лечения и препарирования МОД-полости эта величина составляет только 122 кг. В таких случаях рекомендуется изготовление коронки; можно провести восстановление зуба композитным материалом с обязательным иссечением и перекрыванием бугров. |
6.Препарирование полостей по III классу.
В соответствии с классификацией Блэка, полости III класса расположены на контактных поверхностях резцов и клыков при сохранении режущего края.
Традиционное препарирование.
Показано для полостей, полностью локализующихся на поверхности корня.
1. Форма полости ящикообразная, межповерхностный угол 90°. Наружные стенки перпендикулярны к поверхности корня. Полость углубляют в дентин на 0,75 мм, если не требуется большее удаление некротизированных тканей. Такая глубина обеспечивает достаточное место для фиксации композита, формирования ретенционной борозды и сохранения прочности наружных стенок.
2. Ретенционные борозды в дентине могут быть необходимы для улучшения ретенции реставрации. Они также способствует снижению полимеризационной усадки при послойной аппликации композита. Кроме того, ретенционные борозды помогают улучшить краевое прилегание композиционного материала благодаря увеличению сопротивления силам изгиба, действующим на зуб в пришеечной области.
Непрерывную ретенционную борозду формируют на внутренней поверхности наружных стенок полости при помощи шаровидного бора № ¼. Непрерывная борозда позволяет достичь максимальной ретенции. Борозду располагают на расстоянии 0,25 мм от края полости, ее глубина также составляет 0,25 мм (половина диаметра шаровидного бора № ¼). Направление борозды совпадает с биссектрисой угла, сформированного при соединении аксиальной и наружной стенок. По всей длине борозда должна быть параллельна поверхности корня. Если не требуется максимальной дополнительной ретенции, ретенционные борозды или формируют только в гингивоаксиальном и инцизоаксиальном углах, или не формируют совсем.
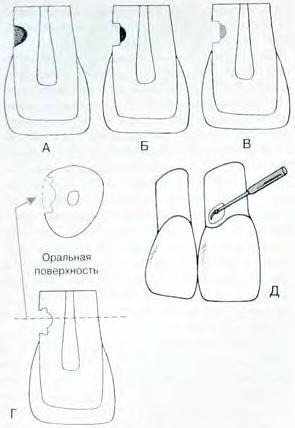
Рис. 2.1
Традиционное препарирование полости по III классу, полностью локализующейся на поверхности корня:
А – продольный срез в медиодистальной проекции, иллюстрирующий кариозный дефект;
Б – исходная форма полости – глубина 0,75 мм;
В – удален инфицированный дентин, глубина полости увеличилась;
Г – продольный и поперечный срезы, иллюстрирующие ретенционную борозду, контуры аксиальной стенки, форму и направление вестибулярной и оральной стенок;
Д – окончание препарирования после создания ретенционной формы полости.
Традиционное препарирование с формированием скоса эмали.
При локализации полости в коронковой части зуба препарирование может быть осуществлено с помощью язычного или вестибулярного доступа. И тот и другой доступ являются вариантами традиционного препарирования с формированием скоса эмали.
Язычный доступ.
Его осуществляют под непрямым обзором, для которого требуется чистое непоцарапанное зеркало. Прямой обзор можно обеспечить, слегка отклонив голову пациента.
1. Препарирование начинают с инцизогингивального края дефекта, как можно ближе к соседнему зубу, но не затрагивая его.
2. Режущий инструмент располагают перпендикулярно к поверхности эмали. Доступ к дефекту осуществляют прерывистыми движениями с небольшим давлением. Неправильный доступ неоправданно расширяет границы препарирования до участков, подвергающихся давлению (краевых гребней), и ослабляет ткани зуба.
3. Границы полости расширяют до здоровых тканей, но только на определенную глубину. Стоит избегать распространения полости на аппроксимальную и вестибулярную поверхности зуба и под десну.
4. Полость не должна углубляться в дентин больше чем на 0,2 мм от эмалево-дентинного соединения, если инфицированные ткани уже были удалены в процессе препарирования и не планируется формирование ретенционных борозд (в противном случае в месте формирования борозд аксиальную стенку углубляют на 0,5 мм в дентин, чтобы предотвратить образование поднутрений).
5. Аксиальная стенка должна быть выпуклой кнаружи, повторяя контуры зуба и эмалево-дентинного соединения, как в инцизогингивальном, так и вестибулооральном направлении.
6. Эмалевые стенки полости должны быть перпендикулярны к наружной поверхности зуба.
7. Небольшие поднутрения эмали в участках, не подвергающихся нагрузке, можно сохранить. Все хрупкие края эмали удаляют.
8. Создание ретенционных пунктов обычно не требуется. Но в некоторых случаях (например, при больших размерах полости), формируют борозды или углубления по гингивоаксиальному и иногда инцизоаксиальному линейным углам, используя шаровидный бор № ¼. По ороаксиальному и вестибулоаксиальному линейному углам борозды не формируются, так как они только ослабляют эмалевые стенки и края, а дополнительная ретенция в этих участках не требуется.
Десневую ретенционную борозду формируют в дентине на 0,2 мм кнутри от эмалево-дентинной границы, глубиной 0,25 мм. Бор располагают под углом, делящим пополам угол, сформированный при соединении аксиальной и наружной стенок. Начинают формирование ретенционной борозды с вестибулоаксиального точечного угла и продолжают вдоль гингивоаксиального линейного угла, параллельно эмалево-дентинному соединению, не создавая нависающих краев эмали, до орогингивоаксиального точечного угла.
Инцизальную ретенционную борозду формируют в аксиоинцизальном точечном углу полости бором № ¼ на расстоянии 0,2 мм от эмалево-дентинной границы, глубиной 0,25 мм. Затем углубление слегка расширяют по направлению к вестибулоаксиальному линейному углу. При этом нельзя лишать эмаль подлежащего дентина.
9. Формируют скос эмали при помощи пламевидного или круглого алмазного бора, в результате чего образуется угол 45° к наружной поверхности зуба. Ширина скоса эмали 0,25-0,5 мм. Он необходим для того, чтобы увеличить поверхность эмали для травления. В больших и средних полостях по III классу скос эмали формируется по всем доступным краям полости, кроме десневого, поскольку здесь мало (или вообще нет) эмали и доступ к обработке этого участка ограничен. Кроме того, скос не формируют на оральной поверхности, если эти участки подвергаются жевательной нагрузке, поскольку композит менее устойчив к стиранию, чем эмаль.
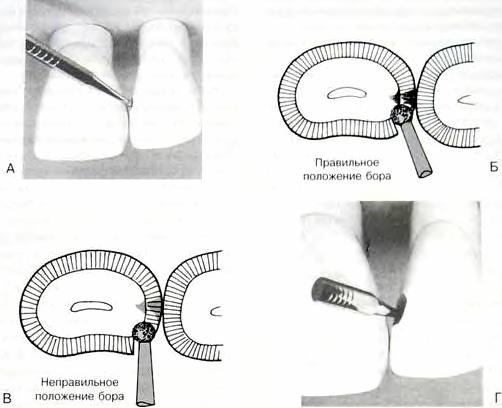
Рис. 2.2. Начало препарирования полости по III классу, локализующейся в коронковой части зуба, язычным доступом:
А – твердосплавный или алмазный бор располагают перпендикулярно к поверхности эмали. Препарирование начинают с инцизогингивального края дефекта, как можно ближе к соседнему зубу;
Б – правильное положение бора, параллельное расположению эмалевых призм;
В – неправильное расположение бора;
Г – тем же инструментом расширяют полость.
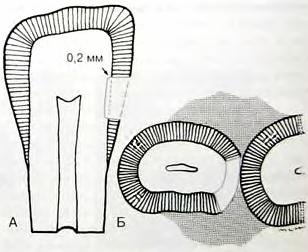
Рис.2.3. Идеальная глубина аксиальной стенки полости, если не требуется большее удаление кариозно измененных тканей:
А – инцизогингивальный срез;
Б - вестибулооральный срез.
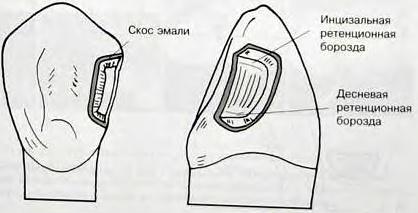
Рис. 2.4. Большая полость по III классу, отпрепарированная по традиционному типу с формированием скоса эмали.
Вестибулярный доступ.
Препарирование этим доступом упрощается за счет того, что осуществляется прямой обзор полости. К тому же дефекты обычно большего размера. Препарирование проводится практически по тем же правилам, что и оральным доступом, за некоторыми исключениями:
1. Для улучшения доступа к дефекту в межзубной промежуток вводят клин.
2. При помощи шаровидного бора № 2 формируют полость на глубину 0,2 мм от эмалево-дентинного соединения, как было описано выше.
3. В участках, не подвергающихся нагрузке, можно сохранить нависающие края эмали.
4. Для удаления остатков инфицированных тканей по эмалево-дентинному соединению используют зонд.
5. В целях дополнительной ретенции формируют ретенционные борозды и углубления, как было описано выше.
6. Пламевидным или шаровидным алмазным бором формируют скос эмали под углом 45° к наружной поверхности зуба по всем доступным краям полости, шириной 0,25-0,5 мм.

Рис. 2.5.
А – поперечный срез полости по III классу, отпрепарированный по традиционному типу (межповерхностный угол 90°) вестибулярным доступом;
Б – поперечный срез полости по III классу, отпрепарированный по традиционному типу с формированеим скоса эмали в 45° по вестибулярному краю.
Комбинированное препарирование.
Этот тип препарирования используют для формирования полостей, распространяющихся на поверхность корня. Часть полости, расположенная на поверхности корня, формируется по традиционному типу с созданием стыкового соединения пломбировочного материала с краями полости и ретенционных борозд в дентине. Коронковая часть полости формируется с созданием скоса эмали.
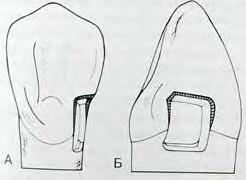
Рис. 2.6. Описание выше.
Модифицированное препарирование.
Это наиболее щадящий тип препарирования полостей III класса средних и небольших размеров. Основная цель такого типа препарирования – щадящее удаление поврежденных тканей и максимальное сохранение здоровых тканей.
1. Границы препарирования осуществляются размером дефекта.
2. Доступ к полости создают с язычной поверхности (по возможности) шаровидным бором подходящего размера (№ ½, 1 или 2). Режущий инструмент располагают перпендикулярно к поверхности эмали.
3. К стенкам полости не предъявляется никаких требований, за исключением того, что их наружные углы должны составлять 90° и более. В небольших полостях стенки полости могут дивергировать кнаружи от аксиальной оси в наиболее глубокой части полости, что обеспечивает формирование скоса эмали и максимальное сохранение тканей зуба. В полостях большого размера также соблюдается консервативность препарирования, однако стенки полости не должны сильно дивергировать.
4. Глубина препарирования также определяется размерами дефекта, поэтому аксиальные стенки полости обычно неодинаковой глубины. Минимальная глубина аксиальной стенки распространяется на 0,2 мм от эмалево-дентинного соединения.
5. Скос эмали формируют шаровидным алмазным бором, одновременно удаляя хрупкую эмаль. Также скос эмали позволяет удалить кариозные ткани по периферии дефекта. Ширина скоса 0,25-0,5 мм. Скос эмали на десневой стенке полости не формируют в связи с толщиной эмали в этом участке. Скос эмали в области небного края полости на верхних резцах также не рекомендуется, так как здесь осуществляется окклюзионный контакт.
6. Дополнительных ретенционных пунктов не требуется, так как ретенция композита осуществляется в основном за счет его адгезии к периферической эмали, протравленной кислотой.
7. В участках, не подвергающихся окклюзионной нагрузке хрупкую эмаль можно сохранить, но по краям полости нависающие края эмали удаляют.

Рис. 2.7. Полость по III классу, отпрепарированная по модифицированному типу
7. Препарирование полостей по IV классу.
В соответствии с классификацией Блэка, полости IV класса расположены на контактных поверхностях резцов и клыков с нарушением углов и режущего края коронки.
Традиционное препарирование.
В полостях IV класса проводится очень редко. Исключение составляет часть полости, локализующаяся на поверхности корня. Межповерхностный угол в этой части полости должен составлять 90° вне зависимости от типа препарирования, применяемого для формирования коронковой части. Кроме того, необходимо создание ретенционных борозд.
Традиционное препарирование с формированием скоса эмали.
Этот тип препарирования проводится в полостях IV класса большого размера. Для обеспечения ретенции проводятся следующие манипуляции:
1. Дополнительная площадка в форме ласточкиного хвоста.
2. Формирование ретенционных пунктов (борозд или углублений). Десневые или инцизальные ретенционные углубления формируются по тем же принципам, что и в полостях IIIкласса: в дентине по линейным и в точечных углах делают круглые углубления, не подрывая эмаль.
3. Дополнительная площадка в форме ласточкиного хвоста. Она формируется на оральной поверхности зуба и позволяет повысить прочность и улучшить ретенцию реставрации. Однако она менее консервативна, чем ретенционные пункты, поэтому применяется реже.
4. Применение штифтов. Они имеют ряд недостатков:
а) при вкручивании штифта, особенно во фронтальных зубах, велик риск вскрытия пульпарной камеры;
б) штифты не повышают прочность пломбировочного материала;
в) некоторые штифты подвергаются коррозии из-за микроподтекания, что приводит к изменению цвета реставрации и зуба.
Несмотря на это, при отсутствии большого количества здоровых тканей зуба, применение штифтов необходимо для адекватной ретенции реставрации.
5. Формирование скоса эмали, который увеличивает поверхность травления.
Особенности препарирования:
1. Глубина препарирования в дентине должна составлять 0,5 мм, если не требуется более обширное иссечение некротизированных тканей. Полость формируют шаровидным твердосплавным или алмазным бором подходящего размера.
2. Удаляют хрупкую эмаль, не имеющую подлежащего дентина.
3. Пламевидным или шаровидным алмазным бором формируют скос эмали под углом 45° к наружной поверхности зуба по всем доступным краям полости. Ширина скоса варьирует от 0,25 до 2 мм в зависимости от утраченного объема тканей и от необходимости в дополнительной ретенции.
4. Десневую ретенционную борозду формируют шаровидным бором № ¼ на расстоянии 0,2 мм кнутри от эмалево-дентинной границы, глубиной 0,25 мм (половина диаметра бора № ¼ ), под углом, делящим угол соединения аксиальной и десневой стенки пополам, на всю длину десневой стенки до вестибулоаксиального и ороаксиального линейных углов.
5. В области режущего края ретенционных пунктов обычно не формируют.
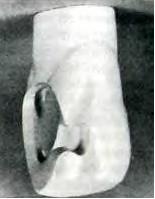
Рис.3.1. Полость IV класса, отпрепарированная по традиционному типу с формированием скоса эмали (скос еще не сформирован). Показаны десневая и инцизальная ретенционные борозды и дополнительная площадка в форме ласточкиного хвоста.
Модифицированное препарирование.
Показано в полостях среднего и небольшого размера или при травматических дефектах. Цель модифицированного препарирования – щадящее удаление пораженных тканей с максимальным сохранением здоровых, наряду с созданием адекватной резистентной и ретенционной формы.
Особенности препарирования:
1. Глубина аксиальных стенок полости определяется размерами дефекта, старой реставрации, откола. Она не должна превышать 0,2 мм кнутри от эмалево-дентинного соединения, если не требуется более обширное иссечение некротизированных тканей.
2. Ретенционные борозды и углубления обычно не формируют. Ретенция реставрации осуществляется за счет сцепления композита с эмалью и дентином.
3. Участки по линии откола режущего края обычно не нуждаются в препарировании. Их слегка «освежают», сглаживают алмазным бором острые края, придавая поверхности шероховатость.
4. Скос эмали формируют по всем доступным краям полости, как описано выше.
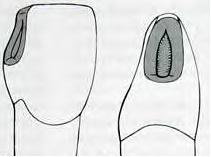
Рис. 3.2. Модифицированное препарирование полости по IV классу:
8. Препарирование полостей по V классу.
В соответствии с классификацией Блэка, полости V класса расположены на губных, щечных и язычных поверхностях в придесневой части коронки зуба.
Традиционное препарирование.
Проводится при локализации дефекта на поверхности корня.
Особенности препарирования:
1. Полость формируют конусным фиссурным бором. Если доступ к полости ограничен, можно использовать шаровидный бор. Конусным фиссурным бором входят в полость под углом 45°, наклоняя наконечник дистально. При дальнейшем препарировании наконечник наклоняют так, чтобы ось бора была перпендикулярна поверхности зуба. Сформированные таким образом края полости будут иметь межповерхностный угол 90°.
2. Глубина полости не должна превышать 0,75 мм, если не требуется большее удаление кариозно измененных тканей. Такая глубина обеспечивает прочность стенок полости, прочность реставрации и возможность формирования ретенционных борозд.
3. Аксиальные стенки должны повторять контуры наружной поверхности зуба.
4. Наружные стенки полости должны слегка дивергировать (если посмотреть с вестибулярной поверхности, все стенки полости по V классу хорошо видны).
5. Ретенционные борозды формируют бором № ¼ на всю длину гингивоаксиального или инцизоаксиального (окклюзионноаксиального) линейного угла, глубиной 0,25 мм, под углом, делящим угол между аксиальной и десневой или окклюзионной (инцизальной) стенкой пополам. При этом расстояние от края борозды до края полости должно составить 0,25 мм, что достаточно для предотвращения скола.

Рис. 4.1. Традиционная полость по V классу.
А – дефект локализуется на поверхности корня;
Б – края полости под углом 90°, глубина аксиальных стенок 0,75 мм;
В - удален оставшийся инфицированный дентин, сформированы десневая и инцизальная ретенционные борозды.
Традиционное препарирование с формированием скоса эмали.
Показан при реставрации полостей большого размера.
Особенности препарирования:
1. Аксиальные стенки полости должны иметь одинаковую глубину (0,2 мм кнутри от эмалево-дентинной границы, если не планируется формирование ретенционной борозды, и 0,5 мм - если планируется).
2. Края полости изначально формируют под углом 90°, а затем создают скос эмали.
3. Формирование ретенционных борозд требуется, если полость большого размера, или если часть полости располагается на поверхности корня. Если края полости состоят из эмали, ретенционные борозды обычно не формируют.
4. Скос эмали формируют под углом 45°к наружной поверхности зуба шириной 0,25 – 0,5 мм.
5. Если рядом с полостью имеются участки деминерализации эмали, проводят консервативное расширение полости шаровидным алмазным бором.
 Рис.
4.2. Большая полость по V классу,
сформированная с созданием скоса эмали.
Рис.
4.2. Большая полость по V классу,
сформированная с созданием скоса эмали.
Комбинированное препарирование.
Если полость по V классу распространяется на поверхность корня, десневая стенка полости формируется по традиционному типу (под углом 90°, обычно с ретенционной бороздой, глубина о,75 мм). при этом скос делают только по краям эмалевых стенок.
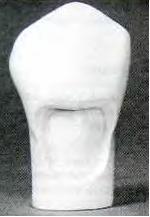
Рис. 4.3. Большая полость по V классу, распространяющаяся на поверхность корня, отпрепарированная комбинированным способом. Коронковая часть отпрепарирована по традиционному типу с формированием скоса эмали, корневая часть – по традиционному типу без скоса эмали.
Модифицированное препарирование.
Показан в полостях по V классу небольшого и среднего размера. Цель модифицированного препарирования – консервативное удаление дефектных тканей.
Особенности препарирования:
1. Стенки полости не должны быть одинаковой глубины.
2. Межповерхностный угол не обязательно должен составлять 90°.
3. Ретенционные борозды обычно не формируются.
4. Полость формируют шаровидным алмазным бором, границы препарирования определяются размерами дефекта.
5. Если дефект затрагивает дентин, полость углубляют в него на 0,2 мм, если не требуется большее удаление кариозно измененных тканей.
Рис. 4.4. Полость по V классу, отпрепарированная по модифицированному типу.
9.10.
