
- •Лёгочная артерия
- •Левое предсердие
- •Левый желудочек
- •Правый желудочек
- •Правое предсердие
- •Кардио-диафрагмальный угол
- •Ретростернальное пространство (верхний отдел)
- •Ретростернальное пространство (нижний отдел)
- •Ретрокардиальное пространство
- •Левое предсердие
- •Левый желудочек
- •Правый желудочек
- •Правое предсердие
- •Лёгочная артерия
- •Левое предсердие
- •Левый желудочек
- •Правый желудочек
- •Правое предсердие
- •Ретростернальное пространство (верхний отдел)
- •Ретростернальное пространство (нижний отдел)
- •Ретрокардиальное пространство
- •2. Правожелудочковые признаки отражают гипертрофию правого желудочка как реакцию на активную, прекапиллярную лёгочную гипертензию:
- •2. Большой круг кровообращения.
2. Большой круг кровообращения.
Клинические проявления, отражающие гемодинамические последствия МС со стороны большого круга, обусловлены снижением сердечного выброса и МОК.
а) холодный акроцианоз - патогномоничен для данного порока, опережает развитие миокардиальной недостаточности и характеризует замедление скорости кровотока из-за сниженного при МС сердечного выброса (большая отдача кислорода и тепла тканям по достижении периферии);
б) пульс - слабого наполнения, частый; АД - чаще имеет тенденцию к снижению с уменьшением пульсового давления (100-90/70-60 мм.рт.ст.); инструментальные методы выявляют падение ударного объёма сердца и МОК в покое и значительное ограничение их при роста при нагрузке - "фиксированный МОК".
ТЕЧЕНИЕ МИТРАЛЬНЫХ ПОРОКОВ.
МС по сравнению с МН с гемодинамической точки зрения менее благоприятен, т.к. основная нагрузка падает на левое предсердие, имеющее слабую мускулатуру и часто отягчённое мерцанием, и на правый желудочек, уступающий левому в способности к компенсации. Неблагоприятным фактором также является неуклонное прогрессирование степени стеноза. В связи с ранним появлением жалоб на одышку, сердцебиения, ограничение в выполнении физической нагрузки больные рано обращаются за медицинской помощью. Декомпенсация развивается вначале по малому кругу, т.е. "левожелудочковому" типу, несмотря на то, что левый желудочек остаётся интактным, а причиной застоя в лёгких является суженное митральное отверстие. Затем нагрузка сопротивлением ведёт к декомпенсации правого желудочка с появлением клинических признаков застоя в большом круге кровообращения - отёки, увеличение печени, асцит. В связи с ослаблением сократимости правого желудочка происходит своеобразная разгрузка малого круга - "больной меняет одышку на отёки". На основании выше сказанного приходим к выводу, что особенностью декомпенсации при МС является раннее её появление с последующим длительным течением. Другое своеобразие декомпенсации - предшествующая ей мерцательная аритмия, в связи с чем наличие декомпенсации на фоне синусового ритма ставит под сомнение МС как ведущую патологию сердца.
Тромбоэмболии (мозг, конечности, почки, кишечник) также являются довольно характерным оᴄᴫᴏжнением МС, в связи с частым образованием тромбов в левом предсердии, особенно при развитии мерцательной аритмии и значительной степени стеноза. Первая эмболия часто служит предвестником последующих. Значительно реже обнаруживаются подвижные ("шаровидные") тромбы в левом предсердии, приводящие к ᴨᴏᴛере сознания при переходе из горизонтального положения в вертикальное из-за закрытия атриовентрикулярного отверстия. Довольно часто у больных МС наблюдаются тромбоэмболии ветвей лёгочной артерии с развитием инфаркта лёгкого, проявляющиеся внезапным приступом удушья, болью в груди, обмороком, кровохарканьем, утяжелением правожелудочковой недостаточности.
АОРТАЛЬНЫЕ ПОРОКИ СЕРДЦА.
Аортальные пороки сердца встречаются реже, чем митральные, составляя в сочетанном или изолированном виде треть всех приобретённых пороков сердца. Основными этиологическими факторами формирования аортальных пороков являются - ревматизм, инфекционный эндокардит, атеросклероз, сифилис. Повышенная физическая нагрузка рассматривается как фактор, предрасполагающий к поражению аортального клапана, в связи с чем аортальные пороки встречаются в 5-6 раз чаще у мужчин. Аналогичное значение имеет более частое, чем при митральных пороках отсутствие анамнестических указаний на ревматизм, что не предрасполагает к ограничению физической активности.
Морфологические изменения аортального клапана неоднородны, зависят от этиологической причины и определяют ряд клинических особенностей:
1. Ревматизм инициально ведёт к недостаточности аортального клапана, к которой затем присоединяется стеноз. Но при этом в связи с более тяжёлым гемодинамическим последствием аортальной недостаточности больные редко доживают до преобладания стеноза.
2. При инфекционном эндокардите разрушение, изъязвление створок аортального клапана (с возможным прободением - "фестончатый клапан") ведут к быстропрогрессирующей недостаточности. Тромботические вегетации на створках с возможным обызвествлением значительно реже могут привести к стенозированию аортального отверстия. В связи с этим "чистая" недостаточность клапана является преобладающим типом поражения. Возможно развитие порока через 2 недели от начала поражения.
-
Сифилитическое поражение бульбуса аорты с последующим его аневризматическим расширением ведёт к несмыканию (недостаточности) неповреждённых клапанов. При указанном процессе стеноз устья аорты не возникает. Порок формируется обычно через 15-20 лет после поражения аорты.
-
При атеросклеротическом поражении, также происходит распростᴘаʜᴇние процесса с аорты на основания полулунных клапанов с их укорочением, обызвествлением и даже оссификацией. Расширение корня аорты также способствует формированию недостаточности. Ригидность створок, увеличивающаяся при кальцинозе, обуславливает сочетание недостаточности и стеноза, редко достигающих, однако, значительной степени.
Специфической особенностью аортальных пороков атеросклеретической, сифилитической и инфекционной этиологии является стенозирующее поражение коронарных артерий.
Учитывая существенный удельный вес в этиологии инфекционного эндокардита, более частой является недостаточность клапана аорты. Редкими причинами аортальной недостаточности являются - болезнь Бехтерева, синдром Марфана (врождённое идиопатическое расширение аорты).
АОРТАЛЬНАЯ НЕДОСТАТОЧНОСТЬ (АН).
Учитывая зависимость от этиологической причины, выделяют два типа недостаточности клапана аорты.
1. Тип Хопе-Корригана является следствием ревматизма и инфекционного эндокардита, при которых поражение клапана первично с укорочением или грубой деформацией его створок. Возраст чаще 30-40 лет.
2. Тип Петер-Ходжсона характеризуется первичным поражением аорты, расширением её корня (луковицы), что и обуславливает несмыкание створок при достаточной их сохранности (сифилис, атеросклероз). Более характерен зрелый (сифилис - 40-50 лет) или пожилой (атеросклероз - 50-60 лет) возраст.
АН ведёт к следующим изменениям внутрисердечной гемодинамики (рис. 8 - см. ниже). В диастолу из-за неполного смыкания створок аортального клапана, начиная с момента их закрытия (протодиастолы), часть крови (пропорциональная степени недостаточности) возвращается из аорты в полость левого желудочка, где суммируется с кровью, поступающей в обычном порядке из левого предсердия. Увеличенное диа-столическое наполнение левого желудочка (тоногенная дилатация) ведёт к росту мощности сокращения и объёма систолического выброса на объём регургитации. Фазы изометрического напряжения и быстрого изгнания укорачиваются со значительным ростом внутриже-лудочкового давления и выбросом основной массы крови в аорту в короткий период времени. Указанное сопровождается повышением систолического уровня АД и резким подъёмом восходящего колена пульсовой кривой (сфигмограммы). Отток крови из аорты в желудочек ведёт к падению центрального, диастолического подпора и снижению диастолического АД. Изменения центральной гемодинамики компенсируются изменением периферического сосудистого тонуса. Рефлекторная периферическая вазодилатация как реакция на увеличенный объём выброса (сино-аортальный рефлекс) содействует более быстрому систолическому току крови в капиллярах. Повышение тонуса периферических артерий в диастолу как реакция на падение давления в аорте препятствует оттоку крови из капилляров. Указанное и определяет резкие пульсовые колебания артериально-калиллярного кровотока, проявляющиеся комплексом периферических признаков.
Нагрузка объёмом и увеличение мощности сокращения сопровождается гипертрофией левого желудочка. При прогрессировании порока в гипертрофированном миокарде начинают преобладать процессы изнашивания и дистрофии - тоногенная дилатация сменяется миогенной.
Присоединяется относительная недостаточность митрального клапана ("митрализация" аортального порока) с повышением давления в левом предсердии и застоем крови в малом круге кровообращения. При сильных физических и психоэмоциональных напряжениях может развиться острая левожелудочковая недостаточность с приступом сердечной астмы или развитием отёка лёгких. В дальнейшем присоединяется правожелудочковая недостаточность с декомпенсацией по большому кругу кровообращения (увеличение печени, периферические и полостные отёки).
Следует отметить, что вследствие высокого аортально-желудочкового градиента давления в диастолу возвращается значительный объём крови даже при небольшой степени АН, что делает несостоятельным употребление при этом пороке термина "относительная" недостаточность. Так при диастолическом зиянии площадью 0,5 см2 в левый желудочек поступает около трети сердечного выброса.
Рис. 8. Гемодинамические последствия АН.

Недостаточность клапана аорты. Гемодинамические последствия:
-
Диастолическая регургитация крови из аорты в левый желудочек с объёмной переггрузкой;
-
Дилатация и гипертрофия левого желудочка;
-
Увеличение ударного объёма и дилатация корня аорты;
4. Увеличение систолического и уменьшение диастолического АД;
5. Приподнимание створки мит рального клапана и динамическое сужение митрального отвер стия;
I. Клапанные признаки.
1. Диастолический шум соответствует возвратному ᴨᴏᴛоку крови из аорты. Учитывая проведение звуков по току крови, шум лучше выслушивается в точке Боткина-Эрба (5 точка) и по линии, направленной от неё влево и вниз под углом 30°. Можно выделить следующие его характеристики:
а) возникновение шума связано с неполным смыканием створок клапана при его закрытии, поэтому шум начинается в протодиастолу, сливаясь со II тоном, что отличает его от так
б) шум высокочастотный, что придает ему льющийся, дующий или шипящий характер и создаёт впечатление отдалённости от уха врача. В буквенном выражении он созвучен сочетаниям - "пффф", "пххш". При 2 типе поражения клапана диастолический шум грубее, длительнее;
в) в связи с уменьшением скорости тока крови по мере выравнивания давления между аортой и левым желудочком шум носит убывающий характер;
г) длительность шума зависит от быстроты выравнивания давления. При выраженной недостаточности, в связи со значительным объёмом возврата, происходит быстрое выравнивание давления в аорте и в левом желудочке, поэтому короткий шум занимает лишь протодиастолу. При меньшем дефекте замедление выравнивания давления обуславливает и большую длительность шума - прото-, мезодиастолический.
Указанная выше зависимость характера шума от степени недостаточности затрудняет аускультативную и ФКГ диагностику порока, учитывая, что чем значительнее недостаточность, тем шум короче, высокочастотнее и меньшей интенсивности, поэтому афонический аортальный порок не представляет большой редкости.
2. Интенсивность звучания II тона, над аортой зависит от ти па поражения клапана:
а) при I типе поражения (ревматизм, инфекционный эндокардит) II тон над аортой ослаблен в связи с тугоподвижностью, грубой де формацией или разрушением створок. При значительной недостаточ ности возможно и полное исчезновениеII тона;
б) при 2 типе поражения (атеросклероз, сифилис) в связи с дос таточной сохранностью створок звучный, высокочастотный и высо- коамнлитудныйII тон производит впечатление металлического ("зве нящий").
3. Снижение звучности I тона обусловлено, в основном, ос лаблением мышечного компонента и определяется не только степе нью АН, но и степенью недостаточности миокарда. Нередко появле ние протодиастолического (патологическийIII тон) и/или пресисто- лического (патологическийIV тон) ритма галопа, свидетельствующе го о декомпенсации и являющегося плохим прогностическим пред вестником.
II. Полостные признаки
1. Гипертрофия и дилатация левого желудочка.
а) физикальные - верхушечный толчок разлитой, приподнимающий (подскакивающий), смещен вниз (6-7 межреберье) и влево; расширение левой границы относительной тупости сердца; частое выявление "сердечного горба";
б) электрокардиографические - амплитуда зубца R в отведениях I>20 мм,V5-6 ≥27 мм, сумма RV5-6+ SV1 >35 мм, RV6≥RV5≥RV4; дискордантное смещение ST и Т в отведениях I, avL, V5-6.
в) рентгенологические - увеличение тени левого желудочка в переднем положении (4 дуга) с погружением закруглённой верхушки в тень диафрагмы; подчёркнутость "талии" сердца; выполнение ретрокардиального пространства в II косом положении; значительное увеличение размеров сердца ("бычье сердце");

2. Пресистолический шум Флинта обнаруживается лишь при выраженном преобладании недостаточности клапана (в 5-10% случаев), мягкого тембра, низко- и среднечастотный, вариабильный; эхокардиографический аналог шума - диастолическое дрожание (флаттер) передней створки митрального клапана обнаруживается значительно чаще и является опорным критерием диагноза АН. Шум Флинта отражает изменения внутрисердечной гемодинамики, обусловленные недостаточностью клапана аорты. Обратный ток крови из аорты в левый желудочек оттесняет переднюю створку митрального клапана, прикрывая тем самым атриовентрикулярное отверстие и формируя функциональный митральный стеноз, проявляющий себя аускультативно в период активного ускорения тока крови из левого предсердия - пресистолу.
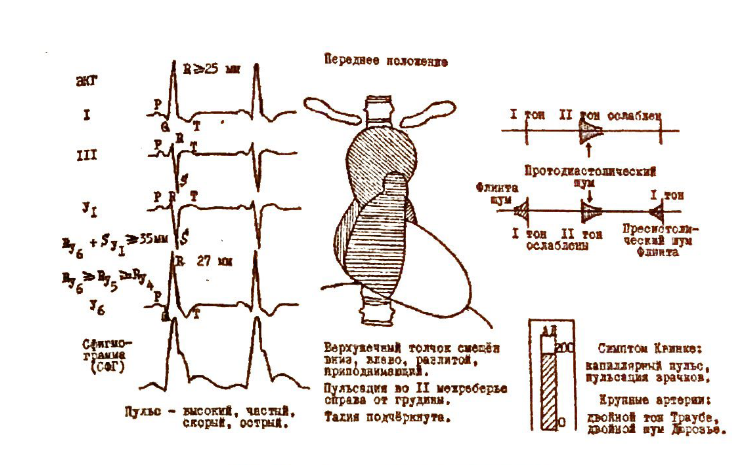
III. Периферические признаки.
Периферические признаки АН обусловлены значительным систолодиастолическим перепадом кровенаполнения магистральных и периферических сосудов, резким падением объема эффективного периферического кровотока и диастолического АД.
а) головные боли пульсирующего характера, сердцебиения, ощущение пульсации во всём теле, головокружения, обмороки, особенно при резких изменениях положения тела, бледность кожных по кровов;
б) покачивание головы в такт сердечных сокращений (симптом Мюссе), видимая пульсация крупных артерий (сонных - "пляска каротид"), проявления капиллярного пульса - пульсация зрачков (симптом Ландольфи), пульсовые колебания окраски язычка и миндалин (сим птом Мюллера), при определении дермографизма и при надавливании на ногтевое ложе (симптом Квинке);
в) пульс - частый, большой или высокий, скорый или короткий, т.е. имеющий резкий подъём и падение (скачущий), но малую дли тельность во времени; графическая регистрация пульса (сфигмогра фия) демонстрирует заострённую вершину с крутыми анакротой и катокротой. Следует отметить, что брадикардия, увеличивающая диастолу и возврат крови из аорты, при АН гемодинамически невыгодна, что необходимо учитывать при лечении сердечными гликозидами;
г) при прикладывании фонендоскопа к крупной артерии (бед ренной) выслушивается двойной тон Траубе, а при нажатии на неё двойной шум Дюрозье (систолодиастолический), отражающие дви жение крови от центра к периферии и обратно;
д) изменение АД является не только диагностичным, но и харак теризует степень АН; чем ниже диастолическое давление (вплоть до нуля) и выше систолическое и особенно пульсовое давление, тем зна чительнее недостаточность клапана;
е) рентгенологически отмечается выпячивание восходящей час ти аорты (I дуга) с экспансивной её пульсацией, создающей разнона правленные движения контура аорты и левого желудочка - "танцую щее сердце".
Следует отметить, что ряд периферических признаков АН может наблюдаться и при других патологических состояниях. Так, симптом Квинке может обнаруживаться при лихорадке, тиреотоксикозе, общих тепловых процедурах. Пульс, аналогичный наблюдаемому при АН, выявляется при тиреотоксикозе, тяжёлой анемии, лихорадке, открытом артериальном (боталловом) протоке. Значительная амплитуда пульсового АД является частым симптомом открытого артериального протока.
Ряд симптомов АН коррелирует с выраженностью порока. Так, чем меньше интенсивность II тона над аортой, ниже диастолическое давление, короче и высокочастотнее протодиастолический шум, тем больше недостаточность клапана аорты.
СТЕНОЗ УСТЬЯ АОРТЫ (АС) (аортальный стеноз)
Стеноз устья аорты, препятствуя опорожнению левого желудочка (нагрузка сопротивлением), ведёт к следующим нарушениям внутрисердечной и системной гемодинамики. Прохождение достаточного объёма крови через суженное отверстие достигается посредством роста пре- и постстенотического градиента давления и удлинения времени изгнания (систолы). В норме в период систолы давление в желудочке превышает давление в аорте лишь на несколько мм.рт.ст. При умеренной степени стеноза для достижения нормального уровня МОК систолический градиент составляет 20-50 мм.рт.ст., при значительной - 50-100 и более мм.рт.ст., что отражает рост внутрижелудочкового давления (престенотического) до 200-300 мм.рт.ст. и падение артериального (постстенотического) до 110-90 мм.рт.ст. Гипертрофия левого желудочка, достигая значительной степени, длительно поддерживает достаточный уровень компенсации нагрузки сопротивлением. Прогрессирование порока и/или другие отягчающие факторы, ведущие к изнашиванию и повреждению миокарда, снижают мощность изгнания и объём выброса с последующим ростом остаточного объёма и развитием миогенной дилатации левого желудочка. Растяжение атриовентрикулярного отверстия сопровождается "относительной" недостаточностью митрального клапана с ретроградным распростᴘẚʜᴇнием застоя на малый, а затем и большой круги кровообращения.
Сужение отверстия менее чем на 25% не сопровождается изменениями внутрисердечной гемодинамики (отсутствие градиента давления) и, следовательно, гипертрофией левого желудочка. Сужение на 25-50% ведёт к гипертрофии левого желудочка и более чем на 50% - к снижению МОК. Тяжёлая декомпенсация развивается при площади отверстия менее 20% нормы.
Аортальный стеноз. Гемодинамические последствия:
1. Препятствие изгнанию крови в аорту;
2. Повышение внутрижелудочкового давления;
3. Значительная гипертрофия и умеренная дилатация левого желудочка;
4. Снижение сердечного выброса, систолического и диастолического АД;
5. Увеличение систолического вентрикуло-аорталъного градиента давления;
I. Клапанные признаки.
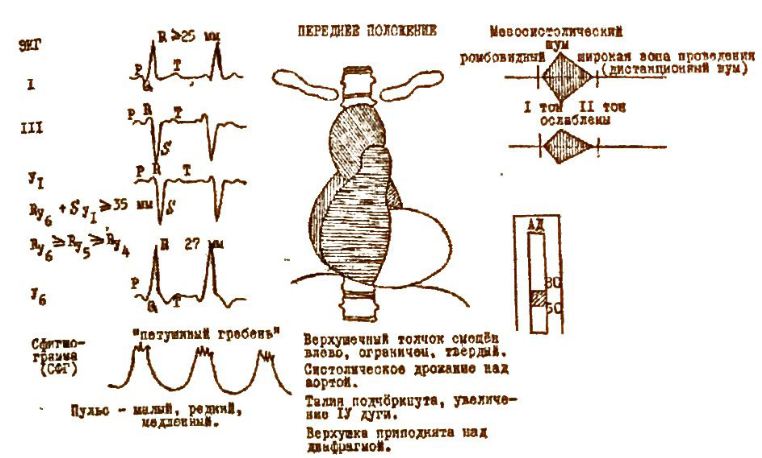
1. Систолический шум соответствует постстенотическому турбулентному движению крови и выявляется ещё до гемодинамически значимой степени стеноза (сужение на 15%). Максимум звучания шума во 2 точке. Шум имеет следующие характерные черты:
а) преобладание низкочастотных и высоко амплитудных составляющих придаёт шуму резкий, грубый, скребущий, пилящий, рокочащий, вибрирующий характер и при гемодинамически значимой степени стеноза выслушивается через тыльную поверхность кисти, приложенной на эпицентр шума;
б) большая интенсивность шума способстствует высокой степени его проведения ("дистанционный") на артерии (сонные, подключичные, бедренные) и в межлопаточное пространство (аорта);
в) сочетание с систолическим дрожанием с эпицентром во 2 межреберье справа от грудины повышает диагностичность шума в плане органической природы стеноза;
г) "ромбовидный", мезосистолический характер шума, начинающегося отступя от I тона с максимумом в середине систолы и заканчивающегося за 0,04-0,06с до II тона. Нарастание амплитуды шума отражает фазу быстрого изгнания, удлинение которой пропорционально степени стеноза, в связи с чем расположение пика шума (вершины ромба) существенно для установления его выраженности. Смещение пика к I тону свидетельствует об умеренной степени стеноза, ко II тону - о выраженном стенозе. Интенсивность шума (амплитуда осцилляции) также коррелирует со степенью стеноза. Но при этом по мере развития недостаточности миокарда указанная зависимость нарушается.
Сложность аускультативной диагностики АС обусловлена частым обнаружением систолического шума над аортой (гипертоническая болезнь, атеросклероз, тиреотоксикоз, анемия, НЦД и др.), когда патологические изменения клапана не выявляются. Шум в этих случаях обусловлен изменениями условий тока крови через аортальное устье нормальных размеров - расширение корня аорты, увеличение скорости кровотока, неровность поверхности аорты, снижение вязкости крови. Систолический шум в этих случаях меньшей интенсивности, скорее овальной, чем ромбовидной формы, не сопровождается дрожанием и имеет малую зону проведения (не проводится на сонные артерии).
-
Ослабление II тона над аортой, обусловленное, с одной стороны, тугоподвижностью створок и, с другой, падением диастоличе-ского давления в аорте, отражает выраженность порока. Но при этом ау-скультативная идентификация аортального компонента II тона лишь на основании сопоставления его звучности во 2 и 3 точках нередко не адекватна из-за перекрытия его проводным лёгочным компонентом, тем более, что при выраженном стенозе возможно "парадоксальное" расщепление II тона - смещение аортального компонента за лёгочный вследствие значительного замедления фазы изгнания левого желудочка.
-
Ослабление I тона отражает в большей степени не специфику порока, а сократительную способность миокарда. Резкое снижение интенсивности звучания I тона характерно как для выраженного стеноза, так и выраженной сердечной недостаточности.
П. Полостные признаки.
1. Гипертрофия левого желудочка:
а) физикальные - "сердечный горб", верхушечный толчок смещён влево, реже вниз, ограничен, усилен, резистентный, длительный; смещение относительной тупости сердца влево;
б) электрокардиографические - амплитуда зубца R в отведениях I>20 мм,V5-6 ≥27 мм, сумма RV5-6+ SV1 >35 мм, RV6≥RV5≥RV4; дискордантное смещение ST и Т в отведениях I, avL, V5-6, нередко блокада левой ножки пучка Гиса.
в) рентгенологические - увеличение тени левого желудочка в переднем положении (4 дуга) с эллипсообразной верхушкой, приподнятой над диафрагмой (форма «сидящей утки»), в отличие от нормальной параболической формы с верхушкой над диафрагмой; выполнение ретрокардиального пространства во II косом положении.
I косое положение II косое положение

пищевод не отклонён выполнено ретрокардиальное пространство
III. Периферические признаки.
Периферические признаки отражают последствия снижения сердечного выброса и недостаточного объёма периферического кровотока в большом круге кровообращения:
а) головокружения, обмороки, приступы резкой слабости, блед ность кожных покровов;
б) пульс - малый, редкий, медленный или продолжительный, графическая регистрация пульса демонстрирует медленное нараста ние с закруглённой или платообразной, зазубренной вершиной, не редко имеющей вид "петушиного гребня";
в) заметное снижение АД (90-80/60-50 мм рт.ст.) возможно лишь при выраженном сужении устья аорты;
г) рентгенологические - возможно расширение восходящего от дела аорты с формированием "аортальной пуговицы" - локального расширения восходящей аорты напротив стеноза в месте гидродинамического удара струи крови.
ТЕЧЕНИЕ АОРТАЛЬНЫХ ПОРОКОВ.
Аортальные пороки в связи с большими адаптационными резервами левого желудочка длительно хорошо компенсируются. Больные ведут активный образ жизни и даже выполняют работу, связанную со значительной физической нагрузкой. Но при этом появление первых признаков сердечной недостаточности знаменует собой галоппирующее течение с быстрой гибелью больного при явлениях отёка лёгких или тотальной сердечной недостаточности. Более благоприятным является стеноз устья аорты, наименее - недостаточность клапана аорты, в связи с чем ревматическая этиология порока, дающая комбинацию недостаточности со стенозом, имеет более длительный период компенсации, чем "чистая" АН при сифилисе и инфекционным эндокардите. Кроме того, частое сочетание при ревматизме АН с МС, ограничивающим объёмную перегрузку левого желудочка, сдерживает темпы декомпенсации, делая нецелесообразным изолированную митральную коммиссуротомию.
Причиной развития сердечной недостаточности чаще всего является прогрессирование поражения клапана (инфекционный эндокардит, ревматизм) и/или коронарная недостаточность (атеросклероз, сифилис). Физические перегрузки имеют меньшее значение и выступают как повод к развитию острой левожелудочковой недостаточности. Но при этом более частым предвестником декомпенсации являются кратковременные приступы удушья В ночное время, возникающие среди практического "здоровья". Появление ритма галопа при аортальных пороках также является предвестником близкой декомпенсации.
Аортальные пороки в отличие от митральных декомпенсируются чаще с нормальным ритмом и мерцательная аритмия, предшествующая декомпенсации, предполагает сочетание с митральным стенозом при его преобладании.
Внезапная смерть (до 10% больных) также является привилегией аортальных пороков и обусловлена острой коронарной недостаточностью или нарушениями ритма. Симптомы коронарной недостаточности выявляются более, чем у 50% больных и проявляются в виде стенокардии напряжения или острого инфаркта миокарда. В данном случае при ревматизме и инфекционном эндокардите диагноз ИБС не правомочен, т.к. клинически значимый атеросклероз коронарных сосудов, учитывая часто молодой возраст больных, отсутствует и данные состояния указываются в диагнозе как оᴄᴫᴏжнение основного заболевания.
Высокая специфичность для аортальных пороков загрудинных болей обусловлена сочетанием следующих факторов.
1. Снижение коронарного кровотока из-за:
а) низкого диастолического давления наполнения коронарных артерий;
б) высокого интрамурального давления особенно в субэндокардиальных слоях в систолу (аортальный стеноз) и диастолу (аортальная недостаточность);
в) сужения устьев коронарных артерий (атеросклероз, сифилис) или более редкое перекрытие их тромботическими массами (инфекционный эндокардит).
2. Повышение ᴨᴏᴛребности миокарда левого желудочка в кислороде при его значительной гипертрофии и гиперфункции.
Боли особенно интенсивны и часты при втором типе поражения аортальных клапанов. Резкие, раздирающие боли за грудиной с ᴨᴏᴛерей сознания, бледностью, падением АД могут быть связаны с расслаивающейся аневризмой восходящего отдела аорты при сифилисе, атеросклерозе и реже инфекционном эндокардите.
Обмороки, возникающие у больных АС в покое и при физической нагрузке, связаны чаще с приступами пароксизмальной желудочковой тахикардии, резко укорачивающей время изгнания крови и ведущей к острой ишемии мозга. Обмороки могут сопровождаться эпилептиформными судорогами. Наличие обмороков расценивается как фактор риска внезапной смерти от фибриляции желудочков и требует профилактического назначения β-блокаторов.
Из частых оᴄᴫᴏжнений аортальных пороков следует отметить присоединение инфекционного эндокардита (лихорадка, протеинурия, увеличение селезёнки, анемия, эмболии), что требует профилактического назначения этим больным антибиотиков при удалении зубов, тонзилэктомии и других манипуляций.
ТРИКУСПИДАЛЬНЫЕ ПОРОКИ СЕРДЦА.
Пороки трёхстворчатого клапана в сочетанном и значительно реже изолированном виде диагностируются в 25-30% случаев всех приобретённых пороков сердца. Чаще выявляются сочетания с поражением митрального клапана и реже - митрально-аортально-трикуспидальные пороки. Изолированные трикуспидальные пороки диагностируются клинически в 5-10% случаев, а патологоанатомически - в 10-15%, причём основной причиной несоответствия является трикуспидальный стеноз, протекающий под маской перикардита, цирроза печени. Учитывая ревматизм как основную этиологическую причину трикуспидальних пороков, большой размер отверстия, преобладания недостаточности или стеноза при их комбинации встречается одинаково часто. Инфекционный эндокардит является довольно редкой причиной и ведёт к недостаточности клапана, которая, как правило, не диагностируется в связи с ведущей картиной аортального порока.
НЕДОСТАТОЧНОСТЬ ТРЁХСТВОРЧАТОГО КЛАПАНА (ТН)
(трикуспидальная недостаточность)
Недостаточность трёхстворчатого клапана ведёт к регургитации из правого желудочка во время его систолы части крови в правое предсердие, где она суммируется с кровью, поступающей из полых вен, что сопровождается дилатацией и последующей гипертрофией предсердия. Учитывая низкое давление в центральных венах, систолическая регургитация увеличивает их кровенаполнение и проявляется симптомами "положительного" венного пульса и повышением венозного давления. Дополнительная нагрузка объёмом на правый желудочек ведёт к его дилатации и гипертрофии, компенсирующей ре-гургитацию и поддерживающей гемодинамику малого круга на достаточном уровне. При значительной степени порока кровенаполнение лёгких уменьшается.
I. Клапанные признаки.
-
Систолический шум соответствует регургитационному ᴨᴏᴛоку в правое предсердие, выслушивается у основания мечевидного отростка (IV точка), проводится по правому краю грудины в направлении к ключице и усиливается на вдохе (симптом Риверо-Корвалло). На ФКГ шум длительный, ленᴛᴏʙидный, в отличии от шума при МН усиливаясь ко II тону. Систолическое дрожание в 4-5 межреберье справа от грудины, соответствующее шуму, пальпируется редко.
-
Ослабление I тона и протодиастолический тон галопа (патологический III тон) определяются редко.
II. Полостные признаки.
1. Дилатация и гипертрофия правого предсердия.
б) электрокардиографические - зубец Р увеличен (>2,5 мм), заострён, уширен (>1,0с) в отведениях III, aVF , V1.
а) значительное смещение правой границы относительной тупости сердца, расширение зоны абсолютной тупости сердца;
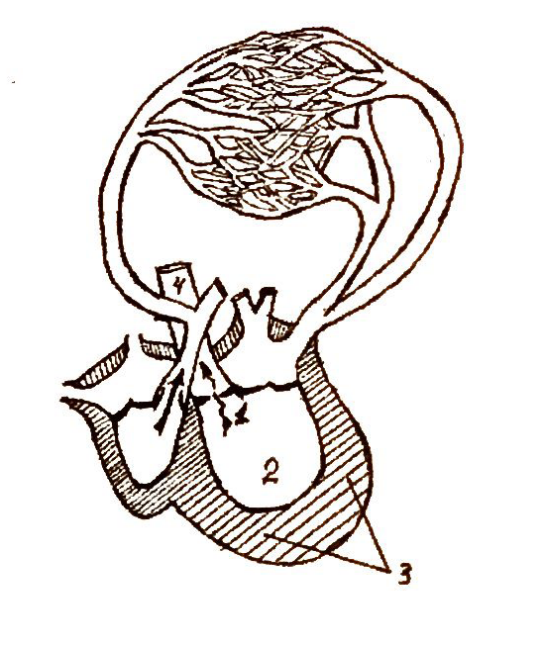
в) рентгенологические - тень увеличенного правого предсердия в прямом положении образует прямой или тупой угол с тенью печени (кардио-диафрагмальный, предсердно-печёночный угол); сужение ретростернального пространства в верхнем его отделе.
2. Гипертрофия и дилатация правого желудочка.
а) физикальные - качательные движения грудной клетки - систолическое втягивание в области правого желудочка и выпячивание в области правой рёберной дуги; смещение относительной тупости сердца вправо от грудины и расширение зоны абсолютной тупости;
б) электрокардиографические - амплитуда зубца R в отведениях III >17 мм, V1≥7 мм, RV1 + SV5-6≥10,5 мм, SV5-6 ≥5мм, RV1/SV1≥l, R/QavR≥l, время активации V1 ≥0,04с, блокада правой ножки пучка Гиса при Rvl>15 мм, смещение переходной зоны влево от V3, дискордантное смещение ST и Т в III, avF , V1;
в) рентгенологические - сокращение ретростернального пространства в нижнем его отделе при отсутствии выбухания 2 дуги в прямом положении и обеднение сосудистого рисунка лёгких (в отличие от МС).
III. Периферические признаки.
Периферические признаки обусловлены ретроградным распростᴘẚʜᴇнием пульсовой волны из правого желудочка при его систоле на систему полых вен и повышением венозного давления.
-
Положительный венный пульс (синхронный с пульсом артерий), определяемый на ярёмных венах (больше справа), венах рук; флебограмма демонстрирует характерную высокую, удлинённую систолическую волну.
-
Положительная пульсация печени - смещение ладони, положенной на увеличенную печень, вперёд и вниз от рёберной дуги в связи с объёмным расширением печени во все стороны в отличие от однонаправленного её смещения при передаточной пульсации; при надавливании на печень наблюдается большее наполнение и пульсация ярёмных вен - печёночно-ярёмный рефлекс.
Диагностическая ценность клапанных признаков трикуспидальной недостаточности мала, учитывая частое ее сочетание с митральной недостаточностью, имеющей подобные аускультативные признаки, но перекрывающие их по своей выраженности.
Большие трудности представляет также дифференциация органической и относительной недостаточности, часто сопровождающей правожелудочковую декомпенсацию при митральном стенозе, лёгочном сердце, ИБС и т.п.. Основой дифференциации является исчезновение пульсации вен и печени при эффективности кардиотонической терапии. Меньшее значение имеет последовательность развития декомпенсации лево-, а затем право- желудочкового типа в большинстве случаев относительной трикуспидальной недостаточности.
ТРИКУСПИДАЛЬНЫЙ СТЕНОЗ (ТС)
Сужение правого атриовентрикулярного отверстия, препятствуя полноценному опорожнению правого предсердия, ведёт к повышению объёма и давления крови в нём. В связи с несовершенством компенсаторной гипертрофии тонкостенного правого предсердия, застой крови довольно быстро передаётся на систему верхней и нижней полых вен (ярёмные, печеночные). Снижение объёма систолического выброса правым желудочком, обусловленное ограничением его диастолического наполнения, уменьшает кровенаполнение малого круга кровообращения.
I. Клапанные признаки.
-
Диастолический шум с пресистолическим нарастанием, низкочастотный, рокочущего тембра, выслушивается в 4 точке и у правого края грудины, в положении на правом боку, усиливаясь на вдохе (симптом Джибсон-Вуда).
-
Тон (щелчок) открытия трикуспидального клапана в связи с малой интенсивностью аускультативно выявляется редко, в то время как на ФКГ фиксируется у 30-50% больных. Интервал II тон - щелчок открытия трикуспидального клапана более продолжителен, чем при МС.
3.1тон, как правило, не усилен и интервал Q -I тон не удлинён.
II. Полостные признаки.
Гипертрофия правого предсердия,
а) физикальные - значительное смещение правой границы относительной тупости сердца;
б) электрокардиографические - зубец Р увеличен ( ≥2,5 мм), заострён, уширен (>0,1с) в отведениях III, avF, V1; наличие ЭКГ признаков гипертрофии правого предсердия при отсутствии признаков гипертрофии правого желудочка подозрительно на трикуспидальный стеноз;
в) рентгенологические - расширение тени правого предсердия с тупым кардиодиафрагмальным (предсердно-печёночным) углом, выполнение ретростернального пространства в верхнем отделе с сохᴘẚʜᴇнием свободным нижнего отдела в связи с нормальными размерами правого желудочка.
III. Периферические признаки.
Периферические признаки обусловлены престенотическим венозным стазом и ретроградной диастолической волной вследствие сокращения правого предсердия (пресистолу).
-
Набухание яремных вен с пресистоличекой пульсацией, предшествующей пульсу сонной и лучевой артерий. На флебограмме чётко выявляется очень высокая пресистолическая волна с систолической волной малой амплитуды, что патогномонично для трикуспидального стеноза.
-
Пресистолическая пульсация стойко увеличенной печени выявляется редко, однако обращает на себя внимание несоответствие между её размерами, наличием жидкости в брюшной полости и отсутствием или незначительными отёками. Указанное связано с передачей высокого венозного давления сразу на печёночные вены с развитием портальной гипертензии надпечёночного типа, что и обуславливает ложную диагностику цирроза печени или перикардита.
-
Снижение объёма выброса правым желудочком часто проявляется повышенной прозрачностью лёгочных полей.
Следует отметить, что при сочетанных поражениях более демонстративная аускультативная и клиническая картина митрального порока перекрывает проявления трикуспидального порока, расцениваемые в данной ситуации как симптомы правожелудочковой недостаточности. Но при этом наличие при МС резко увеличенной печени, плохо уступающей лечению, редкость приступов удушья и рентгенологических признаков застоя в лёгких - подозрительно на сопутствующий трикуспидальный стеноз.
Порок:
а) Стеноз устья аорты
б) Недостаточность аортального клапана
ТЕЧЕНИЕ
Больные с поражением трёхстворчатого клапана ведут достаточно активный образ жизни, несмотря на застойный цианоз, увеличение печени и даже асцит, т.к. жалобы на одышку, приступы удушья отсутствуют или очень редки и мало выражены. Но при этом средняя продолжительность жизни в два раза короче, чем при митральных пороках.
ЗАКЛЮЧЕНИЕ
Синдромный подход в диагностике приобретенных пороков сердца предоставляет возможность , используя данные анамнеза больного, физикаль-ные, инструментальные методы обследования, выявить не только признаки того или иного порока, но и разобраться в стадии его развития и определить прогноз течения заболевания, что особенно важно в интересах выбора тактики ведения и лечения пациента.
ЗАДАНИЯ ДЛЯ ТЕСТОВОГО САМОКОНТРОЛЯ
№1. Соотнесите:
Порок:
а) Стеноз устья аорты
б) Недостаточность аортального клапана
Физикалъные данные:
-
верхушечный толчок разлитой, приподнимающий
-
верхушечный толчок ограничен, резистентный, длительный
-
смещение верхушечного толчка вниз
-
пульсация печени
-
пульс частый, большой, скачущий
№2 Соотнесите:
Дополнительный тон:
а) III тон
б) Тон открытия митрального клапана
Характерные признаки:
-
образует ритм галопа
-
образует ритм перепела
-
высокочастотный на ФКГ
-
низкочастотный на ФКГ
-
отстоит от II тона на 0,13с
-
отстоит от II тона на 0,10с
-
находится в систоле
ОТВЕТЬТЕ ПО СИСТЕМЕ:
А-1,2,3
Б-1,3
В-2,4
Г-4
Д - всё верно
№3
Мезодиастолический шум при митральном стенозе возникает вследствие:
-
появления мерцательной аритмии
-
активной систолы предсердий
-
митральной регургитации
-
увеличения градиента давления «левое предсердие - левый желудочек»
№4
Систолический шум при недостаточности митрального клапана усиливается:
-
на вдохе
-
на выдохе
-
в положении стоя
-
при физической нагрузке
№5
Для недостаточности трикуспидального клапана характерно:
-
систолический шум с эпицентром в IV точке
-
пассивная легочная гипертензия
-
положительный венный пульс
-
активная легочная гипертензия
№6
Для стеноза устья аорты характерен шум:
-
протодиастолический
-
иресистолический
-
голосистолический
-
Мезосистолический
№7
У больной 25 лет во время участия в кроссе появилась выраженная одышка и кровохарканье, которое продолжалось в течение 2 дней. Температура не повышалась. Направлена на обследование с подозрением на туберкулез легких. При обследовании - в легких ясный лёгочный звук, дыхание жёсткое. I тон на верхушке сердца громкий, трёхчленный ритм, выслушивается шум. Над a. pulmonalis - акцент II тона. Рентгенологически в лёгких очаговых изменений нет.
Укажите:
A) Какой шум выслушивается на верхушке?
Б) Как называется трёхчленный ритм, выслушиваемый у больной?
B) Сформулируйте предположительный диагноз.
ОТВЕТЫ К ЗАДАНИЮ ДЛЯ САМОКОНТРОЛЯ
№1 - А-2; Б-1,3,5
№2 - А-1,4,5; Б-2,3,6
№3 - Г
№4 - В
№5 - А
№6 - Г
№7 А - диастолический
Б - ритм перепела
В - ревматический митральный
порок с преобладанием стеноза
