
- •Класифікація лікарських препаратів, що впливають на функцію центральної нервової системи
- •Лікарські препарати, що пригнічують функцію цнс
- •1. Препарати для наркозу.
- •2. Спирт етиловий.
- •Взаємодія етанолу з деякими лікарськими засобами
- •3. Снодійні препарати
- •Класифікація снодійних препаратів
- •Механізм дії та порівняльна характеристика препаратів
- •4. Протисудомні препарати. Класифікація протисудомних препаратів
- •5. Анальгезуючі препарати
- •Класфікція препаратів в залежності від взаємодії з опіатними рецепторами різних типів
- •Фізіологічні ефекти активації опіатних рецепторів
- •Класифікація ненаркотичних анальгетиків
- •6. Психотропні препарати.
- •3. Седативні препарати.
- •Лікарські препарати, що стимулюють функцію цнс
- •Класифікація
- •Побічні ефекти трициклічних антидепресантів
- •2) Похідних фенілалкіламіну.
- •3. Загальнотонізуючі препарати (адаптогени). Класифікація препаратів
- •Порівняльна характеристика препаратів.
- •4. Аналептики.
4. Протисудомні препарати. Класифікація протисудомних препаратів
Протиепілептичні препарати (фенобарбітал, карбамазепін, етосуксимід, натрію вальпроат, клоназепам).
Протипаркінсонічні препарати:
лікарські препарати, що активізують функцію дофамінергічної системи (леводопа, мідантан, юмекс, наком, мадопар тощо);
лікарські препарати, що пригнічують функцію холінергічної системи (циклодол, скополаміну гідробромід).
Механізм дії.
Протисудомні препарати вибірково пригнічують активність деяких центрів головного мозку, відповідальних за рухову активність (рухові зони кори і підкорки), обмежують розповсюдження збудження по ЦНС за рахунок гальмівного впливу на передачу збудження в синаптичних контактах певних зон мозку.
Протиепілептичні засоби.
Засоби цієї групи знімають або запобігають виникненню судом при епілепсії.
Це захворювання є наслідком виникнення в корі великого мозку або підкіркових мозкових центрах вогнища збудження, яке передається на нервові та м’язові системи, що призводить до розвитку епілептичного стану. Причина епілепсії не з’ясована, тому основні лікарські засоби спрямовані на усунення судомного нападу або його профілактику.
Головною клінічною ознакою епілепсії є раптовий напад клонічних або тетанічних судом із втратою свідомості.
Клонічним судомам властиве періодичне скорочення і розслаблення м’язів, а тонічним, або тетанічним судомам властиве одночасне скорочення м’язів-згиначів і розгиначів, що супроводжується напруженою позою з закинутою головою, виділенням кров’янистої слини внаслідок прикушування язика. Такі судоми класифікують як великі напади.
Великі напади (grand mal) проходять у вигляді тоніко-клонічних судом із втратою свідомості, прикушенням язика. Хворий падає, при цьому може одержати травми. У подальшому цей епізод “випадає” із пам`яті. Судоми продовжуються кілька хвилин. Під час їх виникнення дихання припиняється. Після судом настає розслаблення м`язів, можливе западання язика. Через невеликий проміжок часу судоми можуть повторитися. Після нападу, як правило, настає сон.
Якщо великі напади слідують один за другим, то такий стан називається епілептичним станом.
Малі напади (petit mal) характеризуються короткочасною (3-15 секунд) втратою свідомості, інколи цього хворий навіть не встигає помітити. Людина відключається, її погляд нерухомий, настає атонія або посіпування окремих м`язів без судом, можливе падіння і травми. З часом у таких хворих розвиваються психічні відхилення, які швидко прогресують.
Психомоторні еквіваленти – вид епілептичних нападів, під час яких хворий може здійснювати ряд вчинків (напади на оточуючих, багаточасова поїздка по місту на різних видах транспорту тощо), про які він нічого не пам’ятає.
За клінічним показниками проти епілептичні засоби можна розділити на такі групи:
для профілактики нападів;
для зняття епілептичного нападу;
для застосування у випадках епілептичного стану;
для усунення психомоторних еквівалентів.
Препарати вибору залежно від клінічних проявів епілепсії
Епілептичний стан |
Великий судомний напад |
Малий судомний напад |
Міоклонічні судоми |
Препарати І ряду |
|||
Діазепам |
Натрію вальпроат (Депакін, Депакін хроно) Дифенін |
Етосуксимід |
Натрію вальпроат
|
Препарати ІІ ряду |
|||
Клоназепам (Антилепсин) Дифенін Фенобарбітал |
Карбамазепін (фінлепсин) Фенобарбітал |
Натрію вальпроат Клоназепам |
Клоназепам |
Для лікування психомоторних еквівалентів застосовують: Натрію вальпроат, Діазепам, Клоназепам, Карбамазепін.
Дифенін – основний механізм дії – пригнічення не самого епілептичного вогнища, а зменшення іррадіації епілептичних розрядів на інші мозкові центри і через еферентні нерви – на м’язову систему.
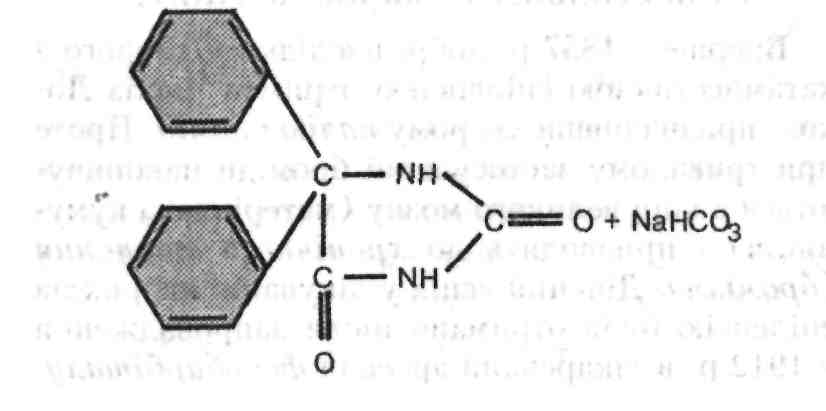
Карбамазепін на відміну від дифеніну, який пригнічує поширення епілептичних розрядів у мозку, діє переважно на нервові клітини спинного і довгастого мозку, знижуючи збудливість нервових клітин шляхом зменшення проникності мембран для натрію. Його протисудомна активність менша від дифеніну майже у 3 рази. Після його прийому у хворих зростає мотивація до лікування, покращується настрій, зменшується депресія, страх, іпохондрія.
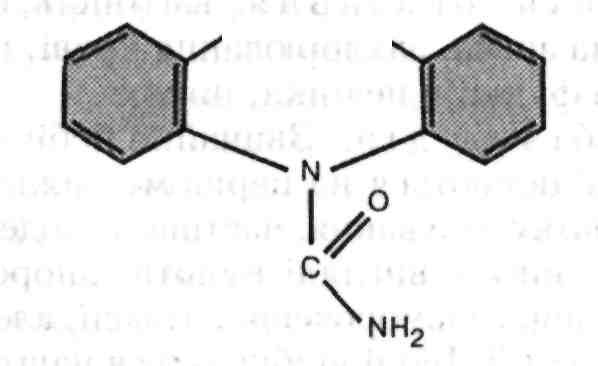
Натрію вальпроат – головним чином блокує гамма-аміномасляну трансаміназу, внаслідок чого підвищується рівень гальмівного медіатора ГАМК у тканинах мозку, що приводить до зниження активності надмірно збуджених клітин. Натрію вальпроат на відміну від барбітуратів не знижує, а навіть підвищує пильність людини, не викликає гіпногенного ефекту.
Етосуксимід зв’язується з ГАМК-трансферазою, внаслідок чого підвищується рівень гальмівного медіатора ГАМК у тканинах мозку.
Клоназепам підвищує активність природної гальмівної системи ГАМК, пригнічуючи процеси збудження фізіологічним способом, без порушення функцій мозкових структур.
Побічні явища при застосуванні протисудомних лікарських засобів.
Найчастіше спостерігаються побічні явища з боку нервової системи: тріада симптомів (ністагм – мимовільні коливальні рухи очей з високою частотою - до декількох сотень на хвилину, диплопія, атаксія – порушення координації рухів), загальне пригнічення, сонливість, в’ялість, загальна слабкість, головний біль, запаморочення, тремор, загальмованість, зниження реакцій, дратливість, світлобоязнь, зниження пам’яті та інші. Описані випадки розвитку нефритів та гепатитів з порушенням функції печінки та нирок а також, травного тракту (нудота, зменшення апетиту, біль у животі, блювання, діарея). Можливі алергічні реакції.
При застосуванні протисудомних засобів необхідно систематично контролювати картину крові, оскільки іноді розвиваються зміни у складі крові (анемія, лейкопенія, нейтропенія, еозинофілія, тромбоцтопенія, агранулоцитоз).
Протипоказання до застосування протисудомних лікарських засобів.
Вагітність, порушення функції печінки, нирок, органів кровотворення.
Протипаркінсонічні препарати
Описаний у 1817 р. англійським лікарем Паркінсоном „тремтливий параліч” зовні виявляється безперервним своєрідним тремтінням пальців і кистей рук. При подальшому розвитку хвороби до тремтіння дистальних відділів кінцівок додаються судоми проксимальних частин кінцівок і голови, потім з’являється ригідність лицевих м’язів, яка зумовлює маскоподібність лиця.
У патогенезі паркінсонізму основним є порушення функцій щонайменше двох систем мозку – холінергічної та дофамінергічної медіації – має місце зменшення кількості дофаміну та відносне збільшення ацетилхоліну, що приводить до розвитку тонічних і фазних діскенезій.
Виходячи з патогенезу, головними групами препаратів для лікування хворих вважають засоби:
лікарські препарати, що активізують функцію дофамінергічної системи мозку - леводопа, мідантан (амантадин), юмекс (селегілін), наком, мадопар, бромокриптин.
лікарські препарати, що пригнічують функцію холінергічної системи мозку (центральні холінолітики) – циклодол (тригексифенідил, паркопан), скополаміну гідробромід.
Механізм дії.
Збільшують вміст дофаміну в ЦНС (леводопа, мідантан (амантадин), юмекс (селегілін), наком, мадопар); підвищують чутливість дофамінових рецепторів до дофаміну (мідантан); стимулюють дофамінергічні рецептори (бромокриптин); вибірково блокують моноамінооксидазу-Б (МАО-Б) і тим самим блокують метаболізм дофаміну (юмекс).
Циклодол (тригексифенідил, паркопан), скополаміну гідробромід блокують центральні і периферичні холінорецептори. На синтез, звільнення та інактивацію ацетилхоліну вони не впливають.
Леводопа
Фармакологічні властивості.
У зв`язку з тим, що при паркінсонізмі знижений рівень дофаміну в базальних гангліях мозку, під час його лікування доцільно використовувати препарати, які підвищують рівень цього аміну в центральній нервовій системі. Дофамін не використовують як лікарський засіб через те, що він дуже погано проникає через гематоенцефалічний бар`єр. Тому замість дофаміну використовують його попередник - L-дофу (діоксифенілаланін), який добре всмоктується в шлунково-кишковому тракті та легко проникає у ЦНС. Там після декарбоксилювання діоксифенілаланін перетворюється на дофамін, який і поповнює запаси медіатору. Це й забезпечує лікувальний ефект леводопи. Дія препарату спостерігається через тиждень і досягає максимуму через місяць.
Швидкість інактивації леводопи залежить від вмісту вітаміну В6 у крові, оскільки даний вітамін є кофактором ферменту, що руйнує леводопу.
У зв`язку з частковим перетворенням леводопи у дофамін у периферичних тканинах під дією ДОФА-декарбоксилази розвивається ряд побічних ефектів (нудота, блювання, порушення серцевого ритму, ортостатична гіпотензія). Ці ускладнення можна суттєво зменшити, комбінуючи леводопу з інгібіторами периферичної ДОФА-декарбоксилази, які не проникають через гематоенцефалічний бар`єр, внаслідок чого пригнічується розклад леводопи у крові та тканинах і підвищення її рівня у тканинах мозку, де вона перетворюється на дофамін. Наприклад, комбіновані таблетки, до складу яких входять леводопа і карбідопа (інгібітор ДОФА-декарбоксилази), мають назву “Наком” або “Синемет”. Комбінація леводопи з бенсеразидом має назву “Мадопар”.
Мідантан (амантадин) належить до групи противірусних засобів, але внаслідок того, що під його впливом підвищується чутливість дофамінових рецепторів та зростає продукція дофаміну, мідантан застосовується в комплексній терапії паркінсонізму в основному тоді, тоді, коли леводопа протипоказана.
Юмекс (селегілін) є селективним інгібітором МАО-В. Він блокує розпад допаміну в мозку, а також інгібірує зворотне захоплення допаміну пресинаптичними допаміновими рецепторами. Препарат прискорює початок дії леводопи і подовжує його дію. У зв’язку з чим його комбінують з леводопою, накомом, мадопаром.
Бромокриптин є агоністом дофамінових рецепторів. Як правило, його приймають у комбінації з леводопою. Метаболізуються в печінці і виділяється з калом.
Циклодол має виражену центральну холінолітичну дію. Цей м-холіноблокуючий засіб має ваголітичні ефекти і може викликати тахікардію. В невеликих дозах циклодол пригнічує ЦНС. При введенні в більш високих дозах проявляється атропіноподібний збуджуючий ефект.
Усі протипаркінсонічні засоби усувають симптоми паркінсонізму, м’язову ригідність, загальну скутість, відновлюють здатність до координації рухів.
Побічна дія.
Леводопа, юмекс, наком, мадопар – диспепсичні явища (порушення апетиту, нудота, блювання), дискенезії, ортостатична гіпотензія, головний біль, серцеві аритмії, шлуночкова тахікардія. Більшість побічних ефектів пов’язана з утворенням дофаміну з леводопи у периферичних тканинах, в наслідок чого зростає периферичний рівень дофаміну та норадреналіну. Зміни в серцево-судинній системі пов’язані головним чином з підвищеною продукцією норадреналіну.
Нудота та блювання виникають внаслідок впливу леводопи та бромокриптину на хеморецептори пускової зони блювотного центру, який знаходиться у довгастому мозку. (вирішальне значення у виникненні блювання належить хеморецепторам тригерної зони центру блювання - на мембранах хеморецепторів є D2-дофамінові, 5-НТ3-серотонінові та М1-холінорецептори, які виконують функцію “нагромаджувача” подразнень до певного рівня, після чого вони стимулюють блювотний центр).
При прийманні бромокриптину можливі дискенезія, закреп та психічні порушення (сонливість або безсоння, сплутаність свідомості, депресія, тривожні стани).
Побічні ефекти при застосуванні мідантану – головний біль, безсоння, запаморочення, загальна слабкість.
При використанні антихолінергічних засобів (циклодол, скополаміну гідробромід) можуть бути побічні ефекти: сухість слизової оболонки ротової порожнини, тахікардія, порушення акомодації, підвищення внутрішньоочного тиску, закреп, паралітична непрохідність кишок, затримка сечі, алергічні реакції при підвищеній чутливості до препаратів цієї групи (особливо після 60 років).
Протипоказання.
Леводопа, наком, мадопар – протипоказані при вагітності, лактації, дітям до 12 років, при вираженому атеросклерозі, серцево-судинних, ниркових, легеневих, печінкових захворюваннях, захворюваннях крові.
Наком, мадопар – протипоказані хворим до 25 років (має бути закінчене утворювання кісток).
Фармакобезпека.
Протипаркінсонічні препарати несумісні з холіноміметиками, антихолінестеразними засобами, нейролептиками, транквілізаторами, наркотичними анальгетиками.
Бромокрипнин не можна поєднувати з ергоалкалоїдами, пероральними контрацептивами, інгібіторами МАО (загроза різкої артеріальної гіпертензії), та препаратами, які пригнічують ЦНС.
Леводопу, наком, мадопар не можна поєднувати з вітаміном В6 (блокує дію препаратів.
Леводопа несумісна з дротаверином.
Леводопа у поєднанні з протипаркінсонічними засобами групи холіноблокаторів призводить до потенціювання ефекту. Не можна поєднувати з інгібіторами моноаміноксидази (МАО), оскільки остання інактивує дофамін, і така комбінація може викликати різку артеріальну гіпертензію.
Комбіновані препарати (наком, мадопар) не показані за наявності захворювань ендокринної системи, печінки, нирок, серця, при психозах. Молодим людям до 25 років дані препарати протипоказані (ріст кісток повинен бути завершений).
