
- •Тема: «Повреждения и заболевания прямой кишки». (23)
- •Методы исследования
- •Пороки развития прямой кишки.
- •3. Трещина заднего прохода.
- •4. Геморрой.
- •5. Выпадение прямой кишки.
- •18.1. Повреждения прямой кишки
- •18.3.1. Трещина заднепроходного отверстия
- •18.3.2. Выпадение прямой кишки
- •18.3.3. Геморрой
- •18.3.4. Уход за пациентом
- •18.4. Рак прямей кишки
- •18.5. Парапроктит
- •18.6. Сестринский процесс
4. Геморрой.
- это заболевание дистального отдела прямой кишки и анального канала, возникающее вследствие варикозного расширения вен прямой кишки, сопровождающееся выделением крови и неприятными ощущениями со стороны прямой кишки.
Распространенность.
Геморроем страдает более 10 % взрослого населения. Удельный вес геморроя среди всех проктологических заболеваний составляет 35-40 %.
Этиология и патогенез. Геморроидальные узлы образуются в результате гиперплазии кавернозных телец подслизистого слоя прямой кишки, представляющих собой типичную кавернозную ткань с большим количеством прямых артериовенозных анастомозов, через которые артериальная кровь, минуя капилляры, поступает непосредственно в полость кавернозных синусов. Кавернозная ткань закладывается в прямой кишке в процессе эмбриогенеза на 3-8-й неделе. С возрастом она становится более развитой. Ее физиологическую роль связывают с обеспечением полной герметизации анального отверстия, т. е. быстрое наполнение кавернозных вен вследствие притока артериальной крови придает им упругость, что и приводит к плотному смыканию складок слизистой оболочки прямой кишки.
Причины:
-
врожденная функциональная недостаточность соединительной ткани,
-
врожденная недостаточность венозной системы аноректальной области;
-
механические факторы, способствующие повышению внутрибрюшного давления (тяжелая физическая работа, работа в сидячем положении, работа в стоячем положении, хронические запоры, беременность, заболевание внутренних органов - легких, печени, сердца, почек, предстательной железы, опухоли брюшной полости);
-
патология кавернозных сосудистых образований прямой кишки;
-
эндогенные и экзогенные интоксикации;
-
инфекционные заболевания;
-
неврогенные и нейрососудистые нарушения.
Имеются причины, способствующие обострению геморроя: злоупотребление алкоголем; подъем тяжести; прием острой пищи.
Классификация.
Геморрой подразделяется:
-
по этиологии:
а) врожденный,
б) приобретенный - первичный и вторичный (симптоматический, наблюдающийся у больных циррозом печени, с опухолями, затрудняющими венозный отток, при сердечно-сосудистых заболеваниях);
-
по локализации:
а) внутренний - геморроидальные узлы находятся над сфинктером прямой кишки. В 2/3 случаев они располагаются строго в определенных участках, а именно на 3, 7 и 11 ч по циферблату (в положении больного на спине), т. е. в местах наибольшего скопления кавернозных телец. В 1/3 наблюдений геморроидальные узлы локализуются диффузно;
б) наружный - геморроидальные узлы находятся в месте перехода слизистой оболочки в кожу;
в) смешанный (встречается у 30-40 % пациентов);
-
по клиническому течению:
а) хронический;
б) острый.
-
в зависимости от осложнений:
а) неосложненный;
б) осложненный (отеком, тромбозом, некрозом узлов, выпадением и ущемле- нием узлов, кровотечением).
Клиническая
картина.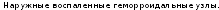
-
возникновение зуда и жжения, чувства полноты в области заднего прохода; повышается отделение слизи, т.к. происходит раздражение слизистой оболочки; частые позывы на дефекацию,
-
выделение крови из прямой кишки, выпадение внутренних узлов и боль. Сначала больные отмечают окрашивание кровью каловых масс, затем выделение капель крови и выделение крови в виде струйки с разбрызгиванием ее по стенкам унитаза. Кровь алого цвета, что указывает на ее геморроидальный характер. Нередко кровотечение возникает на фоне общего благополучия. Кровь обычно не смешана с каловыми массами, что позволяет дифференцировать геморроидальные и желудочно-кишечные кровотечения.
-
Геморроидальные узлы могут выпадать при дефекации, натуживании, физической работе. Вначале узлы вправляются самостоятельно, по мере развития болезни выпадение узлов носит постоянный характер. Они выпадают даже при ходьбе и после вправления сразу же появляются вновь. Такое течение заболевания может продолжаться длительное время с периодическими обострениями после приема алкоголя, тяжелой физической работы.
-
Постоянная, иногда интенсивная кровопотеря приводит к хронической анемии. В запущенных случаях количество гемоглобина снижается до 10—20 г/л (!).
-
При возникновении тромбоза и некроза появляются нестерпимые боли постоянного характера в заднем проходе с иррадиацией в ягодицы, промежность, низ живота. Боли сопровождаются ознобами, затрудненной дефекацией, дизурическими расстройствами. Температура тела повышается до 39 °С. Теряется сон, аппетит, трудоспособность.
Диагностика.
клиника;
жалобы;
осмотр области заднего прохода, при котором выявляют наружные узлы;
пальцевое исследование прямой кишки;
проведение ректороманоскопии и аноскопии;
колоноскопия (по показаниям), так как источником кровотечения могут быть опухоль кишки, полипы, язвенный колит.
Лечение.
Консервативное лечение проводится в начальных стадиях заболевания, при отказе больного от оперативного лечения, наличии противопоказаний к операции.
-
соблюдение диеты (исключение острых блюд, алкоголя);
-
регуляция функции кишечника (профилактика запоров и поносов);
-
соблюдение гигиены заднего прохода (подмывание, восходящий душ после дефекации);
-
медикаментозное лечение. Проводится общая и местная терапия.
Местное лечение включает:
-
применение ректальных свечей (проктоседил, рилиеф, ультрапрокт, проктогливенол, гинкор Прокто и др.). Свечи вводятся в прямую кишку 2-3 раза в день.
-
использование мазей и кремов (венобене, проктоседил, ультрапрокт), которые наносятся с помощью специальных насадок.
-
применяются микроклизм с облепиховым маслом и маслом шиповника, сидячие ванночки со слабым раствором калия перманганата.
Для общего лечения назначают:
-
эндотелон, венорутон, гливенол, эскузан, детралекс;
-
физиотерапевтическое лечение: УВЧ, ультрафиолетовое облучение, восходящий душ;
-
применение склерозирующей терапии.
-
при кровотечении из геморроидальных узлов необходимо проведение гемостатической терапии {кальция хлорид, кальция глюконат, этамзилат, дицинон, викасол). Местно - тампоны с гемостатической губкой, 3-аминокапроновой кислотой, свечи с тромбином. При анемизации прибегают к переливанию эритроцитарной массы, кровезаменителей гемодинамического действия.
-
при тромбозе узлов к общему лечению добавляют противовоспалительную и противосвертывающую терапию.
-
при выраженном болевом синдроме прибегают к новокаиновым блокадам.
Оперативное лечение проводится по строгим показаниям (при осложненном геморрое (тромбоз геморроидальных узлов, кровотечение)). Операцию делают под местной анестезией или наркозом. Применяют два типа вмешательства. Наиболее простым и распространенным методом является перевязка геморроидальных узлов у основания шелковой лигатурой: узлы омертвевают и через 5—8 дней отпадают. Более радикальная операция — иссечение узлов с наложением швов на слизистую оболочку. В настоящее время для иссечения узлов применяют луч лазера. В последние годы находит все большее применение аппаратная геморроидэктомия. Преимущество метода состоит в малой траматичности и быстрой реабилитации больных.
За 3 дня до операции больного переводят на диету без клетчатки, за сутки назначают слабительное (касторовое масло), накануне вечером и утром в день операции тщательно очищают кишечник клизмами. В послеоперационном периоде постельный режим необходимо соблюдать 3—4 дня. В послеоперационном периоде на второй день необходимо кормить больных, чтобы на 3 - 4-й день уже был стул. Жидкую пищу дают 3 раза в день. Слабительное назначают на 7—8-й день. После дефекации больной принимает сидячую ванну с раствором перманганата калия. Очень важен гигиенический уход за промежностью, адекватное обезболивание.
Осложнения геморроя.
-
тромбоз геморроидальных узлов возникает при инфицировании, травме (геморроидальные узлы становятся плотными, увеличиваются в объеме, цвет их багрово-синюшный);
-
выпадение геморроидальных узлов из анального отверстия и в результате отека и рефлекторного спазма сфинктера;
-
ущемление геморроидальных узлов, которое сопровождается некрозом слизистой оболочки. Температура тела повышается, в крови определяется лейкоцитоз, выявляется гиперкоагуляция;
-
распространение тромбоза на вены таза, что сопровождается интоксикацией и тяжелым состоянием.
Геморрой может сопровождаться трещинами заднего прохода, язвами, свищами, абсцессами узлов. В области заднего прохода могут возникнуть дерматиты, мокнущая экзема, кондиломы.
