
- •Патогенез
- •Клиника
- •Лабораторное обследование
- •Инструментальные методы обследования
- •Диагностические критерии
- •Рабочая классификация язвенной болезни
- •Пример формулировки диагноза у нашего больного:
- •Основные принципы терапии язвенной болезни
- •Фармакологические методы.
- •Гастропротективные препараты
- •Основные принципы терапии язвенной болезни, ассоциированной с Helicobacter pylori.
ЯЗВЕННАЯ БОЛЕЗНЬ
МКБ 10 – К 25 – язва желудка;
К 26 – язва двенадцатиперстной кишки.
Цель лекции – опираясь на полученные знания поставить диагноз язвенной болезни, провести дифференциальный диагноз, сформулировать диагноз и назначить персонифицированную схему лечения конкретного больного язвенной болезнью.
План лекции
-
Клинический случай
-
Определение язвенной болезни
-
Эпидемиология язвенной болезни
-
Этиология и патогенез язвенной болезни
-
Клиническая картина язвенной болезни
-
Лабораторная и инструментальная диагностика язвенной болезни
-
Диагностические критерии язвенной болезни
-
Дифференциальный диагноз язвенной болезни
-
Классификация язвенной болезни
-
Лечение язвенной болезни
-
Прогноз при язвенной болезни
Демонстрация больного
Больной, 23 лет, шофер по профессии, поступил в клинику с жалобами на «голодные» боли в эпигастральной области через 1,5 часа после еды, ночные боли, заставляющие проснуться и уменьшающиеся после приема соды или молока. Кроме того, беспокоит постоянная изжога, тошнота, рвота на высоте болей кислым желудочным содержимым, приносящая облегчение.
Считает себя больным с 18 лет, когда периодически стала беспокоить изжога, особенно после употребления кислых фруктов, овощей. Через год, весной, появились неинтенсивные боли в подложечной области, возникающие перед обедом и исчезающие после еды. Боли продолжались 2-3 недели, а затем самостоятельно исчезли.
Начиная с 20 лет, боли подобного характера возникали ежегодно в весенне-осенний период, затем присоединились ночные боли, заставляющие больного проснуться среди ночи и выпить молока или принять соду.
При амбулаторном обследовании по месту жительства выявлены повышенные цифры кислотности (со слов больного проводилась РН-метрия), при рентгеноскопии желудка были выявлены признаки гастрита, язвенной «ниши» не определялось. Лечился амбулаторно, старался соблюдать диету, режим питания, при болях принимал ранитидин 300мг в сутки, но после уменьшения болевого синдрома прием препарата прекращал.
Периоды обострений возникали ежегодно весной и, судя по продолжительности болей, занимали 2-3 недели.
Настоящее обострение с начала марта и длиться уже 3 недели и сопровождается выше указанными жалобами, также рвотой кислым содержимым на высоте болей, что приносит облегчение. Примеси крови в рвотных массах не было, мелены не наблюдалось. За время обострения похудел на 5 кг, за счет ограничений в еде (боялся есть из за болей). Прием альмагеля облегчения не приносил. Поступил для обследования и лечения.
При поступлении: состояние удовлетворительное. Подкожно-жировая клетчатка развита удовлетворительно. Дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, АД-110 и 70 мм.рт.ст., пульс 64 уд. в мин. ритмичный, удовлетворительного наполнения. Живот равномерно участвует в акте дыхания, при пальпации умеренное локальное напряжение мышц в эпигастрии, болезненность в пилоро-дуоденальной зоне, умеренная разлитая болезненность в эпигастральной области. Печень, селезенка не увеличены.
Анализ крови: эритроциты 5.35 Г/л, Нв-132 г/л, лейкоциты-8,0 Г/л. формула без особенностей. Анализ кала на скрытую кровь отрицательный. При РН- метрии: РН- базальной фазы-1,5., РН стимулированной фазы- 1,2. Уреазный экспресс-метод на Helicobacter pylori выявил инфицированность слизистой (+++).
При гастродуоденоскопии: желудок содержит значительное количество жидкости и слизи, слизистая гиперемирована, складки слизистой антрального отдела гиперемированы, извиты, наблюдается выраженный рефлюкс желчи. Луковица 12-перстной кишки деформирована, на передней стенке определяется хроническая язва, размерами 3 на 4 мм., края её возвышаются, отечны. Предварительный диагноз: язвенная болезнь 12-ти перстной кишки, ст. обострения.
ОПРЕДЕЛЕНИЕ:
Язвенная болезнь — хроническое, циклически протекающее заболевание, основным морфологическим субстратом которого является периодически рецидивирующий язвенный дефект гастродуоденальной зоны.
ЭПИДЕМИОЛОГИЯ:
Распространенность заболевания в развитых странах составляет от 7% до 15% населения. Около 10% имеет предрасположенность к заболеванию.
Дуоденальная локализация преобладает над желудочной — 4:1.
ЭТИОЛОГИЯ
Основным причинным фактором ЯБ большинство авторов считает Helicobacter pylori (НР), во всяком случае, при дуоденальной язве — в 100% случаев.
Из раздела «хронический гастрит» известно, что НР расселяется после инфицирования человека преимущественно в антральном отделе желудка. В этом участке возникает хронический воспалительный процесс - «хронический гастрит». Затем у ряда больных формируется ЯБ. Почему не у всех пациентов с ХГ, вызванном НР, возникает ЯБ? Имеют значение факторы, которые способствуют возникновению ЯБ:
-
Наследственность. Наследственная отягощённость наблюдается у 40% больных ЯБ с локализацией язвы в 12-перстной кишке, преимущественно по мужской линии.
Имеют место следующие генетические предпосылки:
а) особенности строения эпителия, предрасполагающие к инфицированию НР. Снижают резистентность слизистой оболочки желудка и 12-перстной кишки врождённый дефицит фукомукопротеидов слизи, недостаточность выработки IgА и простагландинов;
б) высокая желудочная секреция в связи с увеличением массы обкладочных клеток (секреция соляной кислоты) и главных желез (секреция пепсина). До сих пор сохраняется незыблемым правило, сформулированное в 1911 г. учёным Шварцем: «Нет язвы без кислоты».
2. Алиментарный фактор. Это те моменты, которые способствуют повышению секреции, в частности, курение, употребление алкоголя, кофе. Все они обладают сокогонным действием. Кроме того, названные факторы вызывают ишемию слизистой оболочки желудка и 12-перстной кишки.
Наблюдения свидетельствуют в том, что ЯБ с локализацией язвы в 12-перстной кишке обычно формируется у молодых пациентов с предшествующим ХГ при наличии высокой секреторной функции желудка. Способствующим фактором при ЯБ 12-перстной кишки чаще всего является наследственный. Что касается этиологии ЯБ с локализацией язвы в желудке, то НР устанавливается только у 70% пациентов. Причиной ЯБ у 30% больных могут быть: 1) медикаментозный фактор — чаще всего длительный приём НПВП, стероидных препаратов и пр.; 2) эндокринные заболевания (сахарный диабет, болезнь или синдром Иценко-Кушинга и др.); 3) первично-язвенная форма рака — симулирует ЯБ то, что эта форма может существовать довольно длительное время и даже рубцеваться.
Язвы желудка чаще всего встречаются во второй половине жизни. В качестве способствующего фактора преимущественно является алиментарный.
Обратим внимание, что в приведенном случае истории болезни у пациента 23 лет с локализацией язвы в 12-ти перстной кишке выявлена Нр.
Патогенез
В настоящее время механизм развития ЯБ рассматривается с точки зрения теории «дырявой крыши». Это значит, что сначала в 12-перстную кишку «проливается кислотный дождь», а затем туда внедряется Helicobacter pylori.
Кислое содержимое желудка при предшествующем ЯБ хроническом гастрите с повышенной секреторной функцией длительно поступает в 12-перстную кишку. «Закисление» 12-перстной кишки приводит к появлению в ней островков желудочной пилорической метаплазии. Это приспособительная реакция организма, т.к. эпителий 12-перстной кишки нестойкий к воздействию соляной кислоты. Трансформация кишечного эпителия 12-перстной кишки в желудочный делает его более устойчивым к действию кислого желудочного содержимого. Первоначально в виде островков желудочный пилорический эпителий затем занимает в 12-перстной кишке значительную площадь. И как только появляется желудочный эпителий в 12-перстной кишке, на него из желудка попадает НР и здесь возникает воспалительный процесс — дуоденит. Т.е. ЯБ всегда развивается на фоне дуоденита. Обычно даже при рубцевании язвы дуоденит сохраняется (если не проводится адекватная терапия).
Как же происходит язвообразование? Считают, что язвообразование возникает в результате несоответствия в состоянии защитных механизмов и повреждающих (агрессивных) влияний на слизистую оболочку 12-перстной кишки.
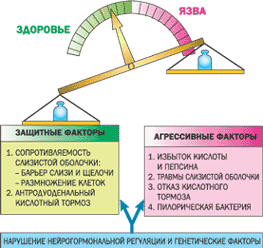
|
Защитные факторы |
Агрессивные факторы |
|
1) Резистентность гастродуоденальной слизистой: а) защитный слизистый барьер; б) активная регенерация; в) достаточное кровоснабжение. 2) Антродуоденальный кислотный тормоз. 3) Нервно-эндокринная регуляция.
|
1) Гиперпродукция соляной кислоты и пепсина: а) гиперплазия гастродуоденального отдела слизистой: б) ваготония; в) гиперпродукция гастрина; г) гиперреактивность обкладочных клеток; 2) Травматизация гастродуоденальной слизистой. 3) Гастродуоденальная дисмоторика. 4) Helicobacter pylori. 5) Генетический фактор. |
Ведущую роль в качестве защитного фактора играет слизистый барьер. Слой защитной слизи покрывает эпителиальные клетки желудка и 12-перстной кишки. Этот слой — гель. Его физиологическая роль состоит в том, что он препятствует проникновению соляной кислоты (точнее Н+-ионов) и пепсина вглубь слизистой оболочки желудка и 12-перстной кишки. Той же задаче отвечает и наличие под слоем геля бикарбонатов, которые секретируются покровными эпителиальными клетками. Нарушение слизисто-бикарбонатного барьера приводит к прорыву в гастродуоденальную слизистую Н+-ионов (это обозначается термином «обратная диффузия»). В желудке концентрация Н+-ионов в миллион раз выше, чем в крови, поэтому создаются условия для повреждения Н+-ионами гастродуоденальных тканей. В этом процессе активно участвуют тучные клетки, из которых высвобождаются гистамин и другие биологически активные вещества, что вызывает микроциркуляторные расстройства, создающие предпосылки для язвообразования. В значительной мере прорыву слизистого барьера способствуют сами микроорганизмы НР. Многие штаммы выделяют не только уреазу, но и протеазы, что приводит к разрушению защитного слоя слизи.
При локализации язвы в пилорическом отделе желудка заболеванию предшествует хронический гастрит В, вызванный НР. Имеет место продукция некачественной слизи и отсутствие полноценной регенерации. Микроповреждения клеток, вызванные НР, в дальнейшем атакуются Н+-ионами и пепсином. Это приводит сначала к образованию эрозий, а затем — язв.
Каков патогенез ЯБ с локализацией язвы в теле желудка? НР не способна адгезироваться на клетки эпителия фундального отдела и тела желудка. Однако в организме человека возникает так называемая антрокардиальная экспансия эпителия. Дело в том, что анатомические границы частей желудка с гистологической картиной свойственного им эпителия, сохраняются только до 10-летнего возраста. Антрокардиальная экспансия приводит к тому, что граница пилорического эпителия смещается в сторону кардии. Особенно интенсивно этот процесс идёт по малой кривизне. Здесь происходит замещение эпителия тела желудка на пилорический, как приспособительная реакция на повреждение пищей — именно по этой «пищевой дорожке» и идёт пища. Пилорический эпителий более устойчив к неблагоприятным воздействиям, чем эпителий тела желудка.
Трансформированный эпителий заселяется НР, которые и обусловливают возникновение язв малой кривизны желудка.
Изложенная концепция патогенеза ЯБ принята во всём мире. Однако остались некоторые вопросы. В частности, нет чёткого понимания того, почему возникает лишь один язвенный дефект, несмотря на рассеивание инфекции НР на большой площади. Неясно также — при наличии нескольких язвенных дефектов вызывают их только НР или ещё имеют место другие моменты. Поэтому патогенез ЯБ продолжает изучаться.
СТАДИИ (ФАЗЫ) ЯЗВЫ
Первая:
продолжительность стадии составляет 48-72 ч.
происходит порыв защитного барьера на ограниченном участке слизистой
наблюдается максимальное воздействие агрессивных факторов
распространение язвенного дефекта в глубину и ширину.
Вторая стадия быстрой регенерации (или раннего заживления)
Продолжительность около 2 недель.
Происходит очищение язвы от продуктов распада,
идут интенсивные процессы колагенообразования и регенерации эпителия
Третья стадия медленной регенерации (или позднее заживление).
Длительность 3-4 недели.
продолжают действовать факторы роста, иммунные механизмы
завершается эпителизация язвы, восстановливается микроциркуляция, дифференциация клеток и их созревание.
Четвертая: восстановление функциональной активности слизистой оболочки. Эта стадия завершается полным восстановлением функциональной активности клеток или не завершается...
в последнем случае ремиссия будет короткой, заболевание рецидивирует.
В эту стадию в основном действуют гормонально-ферментные факторы.
