Болезни толстого кишечника
Цель лекции – опираясь на полученные знания поставить диагноз воспалительных заболеваний кишечника, провести дифференциальный диагноз, сформулировать диагноз и назначить схему лечения конкретного больного.
План лекции
Клинические случаи.
Определение воспалительных заболеваний кишечника.
Эпидемиология воспалительных заболеваний кишечника
Этиология и патогенез язвенного колита и болезни Крона
Клиническая картина язвенного колита и болезни Крона
Лабораторная и инструментальная диагностика язвенного колита и болезни Крона
Диагностические критерии язвенного колита и болезни Крона
Дифференциальный диагноз язвенного колита и болезни Крона
Классификации язвенного колита и болезни Крона
Лечение язвенного колита и болезни Крона
Прогноз при язвенном колите и болезни Крона
Воспалительные заболевания кишечника (ВЗК)
Термин воспалительные заболевания кишечника охватывает группу заболеваний, сопровождающихся воспалением (отёчностью и гиперемией) и расстройствами кишечника, возникающих, вероятно, в результате аутоиммунной реакции. Описаны два основных вида ВЗК: язвенный колит и болезнь Крона
ЯЗВЕННЫЙ КОЛИТ
МКБ 10: К 51 – язвенный колит
Клиническое наблюдение
Больная С., 25 лет, поступила с жалобами на лихорадку до 39 градусов, схваткообразные боли в левой половине живота, жидкий стул до 8 раз в сутки с примесью в кале значительного количества крови и слизи, ложные позывы на дефекацию до 10 раз в сутки, выраженную слабость, похудание. В течение последних трех лет отмечала появление болей в прямой кишке при дефекации, частые ложные позывы на дефекацию. Наблюдалась в поликлинике по месту жительства с диагнозом хронический спастический колит, лечилась нерегулярно отварами травяных сборов. Два года назад в кале появилась примесь крови, стул участился до 5-6 раз в сутки. Обследовалась в отделении проктологии, где на основании данных ректороманоскопии впервые был поставлен диагноз НЯК, назначена базисная терапия глюкокортикостероидами (ГКС) и салазопрепаратами (СП), однако больная рекомендованную терапию соблюдала нерегулярно и не в полном объеме. Настоящее ухудшение на фоне стресса в течение недели в виде учащения стула до 8 раз в сутки, частых тенезмов, усиления болей в животе перед актом дефекации, субфебрильной температуры тела.
Состояние средней тяжести. Рост 179 см. Вес 53 кг. ИМТ 16,6 кг/м2. Кожные покровы и видимые слизистые бледные. ЧДД 18 в мин. ЧСС 98 в мин. АД 110 и 70 мм.рт.ст. Живот при пальпации мягкий, болезненный в околопупочной области, правой подвздошной области. Кишечные шумы прослушиваются. Симптомов раздражения брюшины нет.
В анализе крови: Hb 100 г/л, СОЭ 34 мм в час; общий белок крови 69,9 гр/л; альбумин 25 %; a1-глобулин 4%; a2-глобулин 11%; b-глобулин 10%; g-глобулин 50%; IgG 4810 мг%; щелочная фосфатаза 1273 МЕ; антитела противоядерные и против гладких мышц отсутствуют.
При проведении колоноскопии у больной был подтвержден диагноз ЯК и обнаружена воспалительная стриктура прямой кишки.
Определение
Язвенный колит (в отечественной литературе иногда еще используется термин «неспецифический язвенный колит») — хроническое рецидивирующее воспалительное заболевание кишечника неустановленной этиологии, характеризующееся наличием диффузного воспалительного процесса в слизистой оболочке толстой кишки.
Эпидемиология
Частота ЯК варьируют от 150 до 250 на 100.000 чел.
Набольшая распространенность в Северной Европе, США и Канаде. Негритянское население США болеет реже, чем белое население. Пик заболеваемости – 20-40 лет. Мужчины болеют несколько чаще женщин: 1,4 : 1,0. Распространенность среди евреев-ашкенази в 3 раза выше, чем среди остального населения Европы.
Этиология ЯК точно не известна. В настоящее время рассматриваются следующие причины:
1) Генетическая предрасположенность (наличие у родственников болезни Крона или язвенного колита повышает риск развития язвенного колита у пациента). Изучается большое число генов, для которых выявляется связь с развитием заболевания. Однако в настоящее время не доказана роль только генетических факторов, то есть наличие мутаций определенного гена не обязательно вызовет развитие язвенного колита;
2) Использование нестероидных противовоспалительных препаратов длительное время повышает риск развития заболевания. Короткие курсы этих препаратов, вероятно, безопасны;
3) Бактерии, вирусы — роль этих факторов до конца не ясна, однако доказательств на сегодняшний момент нет; Пищевая аллергия (молоко и другие продукты), стресс могут спровоцировать первую атаку заболевания или его обострение, однако не играют роль самостоятельного фактора риска развития язвенного колита. Иммунологические нарушения и аутоиммунизация — один из факторов патогенеза заболевания.
Анализируя клинический пример, приведенный в начале лекции, можно заметить, что ни один из предполагаемых этиологических факторов язвенного колита не выявлен у нашей больной.
Патогенез.
В развитии воспаления при язвенном колите задействованы многочисленные механизмы тканевого и клеточного повреждения.
Можно выделить 3 основных звена:
1. Иммунологические механизмы: бактериальные и тканевые антигены вызывают стимуляцию Т- и В-лимфоцитов. При этом, дефицит Т-супрессоров приводит к усилению аутоиммунной реакции. Усиленный синтез иммуноглобулинов М и G сопровождается образованием иммунных комплексов и активацией системы комплемента, который обладает цитотоксическим действием, стимулирует хемотаксис нейтрофилов и фагоцитов с последующим выделением медиаторов воспаления, которые и вызывают деструкцию эпителиальных клеток.
Среди медиаторов воспаления прежде всего следует назвать цитокины IL-1ß, IF-y, IL-2, IL-4,IL-15, которые влияют на рост, движение, дифференциацию и эффекторные функции многочисленных клеточных типов, вовлеченных в патологический процесс при язвенном колите. Помимо патологических иммунных реакций, повреждающее действие на ткани оказывают активный кислород и протеазы; отмечается изменение апоптоза, т. е. механизма клеточной смерти.
2. Дисбактериоз и нарушение барьерной функции слизистой оболочки кишечника и ее способности к восстановлению. Считается, что через дефекты слизистой оболочки в более глубокие ткани кишки могут проникать разнообразные пищевые и бактериальные агенты, которые затем запускают каскад воспалительных и иммунных реакций.
3. Особенности личности больного и психогенные влияния также имеют большое значение в патогенезе язвенного колита и провокации рецидива заболевания. Индивидуальная реакция на стресс с аномальным нейрогуморальным ответом может явиться пусковым механизмом развития болезни. В нервно-психическом статусе больного язвенным колитом отмечаются особенности, которые выражаются в эмоциональной нестабильности.
Возвращаясь к нашей больной, обращаем внимание на то, что последнее выраженное обострение заболевания началось у неё именно после стресса.
ПАТОМОРФОЛОГИЯ ЯК
Первично поражается толстая кишка (95-100% - rectum).
Распространение идет проксимально (до тотального колита).
Основные особенности воспаления:
непрерывность и однообразие;
характер воспаления: нейтрофильные и лимфоцитарные инфильтраты, плазматические клетки;
глубина поражения: слизистый и подслизистый слои;
характер поражения: гиперемия, смазанность сосудистого рисунка, разрыхленность, многочисленные эрозии и язвы;
контактная кровоточивость слизистой;
характерно образование абсцессов в криптах:
образование псевдополипов;
развивается фиброз подслизистого слоя с укорочением кишки.
КЛИНИКА ЯЗВЕННОГО КОЛИТА
Частый понос или кашицеобразный стул с примесью крови (гематохезия), гноя и слизи.
Стул в ночное время !!!!!
«Ложные позывы» на дефекацию, «императивные» или обязательные позывы на дефекацию (тенезмы).
Боль в животе (чаще в левой половине).
Лихорадка (температура от 37 до 39 градусов в зависимости от тяжести заболевания).
Снижение аппетита.
Потеря веса (при длительном и тяжелом течении).
Водно-электролитные нарушения различной степени.
Общая слабость.
Боли в суставах.
ОСЛОЖНЕНИЯ ЯК: Различают местные (кишечные) и общие (системные) осложнения. К местным осложнениям относят:
массивные кишечные кровотечения,
токсическую дилятацию толстой кишки,
перфорацию, перитонит,
развитие полипоза и опухоли,
обструктивные поражения кишечника (стриктуры)
свищи, абсцессы, перианальные осложнения
Общие системные осложнения.
Их разделяют на три группы по патогенетическому принципу:
1. возникающие вследствие системной «гиперсенсибилизации» — это поражения суставов, глаз, кожи, слизистой рта; 2. возникающие вследствие бактериемии и антигенемии в портальной системе — это поражения печени и билиарного тракта; 3. возникающие вторично при длительных нарушениях в толстой кишке — это анемии, электролитные расстройства.
Обратим внимание, что в приведенном случае у больной выявлены следующие клинические симптомы: лихорадка до 39 градусов, схваткообразные боли в левой половине живота, жидкий стул до 8 раз в сутки с примесью в кале значительного количества крови и слизи, ложные позывы на дефекацию, выраженная слабость, похудание, что укладывается в клиническую картину язвенного колита.
Из осложнений заболевания у пациентки на колоноскопии выявлена воспалительная стриктура прямой кишки.
ДИАГНОСТИКА ЯК
Лабораторная диагностика:
Клинический анализ крови, биохимические исследования – позволяют оценить степень тяжести ЯК, трофологический статус и развитие осложнений.
Антинейтрофильные перинуклеарные цитоплазматические антитела (ANCA) – часто выявляются при ЯК.
Бактериологические исследование кала необходимо при проведении дифференциального диагноза с инфекциями.
У больной, данные истории болезни которой приведены в начале лекции, выявлена анемия легкой степени (Hb 100 г/л), воспалительные изменения в анализах крови (СОЭ 34 мм в час; общий белок крови 69,9 гр/л; альбумин 25 %; a1-глобулин 4%; a2-глобулин 11%; b-глобулин 10%; g-глобулин 50%; IgG 4810 мг%; щелочная фосфатаза 1273 МЕ), которые соответствуют средней тяжести воспалительного процесса.
Антитела противоядерные и против гладких мышц не обнаружены.
Инструментальная диагностика:
Обзорная рентгенография кишечника – при токсической дилятации кишечника или его перфорации.
КТ, МРТ – для оценки состояния печени, желчных путей, поджелудочной железы и при дифференциальном диагнозе с другими заболеваниями.
Эндоскопия!!! Не проводить при тяжелом течении заболевания!
Эндоскопическое исследование:
-
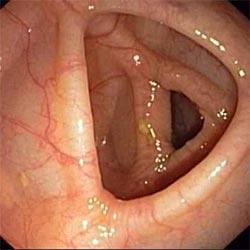

Толстая кишка в норме
Умеренное воспаление язвенного колита
Ректороманоскопия или сигмоскопия помощью гибкого эндоскопа. Самым важным и практически постоянным признаком язвенного колита является легкая ранимость слизистой, появление контактных кровотечений.
|
|
|
|
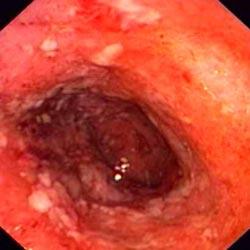
Тяжелая форма язвенного колита прямой кишки |
Тяжелая форма язвенного колита сигмовидной кишки |
Часто определяется гиперемия слизистой, отечность складок, подслизистые кровоизлияния, эрозии, язвы, псевдополипы. Обнаруживаемые при эндоскопии изменения неспецифичны только для язвенного колита, они отмечаются и при других формах кишечной патологии.
|
|
|
|
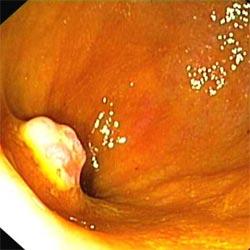
Воспалительные полипы (псевдополипы) толстой кишки возникшие вследствие язвенного колита | |

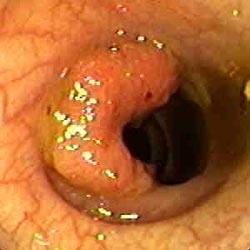
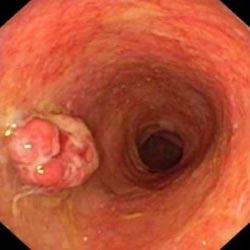
Колоректальный рак толстой кишки, возникший вследствие язвенного колита
Гистологически в биоптатах выявляются характерные признаки
воспаления.
Ирригоскопия, которая позволяет оценить протяженность поражения, помогает в дифференциальной диагностике язвенного колита с болезнью
Крона, опухолями и дивертикулезом толстой кишки, ишемическим колитом.
При проведении колоноскопии у нашей больной был подтвержден диагноз субтотального ЯК и обнаружена воспалительная стриктура прямой кишки.
КЛАССИФИКАЦИЯ (Цит по нац. рук./Рос. Гастроэнтеролог. Ассоц. Под ред. В.Т. Ивашкина, Т.Л. Лапиной. М6 ГЭОТАР-Медиа, 2008-704с. (Национальные руководства) (Национальный проект «Здоровье»).
По распространенности процесса:
дистальный колит (проктит, проктосигмоидит)
левосторонний колит (до селезеночного изгиба – 80 %)
субтотальный колит (включая поперечно-ободочную кишку)
тотальный колит.
По характеру течения:
Рецидивирующее течение
Непрерывное течение (обострения 2 раза в год и чаще)
Фульминантая форма
Классификация язвенного колита по степени тяжести (Трулав, 1955г.)
Симптомы ЯК Лёгкий Среднетяжёлый Тяжёлый
Частота стула в сутки <4 4-6 >6
Примесь крови в стуле Незначительная Умеренная Значительная
Лихорадка нет Субфебрильная Фебрильная
Тахикардия нет <90 в мин >90 в мин
Уровень гемоглобина >110 г/л 90-100 г/л <90 г/л
СОЭ >30 30-35 мм/ч >35 мм/ч
Лейкоцитоз Незначительный Умеренный Лейкоцитоз со
сдвигом формулы
Похудание Отсутствует Незначительное Выраженное
Симптомы маль-
абсорбции Отсутствуют Незначительные Выраженные
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА У НАШЕЙ БОЛЬНОЙ:
Язвенный колит, субтотальное поражение толстой кишки, хроническая рецидивирующая форма, среднетяжелое течение, умеренная степень активности воспаления.
Осложнения: кишечное кровотечение легкой степени, воспалительная стриктура прямой кишки.
Немедикаментозное лечение:
В фазу обострения заболевания больных со среднетяжелыми и тяжелыми формами необходимо госпитализировать, при легкой форме лечение может проводится амбулаторно.
Есть одно общее диетическое ограничение для всех форм язвенного колита в фазу обострения — исключение молочных продуктов из-за большого процента больных с повышенной чувствительностью к белкам молока.
В стационаре больным обычно назначается диета № 4.
Больным с тяжелыми формами в фазу выраженного обострения, при снижении массы тела на короткий период может назначаться парентеральное питание.
Катетеризируется подключичная вена, вводятся белковые препараты, незаменимые аминокислоты, глюкоза, жировые эмульсии, витамины.
Медикаментозное лечение
Этиотропной терапии язвенного колита нет.
Патогенетической терапия:
Ведущее значение имеет коррекция иммунологических нарушений, иммунного воспаления в слизистой толстой кишки.
Коррекция дисбактериоза
Коррекция нарушений психологического статуса совместно с психологами или психиатрами.
Начинать лечение у больных легкими и среднетяжелыми формами заболевания целесообразно с препаратов 5-аминосалициловой кислоты типа сульфасалазина.
Сульфасалазин относится к сульфаниламидам короткого действия; пролонгированного действия: салазопиридазин, месалазин, салофальк. Начальные дозы сульфасалазина 4–8 г/сутки в зависимости от тяжести заболевания в 4 приема; салазопиридазаина 2–4 г/сутки в 2 приема; месалазина (салофалька) 1,5–3 г/сутки в 4 приема.
Недавно появившаяся в России пентаса, будучи столь же эффективной, имеет ряд особенностей. Она отличается от других препаратов месалазина микрогранулированной структурой и характером покрытия. Таблетки пентасы состоят из микрогранул в этилцеллюлозной оболочке, растворение которой не зависит от уровня рН в желудочно-кишечном тракте. Это обеспечивает медленное, постепенное и равномерное освобождение 5-АСК на всем протяжении кишечной трубки, начиная с двенадцатиперстной кишки.
Разработаны лекарственные формы этих препаратов для местного применения в виде свечей, суспензий.
При тяжелых формах лучше сразу начинать энергичное лечение глюкокортикоидами. Обычно их комбинируют с сульфасалазином или месалазином.
В случаях среднетяжелого или тяжелого заболевания преднизолон вводится внутривенно в дозах от 180 до 240 мг в сутки и выше в зависимости от активности заболевания. Через 3-7 дней при наличии терапевтического эффекта гормоны назначаются перорально. Обычно стартовая дозировка составляет 40-60 мг в сутки.
Местное применение возможно при преимущественно ограниченном поражении прямой и дистальных отделов сигмовидной кишки. Для местного применения используются будесонид, беклометазон
Биологические препараты - ремикейд, хумира - назначаются при гормонорезистентных формах заболевания.
Коррекция дисбактериоза (избыточного бактериального роста в кишечнике):
Селективная микробная деконтаминация кишечника - это понятие подразумевает проведение санации кишечника (деконтаминации) препаратами, селективно подавляющими рост чужеродной флоры и не влияющими на нормофлору.
С целью деконтаминации применяют несколько групп средств: • антибактериальные препараты (альфа-нормикс, метронидазол, тинидазол); • непатогенные грибы S. Boulardii (препарат энтерол). Эти дрожжи являются для человека транзиторной флорой, поэтому через 2–5 дней после окончания приема препарата полностью выводятся из организма без побочных явлений. Препарат не всасывается из просвета ЖКТ и является местнодействующим кишечным антисептиком. • микробные метаболиты (хилак-форте).
• адекватная ферментная терапия (Креон 75000 МЕ и более в сутки) • нормализация микробиоценоза толстой кишки про– и пребиотиками (при необходимости). Нормофлорины В и Л, эуфлорины, бифи-форм, линнекс и др.
Хирургическое лечение.
Оперативные вмешательства при язвенном колите необходимы у 10—20 % пациентов. Хирургический метод может быть радикальным, но для этого следует полностью удалить толстую кишку как субстрат возможного рецидива заболевания.
Показания к операции в настоящее время подразделяются на три основные группы:
1. неэффективность консервативной терапии;
2. осложнения язвенного колита (кишечное кровотечение, токсическая дилатация ободочной кишки, перфорация толстой кишки);
3. возникновение колоректального рака на фоне язвенного колита.
Возвращаясь к нашей больной выясняем, что её была назначена базисная терапия ГКС (таб. преднизолон 30 мг/сут , микроклизмы с гидрокортизоном 125 мг на ночь), таб. салофальк 1,5 мг/сут, антибактериальная терапия цефазолином (в/м 6 г/сут в 3 введения - 10 дней), трансфузии свежезамороженной плазмы в объеме 250 мл. На фоне проводимой терапии состояние больной улучшилось: снизилась температура тела до субфебрильных цифр, повысился уровень эритроцитов, гемоглобина, общего белка, альбуминов крови, количество дефекаций снизилось до 3-4 раз в сутки, число лейкоцитов в копрограмме снизилось до 10 в поле зрения. Больной было проведено лечение интетриксом по 1 таб. 4 раза в день в сочетании с бактисубтилом по 2 таб 3 раза в день в течение 5 дней, после чего стул 2-3 раза в сутки, однако сохранялись тенезмы. Затем было продолжено лечение комбинированным пробиотиком - капс. бифи-форм по 1 капсуле утром и вечером - содержащим облигатную микрофлору тонкого кишечника (энтерококки) и толстого кишечника (бифидумбактерии), благодаря чему удалось достичь положительного эффекта в лечении: прекращения диареи, уменьшения количества тенезмов до 3-4 раз в сутки, в копрограмме отсутствие лейкоцитов и эритроцитов, улучшение самочувствия больной.
Диспансеризация.
Больные язвенным колитом должны находится на диспансерном учете у гастроэнтеролога (оптимальный вариант) или участкового терапевта.
Основные цели диспансерного наблюдения — пролонгирование ремиссии, предупреждение обострений, своевременная диагностика осложнений, особенно малигнизации.
Больной должен осматриваться не реже 1 раза в квартал, если он принимает поддерживающие дозы сульфасалазина или преднизолона — ежемесячно.
Эндоскопическое исследование должно проводится не реже 1 раза в год.
Необходимо трудоустройство больного — освобождение от работы, связанной с командировками, ночными сменами, нерегулярным питанием, эмоциональными перегрузками.
Санаторно-курортное лечение больным ЯК противопоказано.
ПРОГНОЗ
Первично, около 25% пациентов имеют поражение по типу язвенного проктита, только у 15% больных имеется клиника правостороннего или тотального колита. При продолжительности заболевания более 10 лет более 30% пациентов имеют клинику тотального колита.
У 25% больных не удается достигнуть стойкой ремиссии, развиваются тяжелые осложнения и они нуждаются в хирургическом лечении через 5-10 лет от начала заболевания.
Около 5% больных погибают в течение 1 года заболевания.
Прогноз для жизни пациентки в приведенном клиническом случае благоприятен при достижение комплайнса с лечащим врачом и адекватном диспансерном наблюдении.
КЛЮЧЕВЫЕ ФРАЗЫ
Самым важным и практически постоянным признаком язвенного колита является легкая ранимость слизистой, появление контактных кровотечений при эндоскопическом исследовании.
Протяженность поражения непрерывное с прогрессированием от дистальных до проксимальных отделов толстой кишки.
Эндоскопия не проводится при тяжелом течении заболевания!
Этиотропной терапии язвенного колита нет.
Патогенетическое лечение включает препараты 5-АСК: салазопиридазаин месалазин (салофальк), пентаса, глюкокортикоидные гормоны: будесонид, беклометазон, и биологические препараты - ремикейд, хумира.