
- •Реферат по на тему: «Бронхиальная астма у детей»
- •Содержание
- •I. Режим: элиминационные мероприятия по удалению причинно-
- •II. Диета: гипоаллергенная.
- •III. Медикаментозная терапия:
- •IV. Дополнительно применяются:
- •V. Немедикаментозные методы:
- •Список использованной литературы
- •Министерство здравоохранения российской федерации
- •Стандарт скорой медицинской помощи при астматическом статусе
V. Немедикаментозные методы:
1. ЛФК.
2. Респираторная терапия (звуковая гимнастика, абдоминальное
дыхание, дыхательные тренажеры, метод интервальной
гипоксической тренировки).
3. Массаж (классический, точечный, вибромассаж).
4. Иглорефлексотерапия.
5. Физиотерапия (лазеротерапия, ДМВ, СМВ, магнитотерапия,
спелеотерапия), в т.ч. санаторно-курортное лечение.
6. Психотерапия.
7. Ведение «Дневника самоконтроля».
8. Образовательные программы («Астма-школы»).
Принципы базисной терапии бронхиальной астмы
1. Ступенчатый подход к терапии (GINA, 2012)
|
1 ступень |
Бета2-агонисты по необходимости. |
|
2 ступень |
ИКС низкие дозы (будесонид 200-400 мкг) или модификаторы лейкотриенов. |
|
3 ступень |
ИКС низкие дозы + пролонгированные бета2-агонисты* или ИКС средние/высокие дозы (будесонид 400-1600 мкг) или ИКС низкие дозы + модификаторы лейкотриенов или ИКС низкие дозы + пролонгированный теофиллин. |
|
4 ступень |
ИКС средние/высокие дозы + пролонгированные бета2-агонисты +/- модификаторы лейкотриенов, +/- пролонгированный теофиллин. |
|
5 ступень |
Пероральные КС. Анти-IgE препараты. |
* - могут быть эффективны пролонгированные холинолитики (Peters SP, et al, 2010).
2. Ингаляционный (по возможности) способ введения лекарств.(GINA, 2012)
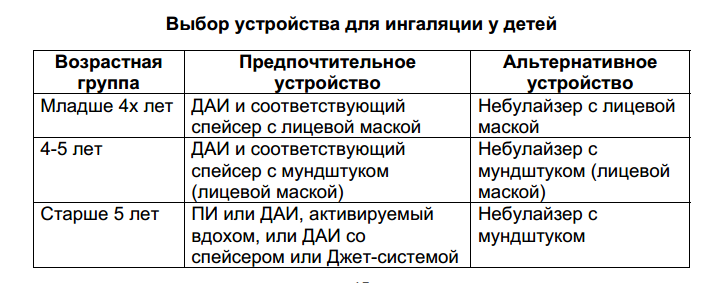
3. Проводится длительно, отменяется по достижении стойкой ремиссии.
Лечение обострения (AAAA/AAEM/ATS, 2009; GINA, 2012)
Сальбутамол через небулайзер: 2,5-5 мг каждые 20 мин 3 дозы, затем 2,5-10 мг через 1-4 ч по необходимости или 10-15 мг/ч постоянно. Можно через дозированный ингалятор 4-8 вдохов каждые 20 мин до 4 ч, 3 дозы, затем 2,5-10 мг через 1-4 ч по необходимости.
Ипратропиума бромид через небулайзер: 0,5 мг каждые 20 мин до 3 доз, далее по необходимости. Можно через дозированный ингалятор 8 вдохов каждые 20 мин до 3 ч.
Кортикостероиды системные (40-80 мг/сут преднизолона однократно) в течение 7 дней.
Кортикостероиды ингаляционные (будесонид 600 мкг 4 раза в сутки) - эффект близок к системным препаратам.
Кислород.
В случае рефрактерности - магнезия внутривенно (2 г за 20 мин), ИВЛ.
Особенности терапии обострения бронхиальной астмы
на фоне острых респираторных инфекций
При первом появлении симптомов респираторной инфекции
терапию ИГКС возобновляют, если ребенок их не получал, или
увеличивают дозу в 1,5-2 раза.
Показания к антибактериальной терапии:
- выраженные проявления бронхиальной обструкции, не поддающиеся
противоастматической терапии, с явлениями токсикоза;
- стойкая гипертермия более 3 суток;
- появление мокроты гнойного характера;
- наличие клинико-рентгенологических признаков пневмонии;
- предполагаемая бактериальная этиология инфекции.
Используют следующие антибиотики: макролиды, цефалоспорины
2-3го поколения, амоксициллин, амоксициллин+клавулановая кислота.
Длительность курса лечения 7-10 суток.
Запрещены противокашлевые препараты, согревающие
процедуры, антигистаминные препараты 1го поколения, аспирин.
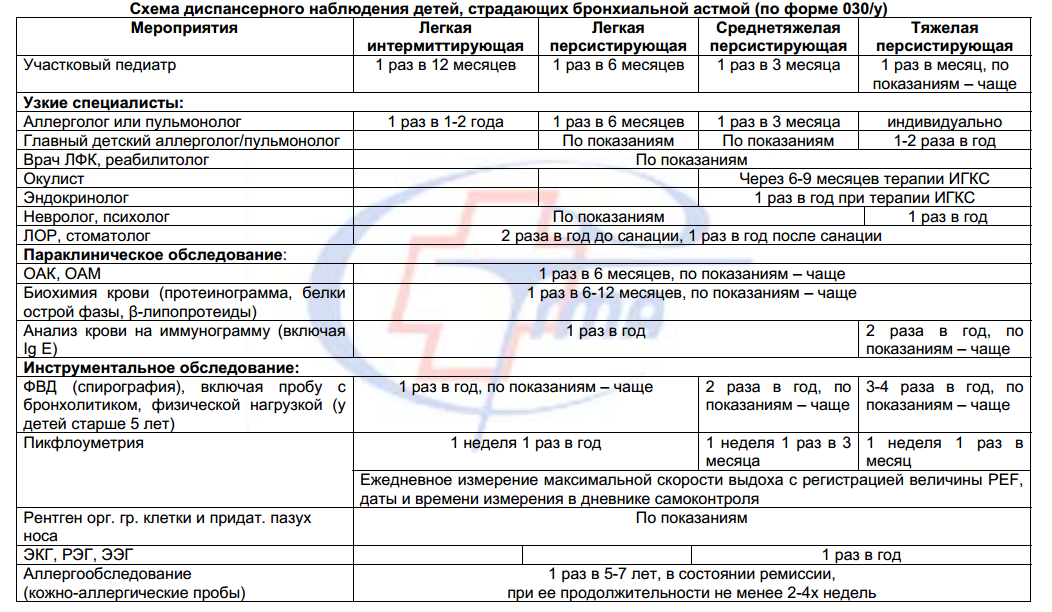
Схема диспансерного наблюдения детей, страдающих бронхиальной астмой (по форме 030/у)
Вакцинация у детей больных бронхиальной астмой
Иммунизация проводится только в периоде стойкой ремиссии длительностью 7–8 недель при достижении контроля над заболеванием. Иммунизации не подлежат дети в периоде обострения бронхиальной астмы независимо от степени тяжести ее течения. Вакцинация всегда проводится на фоне базисного лечения основного заболевания. Вакцинацию осуществляют в специализированном стационаре или в кабинетах иммунопрофилактики.
При рецидивировании респираторной патологии верхних и/или нижних дыхательных путей, способствующей неконтролируемому течению бронхиальной астмы, может быть индивидуально решен вопрос о целесообразности вакцинации против пневмококка и гемолитической палочки (вакцинами Пневмо–23 и АктХиб) при достижении контроля заболевания.
Дети, получающие специфическую аллерговакцинацию (АСИТ), могут быть вакцинированы только по строгим эпидемиологическим показаниям АДС, АДС–М, противополиомиелитной вакциной через 2–4 недели после введения очередной дозы аллергена с последующим продолжением АСИТ через 4–5 недель после вакцинации. При этом АСИТ необходимо продолжить с введения того разведения, которое использовалось перед вакцинацией. Кожные пробы с аллергенами могут быть поставлены за 10–15 дней до или через 1,5–2 месяца после введения вакцинных препаратов.
При сочетании бронхиальной астмы с поллинозом вакцинациюдетей нельзя проводить в период поллинации причинно-значимых растений.
Сроки наблюдения
До перевода во взрослую сеть.
