
- •Федеральное агентство по образованию
- •Оглавление
- •Схемы лечения гэрб 27
- •Введение
- •1. Анатомия и физиология пищевода
- •2. Классификация заболеваний пищевода
- •3. Основные клинические симптомы и синдромы при заболеваниях пищевода
- •8. Ощущение кома за грудиной.
- •11. Внепищеводные симптомы.
- •4. Гастроэзофагеальная рефлюксная болезнь (гэрб)
- •4.1. Актуальность проблемы
- •4.2. Этиология и патогенез гэрб
- •4.3. Классификации гэрб
- •4.4. Клинические симптомы гэрб
- •Внепищеводные проявления гэрб
- •4.5. Диагностика гэрб
- •Гистологическое исследование при рефлюкс-эзофагите
- •4.6. Дифференциальная диагностика гэрб
- •4.7. Осложнения гэрб
- •4.8. Лечение гэрб
- •Консервативное лечение гастроэзофагеальной рефлюксной болезни
- •Общие рекомендации по режиму и диете
- •Антациды
- •Прокинетики
- •Антисекреторные препараты
- •Омепразол (омез, ультоп, лосек, гастрозол, ромесек, омитокс и др.) 20–40 мг в сут.;
- •Схемы лечения гастроэзофагеальной рефлюксной болезни
- •2. Эрозивная форма гэрб (эрб):
- •Хирургическое лечение рефлюкс-эзофагита
- •5. Спазм пищевода
- •Основные симптомы спазма пищевода
- •Диагностика спазма пищевода При диагностике спазма пищевода проводят следующие виды исследований: Рентгенологическая диагностика спазма пищевода
- •Эзофагеальная манометрия
- •Ультразвуковая диагностика спазма пищевода
- •Дифференциальная диагностика спазма пищевода
- •Лечение спазма пищевода
- •6. Ахалазия кардии
- •Этиология и патогенез ахалазии кардии
- •Классификация ахалазии кардии
- •Симптомы ахалазии пищевода
- •Д Рис. 6.3. Эндоскопическая картина ахалазии кардииифференциальная диагностика
- •Лечение ахалазии кардии
- •7. Грыжа пищеводного отверстия диафрагмы
- •8. Пороки развития пищевода
- •8.1. Врожденная атрезия пищевода и пищеводно-трахеальные свищи
- •8.2. Врожденные стенозы пищевода
- •8.3. Врожденная мембранная диафрагма пищевода
- •8.4. Врожденный короткий пищевод
- •8.5. Врожденные пищеводные кисты
- •8.6. Аномалии сосудов
- •9. Повреждения пищевода
- •9.1. Травматические повреждения
- •9.2. Инородные тела пищевода
- •9.3. Химические ожоги пищевода
- •Патогенез
- •10. Дивертикулы пищевода
- •10.1. Классификация дивертикулов пищевода
- •10.2. Дивертикул Ценкера
- •11. Рак пищевода
- •Этиология, патогенез рака пищевода
- •Клиническая классификация и классификация tnm рака пищевода
- •12. Повреждения пищевода при диффузных заболеваниях соединительной ткани
- •12.1. Системная склеродермия
- •12.2. Системная красная волчанка
- •12.3. Болезнь и синдром Шегрена
- •12.4. Дерматомиозит
- •13. Краткая характеристика лекарственных препаратов, применяемых для лечения заболеваний пищевода Антациды и гастропротекторы Альмагель
- •Маалокс
- •Фосфалюгель – гель для приема внутрь.
- •Смекта (Smecta, Diosmectit)
- •Рутацид
- •Гелусил Лак (Gelusil Lac)
- •Гевискон (Gaviscon)
- •Bентер®
- •Антисекреторные препараты Блокаторы н2-гистаминовых рецепторов Циметидин (гистодил)
- •Ранитидин (зантак)
- •Фамотидин (квамател, ульфамид)
- •Лансопразол (ланзап, ланзоптол)
- •Рабепразол (париет)
- •Прокинетики и другие препараты, влияющие на моторику жкт
- •Домперидон (мотилиум)
- •Метоклопрамид (церукал)
- •Список используемой литературы
- •Заболевания пищевода:
Клиническая классификация и классификация tnm рака пищевода
|
TNM классификация |
Клиническая классификация | |||
|
Т1 |
Собственная пластинка слизистой/подслизистая |
Т1 |
Меньше 5 см без обструкции | |
|
Т2 |
Мышечная оболочка |
Т2 |
Более 5 см/обструкция/рост по всей окружности | |
|
Т3 |
Адвентиция |
Т3 |
Опухоль за пределами пищевода | |
|
Т4 |
Опухоль распространяется на соседние ткани и органы |
|
| |
|
N1 |
Регионарные лимфоузлы |
N1 |
Для шейного отдела – надключичные и шейные лимфоузлы | |
|
|
|
N1 |
Для внутригрудных отделов – медиастинеальный, перигастральные узлы | |
|
|
|
М1 |
Отдаленные метастазы (нерегиональные лимфоузлы, органы) | |
|
Стадия 1 |
Т1N0М0 | |||
|
Стадия 2А |
Т2,3N0М0 | |||
|
Стадия 2Б |
Т1,2N1M0 | |||
|
Стадия 3 |
Т N1 или Т4N0N1 | |||
|
Стадия 4 |
Любая Т, любая N, М1 | |||
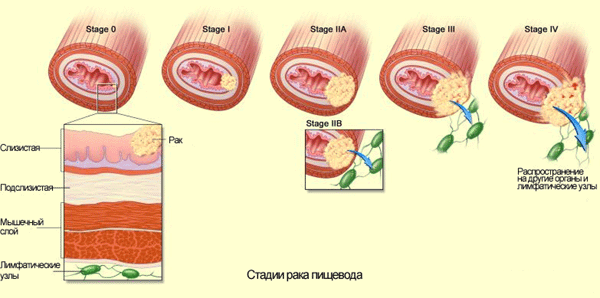
Рис. 11.1. Стадии рака пищевода
Клиника
К ранним признакам рака пищевода следует отнести прогрессирующее ухудшение общего состояния больных, снижение аппетита, нарастание общей слабости, снижение работоспособности, потерю массы тела. Нарастая исподволь, постепенно, эти явления длительное время остаются незамеченными больными.
Первым, но, к сожалению, отнюдь не ранним симптомом рака пищевода является дисфагия. Этот симптом наблюдается более чем у 75 % больных раком пищевода. Примерно у 2 % больных задержка прохождения пищи по пищеводу происходит незаметно.
Примерно в 17–20 % случаев заболевание проявляется болью за грудиной или в надчревной области, в спине. Больные чаще отмечают тупую, тянущую боль за грудиной, реже – чувство сдавления или сжатия в области сердца, распространяющиеся вверх на шею. Боль может возникать при усиленных спастических сокращениях пищевода, направленных на проталкивание пищевого комка через суженный участок пищевода, а также при прорастании опухоли в окружающие пищевод ткани и органы со сдавливанием сосудов и нервов средостения. В таком случае она не связана с актом глотания и носит постоянный характер.
Как правило, у больных раком пищевода отмечается дефицит массы тела. Потеря массы тела связана, прежде всего, с ограниченным поступлением в организм больного пищи, а не с токсическим влиянием распространенного опухолевого процесса.
Запах изо рта, неприятный вкус во рту, обложенный язык, тошнота, срыгивание – все эти признаки, обычно мало выраженные в ранних стадиях рака пищевода, достаточно хорошо проявляются при распространенных формах заболевания.
При распространенном раке пищевода можно наблюдать осиплость голоса, что является следствием сдавления метастазами или прорастания опухолью возвратного нерва. При распространенном раке шейной части пищевода, а также при опухоли грудной его части нередко возникают поперхивание и кашель при глотании жидкой пищи из-за нарушения функции замыкающего аппарата гортани, развитие синдрома Горнера и образование пищеводно-трахеального, пищеводно-бронхиального свища. У таких больных развиваются признаки аспирационной пневмонии.
Дифференциальная диагностика
Дифференциальная диагностика рака пищевода должна проводиться со следующими группами заболеваний пищевода:
Аномалии пищевода (врожденное сужение пищевода);
Дивертикулы (дивертикулиты) пищевода;
Функциональные расстройства пищевода (гиперкинезия и гипокинезия);
Ахалазия кардии;
Грыжи пищеводного отверстия диафрагмы;
Эзофагиты и язвы пищевода;
Аллергические и специфические поражения пищевода;
Травмы (ожоги) пищевода и их последствия;
Болезни оперированного пищевода.
Диагностика рака пищевода
Жалобы
больного на наличие дисфагии, анамнез,
подтверждающий систематичность и
прогрессирование симптомов служат
достаточным основанием для того, чтобы
заподозр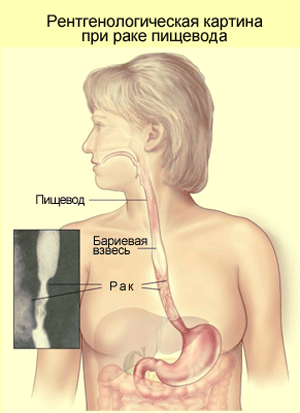 ить
рак пищевода.
ить
рак пищевода.
Основным методом диагностики рака пищевода является рентгенологический (рис. 11.2). Метод позволяет определить форму роста опухоли, локализацию, протяженность, наличие ряда осложнений. Важными ориентирами являются скелетотопические характеристики различных отделов пищевода. Рентгенологически наиболее постоянными симптомами рака пищевода являются:
отсутствие стенки пищевода на участке расположения опухоли;
н
Рис. 11.2. Рентгенологическая картина при раке пищевода
арушение рельефа слизистой оболочки стенки пищевода;дефект наполнения;
сужение просвета или инфильтрации стенки органа.
При распространенном процессе рентгенологически отмечают сужение просвета пищевода до образования узкой ригидной трубки с неровными, бугристыми краями вплоть до полного стеноза пищевода с развитием супрастенотического расширения органа.
При прорастании опухоли в средостение и ее распаде удается проследить нишу, нередко выходящую за пределы стенки пищевода. При образовании пищеводно-трахеального или пищеводно-бронхиального свища контраст при глотании попадает в дыхательные пути и контрастирует их.
Известную ценность представляют некоторые ангиографические исследования – азигография.
Применение компьютерной томографии во многом избавляет от инвазивных методов исследования при решении вопроса о проникновении опухоли за пределы пищевода. Компьютерная томография используется и при диагностике метастатического поражения печени, лимфатических узлов брюшной полости.
Э
Рис. 11.3.
Эндоскопическая картина плоскоклеточного
рака.
Перерождение папилломы
в
плоскоклеточный рак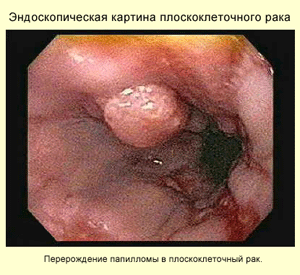 зофагоскопияявляется
обязательным методом исследования при
подозрении на рак пищевода (рис. 11.3).
Метод призван уточнить локализацию
опухоли, протяженность поражения,
выявить наличие множественности
поражения слизистой, определить фоновое
состояние слизистой пищевода. Существуют
признанные ориентиры в определении
уровня поражения пищевода: верхняя
треть пищевода расположена в 18–24 см от
края верхних резцов, средняя треть –
в 24–32 см от резцов и нижняя треть –
от 32 до 40 см.
зофагоскопияявляется
обязательным методом исследования при
подозрении на рак пищевода (рис. 11.3).
Метод призван уточнить локализацию
опухоли, протяженность поражения,
выявить наличие множественности
поражения слизистой, определить фоновое
состояние слизистой пищевода. Существуют
признанные ориентиры в определении
уровня поражения пищевода: верхняя
треть пищевода расположена в 18–24 см от
края верхних резцов, средняя треть –
в 24–32 см от резцов и нижняя треть –
от 32 до 40 см.
Однако эзофагоскопии должно предшествовать рентгенологическое исследование. Во время эндоскопического исследования практически во всех случаях удается произвести биопсию опухоли или взять материал для цитологического исследования. Положительные результаты морфологического исследования (обнаружение в материале раковых клеток) делают диагноз несомненным.
В последние годы в практику внедрен новый информативный диагностический метод – эндоскопическая ультрасонография, которая дает возможность не только точно локализовать распространение опухоли в стенке пищевода, но и оценить состояние прилежащих тканей, регионарных лимфатических узлов. Применение метода эндоскопической ультрасонографии значительно расширило диагностические возможности при выявлении ранних форм рака пищевода. Разрешающая способность метода позволяет диагностировать опухоль, локализующуюся только в пределах слизистой оболочки (рак in situ). При выявлении малой опухоли возможна диатермокоагуляция или коагуляция аргоно-плазменным скальпелем без риска прободения стенки пищевода.
Трахеобронхоскопия выполняется с целью выявления первичной множественности опухолевого процесса (поражение бронхиального дерева синхронными опухолями) либо прорастания опухоли пищевода в бронх; при прорастании бронха опухолью обязательной является биопсия для морфологической верификации процесса.
Лапароскопически возможно осуществить морфологическое подтверждение метастатического поражения печени, лимфатических узлов, выявить канцероматоз брюшины, наличие асцита.
Ультразвуковое исследование выполняется с целью выявления метастатических поражений печени, выявления увеличенных лимфатических узлов в регионарных зонах ниже диафрагмы и доступных зонах средостения, забрюшинной клетчатке; оценки внутристеночного распространения опухоли (в тех случаях, когда удается провести за зону сужения пищевода транспищеводный ультразвуковой датчик).
Ультразвуковое исследование шеи, надключичных зон способствует выявлению метастатических лимфатических узлов.
Важное место в диагностическом процессе занимают клинические и функциональные исследования. Клинические и биохимические анализы крови, оценка коагуляционной системы, степени электролитных, белковых расстройств позволяют провести предоперационную коррекцию имеющихся нарушений. Проведение электрокардиографии, при наличии показаний – эхокардиографии в сочетании со спирографией выявляет степень нарушения функций дыхательной и сердечно-сосудистой систем, что является решающим фактором в выборе способа лечения больного.
Лечение рака пищевода
Основными методами лечения рака пищевода являются:
хирургический;
лучевой;
комбинированный (сочетающий лучевой и хирургический компоненты);
комплексный (представляющий сочетание хирургического, лучевого и лекарственного (химиотерапевтического) методов лечения).
Низкая чувствительность опухоли к существующим химиопрепаратам, паллиативный и кратковременный эффект лучевой терапии делают хирургическое вмешательство методом выбора в лечении больных раком пищевода.
При раке I–II стадии лучшие результаты дает радикальное хирургическое лечение, при раке III стадии обычно применяют сочетанную терапию – хирургическое лечение и лучевую терапию в различных комбинациях.
IV стадия рака вследствие распространенности поражения не подлежит радикальной операции. В данном случае применяют паллиативное хирургическое вмешательство для обеспечения адекватного питания: наложение гастростомы, лазерная внутрипищеводная коагуляция массива опухоли для увеличения просвета пищевода, которая в ряде случаев сопровождается введением стента.
В настоящее время применяются два основных способа вмешательств:
Экстирпация пищевода с пластикой изоперистальтическим желудочным лоскутом с внеплевральным анастомозом на шее в виде трансплеврального удаления пищевода или внеплевральной экстирпации – трансхиатальным доступом. Метод позволяет подвергнуть хирургическому воздействия все отделы пищевода вплоть до глотки и даже с резекцией ротоглотки. Нахождение анастомоза на шее вне плевральной полости существенно снижает риск несостоятельности анастомоза, и она не является фатальной. В то же время часты случаи рубцового стеноза анастомоза. Следует подчеркнуть, что трасхиатальный способ (без торакотомии) резекции пищевода имеет ограниченное применение при опухолях больших размеров. К сожалению, большинство авторов заявляют о преобладании операций при распространенных опухолевых процессах;
Резекция пищевода с одномоментной внутриплевральной пластикой пищевода желудком – операция типа операции Льюиса. Этот способ практически исключает стенозирование анастомоза, обеспечивает лучшие функциональные результаты (отсутствие рефлюкс-эзофагита), однако верхние отделы внутригрудного отдела пищевода остаются недоступными для резекции (шейный, верхнегрудной отделы).
