
Lektsii_po_Patologicheskoy_Anatomii_Chastny_kurs / Лекции по Патологической Анатомии. Частный курс. М.А. Пальцев
.pdf
При дифтерии с выраженной интоксикацией часто наблюдается также поражение почек с развитием некротического нефроза, кровоизлияние в надпочечники с развитием острой надпочечниковой недостаточности.
Дифтерия дыхательных путей развивается при преобладании воспалительных изменений в слизистой оболочке гортани. Фибринозная пленка, образующаяся на слизистых оболочках, выстланных цилиндрическим эпителием, легко отторгается, вызывая закупорку дыхательных путей с развитием характерных симптомов крупа*. Воспаление может распространяться на трахею и бронхи (нисходящий круп). Прогрессирование заболевания может привести к смерти от удушья (асфиксии). Дифтерия дыхательных путей часто осложняется пневмонией. В ряде случаев развитие асфиксии требует проведения трехеостомии. Осложнения, связанные с действием экзотоксина, наблюдаются редко.
Менингококковая инфекция. Возбудителем менингококковой инфекции является грамположительный диплококк Neisseria meningitidis. Менингококки высоко чувствительны к различным факторам внешней среды и погибают вне организма человека в течение 30 мин. Спектр клинических форм менингококковой инфекции очень велик. Выделяют локализованные формы менингококковой инфекции (менингококковое носительство и острый назофарингит) и генерализованные (менингококкемия, менингит, менингоэнцефалит, смешанные формы).
Менингококковой инфекцией болеют только люди. И с т о ч н и -
ко м и н ф е к ц и и является больной или бактерионоситель.
Ме х а н и з м п е р е д а ч и — воздушно-капельный. Так как менингококк неустойчив во внешней среде, заражение чаще происходит при длительном контакте людей, в тесных, плохо проветриваемых помещениях, в общественных местах. Менингококковая инфекция встречается в любом возрасте, однако чаще всего болеют дети первых трех лет жизни.
В х о д н ы м и в о р о т а м и и н ф е к ц и и являются слизистые оболочки носо- и ротоглотки. В большинстве случаев на месте внедрения менингококка не возникает каких-либо патологических изме-
* Круп — симптомокомплекс, развивающийся у больных с воспалительными изменениями в гортани, клинически проявляющийся триадой симптомов: грубым ”лающим” кашлем, шумным стенотическим дыханием и сиплым голосом. Круп может вызываться закрытием просвета дыхательных путей фибринозной пленкой (истинный круп) либо отеком слизистой оболочки и рефлекторным спазмом мышц гортани (ложный круп).
36
нений, и развивается бессимптомное носительство. В 10—15% случаев в области входных ворот встречается воспаление (менингококковый назофарингит). Выздоровление при менингококковом назофарингите обычно наступает через 5—7 дней от начала болезни, однако назофарингит может предшествовать развитию генерализованных форм. Лишь в 1—2% случаев менингококк попадает в кровь и вызывает развитие менингококкового менингита, или менингоэнцефалита, либо менингококкового сепсиса (менингококкемиии). В ряде случаев менингококковый сепсис протекает как молниеносная форма, приводящая к смерти через 12—24 ч после начала заболевания. Клинические проявления при генерализованной инфекции определяются, главным образом, действием эндотоксина, приводящего к развитию ДВС-синдрома и эндотоксического шока. Причины, определяющие значительную вариабельность течения заболевания, остаются неясными.
П а т о м о р ф о л о г и я . Назофарингит характеризуется катаральным воспалением с выраженной гиперемией и гиперплазией лимфоидного аппарата задней стенки глотки. Обычно воспаление носит характер серозного или гнойного, лишь в редких случаях наблюдается фибринозно-гнойное воспаление. Специфичных признаков эта форма менингококковой инфекции не имеет.
Менингококкемия (менингококковый сепсис) характеризуется острым началом и быстрым развитием симптомов. Морфологические изменения определяются главным образом тяжестью ДВС-синд- рома и эндотоксического шока, обусловленной степенью бактериемии и количеством эндотоксина, выделяемого при гибели бактерий. На коже определяется геморрагическая сыпь в виде звездочек, в центре которых нередко определяются очаги некроза. При гистологическом исследовании кожи видны очаги некроза, диапедезные кровоизлияния, в сосудах дермы можно обнаружить фибриновые тромбы. Иногда поражаются сосуды довольно большого калибра, что приводит к развитию гангрены фаланг пальцев, ушных раковин. Дистрофические изменения и геморрагический синдром выражены повсеместно, но наиболее важное значение приобретает характерное для менингококкемии двустороннее массивное кровоизлияние в надпочечники с развитием острой надпочечниковой недостаточности (синдром Уотерхауса—Фридериксена). Такие изменения надпочечников обнаруживают в 60—100% летальных случаев.
Менингококковый менингит характеризуется чаще всего диффузным гнойным воспалением мягких мозговых оболочек. При отсутствии адекватного лечения начиная с 3—4-го дня болезни в экссудате
37
появляется фибрин, что приводит к усилению признаков внутричерепной гипертензии. Непосредственной причиной смерти больных менингитом чаще всего является отек головного мозга с вклинением миндалин мозжечка в большое затылочное отверстие. Возможно распространение воспалительного процесса на ткань головного мозга с развитием менингоэнцефалита.
Смешанная форма менингококковой инфекции (сочетание менингококкемии и менингококкового менингита) является наиболее частой, и прогноз при этой форме более благоприятен, чем при ”чистых” формах менингококкемии или менингококкового менингита.
К редким формам менингококковой инфекции относят артриты, пневмонию, иридоциклит, эндокардит, которые могут наблюдаться как изолированное поражение, но чаще развиваются у больных менингококкемией.
Скарлатина. Скарлатина — острое инфекционное заболевание, характеризующееся симптомами общей интоксикации, ангиной и высыпаниями на коже. Возбудителем скарлатины является β-гемолитический стрептококк группы А. Стрептококк А оказывает по крайней мере 3 типа воздействия на организм: 1) непосредственная инвазия в ткани; 2) действие экзотоксина; 3) иммуно-опосредо- ванные механизмы.
Клиническая картина стрептококковой инфекции во многом определяется действием вырабатываемого стрептококком экзотоксина. Стрептококковая инфекция протекает как скарлатина в случае отсутствия антитоксического иммунитета. При наличии у человека антител к стрептококковому токсину у него развивается ангина или фарингит, но не скарлатина.
И с т о ч н и к о м и н ф е к ц и и является больной любой формой стрептококковой инфекции.
О с н о в н о й |
п у т ь п е р е д а ч и и н ф е к ц и и — воздушно- |
капельный. |
|
В х о д н ы м и |
в о р о т а м и и н ф е к ц и и чаще всего является |
слизистая оболочка миндалин, глотки, редко — поверхность ран или ожогов.
М е с т н ы е и з м е н е н и я характеризуются развитием катарального, гнойного или гнойно-некротического воспаления (чаще всего в области зева). Возбудитель распространяется по лимфатическим путям с формированием лимфаденита. Сочетание первичного скарлатинозного очага с лимфангитом и лимфаденитом получило название первичного скарлатинозного комплекса.
38
Всасывание токсина из первичного очага приводит к интоксикации и образованию скарлатинозной сыпи. Сыпь при скарлатине мелкоточечная на фоне резкой гиперемии кожи. Она появляется на 1—2-й день заболевания, быстро распространяется на лицо, шею, туловище и конечности. Микроскопически в коже определяются очаги полнокровия, периваскулярные лимфо-макрофагальные инфильтраты в дерме, очаги некроза эпидермиса. После исчезнования сыпи наблюдается пластинчатое шелушение, особенно на коже кистей и стоп, и отрубевидное шелушение.
Токсический синдром характеризуется симптомами общей интоксикации, кровоизлиянием в надпочечники, отеком головного мозга, дистрофическими изменениями в миокарде, поражением вегетативной нервной системы.
Распространение возбудителя по лимфатическим путям и кровеносным сосудам обусловливает возможное развитие септических осложнений, которые могут наблюдаться начиная с конца 1-й нед болезни: заглоточный абсцесс, флегмона шеи, отит, артрит, гнойный остеомиелит височной кости, абсцесс мозга, гнойный менингит, сепсис.
Сенсибилизация организма к стрептококку и антигенам разрушенных тканей бывает наиболее выраженной на 2-й и 3-й нед заболевания скарлатиной. Клинически проявляется гломерулонефритом, миокардитом, эндокардитом, синовитом, васкулитом.
Наиболее частым о с л о ж н е н и е м с к а р л а т и н ы аутоиммунного происхождения является острый гломерулонефрит. По механизму развития гломерулонефрит является иммунокомплексным; иммуногистохимически в составе комплексов обнаруживают как антигены стрептококка, так, в ряде случаев — мезангия и гломерулярной базальной мембраны. Наиболее частым морфологическим типом болезни является продуктивный интракапиллярный гломерулонефрит. В подавляющем большинстве случаев постстрептококковый гломерулонефрит заканчивается полным выздоровлением, но иногда может трансформироваться в хроническую форму. В генезе развития поражения сердца после перенесенной скарлатины основную роль играют перекрестно-реагирующие антитела.
Различают типичную и атипичные формы скарлатины.
К типичным относят формы с характерными для скарлатины симптомами: ангиной, сыпью и интоксикацией. По степени тяжести типичные формы делят на легкие, среднетяжелые и тяжелые. В свою очередь среди тяжелых форм различают токсические, септические и токсико-септические формы.
39

Возможно развитие скарлатины при локализации входных ворот и первичного очага в области раны, ожога или в матке после родов. Такую скарлатину называют экстрафарингеальной и относят к атипичным формам. Атипичными формами скарлатины являются также геморрагическая и гипертоксическая формы, но в настоящее время они практически не встречаются.
Оснащение лекции
Макропрепараты: поражение слизистых оболочек при кори (энантема), поражение кожи при кори (экзантема), коревая пневмония, внешний вид больного эпидемическим паротитом, внешний вид больного ветряной оспой, дифтерия верхних дыхательных путей, менингококковый гнойный лептоменингит, кровоизлияние в надпочечники при менингококкемии, гидроцефалия в исходе перенесенного менингококкового менингита, внешний вид больного скарлатиной.
Микропрепараты: серозный менингит при паротитной инфекции, дифтерия зева, межуточный миокардит при дифтерии, некротический нефроз, гнойный лептоменингит, некротическая ангина, острый интракапиллярный гломерулонефрит.
Электронограмма: жировая дистрофия миокарда, иммунные комплексы на базальной мембране капилляров клубочков при постстрептококковом гломурулонефрите.
Лекция № 35
БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ
Эндокринная система — это совокупность органов, клеточных популяций и отдельных клеток, вырабатывающих гормоны. Гормонами (в широком смысле) называют любые биологически активные вещества неферментированного происхождения, выделяемые во внеклеточную среду.
Структура эндокринной системы включает три основных компонента: центральные регуляторные образования (гипоталамус, эпифиз, гипофиз), периферические эндокринные железы (щитовидная, околощитовидные, островки Лангерганса, надпочечники, гонады, плацента) и одиночные, гормонпродуцирующие клетки (диффузная эндокринная система). Среди последних наиболее распространены апудоциты.*
* Апудоцит — от англ. аббревиатуры APUD — amine precusor aptake and decarboxilation (захват и декарбоксилирование предшественников аминов).
40
Апудоциты локализуются во многих органах и тканях (желудоч- но-кишечный тракт, дыхательные пути и др.), захватывают и декарбоксилируют аминокислоты (гистидин, триптофан, тирозин), декретируя биогенные амины и пептидные гормоны.
Все компоненты эндокринной системы находятся в прямой или обратной, положительной или отрицательной взаимосвязи, которая нарушается при патологии.
Заболевания эндокринной системы клинически проявляются снижением или, наоборот, повышением продукции соответствующих гормонов.
Болезни эндокринной части поджелудочной железы. Эндокринная часть поджелудочной железы представлена островками Лангерганса, основную площадь в которых занимают β-клетки, продуцирующие инсулин.
Инсулин обладает преимущественно анаболическим действием, стимулируя захват и усвоение клетками глюкозы, синтез в печени гликогена, а в мышечной ткани — белков; липогенез.
Кроме инсулиноцитов, островки Лангерганса содержат клетки, секретирующие глюкагон, соматостатин и т.д.
Сахарный диабет. Патология действия инсулина приводит к нарушениям толерантности к глюкозе, среди которых наибольшее значение имеет сахарный диабет.
Первое клиническое описание сахарного диабета и введение термина ”диабет” были сделаны греческим врачом Аретиусом (200 г. до н.э.).
Сахарный диабет — это клинический синдром или гетерогенное заболевание, характеризующееся абсолютной или относительной инсулиновой недостаточностью с нарушением углеводного обмена и последующим поражением всех функциональных систем организма.
Первым и ведущим симптомом сахарного диабета является гипергликемия: более 10 ммоль/л в произвольное время или двукратно более 6,7 ммоль/л натощак.
Актуальность проблемы сахарного диабета определяется тремя основными факторами. Во-первых, это очень распространенное заболевание — в мире более 150 млн, а в России около 8 млн больных. Во-вторых, имеет место неуклонный рост заболеваемости — каждый год число больных возрастает на 5—7%, а каждые 10—15 лет удваивается. В-третьих, сахарным диабетом часто страдают дети и люди работоспособного возраста с большим процентом последующих осложнений, инвалидизации и смертности.
К л а с с и ф и к а ц и я с а х а р н о г о д и а б е т а . В настоящее время принята международная этиологическая классификация
41
сахарного диабета (ВОЗ,1999). Согласно этой классификации выделяют: сахарный диабет I типа, сахарный диабет II типа, другие специфические типы сахарного диабета, гестационный сахарный диабет. Сахарный диабет I типа характеризуется деструкцией β-клеток, приводящей к абсолютной инсулиновой недостаточности. Этот вид сахарного диабета может быть аутоиммунным и идиопатическим. Сахарный диабет II типа связывают с преимущественной резистентностью к инсулину. Специфические типы сахарного диабета — это очень гетерогенная группа патологических процессов, включающая: генетические дефекты β-клеток и действия инсулина; болезни экзокринной части поджелудочной железы; эндокринопатии (акромегалия, сидром Кушинга и др.); сахарный диабет индуцированный лекарствами и химикатами (агонистами α−аденорецепторов, α−интерфероном и др.); инфекционный сахарный диабет (вирус краснухи, цитомегаловирус и др.); необычные формы иммунноопосредованного диабета (например, антитела к рецепторам инсулина); генетические синдромы, иногда сочетающиеся с сахарным диабетом (Дауна, Клайнфельтера и др.). Гестационный сахарный диабет связан с развивающейся во время беременности инсулинорезистентностью.
Данная классификация содержит целый ряд противоречий и неудобств. Во-первых, сахарный диабет I и II типов ”перекликается” с некоторыми вариантами ”других специфически типов сахарного диабета” (например, с сахарным диабетом в связи с генетическими дефектами β-клеток и генетической или вторичной резистентности к инсулину соответственно). Во-вторых, классификация лишена нозологической основы, так как в ней не разделены сахарный диабет как самостоятельное заболевание и сахарный диабет как проявление или осложнение других патологических процессов. В то же время гестационный сахарный диабет рассматривается как совершенно самостоятельный вид. В-третьих, данная классификация слишком громоздка и неудобна для практического использования.
В связи с этим может быть предложена рабочая классификация сахарного диабета. Согласно этой классификации сахарный диабет подразделяется на первичный и вторичный. Первичный сахарный диабет — это группа самостоятельных заболеваний (нозологических форм). В нее входят сахарный диабет I типа (инсулинозависимый) — первичная абсолютная инсулиновая недостаточность, и сахарный диабет II типа (инсулинонезависимый) — первичная относительная инсулиновая недостаточность в связи с резистентностью к инсулину. Вторичный сахарный диабет — служит проявлением и/или осложнением других болезней (панкреатита, синдрома Кушинга и др.).
42
В данной лекции будут рассмотрены два основных типа сахарного диабета, которые имеют ряд отличий по этиологии, патогенезу и клинико-морфологической характеристике. Общая сравнительная характеристика сахарного диабета I и II типов может быть представлена в таблице 35.1.
Э т и о л о г и я с а х а р н о г о д и а б е т а I т и п а . Этиологическими факторами сахарного диабета I типа являются генетическая предрасположенность, вирусные инфекции, факторы питания, токсические для β-клеток вещества. Роль генетической предрасположенности точно неизвестна. С одной стороны, имеются ассоциации сахарного диабета I типа с определенными гаплотипами HLA — системы, с другой, — низка частота семейного диабета подобного типа. Среди вирусных инфекций на роль β−цитотропных претендуют инфекции вирусами Коксаки, эпидемического паротита, краснухи, ветряной оспы и др. К провоцирующим развитие сахарного диабета I типа факторам питания относят, например, копченые продукты и компоненты коровьего молока (альбумин, β−казеин). Токсическими
Таблица 35.1 Сравнительная характеристика сахарного диабета I и II типов
Признак |
Сахарный диабет I типа |
Сахарный диабет II типа |
|
|
|
Синонимы |
Ювенильный сахарный |
Сахарный диабет взрос- |
|
диабет, инсулинозави- |
лых, сахарный диабет |
|
симый сахарный диабет |
тучных, инсулинонезави- |
|
|
симый сахарный диабет |
|
|
|
Возраст и начало |
Обычно до 30 лет |
Обычно после 40 лет |
болезни |
|
|
|
|
|
Генетические |
Сочетание с HLA-DR3, |
Нет сочетания с систе- |
маркеры |
DR4, DQA1, DQB1 |
мой HLA |
Конкордантность |
< 50% |
> 90% |
у монозиготных |
|
|
близнецов |
|
|
|
|
|
Начало болезни |
Острое |
Постепенное |
|
|
|
Масса тела |
Норма или понижена |
Ожирение в 80% |
|
|
|
Течение диабета |
Чаще лабильное |
Чаще стабильное |
|
|
|
Осложнения |
Реже |
Чаще |
|
|
|
Лечение инсулином |
Жизненно необходимо |
Обычно не требуется |
|
|
|
43
для β -клеток веществами являются аллоксан (азокраситель, применяемый также для моделирования сахарного диабета I типа у животных), некоторые лекарства (стрептозоцин — противоопухолевой препарат, диазоксид — гипотензивное и контринсулярное средство) и др.
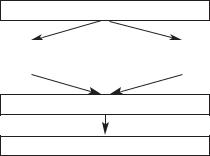
П а т о г е н з с а х а р н о г о д и а б е т а I т и п а складывается из: воздействия диабетогенных факторов с первичным повреждением β-клеток и/или изменением антигенов их поверхности; аутоиммунизации; инсулита; вторичного повреждения β-клеток (в т.ч. через апоптоз). Инсулит реализуется через сложную систему взаимодействия иммунокомпетентных клеток (Т-хелперов, цитотоксических Т-лимфоцитов, NK-клеток, макрофагов и др.), опосредованного цитокинами (фактором непроза опухоли β , интерлейкином 1, γ -интерфе- роном и др.). Большое значение в повреждении островка в настоящее время отводят оксиду азота (NO) из макрофагов, который не только является мощным фактором межклеточного взаимодействия, но и участвует в непосредственном повреждении β-клеток (схема 35.1).
Э т и о л о г и я с а х а р н о г о д и а б е т а II т и п а . Этиология и патогенез сахарного диабета II типа изучены недостаточно. По-види- мому, этот тип сахарного диабета представляет собой гетерогенную группу нарушений обмена веществ. Среди этиологических (или предрасполагающих) факторов наибольшее значение имеют:
1)генетическая предрасположенность (показана семейная и этническая прерасположенность к сахарному диабету II типа, а также высокая конкордантность у однояйцевых близнецов; чаще сахарный диабет II типа имеет полигенную природу, реже — моногенную);
2)ожирение (особенно абдоминальное, при котором высока скорость липолиза);
3)переедание и гиподинамия (особое значение имеет большое количество углеводов и жиров в пище);
Диабетогенные факторы
Первичное повреждение |
|
Изменение антигенов поверхности |
β-клеток |
|
β-клеток |
|
|
|
Инсулит
Вторичное повреждение β-клеток
Схема 35.1. Патогенез сахарного диабета I типа
44
4)голодание (особенно в раннем детстве) приводит к включению лептинового механизма развития сахарного диабета;
5)стресс (сопровождается выбросом контринсулярных гормонов).
В основе п а т о г е н е з а с а х а р н о г о д и а б е т а II т и п а , повидимому, лежат два ведущих фактора : инсулинорезистентность и дисфункция β-клеток.
Инсулинорезистентность бывает трех типов: пререцепторная, рецепторная, пострецепторная.
Пререцепторная инсулинорезистентность связана с изначальным (возможно, генетическим) дефектом β-клеток, при котором они секретируют не инсулин, а его предшественники (проинсулин) либо инсулин с аномальной молекулярной структурой.
Рецепторная инсулинорезистентность связана с дефектом рецепторов инсулина на β-клетках и на других клетках-мишенях.
Пострецепторная инсулинорезистентность связана с патологией ассоциированных с инсулиновыми рецепторами тирозинкиназы и глюкозных транспортеров. Наибольшее значение, вероятно, имеет рецепторная и пострецепторная инсулинорезистентность, которая по механизмом развития может быть первичной и вторичной.
Первичная инсулинорезистентность определяется генетически обусловленными дефектами инсулиновых рецепторов и пострецепторных эффектов инсулина. Вторичная инсулинорезистентность
связана с глюкозотоксичностью (гликозилирование инсулиновых рецепторов), ожирением (гиперлипидемия, повышенные уровни лептина и фактора некроза опухолей) и др.
Дисфункция β -клеток может быть первичной и вторичной. При первичной дисфункции имеют место генетические дефекты β-клеток, снижают возможности их компенсаторной гипертрофии при гипергликемии. Вторичная дисфункция определяется повреждением β -клеток при глюкозилировании и повышенным образованием в организме амилина, кальцитониноподобного пептида и лептина, подавляющих синтез и секрецию инсулина.
Таким образом, патогенез сахарного диабета II типа может быть представлен следующей последовательностью событий: первичные инсулинорезистентность и дисфункция β-клеток; действие этиoлогических (предрасполагающих) факторов; гипергликемия; гиперинсулинемия; вторичная инсулинорезистентность; нарастающий относительный дефицит β -клеток; атрофия поджелудочной железы; абсолютный дефицит инсулина (схема 35.2).
45
