
- •Организация анестезиологической службы в украине
- •Классификация методов обезболивания
- •Теории наркоза
- •Характеристика стадий и уровней наркоза
- •III стадия — хирургическая — подразделяется на четыре уровня.
- •Предоперационный осмотр и подготовка пациента к оперативному вмешательству и анестезии
- •Предоперационный осмотр и подготовка пациента к оперативному вмешательству и анестезии
- •Определение операционного риска
- •Премедикация
- •Методика проведения анестезии
- •Расслабление мышц (мышечная релаксация)
- •Устройство наркозно-дыхательного аппарата
- •Ингаляционный наркоз
- •Ингаляционные анестетики
- •Методы ингаляционного наркоза
- •Эндотрахеальный наркоз
- •Неингаляционный наркоз
- •Неингаляционный наркоз
- •Регионарная анестезия
- •Регионарная анестезия
- •Осложнения в анестезиологической практике
Регионарная анестезия
Наибольшее распространение в клинической практике получили местная инфильтрационная поверхностная (терминальная) и разные виды проводниковой и регионарной анестезии. Редко применяются гипотермальная, внутрикостная, внутрисосудистая под жгутом и акупунктурная анестезия. В настоящее время местная анестезия является основным видом анестезии в амбулаторной и поликлинической практике, а также при малых оперативных вмешательствах.
Механизм действия препаратов для местной анестезии
Препараты этой группы блокируют передачу импульсов нервного возбуждения в месте взаимодействия их молекул с нервными волокнами. При этом возникает обезболивание всего участка, иннервированное блокируемым нервом и его окончаниями. Прежде всего из процесса передачи нервного импульса при местной анестезии исключаются тонкие немиелинизированные волокна типа С, обеспечивающие болевую чувствительность. Тактильные ощущения при этом сохраняются, они исчезают позже после блокады миелинизированных волокон типа А. В последнюю очередь при местной анестезии происходит блокада двигательных волокон. Механизм действия препаратов для местной анестезии обусловлен тем, что они препятствуют возникновению нервного импульса и возвратно блокируют его передачу через нервное волокно. Основным объектом действия препаратов для местной анестезии является мембрана нервной клетки, играющая главную роль в генерировании и передаче нервного импульса. Препараты для местной анестезии нарушают проницаемость мембран для ионов Nа+ при возникновении потенциала действия, чем делают невозможным деполяризацию нервной клетки и, таким образом, блокируют восприятие и проведение нервных импульсов. Они вызывают недеполяризируюшую блокаду, стабилизируя поляризованные мембраны.
Местноанестетические препараты группы сложных эфиров (в частности новокаин) гидролизируются эстеразами плазмы крови и быстро разрушаются. Производные амидов (лидокаин, гримекаин, пиромекаин и пр.) действуют более продолжительно, так как они не гидролизируют в плазме крови, а распадаются в печени. На сегодняшний день в анестезиологической практике используют главным образом прокаин (новокаин), лидокаин, бупивакаин и ропивакаин.
Подготовка к проведению местной анестезии
Перед выполнением местной анестезии анестезиолог обязательно должен участвовать в предоперационном осмотре и подготовке пациента к хирургическому вмешательству. Для уменьшения психической травмы, обеспечения хорошего сна и профилактики токсичного влияния местных анестетиков пациентам перед анестезией назначают специальную премедикацию. Она особенно показана лицам с повышенным уровнем процессов обмена и возбудимости нервной системы (тиреотоксикоз, неврозы). Перед началом обезболивания необходимо подготовить оборудование, принадлежности и соответствующие лечебные средства для проведения искусственной вентиляции легких, ингаляции кислорода, выведения пациента из сердечно-сосудистого коллапса и устранения аллергических реакций.
Эпидуральная анестезия
При этом виде анестезии местный анестетик вводят в эпидуральное пространство, не сообщающееся ни со спинным, ни с головным мозгом, поэтому он не оказывает непосредственного влияния на мозг. В этом заключается главное преимущество эпидуральной анестезии перед спинальной.
Раствор анестетика, введенный в эпидуральное пространство, омывает корешки спинномозговых нервов, выходящие из спинного мозга в эпидуральное пространство. Кроме того, через межпозвоночные отверстия он поступает к пограничным столбам, блокируя их. Это вызывает блокаду симпатической, чувствительной и двигательной иннервации. Как правило, обезболивание охватывает значительную зону, так как раствор анестетика в эпидуральном пространстве поднимается вверх и опускается вниз на 5—8 сегментов (при введении 10—16 мл анестетика).
Пациентов, в отношении которых запланировано проведение операции под эпидуральной анестезией, необходимо тщательно обследовать и соответствующим образом подготовить к операции. Особенно важно пополнить у них объем циркулирующей крови, так как при гиповолемии применять этот вид анестезии опасно. Премедикация не должна быть чрезмерной. Нейролептики при ней применять нельзя. Перед анестезией проводится внутривенная инфузия 400—500 мл кристаллоидных или коллоидных кровозаменяющих растворов.
Эпидуральную анестезию выполняют в положении пациента сидя или лежа на боку с приведенными к животу ногами. Выбор места пункции определяется желательным уровнем анестезии. Пункцию проводят на уровне, соответствующем центру выбранной зоны анестезии.
Для анестезии используют две иглы: одну — для подкожных инъекций, другую — для проведения блокады. При помощи первой иглы проводят предварительную анестезию кожи и ее основного пласта. Затем определяют место введения второй иглы между остистыми отростками. Для блокады применяют специальную иглу Туохи, имеющую длину до 10 см и внутренний диаметр около 1 мм, с острым, но коротким и изогнутым концом. Она вводится в позвоночник между остистыми отростками строго по задней срединной линии на глубину 2—2,5 см, в поясничной области — перпендикулярно позвоночнику, в грудном отделе — под небольшим углом книзу, соответственно направлению остистых отростков (рис. 34, а). Затем к игле присоединяют шприц, наполненный изотоническим раствором натрия хлорида, и пузырьком воздуха в нем. Дальнейшее продвижение иглы вглубь осуществляют, наблюдая за степенью сжатия пузырька воздуха в шприце.
Перед попаданием в эпидуральное пространство игла проходит через кожу, подкожную прослойку, надостистую, межостистую и желтую связки. Пока конец иглы находится между волокнами связок, раствор при нажатии на поршень шприца вытекает очень медленно, а пузырек воздуха в нем сжимается. Как только игла проникает в эпидуральное пространство, сопротивление раствору уменьшается и поршень легко продвигается вперед. Пузырек воздуха при этом не сжимается. При отсоединении шприца от иглы из нее не должна вытекать жидкость. Если жидкость вытекает, это свидетельствует о том, что конец иглы попал в позвоночный (спинномозговой) канал. Когда игла гарантированно проникла в эпидуральное пространство, в него вводят 2—3 мл раствора анестетика, чтобы оттеснить спинномозговую твердую оболочку и предотвратить ее перфорацию иглой или катетером. Затем в иглу вводят тонкий полиэтиленовый катетер (рис. 34, 6), через который фракционно или инфузионно вводят анестетик во время и после операции, обеспечивая тем самым продолжительную анестезию. Сначала вводят пробную дозу анестетика, как правило, 2—3 мл 2 % раствора лидокаина или 0,5 % — бупивакаина. Убедившись в отсутствии признаков аллергических и прочих нежелательных реакций, катетер фиксируют и через 5—8 мин вводят всю дозу препарата. Для полноценной блокады одного сегмента спинного мозга взрослым пациентам требуется 1—2,5 мл раствора препарата для местной анестезии. Поскольку у пациентов пожилого и старческого возраста объем эпидурального пространства уменьшен в результате склероза клетчатки, заполняющей пространство, дозу препарата для местной анестезии снижают на 30—50 %.
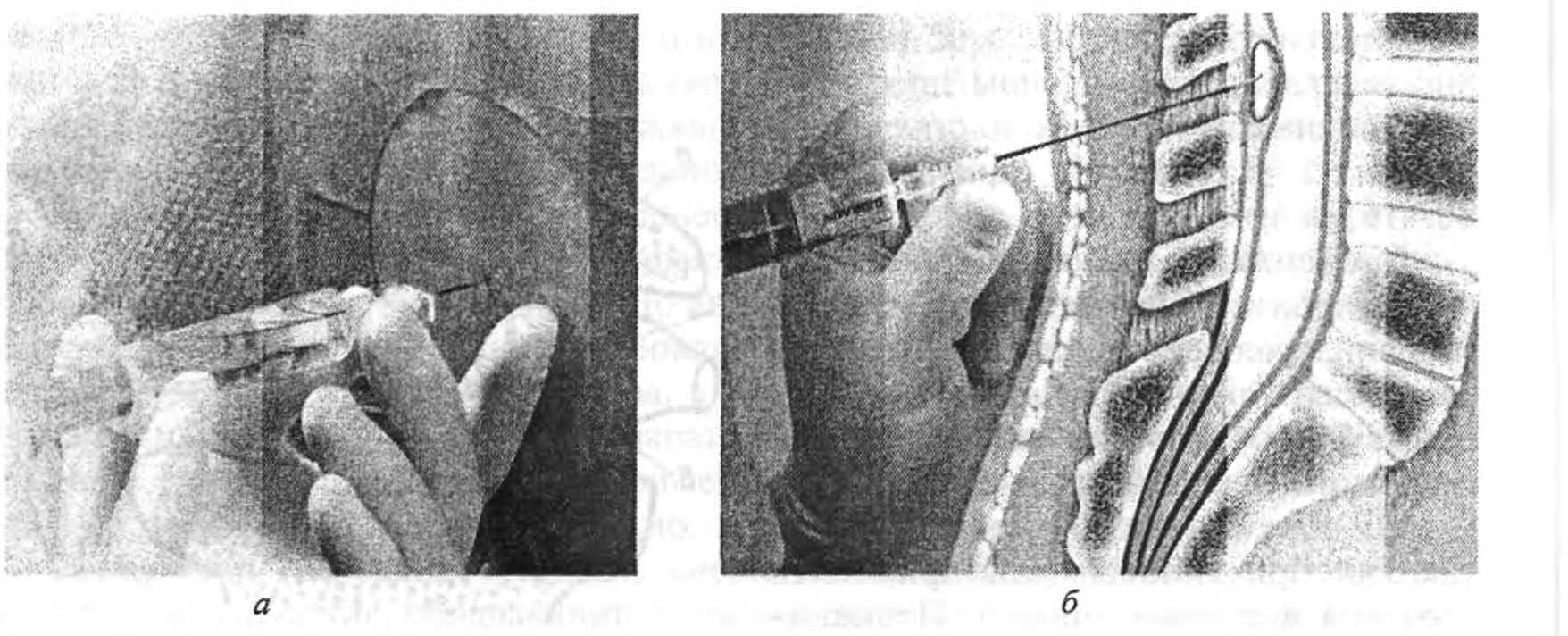
Рис 34. Техника пункции (а) и катетеризации (б) эпидурального пространства.
Для поддержания продолжительной послеоперационной аналгезии катетер после операции оставляют в эпидуральном пространстве (так называемая продленная эпидуральная анестезия).
Возможные осложнения при эпидуральной анестезии: 1) коллапс (чем выше уровень эпидуральной анестезии, тем больше опасность его развития). Коллапс легко можно предупредить введением 0,5 % раствора эфедрина в невысокой дозе (фракционно по 1—2 мл) параллельно с активной инфузионной терапией; 2) нарушения дыхания при высоком уровне эпидуральной анестезии; в этих случаях требуется искусственная вентиляция легких; 3) головная боль, боль в месте пункции; 4) травматический радикулит; 5) инфицирование эпидурального пространства.
Показания к применению эпидуральной анестезии: 1) масштабные оперативные вмешательства на нижних отделах брюшной полости, урологические, проктологические операции и операции на нижних конечностях; 2) операции у лиц пожилого и старческого возраста, при сопутствующей сердечно-легочной патологии, нарушениях процессов обмена, функции печени и почек, в практике родо- разрешения; 3) при наличии послеоперационного болевого синдрома.
Эпидуральная анестезия применяется также с целью быстрого восстановления перистальтики кишечника после операций на органах брюшной полости, в комплексном лечении ряда заболеваний (острого панкреатита, перитонита, кишечной непроходимости, при некоторых болевых синдромах и нарушении кровообращения в конечностях).
Противопоказания: 1) наличие воспалительных процессов в области предполагаемой пункции или генерализованной инфекции; 2) гиповолемия, гипотензия, тяжелый шок; 3) повышенная чувствительность к препаратам для местной анестезии; 4) заболевания позвоночника, затрудняющие введение иглы в эпидуральное пространство; 5) заболевания периферической и центральной нервной системы.
Преимущества эпидуральной анестезии: 1) возможность достижения сегментарной анестезии, сопровождающейся достаточной миорелаксацией и блокадой симпатической иннервации; 2) возможность снижения артериального давления (при необходимости); 3) обеспечение продолжительной аналгезии в послеоперационный период и раннего восстановления двигательной активности пациентов.
