
хирургия 5 курс / книги / Savel'ev V.S. (red.) 80 lekcij po hirurgii (Litterra, 2008)(ru)(T)(K)(910s)(ISBN 9785982161190)
.pdfОпухоли и кисты средостения
т из мультипотентных клеток (тератома, хорионэпителиома, семинома).
3. Опухоли вилочковой железы (кисты, гиперплазия, тимома, лимфогранулематоз тимуса).
Наиболее распространенной международной классификацией первичных новообразований сре достения является классификация T.W. Davis et al. (1995).
Первичные новообразования средостения
•Нейрогенные опухоли: шваннома; нейрофиброма; ганглионеврома; ганглионейробластома; нейробластома; параганглиома (феохромоцитома); хемодектома.
•Кисты: бронхогенные; развившиеся в результате удвоения кишечного зачатка (дупликационные); мезотелиальные (плевроперикардиальные); нейроэнтеральные; неклассифицируемые.
•Новообразования вилочковой железы:тимома; киста; карцинома; тимолипома.
•Лимфомы: лимфогранулематоз; неходжкинские лимфомы: первичная медиастинальная лимфома из В-клеток; лимфобластная; крупноклеточная диффузная; прочие.
•Герминогенные опухоли: доброкачественные (эпидермоидная киста; дермоидная киста; зрелая тератома); злокачественные (семинома; несеминомная герминогенная опухоль).
•Мезенхимальные опухоли: липома/липосаркома; фиброма/фибросаркома; лейомиома/лейомиосаркома; миксома; мезотелиома; рабдомиома/рабдомиосаркома; гемангиома/гемангиосаркома; гемангиоперицитома; лимфангиома (кистозная гигрома); лимфангиомиома; лимфангиоперицитома.
•Эндокринная патология: эктопия паращитовидной железы; средостенная локализация щитовид ной железы;карциноид.
•Другие: гигантская гиперплазия лимфоузлов (бо лезнь Кастельмана); гранулема.
Вторичные новообразования
Вторичные опухоли образуются из тканей вне сре достения (щитовидная железа, кости, легкие). Эти ново образования мигрируют, прорастают или метастазируют в средостение.
В клинических целях для более четкой дифференци ации злокачественных и доброкачественных опухолей отдельные их виды были классифицированы.
Классификация ВОЗ опухолей вилочковой железы (2004)
Эпителиальные опухоли.
•Тимома:
—тип А (веретеноклеточная, медуллярная);
—тип АБ (смешанная);
—тип Б1 (богатая лимфоцитами, лимфоцитарная, в основном кортикальная, органоидная);
—тип Б2 (кортикальная);
—тип БЗ (эпителиальная, атипическая, сквамоидная, высокодифференцированная карцинома тимуса);
—микронодуллярная тимома;
—метапластическая тимома;
—микроскопическая тимома;
—склерозирующая тимома;
—липофиброаденома.
•Карцинома тимуса (включая нейроэндокринные эпителиальные опухоли тимуса):
—плоскоклеточная карцинома;
—базалиоидная карцинома;
—мукоэпидермоидная карцинома;
—карцинома, похожая на лимфоэпителиому;
—саркоматоидная карцинома (карциносаркома);
—светлоклеточная карцинома;
—аденокарцинома;
—папиллярная аденокарцинома;
—карцинома с транслокацией t (15;19);
—высокодифференцированные нейроэндокрин ные карциномы (карциноидные опухоли): ти пичные карциноиды;атипичные карциноиды;
—низкодифференцированные нейроэндокрин ные карциномы:
—недифференцированные карциномы: крупно клеточная нейроэндокринная карцинома;мел коклеточная карцинома нейроэндокринного типа;
—комбинированные эпителиальные опухоли тимуса, включающие нейроэндокринные кар циномы.
Классификация ВОЗ герминогенных опухолей средостения (2004)
• Герминогенные опухоли одного гистологического типа (чистые герминогенные опухоли):
—семинома;
—эмбриональная карцинома;
—опухоли желточного мешка;
—хориокарцинома;
—тератома зрелая;
—тератома незрелая.
311

Торакальная хирургия
ш Герминогенные опухоли более чем одного гис тологического типа (смешанные герминогенные опухоли). Вариант: полиэмбриома.
•Герминогенные опухоли со злокачественной опу холью соматического типа.
•Герминогенные опухоли с гематологической зло качественной опухолью.
Классификация ВОЗ лимфом и гемопоэтических новообразований средостения (2004)
•В-клеточная лимфома:
—первичная медиастинальная крупноклеточная В-клеточная лимфома;
—экстранодальная В-клеточная лимфома мар гинальной зоны тимуса из лимфоидной ткани, ассоциированной со слизистой.
—Т-клеточная лимфома:
—Т-лимфобластная лимфома из клеток-предшест венников;
—Т-лимфобластный лейкоз из клеток-предшест венников;
—Т-клеточный острый лимфобластный лейкоз из клеток-предшественников;
—острый лимфобластный лейкоз/Т-клеточная лимфобластная лимфома из клеток-предшест венников.
•Лимфогранулематоз средостения.
•Лимфомы неясного генеза (между лимфогрануле
матозом и неходжкинскими лимфомами).
• Гистиоцитарные опухоли и опухоли из дендритных клеток:
—гистиоцитоз из клеток Лангерганса;
—саркома из клеток Лангерганса;
—гистиоцитарная саркома;
—злокачественный гистиоцитоз;
—фолликулярная опухоль из дендритных клеток;
—фолликулярная саркома из дендритных клеток;
—опухоль из дендритных клеток;
—саркома из дендритных клеток.
•Миелоидная саркома и острая миелоидная лейке
мия экстрамедуллярного происхождения. Наиболее частые локализации новообразований
средостения нашли отражение во многих литера турных источниках. Наибольшее распространение в мире получили данные T.W. Shield (1991), M.I. Block (2001).
На основании их работ целесообразно использовать схему, представленную в табл. 1. При этом следует учесть определенную взаимосвязь наиболее частых локализаций новообразований средостения в областях средостения с возрастом больных. В переднем средос тении у взрослого чаще наблюдается тимома, у ребенка
иподростка — лимфома или герминогенная опухоль.
Взаднем средостении (паравертебрально) у новорож денного чаще отмечается нейробластома (злокачест венная), у ребенка — ганглионеврома (доброкачест венная), у взрослого — шваннома.
Диагностика
Опухоли и кисты средостения наблюдаются в разных возрастных группах, преимущественно в 20—40 лет. Одинаково часто болеют мужчины и женщины.
В клинике опухолей и кист средостения можно выделить два периода: скрытый, бессимптомный, выра женных клинических проявлений.
Таблица 1. Наиболее частая локализация первичных новообразований средостения
Переднее средостение |
Среднее (висцеральный отдел) |
Заднее (паравертебральная борозда) |
||
|
|
|
|
|
Тимома |
Кисты из проксимального кишечного |
Швашюма |
|
|
|
зачатка |
|
|
|
|
|
|
|
|
Доброкачественные и злокачествен |
Плевроперпкардиальные кисты |
Нейрофиброма |
|
|
ные герминогенные опухоли |
|
|
|
|
|
|
|
|
|
Лимфома |
Лимфома |
Нейробластома |
|
|
Кисты иилочковой железы |
Медиастинальная гранулема |
Злокачестненная шваннома |
||
Аденомы паращитовидных желез |
Параганглиома |
Ганглионеврома |
|
|
Лимфангиома |
Нейроэнтералыше кисты |
Ганглно-нейробластома |
|
|
Гемангиома |
Кисты грудного лимфатического про |
Кисты из проксимального кишечного |
||
|
тока |
зачатка |
__ |
|
Липома |
Лимфоилная гамартома |
Параганглиома |
__ |
|
|
|
|||
|
|
|
|
|
Фиброма |
Мезотелиальная киста |
Фсохромоцнтома |
|
|
Фибросаркома |
Феохромоии тома |
Мезснхнмальные опухоли |
|
|
|
|
(нейробластома, фиброеаркома) |
||
|
|
Лимфомы |
|
_____ |
312
Опухоли и кисты средостения
Диагностика опухолей и кист средостения на стадии бессимптомного течения при случайном или профилак тическом рентгенологическом исследовании происхо дит у 25—50% больных. При кистах средостения сим птомы могут отсутствовать у 63,8% больных (Shin-ichi Takeda et al., 2003).
В стадии выраженных клинических симптомов можно выделить несколько групп признаков:
•начальные клинические проявления;
•местные симптомы;
•системные проявления патологии, включающие и внемедиастинальные локальные признаки;
•ассоциированные клинические синдромы;
•специфические симптомы, обусловленные биоло гически активными продуктами опухолей.
Частота клинических проявлений опухолей и кист средостения связана с возрастом больных, характером патологического процесса. У взрослых клинические признаки отмечаются у 40—60% пациентов, у детей — у 60—80%, при злокачественных новообразованиях — у 80%.
Наиболее часто в начале клинических проявле ний болезни отмечаются боли в грудной клетке, затруд нение дыхания, кашель, лихорадка, носящая субфебрильный постоянный или перемежающий фебрильный характер.
Среди местных клинических проявлений следует отметить болевой синдром, синдром компрессии орга нов и тканей средостения, признаки воспалительных, деструктивных, геморрагических осложнений.
Боль при опухолях и кистах средостения носит неинтенсивный характер с локализацией за грудиной или на стороне поражения, нередко иррадиирующая в плечо, шею, межлопаточную область. При локализации образования слева болевой синдром может протекать под маской стенокардии. При опухолях заднего средос тения боли проявляются в межлопаточной области.
Наиболее характерным для опухолей и кист средо стения является синдром компрессии органов средос тения. Он включает следующие варианты:
ш синдром сдавления верхней полой вены, развива ющийся вследствие компрессии плечеголовных и верхней полой вен;
•синдром сдавления пищевода;
•симптомы сдавления нервов, спинного мозга;
•симптомы компрессии и дислокации сердца.
Синдром сдавления верхней полой вены встре
чается в 6,6—39% случаев. Основными его симптомами являются следующие: шум и тяжесть в голове; боль в груди, одышка; цианоз верхней части тела (головы, шеи, верхних конечностей, верхней половины туловища);
отек верхней половины тела, особенно лица и верх них конечностей; расширение и напряжение вен шеи и верхних конечностей, усиление рисунка подкожных вен грудной стенки, телеангиоэктазии на груди, спине; высокое давление в системе верхней полой вены; носо вые, пищеводные, легочные (трахеальные) кровотече ния; отечность голосовых связок с осиплостью голоса; признаки венозного застоя в головном мозге (головные боли, «приливы» к голове при наклонах, снижение зрения, слуховые галлюцинации). Выраженность син дрома сдавления верхней полой вены возрастает при длительном горизонтальном положении и уменьшается спустя некоторое время после перехода в вертикаль ную позицию.
Компрессия дыхательных путей сопровождается кашлем, одышкой, кровохарканьем, а затем стридорозным дыханием, дыхательной недостаточностью, сни жением функции внешнего дыхания. Последнее может быть обусловлено непосредственно компрессией дыха тельных путей, а может быть следствием рецидивирую щих воспалительных процессов в бронхах.
Сдавление опухолями и кистами средостения пищевода приводит к дисфагии, регургитации, выра женной потере массы тела.
Компрессия и дислокация сердца может сопро вождаться клиникой, подобной симптоматике при сдав ливающем перикарде, возможна тахикардия, нарушение сердечного ритма.
Сдавление легочной артерии проявляется систо лическим шумом над ней, расширением правого желу дочка, эпигастральной пульсацией.
Сдавление или прорастание возвратных гортан ных нервов может сопровождаться дисфагией, дис функцией надгортанника, поперхиванием, аспирацией.
Компрессия блуждающих нервов образованиями верхнего отдела заднего средостения может привести к приступам кашля и бронхоспазму, а иногда и к стойкому пилороспазму.
Сдавление симпатического нервного ствола про является энофтальмом (синдром Горнера), нарушением потоотделения, изменением местной температуры и дермографизма.
Повреждение диафрагмальных нервов приводит к релаксации диафрагмы.
Сдавление спинного мозга невриномами гантель ной (песочной) формы сопровождается нарушением функции спинного мозга.
К местным проявлениям новообразований средо стения кистозного характера относятся прорывы кист в полость плевры, в дыхательные пути (бронхи, легкие), внутрикистозные геморрагии и кровотечения в плев-
313
Торакальная хирургия
ральную полость, в средостение, пенетрации кист из проксимального кишечного зачатка в органы средос тения.
Интоксикационные синдромы наблюдаются при поз дних стадиях злокачественных новообразований, а так же при инфекционных осложнениях. Наиболее часто при злокачественных новообразованиях наблюдается синдром нарушения общего состояния (слабость, гипо динамия, повышение температуры тела, похудание и др.). Миастенический синдром проявляется в виде мышечной слабости (вялый и сонливый вид, полуопу щенные веки, затрудненное глотание, снижение спо собности к выполнению ручных работ). Интоксикация продуктами метаболизма опухолей может проявиться артралгиями, припухлостью суставов, отеками мягких тканей конечностей, нарушениями частоты и ритма сер дечных сокращений. При нагноении KVTCT средостения отмечаются признаки SIRS, сепсиса, тяжелого сепсиса.
Ассоциированные клинические синдромы на блюдаются при ряде новообразований средостения (Block M.I., 2001).
При тимомах нередко возникают аутоиммунные заболевания и иммунодефицитные состояния (миас тения, эритроцитарная и/или лейкоцитарная аплазии, апластическая и гемолитические анемии, миозиты, про грессирующий системный склероз, системная крас ная волчанка, ревматоидный артрит и другие коллаге-
нозы), эндокринные нарушения (пангипопитуитаризм, Адисонова болезнь, гипертиреоз), миокардит.
При лимфомах наблюдается анемия, миастения. При нейрофибромах отмечается болезнь Реклингаузена. При карциноидах, тимомах — синдром множественной эндокринной неоплазии двух типов: I типа — син дром Вермера (доброкачественная опухоль передней доли гипофиза, гиперплазия паращитовидных желез, опухоли поджелудочной железы) и II типа (медулляр ный рак, феохромоцитома, в сочетании с гиперплазией паращитовидных желез или ганглионейроматозом, нейромами).
Нейроэнтеральные кисты в ряде случаев сочета ются с вертебральными аномалиями, а несеминомные герминогенные опухоли с синдромом Клинефельтера (атрофия яичек, гинекомастия, увеличение экскреции гонадотропина с мочой, умственная отсталость).
Особое значение для диагностики опухолей средо стения имеют специфические синдромы, обуслов
ленные биологически активными продуктами опу холей (табл. 2).
Злокачественные опухоли средостения имеют короткий бессимптомный период развития, быстро уве личиваются в размерах, метастазируют, дают симптомы компрессии органов средостения, нередко появляется выпот в плевральных полостях, характерно повышение температуры тела.
Таблица 2. Специфические синдромы, обусловленные биологически активными продуктами опухолей (Block M.I., 2001)
Синдромы |
Продукты опухоли |
Опухоли |
|
|
Ищенко— Кушинга |
АКТГ |
Карципоид |
|
|
Сердцебиение/гипертензия |
Норадреналин |
Параганглиома |
|
|
|
Адреналин (редко) |
Феохромоцитома |
|
|
|
|
Хемодектома |
|
|
|
|
Ганглионеврома |
|
|
|
|
Непробластома |
|
|
Гипогликемия |
Инсулиноподобный гормон |
Мезотелпома |
|
|
|
|
Тератома |
|
|
|
|
Фнбросаркома |
|
|
|
|
Нейросаркома |
|
|
Диарея |
Вазоактинный пнтестинальный |
Гапглионепрома |
|
|
|
полипептид |
Непробластома |
|
|
|
|
Нейрофибромп |
|
|
Пшсркалышемия |
Паратгор.мон |
Аденома паращнтоппдной железы |
|
|
|
Паратиреоидиып гормон |
Лимфогранулематоз |
|
|
Тиреотоксикоз |
Тпреоидные гормоны |
Загрудшшый .зоб |
|
|
Гинекомастия |
В-хориннческий гопадотроппп |
I ICCCMIIHOMIIMC герминогенные |
|
|
|
|
опухоли |
|
|
Раннее нолоиос созренапне |
Тестостерон |
1 и-семипомные герминогенные |
|
|
|
|
опухоли |
. |
|
|
|
|
|
|
314

Опухоли и кисты средостении
Лабораторные исследования
Исследования крови и биологических жидкостей имеют значение для выявления интоксикации при нагноившихся кистах, их прорыве в средостение, при злокачественных новообразованиях. Выявление ане мии, тромбоцитоза, лейкоцитоза, сдвига лейкоцитарной формулы влево поможет в интерпретации клинических и других инструментальных данных.
При диагностике новообразований из смещенной в средостение эндокринной ткани целесообразно опре деление некоторых показателей обмена веществ и гор монов (см. табл. 2). Имеются сообщения о положитель ном значении определения паратгормона в содержимом кисты средостения при подозрении на развитие ее из тканей паращитовидной железы.
Компьютерная томография в настоящее время стала методом выбора в уточняющей диагностике ново образований средостения. Она показана при наличии на рентгенограммах признаков образований в сре достении, при рентгенонегативных данных и наличии подозрения на новообразования по клиническим при знакам. Компьютерная томография позволяет оценить внутреннюю структуру образования, отношение к орга нам средостения.
Магнитно-резонансная томография позволяет уточнить кистозный характер новообразования, рас пространение его при локализации в реберно-позво- ночной борозде, связи со спинно-мозговым каналом, прорастании грудной стенки.
Лучевым методам диагностики принадлежит важная роль в определении возможности злокачественного характера новообразований (табл. 3).
Лучевая диагностика
Методы лучевой диагностики являются ведущими, как в выявлении опухолей и кист средостения, так и в определении их характеристики и уточнения диагноза.
Флюорография сохраняет свою актуальность при обследовании больных с неопределенными общими симптомами и органоспецифической симптоматикой. Ее обязательно надо проводить в 2-х проекциях для выявления небольших опухолей с ретростернальным и центральным расположением.
Рентгеноскопия (многопроекционная), рентге нография (в 2—3 проекциях), линейная томогра фия позволяют в значительном числе случаев выявить новообразование в средостении, локализовать его. В ряде случаев удается определить контуры, структу ру, распространенность процесса, размеры, пульсацию стенок. По этим характеристикам нередко можно пред положить вероятный диагноз.
Признаками наличия образования в средостении на прямой проекции являются сглаживания дуг, форми руемых сердцем и сосудами по контурам средостения, а также дополнительные выпячивания по контуру сре достения. На боковых рентгенограммах образования выявляются в виде дополнительных теней. Контуры средостения чаще всего изменяются лишь при ново образованиях больших размеров. Рентгеноскопия и рентгенография в определенной степени позволяет уточнить взаимоотношения новообразования с окру жающими органами. Чрезвычайно важная информация может быть получена при контрастном исследовании пищевода. Его девиация, деформация, обструкция поз волит судить о взаимосвязи, взаимоотношении новооб разования и пищевода.
Таблица 3. Основные рентгенологические симптомы доброкачественных и злокачественных новообразований средостения (по Коновалову В.К.)
Признаки |
Преимущественная характеристика |
|
|
признаков при опухолях |
|
|
|
|
|
доброкачественных |
злокачественных |
|
|
|
Форма |
округлая, овальная |
неправильная |
Контуры |
четкие, выпуклые |
нечеткие, полнннкли- |
|
|
ческие. неровные |
Структура |
однородная, |
неоднородная |
|
обызвествленная |
|
|
|
|
Ультрасонография позволяет выявить новообразо вания небольших размеров, дифференцировать солид ные образования от полостных, кистозных, крупных сосудов, оценить состояние лимфатических узлов в отдельных зонах, васкуляризацию образований, их рас пространение на окружающие ткани. С помощью УЗИ можно осуществить прицельную биопсию.
Ангиография показана, при необходимости исклю чить инвазию или компрессию крупных сосудов, диф ференцировать опухоли с аневризмами.
Применение вышеуказанных методов лучевой диа гностики резко ограничили использование сложных инвазивных специальных рентгенологических методов. К ним относятся пневмомедиастинография, диагностический пневмоторакс, пневмоперитонеум. Однако в ряде случаев при рентгенонегативных данных о новообразовании в средостении и при наличии миастенического синдрома пневмомедиастинография позволяет определить тимому. Очень редко пневмоперитонеум может быть применим при дифференциальной диагностике между образованием в кардиодиафрагмальном углу и патологией диафрагмы.
315
Торакальная хирургия
Радионуклидное исследование остается приори |
Загрудинный, внутригрудной зоб, аденома щито |
тетным при диагностике внутригрудного зоба и рака |
видной железы (рис. 3). Методы диагностики: РГ, УЗИ, |
щитовидной железы (J1 3 1 , J1 2 3 , sestamibi — Tc99m, тал |
КТ, МРТ, радионуклидные (сканирование, сцинтиграфия). |
лий — ТР01), лимфомы (галлий — Еда"), апудомы (окт- |
Может обызвествляться капсула, в ряде случаев в толще |
реопид — Jn111), аденомы и карциномы паращитовидной |
образования находят глыбкообразные или кольцевид |
железы (sestamibi —Tc99m, Tl201). |
ные известковые включения. Обычно при КТ структура |
Использование методов лучевой диагностики в |
зоба неоднородная из-за наличия кист и/или обызвест |
определении новообразований средостения зависит от |
влений, плотность повышена; после внутривенного вве |
характера предполагаемого процесса. |
дения контраста плотность длительно повышена. |
Липома. Методы диагностики: РГ, КТ, МРТ. В 80% |
|
случаев локализуется в области сердечно-диафраг- |
|
мальных углов. В виде песочных часов может распо |
|
лагаться двумя частями по обе стороны диафрагмы. |
|
Участков кальцинации нет. Контуры ровные или слегка |
|
бугристые. При локализации в верхнем этаже форма |
|
приближается к шаровидной (рис. 2). Жир достоверно |
|
выявляется при КТ благодаря низким коэффициентам |
|
ослабления — от -70 до - 130 HU. При МРТ чистый жир |
|
имеет одинаково высокую интенсивность сигнала на Т1- |
|
и Т2-взвешенных томограммах. |
|
|
|
Рис. 3. КТ при аденоме нижнего полюса левой доли щито |
||
|
|
видной железы с распространением вниз вдоль вертебраль- |
||
|
|
но-костальной щели до аорты с переходом на правую сторону |
||
|
|
под трахеей, верхней полой веной и далее вниз под непарной |
||
|
|
безымянной веной до уровня нижней легочной вены |
||
|
|
Аденомы и гиперплазии паращитовидных желез. |
||
|
|
Методы диагностики: УЗИ, КТ, МРТ, сцинтиграфия. |
||
|
|
Эктопированные паращитовидные железы могут рас |
||
|
|
полагаться рядом с вилочковой (рис. 4) или щитовид |
||
|
|
ной железами, |
а также |
в аортопульмональном окне. |
|
|
В большинстве |
случаев |
они значительно повышают |
|
|
свою плотность после внутривенного усиления. |
||
|
|
Тимома. Методы диагностики: РГ, КТ. Чаще распола |
||
|
|
гаются в середине верхнего этажа переднего средосте |
||
|
|
ния, асимметрично (рис. 5). Форма овоидная, грушевид |
||
|
|
ная или слегка уплотненная. Контуры ровные, иногда |
||
|
|
крупноволнистые. Структура чаще однородная. |
||
|
|
Злокачественная тимома. Методы диагностики: РГ, |
||
|
|
КТ. Контуры бугристые. |
|
|
|
|
Кисты. Методы диагностики: РГ, УЗИ, КТ, МРТ, ПЭТ. |
||
|
|
Представляют собой тонкостенные однокамерные или |
||
|
|
многокамерные образования, емкость которых варьиру |
||
|
|
ет от нескольких миллилитров до 1—2 л (рис. 6). При КТ |
||
Рис. 2. PCIII, •HOI рлмма органон rpv/iimtt г.,. „„, |
и МРТ кисты отображаются как одиночные образования |
|||
средостения (Соковая проекция)i |
'W""" полости прилит |
с отчетливой капсулой, плотность которых соответству |
||
ет жидкости.
316

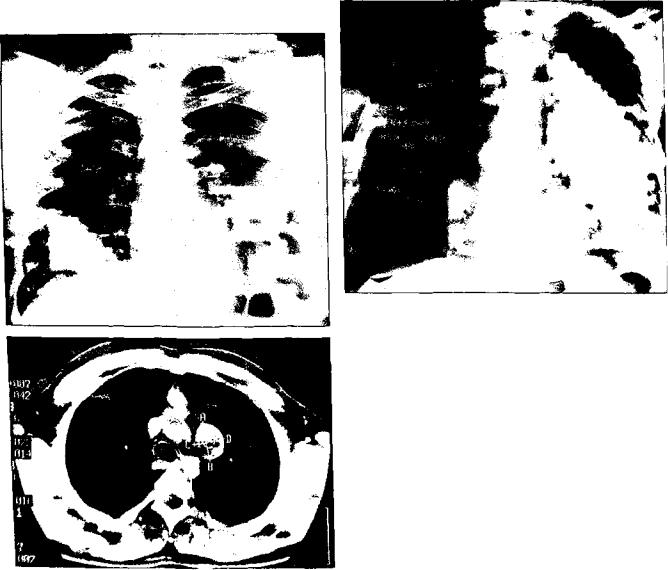
Рис. 5. Тимома средостения (рентгенограмма органов груд ной полости в прямой проекции)
Дермоиды и тератомы. Методы диагностики: РГ, УЗИ, КТ, МРТ. В 70% случаев тератомы и дермоидные кисты занимают средний этаж переднего средостения (рис. 7), а в 30% — верхний этаж. В нижнем отделе располага ются очень редко, обычно при очень больших размерах. Важным рентгенологическим признаком служит обна ружение в толще опухоли плотных включений — зубов, челюстей, фаланг, волос и т.п. Другой важный признак —
средостения
краевое обызвествление в виде скорлупы, встречается в 15% случаев. Контуры доброкачественных тератом ров ные и четкие, злокачественных — бугристые и нечеткие. Вдермоидных кистах, осложненных прорывом в бронх или пищевод, определяется скопление воздуха и уро вень жидкости. При нагноении дермоидных кист выявля ется значительная перифокальная инфильтрация.
Рис. 6. Киста вилочковой железы с распространением под верхнюю полую и непарную безымянную вены (компьютер ная томограмма)
Рис. 7. Дермоидная киста средостения. Рентгенограмма орга нов грудной полости (прямая проекция)
Целомические кисты перикарда. Методы диагнос тики: РГ,УЗИ, КТ, МРТ. Типичные признаки — полуокруглая тень, примыкающая к сердцу, куполу диафрагмы и пере дней грудной стенке. Контуры четкие, редко волнистые. На КТ виден плавный переход медиастинальной плевры
317
Торакальная хирургия
с сердечно-сосудистой тени на кисту. Многокамерная киста имеет неправильную форму и полициклические контуры, что нехарактерно для целомических кист.
Бронхогенные и энтерогенные кисты. Методы диагностики: РГ, УЗИ, КТ, МРТ. Локализация вариабель ная, но в подавляющем большинстве они располагают ся в заднем средостении. Форма овоидная, длинный размер расположен вертикально. Редко встречаются грушевидные формы.
При бронхогенных кистах изредка встречается краевое обызвествление стенок, что не имеет места при энтерогенных кистах. Бронхогенные кисты при КТ визуализируются как овальной формы образования, имеющие однородную структуру, ровные и четкие контуры, широким основанием прилежащие к бронхам (рис. 8).
1-*ис. 8. Бронхогенная киста дополнительного бронха левого гла иного Gponxa: а — рентгенограмма оргапоп грудном полос ти (прямая проекция); (> — КТ
При прорыве кисты в бронхиальное дерево в ней выяв ляется уровень жидкости. КТ и МРТ-изображения энтерогенных кист идентичны бронхогенным кистам, но они прилежат к пищеводу, вызывая его сдавление и смещение. После внутривенного усиления при КТ плотность содержи мого кист не изменяется.
Неврогенные опухоли. Методы диагностики: РГ, КТ, МРТ. В 90% случаев располагаются паравертебрально в области реберно-позвоночного угла (рис. 9). Форма округлая или овоидная. Нервно-сосудистая ножка может быть одиночной (при опухолях, исходящих из нервного ствола): если опухоль происходит из симпати ческих ганглиев, могут быть 2—3 и более ножек.
Рис. 9. Шваннома средостения (рентгенограмма органов грудной полости в прямой проекции)
Серома. Методы диагностики: РГ, УЗИ, КТ, МРТ. Накопление лимфы с образованием кисты. При кисте грудного лимфатического протока киста локализуется между аортой, пищеводом, трахеобронхиальным дере вом и позвоночником (рис. 10).
Менингоцеле. Методы диагностики: РГ, КТ, МРТ. Располагаются в реберно-позвоночном углу, имеет чет кие и ровные контуры.
Мезенхимальные опухоли. Методы диагностики: РГ, КТ, МРТ Клиника их может быть бессимптомной или сопровождается признаками сдавления окру жающих органов и тканей, зависящих от локализа ции, размеров опухолей и ее инвазивной активности. Половина мезенхимальных опухолей злокачественные. Рентгенологически затемнение отмечается большими размерами, исходит из средостения и смещается в плевральную полость. Контуры затемнения могут быть
318

Опухоли и кисты средостения
четкими, но это не свидетельствует о доброкачествен |
нальная В-клеточная лимфома — подвид диффузной |
ности ее характера (рис. 11). |
крупноклеточной лимфомы при лечении гистологичес |
|
ки характеризуется фиброзом (рис. 12). Т-клеточной |
|
лимфоме свойственно неблагоприятное течение, она |
|
резко активизируется при беременности (рис. 13). |
Рис. 10. Киста грудного лимфатического протока: а — рентге нограмма органов грудной полости (прямая проекция); б — КТ
Неходжкинские лимфомы. Методыдиагностики: РГ, КТ, МРТ. Склонны к диссеминации. Их развитие зависит от типа опухоли. Медленно растущие опухоли (напри мер, фолликулярная мелкоклеточная лимфома) трудно поддается лечению. Агрессивные лимфомы (например, апластическая, диффузная крупноклеточная) более чувствительны к лечению и в 30—60% случаев могут быть излечены (Block M.I., 2000). Первичная медиасти-
Рис. 11. Злокачественная мезенхимома средостения: рентге нограмма органов грудной полости в прямой (а) и боковой
(б) проекциях
Лимфогранулематоз (Болезнь Ходжкина). Мето ды диагностики: РГ, КТ, МРТ. Чаще сначала появляет ся компактная группа увеличенных лимфатических узлов верхнего этажа средостения. В костях находят
319

Торакальная хирургия
склеротические и литические изменения. Развиваются изменения в легких, которые могут быть крайне раз нообразными — инфильтраты, грубые тяжистые тени, полоски.
*
•*
Рис. 12. В-клеточная лимфома (рентгенограмма органов грудной полости в прямой проекции)
Эндоскопическая и морфологическая диагностика
Бронхологическое исследование позволяет решить вопросы о возможном прорастании или сдавлении тра хеи и бронхов, уплощении картины, и осуществить, при определенных условиях, биопсию путем прямого взятия материала из дыхательных путей или транстрахеобронхиальной пункции.
Эзофагоскопия. Определение возможного сдавления, отклонения, прорастания пищевода и взятие пря мой биопсии. Способствует диагностике дивертикулов пищевода.
Трансторакальная пункция новообразования (под контролем УЗИ, КТ) позволяет верифицировать морфо логический диагноз.
Прескаленная биопсия при определении увели ченных лимфоузлов в области передней лестничной мышцы также способствует установлению диагноза.
При отсутствии возможности гистологической вери фикации диагноза вышеуказанными методами применя ются парастернальная медиастинотомия и торакоскопия.
Парастернальная медиастинотомия выполняется под наркозом путем рассечения мягких тканей вдоль II или I I — I I I ребер (по методу Stemmer J. и соавт., 1971). Удаляется хрящ субперихондрально на протяжении в среднем 6 см. Внутренняя грудная артерия и вена пере вязываются и пересекаются либо, по методу J.Stemmer и соавт., отодвигаются. Плевра отодвигается латерально и открывается средостение.
При расположении новообразования под медиастинальной плеврой и отсутствии выраженных спаек в плевральной полости применение торакоскопии позво ляет осуществить гистологическую верификацию опу холи, а при видеоторакоскопии и определенных усло виях (небольшие размеры, отсутствие тесной связи с жизненно важными органами и др.) возможно удаление образования.
Рис. 13. Т-клеточная лимфома у беременной (срок 5 месяцев). Обширное поражение средостения, легкого, надключичных областей. Рентгенограмма органов грудной полости (прямая проекция)
Лимфосаркома. Методы диагностики: КТ, МРТ, ПЭТ. Контуры крупноволнистые, полициклические. При сдавлеиии крупных бронхов могут появляться ателектазы.
Объем инструментального обследования больных с опухолями и кистами средостения
•Скрининг-диагностика: флюорография.
•Определение новообразования средостения:
ш многоплоскостная рентгеноскопия, двухили трехплоскостная рентгенография с контрастиро ванием пищевода;
320
