
Roytberg_G_E__Strutynskiy_A_V_Serdechno-sosu
.pdf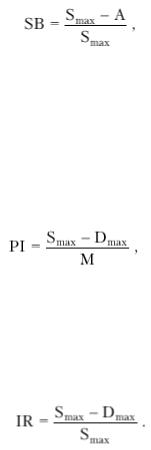
1.Максимальная систолическая амплитуда линейной скорости кровотока в точке ультразвуковой локации (Smax);
2.Максимальный диастолический пик скорости (Dmах);
3.Индекс спектрального расширения (SB), характеризующий степень турбулентности кровотока в месте локации:
где А — скорость максимальной интенсивности кровотока, т.е. амплитуда наиболее ярких точек спектра.
4. Индекс пульсации (PI), характеризующий циркуляторное сопротивление в бассейне лоцируемой артерии:
где М — средняя скорость кровотока в точке локации.
5. Индекс циркуляторного сопротивления — IR (индекс Пурселло):
Основным и наиболее достоверным признаком стеноза магистральной артерии в месте локации является увеличение максимальной систолической амплитуды допплерограммы
(Smax). Считается, что увеличение степени стеноза на 10% сопровождается ростом Smax на 1 кГц. Например, если при допплеровском исследовании общей или внутренней сонной артерии значения Smax составляют 4–5 кГц (в норме Smax в этих артериях не превышает 4 кГц), имеется умеренный стеноз этих артерий (до 50% просвета сосудов). Если Smax больше 5 кГц, речь идет о выраженном стенозе (рис. 4.40).
Нередко наряду с увеличением линейной скорости кровотока в участке сужения обнаруживают признаки повышения циркуляторного сопротивления сосуда в виде нарастания величины индекса пульсации (PI), индекса циркуляторного сопротивления (IR) и снижения величины максимального диастолического пика (Dmax).
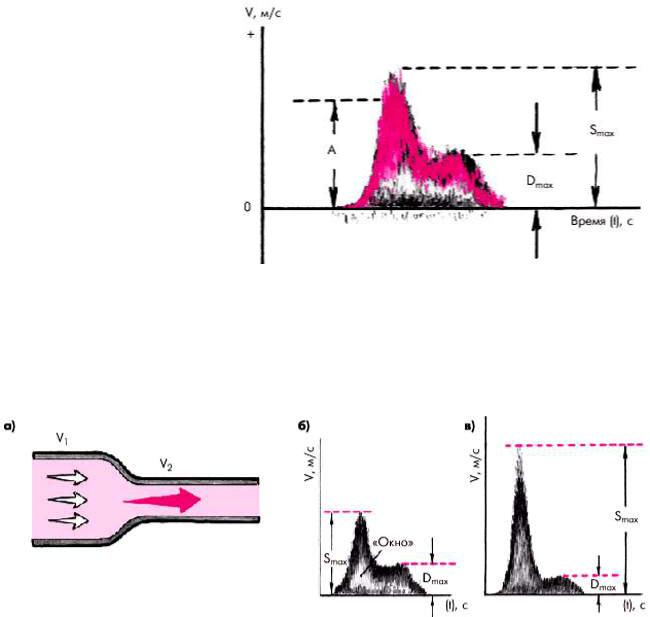
Рис. 4.39. Определение основных количественных показателей, характеризующих спектр допплеровского сигнала (схема).
S max — максимальная амплитуда
систолической волны, D max
—
максимальный диастолический пик скорости; A — скорость максимальной интенсивности кровотока (амплитуда наиболее ярких точек допплеровского спектра)
Рис. 4.40. Схема изменений линейной скорости кровотока (а) и спектры допплеровского сигнала, зарегистрированного в области нормального просвета артерии (б) и в месте ее сужения (в). Объяснение в тексте
Важным признаком сужения магистральной артерии при допплеровском исследовании является регистрация турбулентного потока с заметным расширением спектра как в систолу, так и в диастолу. Это сопровождается уменьшением амплитуды максимальной интенсивности кровотока (А) и, соответственно, увеличением индекса спектрального расширения (SB). На рис. 4.41, б приведен спектр допплеровского сигнала,
зарегистрированный при умеренном сужении (менее 60%) магистральной артерии. Несмотря на отсутствие заметного увеличения максимальной систолической амплитуды линейной скорости, определяется широкое распределение частот и уменьшение площади ―окна‖, характерного для нормального ламинарного движения крови в магистральном сосуде (рис. 4.41, а), что является важным указанием на наличие турбулентного кровотока.

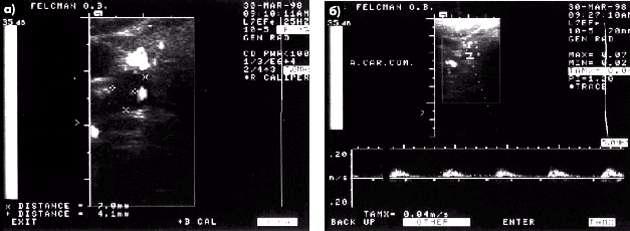
изменение спектра допплеровского сигнала при локации ниже места окклюзии (б)
Рис. 4.43. Критический (90%) стеноз правой общей сонной артерии с атеросклеротической бляшкой по латеральной стенке артерии (а) и изменение допплеровского спектра потока крови (б). Объяснение в тексте
Ультразвуковая допплерография артерий нижних конечностей
К числу наиболее частых причин гемодинамически значимого сужения артерий нижних конечностей относится периферический атеросклероз. Методика изучения кровотока в магистральных артериях нижних конечностей с использованием УЗДГ включает два этапа: 1) ультразвуковую локацию артерий в стандартных точках исследования с получением информации о характере кровотока и 2) измерение регионарного систолического АД с определением индексов давления.
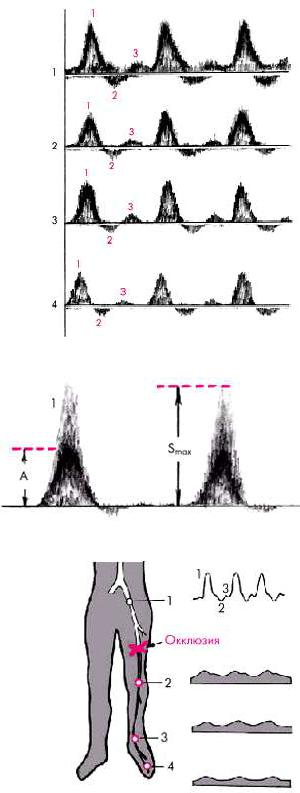
На рис. 4.44 схематически показаны 4 стандартные позиции ультразвукового исследования артерий нижних конечностей:
1.Наружная подвздошная артерия — на 1,5 см медиальнее пупартовой связки.
2.Подколенная артерия — в области подколенной ямки.
3.Задняя тибиальная артерия — в ямке, образованной медиальной лодыжкой и ахилловым сухожилием.
4.Терминальная ветвь передней тибиальной артерии — в области тыла стопы между фалангами I и II пальцев.
В норме при локации магистральных артерий нижних конечностей допплерограммы имеют характерный вид трехфазной кривой (рис. 4.45). Первая положительная и следующая за ней вторая отрицательная волна возникают в систолу и отражают, соответственно, антеградный кровоток, направленный в сторону ультразвукового датчика, и небольшой ретроградный ток крови обратно в сторону сердца. Третья (положительная) волна возникает в конце диастолы в результате слабого антеградного кровотока после отражения крови от створок аортального клапана.
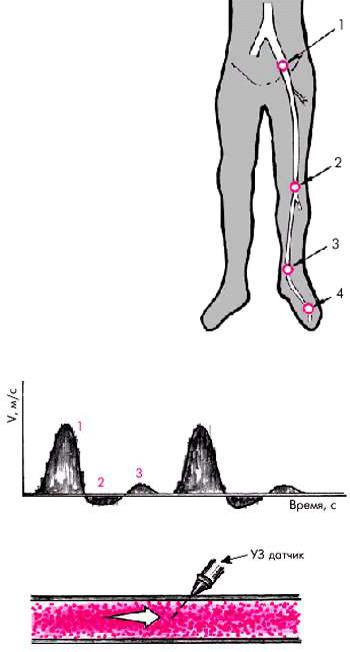
Рис. 4.44. Стандартные позиции ультразвукового исследования артерий нижних конечностей: «1» — подвздошная артерия; «2» — подколенная артерия; «3» — задняя тибиальная артерия; «4» — терминальная ветвь передней тибиальной артерии
Рис. 4.45. Типичная форма нормальной допплерограм-мы магистральной артерии нижних конечностей (схема). «1» — антеградный систолический кровоток по артерии; «2» — ретроградный ток крови в сторону сердца; «3» — слабый антеградный кровоток в диастолу. Внизу показано направление УЗ-локации по отношению к кровотоку
На рис. 4.46 показано схематическое изображение нормальных допплерограмм, соответствующих четырем стандартным позициям ультразвукового датчика.
При наличии стеноза магистральной артерии в месте сужения регистрируются характерные изменения магистрального кровотока. Увеличивается максимальная амплитуда систолической волны (Smax), ее основание расширяется. Допплерограмма приобретает двухфазный (а не трехфазный, как в норме) вид за счет исчезновения третьей волны антеградного тока крови. Вторая (ретроградная) волна также может быть слабо выражена
(см. рис. 4.47).
Ниже места окклюзии регистрируется коллатеральный тип допплерограммы (см. рис. 4.42, 4.48 и 4.49) с низким, сглаженным систолическим пиком, относительно высоким уровнем диастолической волны и отсутствием как второй систолической (ретроградной), так и третьей (антеградной) диастолической волны (монофазный характер кривой).
Например, при окклюзии средней или дистальной трети бедренной артерии коллатеральный тип кровотока обнаруживается в области подколенной, задней и передней тибиальных артерий, а магистральный тип (трехфазная кривая) — в области наружной подвздошной артерии (рис. 4.48). Окклюзия подколенной артерии сопровождается появлением коллатерального типа кровотока в тибиальных артериях (рис. 4.49).
Рис. 4.46. Нормальные допплерограммы артерий нижних конечностей, зарегистрированные из стандартных поциций (1, 2, 3, 4), изображенных на рис. 4.44
Рис. 4.47. Изменения допплерограммы при сужении магистральной артерии. Объяснение в тексте
Рис. 4.48. Схема допплерограмм, зарегистрированных из стандартных позиций при окклюзии бедренной артерии
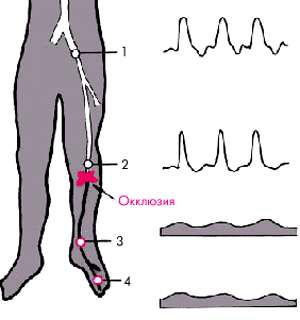
Рис. 4.49. Схема допплерограмм, зарегистрированных из стандартных позиций при окклюзии подколенной артерии
Для определения уровня и степени сужения проводят также измерение регионарного систолического АД и расчет индексов давления. На правую и левую нижние конечности накладывают по четыре пневматические манжетки — такие же, как и при измерении АД на плечевой артерии по методу Н.С.Короткова. Манжетки помещают на уровне верхней и нижней трети бедра и голени, как показано на рис. 4.50. Перед началом исследования трижды определяют АД на плечевой артерии; для последующих расчетов выбирается наибольшее значение давления.
Затем приступают к измерению регионарного систолического АД в отдельных сегментах артерий нижних конечностей: в проксимальном и дистальном отделах бедренной артерии,
вподколенной артерии и в артериях голени. Ультразвуковой датчик при этом устанавливают
втретьей или четвертой позициях и получают допплеровское изображение кровотока
впередней или задней тибиальной артерии. После этого в манжетку, установленную на уровне верхней трети бедра, нагнетают воздух несколько выше значения в момент полного прекращения кровотока в тибиальной артерии. Затем медленно выпускают воздух, снижая давление в манжетке и тем самым уменьшая сжатие артерии. При давлении в манжетке чуть ниже систолического артерия начинает пропускать в систолу первые пульсовые волны, которые фиксируются ультразвуковым датчиком. Так же определяют систолическое АД на всех четырех уровнях артериальной системы нижних конечностей.
В норме систолическое АД на ногах выше давления в плечевой артерии на 20–40 мм рт. ст.

Рис. 4.50. Схема определения регионарного систолического АД в сосудах нижних конечностей
 Запомните
Запомните
При гемодинамически значимом сужении или окклюзии артерии нижних конечностей
систолическое АД снижается параллельно степени стеноза. При полной окклюзии уровень АД определяется степенью развития коллатерального кровообращения: чем лучше развиты коллатерали, тем менее выражено падение систолического АД.
Следует подчеркнуть, что абсолютное значение систолического АД в артериях нижних конечностей зависит не только от степени стеноза, но и от величины системного АД, измеряемого в плечевой артерии. Поэтому для оценки степени изменения регионарного АД используют, как правило, относительные показатели, в частности так называемый
―лодыжечный индекс давления‖ (ЛИД):
где АДлод и АДплеч — соответственно, уровень АД в лодыжечной (передней или задней тибиальной) и плечевой артериях.
 Запомните
Запомните
В норме ЛИД составляет от 1,0 до 1,5, причем максимальные колебания ЛИД от верхней до нижней манжетки не превышают ± 0,20–0,25. Снижение значений ЛИД до 1,0 и менее свидетельствует о гемодинамически значимом (более 75%) стенозе или окклюзии в месте измерения АД или проксимальнее его.
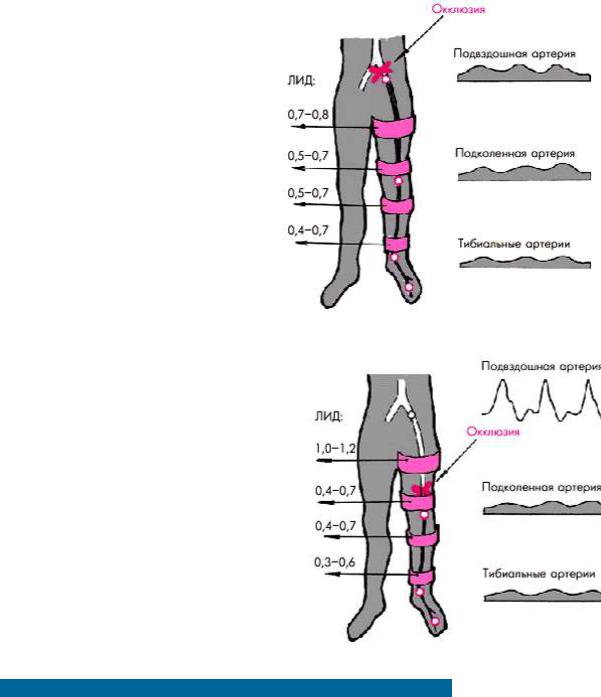
Например, при окклюзии наружной подвздошной артерии АДс и значения ЛИД снижаются на всех уровнях измерения давления (рис. 4.51); при окклюзии средней или дистальной трети бедренной артерии — в области подколенной и тибиальных артерий (рис. 4.52) и т.п.
При оценке результатов исследования следует иметь в виду, что для диагностики окклюзии артерии нижних конечностей анализ спектра допплерограмм, зарегистрированных при прямой локации артерии, обладает несколько большей информативностью, чем измерение регионарного систолического АД, поскольку выраженное развитие коллатералей может нивелировать падение давления проксимальнее места окклюзии.
Рис. 4.51. Изменение лодыжечного индекса давления (ЛИД) и характера допплеровского сигнала в стандартных позициях (справа) при окклюзии наружной подвздошной артерии
Рис. 4.52. Изменение лодыжечного индекса давления (ЛИД) и характера допплеровского сигнала в стандартных позициях (справа) при окклюзии дистальной трети бедренной артерии
4.5. Лечение и профилактика атеросклероза
Современная концепция ФР и их роли в формировании и прогрессировании атеросклероза основана на убедительных доказательствах их влияния на частоту возникновения и тяжесть

течения ИБС, острого ИМ, ишемического мозгового инсульта, хронической артериальной сосудистой недостаточности нижних конечностей, внезапной сердечной смерти, т.е. заболеваний и клинических ситуаций, патогенетически тесно связанных с наличием атеросклероза. Было показано, например, что каждый из основных ФР в отдельности (ГЛП, АГ, курение) в 2 раза увеличивает смертность больных от ИБС, а их сочетание — примерно в 5 раз (Р.Г. Оганов). С другой стороны, в многочисленных многоцентровых плацебоконтролируемых исследованиях было показано, что активные мероприятия, направленные на устранение или ослабление действия основных ФР, закономерно сопровождаются снижением частоты ИМ, мозгового инсульта и внезапной сердечной смерти. Так например, при применении одного из эффективных гиполипидемических препаратов — симвастатина — вместе с достоверным уменьшением содержания в крови ХС ЛНП (на 38%) происходит снижение общей смертности больных атеросклерозом на 30%, числа ―коронарных эпизодов‖ — на 40% и количества мозговых инсультов — на 30% (исследование 4S — Scandinavian Simvastatine Survival Study). Коррекция уровня АД и отказ от курения сопровождаются снижением числа повторных ИМ и частоты внезапной смерти.
Таким образом, первым важнейшим принципом лечения и профилактики атеросклероза и его осложнений является устранение или ослабление действия основных модифицируемых ФР:
ГЛП, АГ, курения, ожирения, гиподинамии, нарушений углеводного обмена и т.д. Этот принцип должен использоваться как для лечения больных, страдающих атеросклерозом, так и для профилактики заболевания у лиц, имеющих те или иные ФР.
Второй принцип, который используется для лечения и вторичной профилактики осложнений атеросклероза у пациентов с доказанным атеросклеротическим процессом, — это
предупреждение возможной дестабилизации атеросклеротической бляшки, т.е. основной причины ИМ, мозгового ишемического инсульта, внезапной смерти и т.п. Напомним, что дестабилизация бляшки характеризуется истончением ее покрышки, разрывами фиброзной капсулы с частичным опорожнением липидного ядра, кровоизлияниями и тромбозами внутри атероматозной бляшки и т.д. Факторами, способствующими такой дестабилизации, являются:
действие на эндотелий сосуда и фиброзную оболочку окисленных (модифицированных) ЛНП и ЛП (α), присутствующих в крови и в интиме сосудистой стенки; повышение напряжение сдвига при высоком уровне давления в аорте или при
выраженной физической нагрузке; повышенная агрегация тромбоцитов, ведущая к формированию пристеночных
тромбов в области атеросклеротической бляшки или тромбов во вновь образовавшейся капиллярной сети внутри самой атеросклеротической бляшки; активация перекисного окисления липидов, способствующая модификации ЛНП и ЛП
(α);
активная воспалительная и иммунная реакция в атеросклеротической бляшке; дисфункция эндотелия, усугубляемая повышенной активностью нейрогуморальных систем регуляции (САС, РАС и др.).
Следует отметить, что эффективность коррекции ФР атеросклероза, о которой упоминалось выше, несомненно связана прежде всего с уменьшением вероятности дестабилизации атеросклеротической бляшки. Однако более выраженный положительный эффект можно ожидать при одновременном использовании и других направлений лечения: антиагрегантной терапии, ферментов антиоксидантной защиты, цитопротекторов, а также коррекции активности нейрогуморальных систем регуляции (применение ингибиторов АПФ, β- адреноблокаторов и т.д.).

 Запомните
Запомните