
Практическое занятие №
Изучение методики и получение навыков оказания первой помощи пострадавшим при несчастных случаях
Цель работы: изучить правила, способы и приемы оказания первой медицинской помощи при травмах и внезапных заболеваниях.
Получить навыки проведения реанимационных мероприятий, оказания первой помощи пострадавшим и закрепить полученные знания.
Содержание работы: 1. Изучение методических указаний и рекомендованной литературы по методике проведения реанимационных мероприятий, оказания первой медицинской помощи.
2. Отработка приемов выполнения реанимационных мероприятий на медицинском тренажере сердечно-легочной реанимации «Максим».
Современная медицина располагает всеми средствами помощи человеку при травмировании или внезапном недомогании. Однако быстрое прибытие медицинских работников с необходимыми средствами оказания первой помощи к месту происшествия не всегда возможно. Поэтому первую помощь пострадавшему должен уметь оказывать каждый работник, тем более с высшим образованием.
На сегодняшний день в России нет эффективной системы обучения населения навыкам оказания первой медицинской помощи. Сколько жизней можно было спасти, окажись на месте происшествия хотя бы один человек, владеющий этими жизненно необходимыми навыками.
Дайте определение первой медицинской помощи.
Что должен знать оказывающий помощь?
Что должен уметь оказывающий помощь?
В каком порядке необходимо проводить первую помощь?
Что обязаны сделать лица, не занятые оказанием первой помощи?

Какой тренажер используется для проведения занятия и что входит в комплект?
Какие действия можно отрабатывать на тренажере?
Что определяется с помощью электрического пульта?
Чтобы научиться выполнять правильно искусственное дыхание и непрямой массаж сердца, весьма полезно провести тренировки на специальных тренажерах. Одним из них является тренажер «Максим II» производства ОАО «Медиус» г. Санкт-Петербург.
На тренажере отрабатывают приемы оказания первой медицинской помощи и контролируют правильность их проведения на электрическом пульте контроля.
Работу с тренажером необходимо проводить в следующей последовательности:
1. Тренажер положить горизонтально.
2. Подключить торс с помощью разъема к электрическому пульту контроля. Вилку сетевого адаптера подсоединить к розетке сети. Включить питание с помощью нижнего тумблера на электрическом пульте контроля.
3. Обеспечивать запрокидывание головы тренажера (при угле запрокидывания 15°–20° градусов, должен включиться зеленый сигнал «Положение головы правильное»).
4. Ритмичным надавливанием на грудную полость тренажера провести непрямой массаж сердца. При прикладываемом усилии в 25±2 кгс. (глубине продавливания 3–5 см), загорается зеленый светодиод «НОРМАЛЬНО», при большей глубине – красный светодиод «СИЛЬНО».
5. Провести по правилам первой медицинской помощи искусственное дыхание «изо рта в рот» или «изо рта в нос». При достаточно интенсивном поступлении воздуха (скорость воздушного потока не менее 2 л/с), горит светодиод «НОРМАЛЬНО». Действия, указанные в пунктах 4, 5 необходимо проводить в соответствии с правилами оказания первой медицинской помощи.
6. Проконтролировать на тренажере появление пульса на сонной артерии можно, переведя тумблер «пульс» в верхнее положение.
7. Проверять состояние зрачков глаз пострадавшего, оттянув веко вверх. При этом для наглядности, в одном из глаз зрачок расширен – пострадавший находится в состоянии клинической смерти, а в другом глазе – зрачок нормальный – функции пострадавшего организма восстановлены.
8. После проведения всех указанных действий необходимо перевести все тумблера в исходное положение и отключить пульт контроля от электрической сети.
Что понимают под травмами?
Оказание медпомощи при травмах включает
Нередко само- взаимопомощь, оказанная своевременно и правильно, не только спасает жизнь пострадавшему, но и является залогом успеха дальнейшего лечения. Поэтому очень важно, чтобы каждый человек умел
Первая помощь при ранениях
Нижнечелюстную артерию (2) прижимают I пальцем к углу нижней челюсти при кровотечениях из ран, расположенных на лице.
О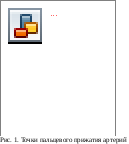 чень
крупным сосудом является общая
сонная
артерия
(3). Она проходит по передней поверхности
шеи сбоку от гортани. Эту артерию
прижимают ниже (ближе к сердцу) ее
повреждения к шейным позвонкам. Затем
накладывают давящую повязку, под которую
на поврежденную артерию подкладывают
плотный валик из бинта, салфеток или
ваты.
чень
крупным сосудом является общая
сонная
артерия
(3). Она проходит по передней поверхности
шеи сбоку от гортани. Эту артерию
прижимают ниже (ближе к сердцу) ее
повреждения к шейным позвонкам. Затем
накладывают давящую повязку, под которую
на поврежденную артерию подкладывают
плотный валик из бинта, салфеток или
ваты.
Подключичную артерию (4) прижимают к I ребру в ямке над ключицей, когда кровоточащая рана расположена высоко на плече, в области плечевого сустава или в подмышечной впадине.
При расположении раны в области средней или нижней трети плеча прижимают подмышечную артерию (5) к головке плечевой кости,
для чего, опираясь I пальцем на верхнюю поверхность плечевого сустава, остальными пальцами сдавливают артерию.
Плечевую артерию (6) прижимают к плечевой кости с внутренней стороны плеча сбоку от двуглавой мышцы, если кровоточащая рана расположена в нижней трети плеча или на предплечье. Оказывающий помощь левой рукой поддерживает поврежденную конечность, а I пальцем правой руки сдавливает артерию, опираясь остальными пальцами на наружную поверхность плеча.
Лучевую артерию (7) прижимают к подлежащей кости в области запястья у I пальца при повреждении артерий кисти.
Бедренную артерию (8) прижимают в паховой области к лобковой кости таза путем надавливания сжатым кулаком (это делают при повреждении бедренной артерии в средней и нижней трети). При артериальном кровотечении из раны, расположенной в области голени или стопы, прижимают подколенную артерию (9) в области подколенной ямки, для чего большие пальцы кладут на переднюю поверхность коленного сустава, а остальными прижимают артерию к кости.
На стопе можно прижать к подлежащим костям артерии тыла стопы (10), затем наложить на нее давящую повязку, а при сильных артериальных кровотечениях – жгут на область голени.
Пальцевое прижатие артерий требует значительных усилий. Даже физически сильный и хорошо подготовленный человек может осуществлять его не более 15–20 мин. Поэтому немедленно сделав пальцевое прижатие сосуда, надо быстро наложить, где это возможно, жгут или закрутку и стерильную повязку.
Все раны, кроме тех, которые производятся при операциях в асептических условиях специальными инструментами, считаются первично-инфицированными. Микробы попадают в рану вместе с ранящим предметом, кусками одежды, землей, из воздуха и при прикосновении к ране руками и вызывают ее нагноение. Если же гноеродные микробы попадают в кровь, то в этих случаях может произойти общее заражение организма (сепсис).
Одним из осложнений ран является рожистое воспаление (рожа), которое вызывается стрептококком. Возникает сильный озноб, температура повышается до 39–40°С, в области раны появляется краснота с резко очерченными, неровными, в виде языков, границами. Микроб может передаваться через загрязненный перевязочный материал, при неправильном оказании первой медицинской помощи.
Наиболее опасно попадание в рану микробов, развивающихся при отсутствии воздуха. Они имеются в земле и чаще проникают в рваные и ушибленные раны, вызывают тяжелое осложнение – анаэробную инфекцию (газовая гангрена), которая сопровождается гнилостным распадом тканей с образованием в них пузырьков воздуха. Общее состояние пораженного быстро ухудшается. Для предупреждения развития газовой гангрены при обширных ранениях необходимо вводить противогангренозную сыворотку.
Другим очень опасным осложнением раны является столбняк, возбудитель которого также находится в земле. Через несколько дней после заражения у раненого появляются судорожные сокращения мышц, которые быстро распространяются по всему телу, в том числе на дыхательную мускулатуру. Смерть может наступить от остановки дыхания. В целях профилактики столбняка при всех ранениях, сопровождающихся загрязнением, особенно землей, навозом, а также и при наличии размозженных тканей раненому вводят противостолбнячную сыворотку.
Газовая гангрена и столбняк – заразные заболевания. Больные подлежат изоляции; для ухода за ними выделяют отдельный персонал. Белье, инструменты и другие предметы, которые используются для ухода, подвергают дезинфекции, а перевязочный материал, бывший в употреблении, сжигают.
ПОНЯТИЕ ОБ АСЕПТИКЕ И АНТИСЕПТИКЕ
При оказании первой медицинской помощи раненым необходимо предупредить попадание в раны микробов, т. е. соблюдать основные правила асептики. Асептика достигается строгим соблюдением основного, обязательного правила – все, что соприкасается с раной, должно быть стерильным (не иметь на поверхности микробов). Поэтому при оказании первой медицинской помощи нельзя рану трогать руками, удалять из нее осколки, обрывки одежды, использовать нестерильный материал для закрытия раны. Существует ряд химических и лекарственных веществ, губительным образом действующих на микробы (винный спирт, настойка йода, растворы хлорамина, перманганата калия, риванола и др.). Такие вещества называются обеззараживающими, или антисептическими, а метод борьбы с микробами с помощью этих средств – антисептикой. Перед наложением стерильной повязки кожу вокруг раны смазывают настойкой йода, этим самым уничтожая находящихся на коже микробов. Антисептиком сложного состава является мазь Вишневского. К биологическим антисептикам относится группа антибиотиков, специфических вакцин и сывороток, используемых для профилактики и лечения раневой инфекции. Губительно действуют на микробов некоторые физические факторы, в частности высокая температура (горячий пар, кипячение, сухой жар), используемая для стерилизации различного материала. Способы асептики и антисептики дополняют друг друга и способствуют эффективной борьбе с раневой инфекцией.
НАЛОЖЕНИЕ ПОВЯЗОК
На все раны накладывают стерильные повязки, представляющие собой перевязочный материал, которым закрывают рану. Процесс наложения повязки на рану называется перевязкой. Повязка состоит из двух частей: внутренней (перевязочный материал, который соприкасается с раной – стерильная салфетка) и наружной (материал, который закрепляет повязку – бинт).
Перевязочный материал должен быть гигроскопичным, хорошо впитывать влагу из раны – кровь и гной, хорошо высыхать, легко поддаваться стерилизации. Основным перевязочным материалом являются марля, вата белая и серая, косынки, алигнин (лигнин). Из марли изготовляются табельные перевязочные средства: индивидуальные перевязочные пакеты, повязки стерильные малые и большие, салфетки стерильные малые и большие, бинты стерильные и нестерильные разных размеров.
Для экономии перевязочного материала и укрепления повязок применяются лейкопластыри, которые хорошо удерживают перевязочный материал, а также заклеивают ссадины, царапины и небольшие раны. Кроме того, имеется пластырь бактерицидный. Простейшим медицинским клеем является клеол, с помощью которого перевязочный материал приклеивается к коже. Сейчас широкое применение находят синтетические клеи типа БФ-2, БФ-6, при нанесении которых на коже образуется тонкая, эластичная пленка, сохраняющаяся 2–3 дня, под ней хорошо заживают небольшие раны.
П ри
наложении повязок необходимо придерживаться
следующих основных правил. Чтобы не
вызывать излишней боли, при перевязке
поддерживать поврежденную часть тела.
Бинт держать в правой руке скаткой
вверх, в левой удерживать повязку и
разглаживать ходы бинта. Бинт раскатывать,
не отрывая от поверхности тела, обычно
слева направо, каждым последующим ходом
перекрывая предыдущий наполовину.
Бинтовать конечности с периферии,
оставляя свободными кончики неповрежденных
пальцев; повязку накладывать не очень
туго (если не требуется давящая повязка),
чтобы она не нарушала кровообращения,
но и не очень слабо, чтобы она не сползала
с раны.
ри
наложении повязок необходимо придерживаться
следующих основных правил. Чтобы не
вызывать излишней боли, при перевязке
поддерживать поврежденную часть тела.
Бинт держать в правой руке скаткой
вверх, в левой удерживать повязку и
разглаживать ходы бинта. Бинт раскатывать,
не отрывая от поверхности тела, обычно
слева направо, каждым последующим ходом
перекрывая предыдущий наполовину.
Бинтовать конечности с периферии,
оставляя свободными кончики неповрежденных
пальцев; повязку накладывать не очень
туго (если не требуется давящая повязка),
чтобы она не нарушала кровообращения,
но и не очень слабо, чтобы она не сползала
с раны.
Повязка, которую накладывают впервые после травмы, называется первичной стерильной. Прежде чем наложить первичную повязку при оказании первой медицинской помощи, нужно обнажить рану, не загрязняя ее и не причиняя боли пораженному. Верхнюю одежду в зависимости от характера раны, погодных и местных условий или снимают, или разрезают по шву.
Сначала снимают одежду со здоровой стороны, затем – с пораженной. В холодное время года во избежание охлаждения, а также в экстренных случаях оказания первой медицинской помощи у пораженных в тяжелом состоянии одежду разрезают в области раны в виде клапана двумя горизонтальными (выше и ниже раны) и одним вертикальным разрезами, получившийся клапан отвертывают в сторону, обнажая рану. Нельзя отрывать от раны прилипшую одежду; ее надо осторожно обстричь ножницами и затем наложить повязку. Надевают снятую одежду в обратном порядке: сначала на пораженную, а затем на здоровую сторону. Для наложения первичных повязок на раны используют индивидуальные перевязочные пакеты, большие и малые стерильные повязки и бинты.
Пакет перевязочный индивидуальный (рис. 2) состоит из бинта (шириной 10 см и длиной 7 м) и двух ватно-марлевых подушечек (размером 17,5×32 см). Одна из подушечек пришита около конца бинта неподвижно, а другую можно передвигать по бинту. Свернутые подушечки и бинт завернуты в вощеную бумагу и вложены в герметичный чехол из прорезиненной ткани, целлофана или пергаментной бумаги. В пакете имеется булавка, на чехле указаны правила пользования пакетом.
При наложении повязки пакет берут в левую руку, а правой рукой по надрезу вскрывают наружный чехол и вынимают пакет в вощеной бумаге с булавкой. Булавку временно прикалывают на, видном месте к одежде. Осторожно развертывают бумажную оболочку, в левую руку берут конец бинта с пришитой ватно-марлевой подушечкой, в правую – скатанный бинт и разводят руки. Бинт натягивают, вследствие чего расправляются подушечки. Их накладывают на руку той поверхностью, которой не касаются руками. Одна сторона подушечки прошита цветными нитками. Оказывающий помощь при необходимости может касаться руками только этой стороны. Подушечки прибинтовывают бинтом, конец которого закрепляют булавкой. При сквозных ранениях подвижную подушечку перемещают по бинту на нужное расстояние, что позволяет закрыть входное и выходное отверстия раны. При необширных ранах подушечки накладывают одна на другую, а при ожогах – рядом.
Наружный чехол пакета, внутренняя поверхность которого стерильная, используется для наложения герметических повязок.
ТЕХНИКА НАЛОЖЕНИЯ БИНТОВЫХ ПОВЯЗОК
Известно много типов бинтовых повязок. Каждая из таких повязок применяется в зависимости от места ранения.
П овязки
на область головы при ранении темени,
затылка, нижней челюсти выполняются в
виде уздечки (рис 3), После 2–3 закрепляющих
круговых ходов вокруг головы (1) бинт
ведут по затылку (2) на шею и подбородок,
далее делают несколько вертикальных
ходов (3, 4, 5) через подбородок и темя.
Затем бинт ведут на затылок (6) и закрепляют
его круговыми ходами. При наложении
повязки на подбородок делают дополнительные
ходы (7, 8) через подбородок и .шею, далее
вертикальные (10, 11) и заканчивают
фиксирующим ходом (12) вокруг головы.
овязки
на область головы при ранении темени,
затылка, нижней челюсти выполняются в
виде уздечки (рис 3), После 2–3 закрепляющих
круговых ходов вокруг головы (1) бинт
ведут по затылку (2) на шею и подбородок,
далее делают несколько вертикальных
ходов (3, 4, 5) через подбородок и темя.
Затем бинт ведут на затылок (6) и закрепляют
его круговыми ходами. При наложении
повязки на подбородок делают дополнительные
ходы (7, 8) через подбородок и .шею, далее
вертикальные (10, 11) и заканчивают
фиксирующим ходом (12) вокруг головы.
На грудь накладывают спиральную или крестообразную повязки. Для спиральной повязки (рис 4) разматывают конец бинта длиной около 1 м, который кладут на левое надплечье (2) и оставляют висеть косо направо на груди. Бинтом, начиная снизу со спины, спиральными ходами справа налево (3–10) бинтуют грудную клетку, далее ходом из левой подмышечной впадины бинт связывают со свободным концом (1) через правое плечо.
Крестообразную повязку на грудь (рис 5) накладывают снизу круговыми фиксирующими 2–3 ходами бинта (1–2), далее со спины справа на левое надплечье (3), фиксирующим круговым ходом снизу (4), через правое надплечье (5) и опять вокруг грудной клетки, затем через левое надплечье и так далее, чередуя надплечья и фиксируя повязку круговыми ходами вокруг грудной клетки; конец бинта последнего кругового хода закрепляют булавкой.
При
проникающих ранениях грудной клетки
воздух при вдохе засасывается в рану,
а при выдохе выходит из нее. Такое
состояние, называемое открытым
пневмотораксом, чрезвычайно опасно для
жизни. Засасываемый через рану воздух
сдавливает легкие, нарушает дыхание,
сдавливает сердце, затрудняя его работу.
Проникающую рану необходимо закрывать
как можно раньше. На нее кладут
герметическую (окклюзионную) повязку.
Сначала на рану надо наложить кусок
материала, не пропускающего воздух –
прорезиненную оболочку индивидуального
перевязочного пакета, затем положить
стерильную салфетку или стерильный
бинт в 3–4 слоя и вату, которые т уго
прибинтовать к грудной клетке, применив
спиральную или крестообразную повязку.
уго
прибинтовать к грудной клетке, применив
спиральную или крестообразную повязку.


Транспортировать пораженного следует на носилках бережно и с приподнятым головным концом, а при отсутствии носилок использовать подручные средства, не допуская сдавливания грудной клетки пораженного.
При ранении живота накладывают спиральную повязку, бинтуя круговыми спиральными ходами сверху вниз. Если рана расположена в нижней части живота, в паховой области, в верхней части бедра или ягодице, то накладывают колосовидную повязку (рис. 6). Сначала делают 2–3 фиксирующих хода вокруг живота (1–3), далее бинт ведут сзади по боковой и передней поверхностям бедра (4), вокруг бедра (5) и через паховую область (6), обводят вокруг туловища (7). Повторяя ходы бинта в том же порядке, закрывают рану и конец бинта фиксируют на животе.
При проникающих ранениях живота из раны могут выпадать внутренности, чаще петли кишок. Вправлять их в брюшную полость нельзя. Рану следует закрыть стерильной салфеткой или бинтом, вокруг выпавших внутренностей на салфетку положить ватно-марлевое кольцо и наложить не слишком туго повязку. Пораженный должен быть немедленно отправлен к врачу, ему нельзя давать пить, можно только смочить губы водой.
На верхние конечности обычно накладывают спиральные, колосовидные и крестообразные повязки.
Спиральную повязку на палец (рис 7) начинают ходом вокруг запястья (1), далее бинт ведут по тылу кисти к ногтевой фаланге (2) и делают спиральные ходы бинта от конца пальца до основания (3–7) и обратным ходом по тылу кисти (8); закрепляют бинт на запястье (9).
Колосовидную повязку на большой палец начинают с закрепляющего хода бинта вокруг запястья, по тылу кисти к верхушке пальца, вокруг него и снова на запястье, повторяя таким образом ходы бинта, закрывают рану на большом пальце. Закрепляют повязку на запястье.
К рестообразную
повязку при повреждении ладонной или
тыльной поверхности кисти (рис. 8)
накладывают, начиная с фиксирующего
хода на запястье (1), далее по тылу кисти
(4) через запястье (5) к основанию V пальца,
по ладонной поверхности и опять на тыл
кисти (6), закрепляют вокруг запястья
(7).
рестообразную
повязку при повреждении ладонной или
тыльной поверхности кисти (рис. 8)
накладывают, начиная с фиксирующего
хода на запястье (1), далее по тылу кисти
(4) через запястье (5) к основанию V пальца,
по ладонной поверхности и опять на тыл
кисти (6), закрепляют вокруг запястья
(7).
На плечо и предплечье накладывают спиральные повязки, бинтуя снизу вверх, периодически перегибая бинт. Повязку на плече фиксируют ходами бинта через надплечье и противоположную подмышечную впадину. Повязку на предплечье фиксируют крестообразными ходами бинта через локтевой сустав круговыми ходами бинта на плече с возвращением на предплечье.
Повязку на локтевой сустав (рис. 9) накладывают спиральными ходами бинта, попеременно чередуя их на предплечье (1, 2, 6, 8, 10, 11) и плече (3, 4, 5, 7, 9) с перекрещиванием в локтевой ямке.
Повязку на плечевой сустав (рис 10) накладывают, начиная от здоровой стороны из подмышечной впадины по груди и наружной поверхности поврежденного плеча (1) сзади через подмышечную впадину на плечо (2), по спине через здоровую подмышечную впадину (3), и, повторяя ходы бинта, пока не закроют весь сустав, закрепляют конец бинта на груди булавкой.
П


 овязки
на нижние конечности в области стопы и
голени накладывают после их освобождения
от обуви.
овязки
на нижние конечности в области стопы и
голени накладывают после их освобождения
от обуви.
Повязку на область пятки (рис. 11) накладывают первым ходом бинта через наиболее выступающую ее часть (1), далее выше (2) и ниже (3) первого хода бинта, а для ее фиксации делают косые (4) и восьмиобразные ходы (5), как показано на рисунке.
На голеностопный сустав накладывают восьмиобразную повязку (рис. 12). Первый фиксирующий ход бинта делают выше лодыжек (1), далее вниз на подошву (2) и вокруг стопы (3), затем бинт кладут по тыльной поверхности стопы (4) выше лодыжек и возвращаются (5) на стопу; закрепляют конец бинта круговыми ходами выше лодыжек.
На голень и бедро накладывают спиральные повязки так же, как на предплечье и плечо.
Повязку на коленный сустав (рис. 13) накладывают, начиная с кругового хода через надколенную чашечку (1), затем ходы бинта попеременно идут ниже (2, 4, 6, 8) и выше (3, 5, 7, 9), перекрещиваясь в подколенной ямке.
Первая помощь при закрытых повреждениях:
Что такое вывих? Первая помощь
По глубине поражения тканей различают 4 степени ожогов:
I степень – покраснение и отек кожи, припухлость, жжение и покалывание, может быть общее недомогание. Через 3–4 дня все явления проходят, следов ожога на участке поражения не остается.
II степень – поражение верхних слоев кожи, отслаивание эпидермиса, пузыри со светлой жидкостью, краснота, боль, отек, температура, недомогание. Заживление самостоятельно через 7–12 дней, косметических дефектов не остается.
III А степень – поражение дермы с сохранением островков эпителия в области придатков кожи (сальных и потовых желез, волосяных фолликулов), из которых при благоприятных условиях возможна самостоятельная эпителизация ожога в течение 1–2 месяцев; появляются пузыри с темной жидкостью, по краю обожженной поверхности имеется полоса покраснения, боль, общие симптомы (недомогание, повышенная температура и др.).
III Б степень – некроз всех слоев кожи, в зоне поражения глубокий участок омертвления в виде струпа, захватывающий всю толщу, самостоятельное заживление невозможно, требуется хирургическое лечение.
IV степень – поражение кроме кожи подкожной клетчатки, мышц, костей. Образуется глубокий струп, захватывающий анатомические образования до кости. Цвет струпа белый или черный с четкой границей и наличием отека вокруг него.
Точно определить глубину поражения в первые часы трудно, это удается сделать только через 5–7 дней. Ожоги I, II, IIIА степени относятся к поверхностным, ожоги III Б и IV степени – к глубоким. Поверхностные ожоги сопровождаются резко выраженной болью, при глубоких ожогах болевая и тактильная чувствительность утрачивается. Состояние пострадавшего зависит не только от глубины поражения тканей, но и от площади ожога, ее принято характеризовать в процентах к общей поверхности кожи.
Первая помощь при ожогах
Отморожение. Факторы, способствующие отморожению.
По тяжести и глубине различают четыре степени отморожения. При отморожении I степени отмечается выраженная бледность кожи, снижение чувствительности или полное ее отсутствие, отечность. После начала отогревания появляются жгучие боли, зуд кожи, парестезия, умеренный отек, цианоз. Эти явления проходят самостоятельно в течение 5–7 дней, однако на протяжении многих лет может сохраняться повышенная чувствительность пораженных участков к холоду.
II степень. Возникает некроз поверхностных слоев кожи, резко выраженный отек, цианоз, а спустя 1–3 дня появляются пузыри с прозрачным светло-желтым содержимым. Дно пузыря очень болезненно. Повышается температура тела, появляются озноб, плохой сон, аппетит. Заживление происходит самостоятельно в течение нескольких недель.
III степень. Некроз всех слоев кожи, отек, ткани холодные на ощупь, пузыри с геморрагическим содержимым. Дно раны безболезненно, но больные страдают от мучительных болей, ухудшается самочувствие, апатия к окружающему, интоксикация, проявляющаяся потрясающими ознобами, потом.
IV степень. Омертвление всех слоев ткани, в том числе и кости, холодовая нечувствительность, пузыри с черной жидкостью. Граница повреждения проявляется через 7–10 дней. Резко страдает общее состояние, дистрофические изменения в органах, постоянные боли и интоксикация истощают больного.
Первая помощь при отморожении
Поражение электрическим током – сложнейший физико-химический процесс, складывающийся из термического, электролитического и механического воздействия на организм.
Что вызывает электроток
Симптомы поражения током: внутренний толчок, жгучая простреливающая боль во всем теле, пояснице, в конечностях, дрожь, судороги, головокружение, тошнота, боль в области сердца, остановка дыхания из-за спазма голосовых связок, невозможность крикнуть и позвать на помощь, бледность кожных покровов, холодный липкий пот, потеря сознания (у четырех из пяти пострадавших), клиническая смерть. Летальный исход может наступить молниеносно.
