
- •1 Заболевания и повреждения органов грудной клетки
- •Плевральные пункции (асс.)
- •2. Дренирование плевральной полости (асс.)
- •3. Промывание полостей абсцесса (асс.)
- •4. Межреберная спирт-новокоиновая блокада (асс.)
- •5. Вагосимпатическая блокада (асс.)
- •6. Загрудинная блокада (асс.)
- •7. Чтение рентгенограмм и бронхограмм
- •8. Знакомство с ктг органов грудной клетки
- •10. Перевязка и снятие швов (асс.)
- •11. Участие в операциях (асс.):
- •II Заболевания пищевода
- •Бужирование рубцовых структур (ретроградное)
- •Кардиодилятация
- •Чтение рентгенограмм
- •Эндоскопические методы (фгс, лапароскопия)
- •5. Участие в операциях (асс.):
- •III Заболевания органов средостения
- •Чтение рентгенограмм тмг;
- •Кт средостения;
- •3.Пункционная биопсия новообразований;
- •4.Тораковидеоскопия с пункционной биопсией;
- •5. Ассистирование на операциях:
- •IV. Артериальная патология нижних конечностей
- •1.Выявление синдрома перемежающейся хромоты.
- •2.Пальпаторное определение пульсации на магистральных сосудах (бедренной, подколенной и др.)
- •3. Дополнительные методы диагностики артериальной патологии (допплерография, ангиография и т.Д.)
- •VII. Схема обследования больного.
- •4. Аускультация магистральных сосудов
- •5. Виды ангиографии
- •6. А) аорто-бедренное протезирование
- •4. Чтение флеброграмм.
- •5. Показатели свертывающей системы крови, чтение коагулограмм.
- •6. А) венэктомия
- •VI. Ишемическая болезнь сердца
- •1.Чтение экг,
- •2.Проведение велометрии – участие
- •3. Знакомство с рентген-операционной и методом коронарографии
- •VII. Полная аv блокада
- •Чтение экг
- •Методы кардиостимуляции – ответы
- •5.Знакомство с рентген-операционной и методами исследования полостей сердца (зондированием, измерением давления и т.Д.)
- •6. Пункции перикарда (асс.)
- •7.Знакомство с методами гипотермии, искусственного кровообращения.
- •IX. Заболевания желудка
- •1. Чтение ретгенограмм: язвенная ниша, газ в брюшной полости
- •2. Определение печеночной тупости
- •3. Синдром «шум плеска»
- •4. Определение жидкости в брюшной полости
- •5. Пальпация опухоли (размеры, подвижность)
- •6. Наличие отдельных метастаз: Вирхова, Крукенберга
- •7. Фгс, лапароскопия, лапароцентез
- •Глава 10. РН-метрия в хирургической практике
- •10. 1. Обоснование методов лечения
- •10.2. Интраоперационная внутрижелудочная рН-метрия
- •10.3. Оценка результатов оперативного вмешательства
- •9. Зондирование и промывание желудка
- •10. Паранефральная блокада
- •X. Перитонит
- •1. Симптомы Щеткина-Блюмберга, Менделя
- •2. Аускультация брюшной полости (отсутствие перистальтики)
- •3. Перкуссия живота (наличие выпота, отсутствие печеночной тупости)
- •4. Ректальное и вагинальное исследование для определения Дуглас-абсцесса
- •5. Чтение рентгенограмм при поддиафрагмальном абсцессе и газе над куполом диафрагмы
- •6. Фистулография (асс.)
- •7. Участие в операциях:
- •XI. Заболевания щитовидной железы
- •1. Пальпация щитовидной железы
- •2. Симптомы тиреотоксического зоба
- •3. Чтение и трактовка узи щитовидной железы
- •4.Трактовка результатов исследования гормонов (т3, т4, ттг), иммунной системы (иммунограммы)
- •5.Ассистирование на операциях
- •XII. Заболевание печени и желчных путей
- •2. Чтение, трактовка клинических и биохимических показателей крови
- •3. Знакомство с рентгенконтрастными методами исследованиями:
- •4. Узи печени
- •5. Ктг органов брюшной полости с контрастированием
- •6. Участие в операциях:
- •Экстренные
- •Плановые
- •7. Ведение послеоперационного периода:
- •XIII. Заболевание поджелудочной железы
- •1. Симптомы: Курвуазье, Керте, Бонде, Воскресенского, Мейо-Робсона
- •3. Рхпг при механической желтухи
- •4. Участие в операциях:
- •XIV. Грыжи передней и брюшной стенки
- •1.Определение размеров грыжевых ворот
- •2.Симптом «кашлевого толчка»
- •3. Участие в операциях: (асс.)
- •4. Рассечение апоневроза наружной косой мышцы живота скальпелем и ножницами.
- •XV. Заболевания кишечника
- •1.Симптомы непроходимости кишечника (Валя, Склярова, Кивуля, Дансе, «падающей капли»,Обуховской больницы)
- •2.Чтение рентгенограмм (чаша Клойбера), контрастное исследование тонкого кишечника
- •3.Ирригоскопия.
VII. Полная аv блокада
Чтение экг
Методы кардиостимуляции – ответы
Кардиостимуляция
I Кардиостимуля́ция (греч. kardia сердце + лат. stimulatio. от stimulare возбуждать, побуждать)
метод лечения нарушений сердечного ритма с помощью электрических импульсов заданной силы и частоты, воздействующих на миокард и вызывающих сокращения желудочков. Используют специальные аппараты — электрокардиостимуляторы (ЭКС), состоящие из электронной схемы, генерирующей электрические импульсы, электродов и источника питания. В зависимости от назначения различают экстракорпоральные ЭКС (для проведения временной К.) и интракорпоральные ЭКС — автономные устройства, имплантируемые в организм больного (рис.). В качестве источников питания в имплантируемых ЭКС применяются ртутно-цинковые, литиевые батареи или радионуклидные источники, обеспечивающие беспрерывную работу ЭКС в течение нескольких лет.
Кардиостимуляция может быть использована для учащения и урежения сердечного ритма. Основными показаниями к учащающей К. являются полная, неполная и перемежающая формы атриовентрикулярной блокады (см. Блокада сердца), сопровождающиеся приступами аритмии Морганьи — Адамса — Стокса (см. Морганьи — Адамса — Стокса синдром); все остальные формы атриовентрикулярной блокады II—III степени, протекающие с гемодинамическими нарушениями, обусловленными брадикардией (Брадикардия) и не поддающиеся медикаментозной терапии. Учащающая К. применяется также при нарушениях ритма, возникших в результате передозировки сердечных гликозидов, при поперечной блокаде, осложнившей течение острого инфаркта миокарда. Урежающая К. используется значительно реже, главным образом для лечения некоторых форм пароксизмальной тахикардии (Пароксизмальная тахикардия).
Электроды, по которым проводятся электрические импульсы, могут быть имплантированы в миокард (миокардиальная стимуляция) или в эндокард желудочков сердца (эндокардиальная стимуляция). Для миокардиальной стимуляции электроды фиксируют к миокарду после торакотомии и вскрытия перикарда. Менее травматична и в связи с этим наиболее распространена эндокардиальная стимуляция через электроды, проведенные от ЭКС имплантированного, как правило, под большой грудной мышцей.
В зависимости от синхронизации импульсов ЭКС и различных фаз сердечного цикла выделяют асинхронную стимуляцию, Р-волновую синхронную стимуляцию и стимуляцию «по требованию», или так называемую деманд-стимуляцию. Асинхронная стимуляция обеспечивает поступление импульсов, вызывающих сокращения желудочков независимо от импульсов, вырабатываемых в синусовом узле сердца больного. Как правило, этот метод применяется при полной атриовентрикулярной блокаде. При Р-волновой синхронной стимуляции импульс с предсердия через электрод поступает в стимулятор, усиливается и через определенное время по другому электроду передается на желудочек, т.е. воспроизводится искусственная атриовентрикулярная проводимость. Кардиостимуляторы, работающие «по требованию», включаются только тогда, когда собственная частота сокращений недостаточна, и выключаются при достижении адекватной частоты собственных сокращений.
При нормальной работе ЭКС на ЭКГ фиксируется импульс-стимул в виде вертикального штриха, за которым следует вызванный им комплекс QRS. Сокращения предсердий при этом асинхронны с искусственным желудочковым ритмом.
Больные подлежат диспансерному наблюдению: в течение первого года после операции оно проводится каждые 4 мес., второго года — через каждые 2 мес., в дальнейшем — ежемесячно. Контроль за больными с имплантированными ЭКС включают определение состояния источника питания и его прогнозирование, оценку состояния электронной схемы, а также назначение лекарственных препаратов, повышающих эффективность кардиостимуляции.
Больные с имплантированными ЭКС, как правило, не предъявляют каких-либо жалоб, связанных с проведенной операцией. В некоторых случаях возможно появление неприятных ощущений в области имплантации, которые исчезают через 2—3 мес. по мере образования вокруг ЭКС соединительнотканной капсулы. Больные с имплантированными ЭКС могут вести обычный образ жизни, выполнять умеренную физическую работу; не рекомендуются резкие движения, воздействие вибрации. Во избежание недоразумений, которые могут возникнуть при прохождении больных через специальный контроль в аэропорту, им выдается сертификат, удостоверяющий факт выполненной операции. Больных необходимо обучить методике самоконтроля, которая заключается в сопоставлении частоты сердечных сокращений и частоты импульсов ЭКС. Для этого можно использовать любой транзисторный радиоприемник, который переводят на диапазон длинных или средних волн, отстраивают от передающей станции и прикладывают к месту имплантации ЭКС. Возникающие при этом в радиоприемнике звуковые сигналы соответствуют импульсам, вырабатываемым ЭКС. Подсчитывают число этих импульсов и соотносят их с числом сердечных сокращений, определяемых при подсчете пульса. В норме за каждым звуковым сигналом должна следовать пульсовая волна на периферической артерии. Для проверки функционирования ЭКС, обеспечивающего стимуляцию «по требованию», необходимо временно отключить Р-запрещающее устройство стимулятора. Для этого к месту имплантации ЭКС прикладывают постоянный магнит, после чего ЭКС начинает работать в асинхронном режиме. Различия в частоте пульса и частоте импульсов ЭКС не должны превышать ± 4 в 1 мин. Для стимуляции «по требованию» характерно отсутствие импульсов ЭКС при частоте пульса, превышающей его ритм.
Если при обследовании больного зафиксированы расхождения частоты сердечных сокращений и частоты ЭКС (± 4—8 и более в 1 мин), рекомендуется направить больного в специализированный центр кардиостимуляции для выяснения причин этих расхождений.
Нарушения нормального режима функционирования ЭКС могут быть обусловлены истощением источника питания, нарушением функции электрода, повышением порога стимуляции, восстановлением собственного синусового ритма (при асинхронной стимуляции).
Истощение источника питания проявляется значительным учащением (более 8 в 1 мин) или урежением (менее 8 в 1 мин) частоты стимуляции по сравнению с указанными в паспорте аппарата. Больной с признаками истощения источника питания должен быть госпитализирован в кардиохирургический центр для замены ЭКС.
Нарушения функции электрода могут быть связаны с его переломом, смещением или повреждением изоляции При этом на ЭКГ регистрируется снижение амплитуды импульсов ЭКС; предсердия и желудочки сокращаются асинхронно. Повреждение изоляции электрода приводит к шунтированию тока вне сердца, что проявляется резким возрастанием амплитуды импульсов ЭКС, которые, однако, не навязывают ритм сердечных сокращений. Сходные признаки характеризуют и смещение электрода, в частности его внедрение в стенку правого желудочка. Лечение больных с нарушением функции электрода проводится в кардиохирургическом стационаре.
В первые 1—2 мес. после имплантации ЭКС отмечается постепенное повышение порога стимуляции, который затем стабилизируется и не оказывает существенного влияния на режим стимуляции. Однако при чрезмерном развитии фиброзной ткани вокруг электрода возможно резкое повышение порога стимуляции, превышающего амплитуду импульса ЭКС. В этом случае сердце не отвечает на импульсы ЭКС, а на ЭКГ регистрируются стимулы без ответа желудочков. Лечение больных с подобным осложнением направлено на понижение порога стимуляции. Для этого применяют кортикостероиды, уменьшающие воспалительные явления, препараты калия, симпатомиметики (изадрин). При неэффективности медикаментозного лечения больного необходимо госпитализировать в кардиохирургический центр для замены электрода и перехода на миокардиальную стимуляцию.
Опасным осложнением является восстановление синусового ритма больного при асинхронном режиме стимуляции. Если частота синусового ритма превышает частоту ЭКС, возможно возникновение парасистолии вследствие конкуренции двух источников ритма. Подобное осложнение может привести к фибрилляции желудочков. Больного необходимо срочно госпитализировать в кардиохирургический стационар, где проводится лечение, направленное на понижение возбудимости миокарда, — назначают β-адреноблокаторы, хинидин, препараты калия. При устойчивой парасистолии показана замена асинхронного ЭКС на стимулятор типа «деманд».
К числу возможных осложнений, связанных с постоянной К., относят нагноение ложа ЭКС. Оно проявляется гиперемией, инфильтрацией, болезненностью в области ложа. Больному показана госпитализация в кардиохирургический центр для налаживания временной К., удаления ЭКС и санации его ложа.
Библиогр.: Амосов Н.М. и Бендет Я.А. Терапевтические аспекты кардиохирургии, Киев, 1983.
Имплантируемые электрокардиостимуляторы различных моделей
Имплантируемые электрокардиостимуляторы различных моделей.
II Кардиостимуля́ция (Кардио- + Стимуляция)
см. Стимуляция сердца электрическая.
Кардиостимуляция
Кардиостимуляция
(греч. kardia сердце + лат. stimulatio. от stimulare возбуждать, побуждать) — метод лечения нарушений сердечного ритма с помощью электрических импульсов заданной силы и частоты, воздействующих на миокард и вызывающих сокращения желудочков
. Используют специальные аппараты — электрокардиостимуляторы (ЭКС), состоящие из электронной схемы, генерирующей электрические импульсы, электродов и источника питания. В зависимости от назначения различают экстракорпоральные ЭКС (для проведения временной кардиостимуляции ) и интракорпоральные ЭКС — автономные устройства, имплантируемые в организм больного (рис.). В качестве источников питания в имплантируемых ЭКС применяются ртутно-цинковые, литиевые батареи или радионуклидные источники, обеспечивающие беспрерывную работу ЭКС в течение нескольких лет.
Кардиостимуляция может быть использована для учащения и урежения сердечного ритма. Основными показаниями к учащающей кардиостимуляции являются полная, неполная и перемежающая формы атриовентрикулярной блокады (см.Блокада сердца), сопровождающиеся приступами аритмии Морганьи — Адамса — Стокса (см. Морганьи — Адамса — Стокса синдром); все остальные формы атриовентрикулярной блокады II—III степени, протекающие с гемодинамическими нарушениями, обусловленными брадикардией и не поддающиеся медикаментозной терапии. Учащающаякардиостимуляция применяется также при нарушениях ритма, возникших в результате передозировки сердечных гликозидов, при поперечной блокаде, осложнившей течение острого инфаркта миокарда. Урежающая кардиостимуляцияиспользуется значительно реже, главным образом для лечения некоторых форм пароксизмальной тахикардии.
Электроды, по которым проводятся электрические импульсы, могут быть имплантированы в миокард (миокардиальная стимуляция) или в эндокард желудочков сердца (эндокардиальная стимуляция). Для миокардиальной стимуляции электроды фиксируют к миокарду после торакотомии и вскрытия перикарда. Менее травматична и в связи с этим наиболее распространена эндокардиальная стимуляция через электроды, проведенные от ЭКС имплантированного, как правило, под большой грудной мышцей.
В зависимости от синхронизации импульсов ЭКС и различных фаз сердечного цикла выделяют асинхронную стимуляцию, Р-волновую синхронную стимуляцию и стимуляцию «по требованию», или так называемую деманд-стимуляцию. Асинхронная стимуляция обеспечивает поступление импульсов, вызывающих сокращения желудочков независимо от импульсов, вырабатываемых в синусовом узле сердца больного. Как правило, этот метод применяется при полной атриовентрикулярной блокаде. При Р-волновой синхронной стимуляции импульс с предсердия через электрод поступает в стимулятор, усиливается и через определенное время по другому электроду передается на желудочек, т.е. воспроизводится искусственная атриовентрикулярная проводимость. Кардиостимуляторы, работающие «по требованию», включаются только тогда, когда собственная частота сокращений недостаточна, и выключаются при достижении адекватной частоты собственных сокращений.
При нормальной работе ЭКС на ЭКГ фиксируется импульс-стимул в виде вертикального штриха, за которым следует вызванный им комплекс QRS. Сокращения предсердий при этом асинхронны с искусственным желудочковым ритмом.
Больные подлежат диспансерному наблюдению: в течение первого года после операции оно проводится каждые 4 мес., второго года — через каждые 2 мес., в дальнейшем — ежемесячно. Контроль за больными с имплантированными ЭКС включают определение состояния источника питания и его прогнозирование, оценку состояния электронной схемы, а также назначение лекарственных препаратов, повышающих эффективность кардиостимуляции.
Больные с имплантированными ЭКС, как правило, не предъявляют каких-либо жалоб, связанных с проведенной операцией. В некоторых случаях возможно появление неприятных ощущений в области имплантации, которые исчезают через 2—3 мес. по мере образования вокруг ЭКС соединительнотканной капсулы. Больные с имплантированными ЭКС могут вести обычный образ жизни, выполнять умеренную физическую работу; не рекомендуются резкие движения, воздействие вибрации. Во избежание недоразумений, которые могут возникнуть при прохождении больных через специальный контроль в аэропорту, им выдается сертификат, удостоверяющий факт выполненной операции. Больных необходимо обучить методике самоконтроля, которая заключается в сопоставлении частоты сердечных сокращений и частоты импульсов ЭКС. Для этого можно использовать любой транзисторный радиоприемник, который переводят на диапазон длинных или средних волн, отстраивают от передающей станции и прикладывают к месту имплантации ЭКС. Возникающие при этом в радиоприемнике звуковые сигналы соответствуют импульсам, вырабатываемым ЭКС. Подсчитывают число этих импульсов и соотносят их с числом сердечных сокращений, определяемых при подсчете пульса. В норме за каждым звуковым сигналом должна следовать пульсовая волна на периферической артерии. Для проверки функционирования ЭКС, обеспечивающего стимуляцию «по требованию», необходимо временно отключить Р-запрещающее устройство стимулятора. Для этого к месту имплантации ЭКС прикладывают постоянный магнит, после чего ЭКС начинает работать в асинхронном режиме. Различия в частоте пульса и частоте импульсов ЭКС не должны превышать ± 4 в 1 мин. Для стимуляции «по требованию» характерно отсутствие импульсов ЭКС при частоте пульса, превышающей его ритм.
Если при обследовании больного зафиксированы расхождения частоты сердечных сокращений и частоты ЭКС (± 4—8 и более в 1 мин), рекомендуется направить больного в специализированный центр кардиостимуляции для выяснения причин этих расхождений.
Нарушения нормального режима функционирования ЭКС могут быть обусловлены истощением источника питания, нарушением функции электрода, повышением порога стимуляции, восстановлением собственного синусового ритма (при асинхронной стимуляции).
Истощение источника питания проявляется значительным учащением (более 8 в 1 мин) или урежением (менее 8 в 1 мин) частоты стимуляции по сравнению с указанными в паспорте аппарата. Больной с признаками истощения источника питания должен быть госпитализирован в кардиохирургический центр для замены ЭКС.
Нарушения функции электрода могут быть связаны с его переломом, смещением или повреждением изоляции При этом на ЭКГ регистрируется снижение амплитуды импульсов ЭКС; предсердия и желудочки сокращаются асинхронно. Повреждение изоляции электрода приводит к шунтированию тока вне сердца, что проявляется резким возрастанием амплитуды импульсов ЭКС, которые, однако, не навязывают ритм сердечных сокращений. Сходные признаки характеризуют и смещение электрода, в частности его внедрение в стенку правого желудочка. Лечение больных с нарушением функции электрода проводится в кардиохирургическом стационаре.
В первые 1—2 мес. после имплантации ЭКС отмечается постепенное повышение порога стимуляции, который затем стабилизируется и не оказывает существенного влияния на режим стимуляции. Однако при чрезмерном развитии фиброзной ткани вокруг электрода возможно резкое повышение порога стимуляции, превышающего амплитуду импульса ЭКС. В этом случае сердце не отвечает на импульсы ЭКС, а на ЭКГ регистрируются стимулы без ответа желудочков. Лечение больных с подобным осложнением направлено на понижение порога стимуляции. Для этого применяют кортикостероиды, уменьшающие воспалительные явления, препараты калия, симпатомиметики (изадрин). При неэффективности медикаментозного лечения больного необходимо госпитализировать в кардиохирургический центр для замены электрода и перехода на миокардиальную стимуляцию.
Опасным осложнением является восстановление синусового ритма больного при асинхронном режиме стимуляции. Если частота синусового ритма превышает частоту ЭКС, возможно возникновение парасистолии вследствие конкуренции двух источников ритма. Подобное осложнение может привести к фибрилляции желудочков. Больного необходимо срочно госпитализировать в кардиохирургический стационар, где проводится лечение, направленное на понижение возбудимости миокарда, — назначают b-адреноблокаторы, хинидин, препараты калия. При устойчивой парасистолии показана замена асинхронного ЭКС на стимулятор типа «деманд».
К числу возможных осложнений, связанных с постоянной кардиостимуляцией , относят нагноение ложа ЭКС. Оно проявляется гиперемией, инфильтрацией, болезненностью в области ложа. Больному показана госпитализация в кардиохирургический центр для налаживания временной кардиостимуляции , удаления ЭКС и санации его ложа.
VIII. Врожденные и приобретенные пороки сердца
1.Чтение ЭКГ
2.Чтение рентгенограмм
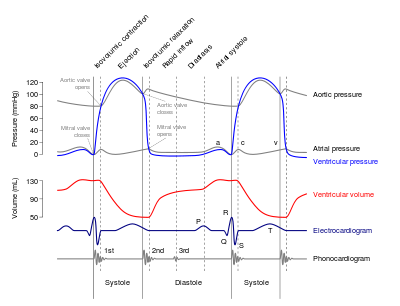
3.Чтение фонокардиограмм
Фонокардиограмма представляет собой запись вибраций и звуковых сигналов, издаваемых при деятельности сердца и кровеносных сосудов. Фонокардиограмма позволяет оценивать общее состояние сердца и кровеносных сосудов. Заболевания сердечно-сосудистой системы порождают дополнительные шумы и другие дефекты, которые используются при диагностикезаболеваний. Для записи фонокардиограммы необходимы датчики преобразования в электрические сигналы вибрации и звуковых сигналов: микрофоны, датчики давления,акселерометры.
4.УЗИ-исследование полостей сердца (асс.)
Ультразвуковые исследования сердца – методы сканирования тканей сердца при помощи высокочастотных волн ультразвука. К УЗ-исследованиями в кардиологии относятся эхокардиография (Эхо-КГ) и ее модификации – стресс Эхо-КГ, чреспищеводная эхокардиография. Эхо-КГ направлена на визуализацию и получение количественных характеристик структур сердца: полостей, стенок, створок клапанов, магистральных сосудов, оболочек сердца. Стресс Эхо-КГ позволяет оценить изменения в работе сердца при физической или фармакологической нагрузке. При чреспищеводной эхокардиографии, с помощью введенного в пищевод УЗ-датчика, обеспечивается непосредственный контакт с примыкающим к эзофагеальной стенке сердцем.
В основу УЗИ сердца заложен принцип регистрации УЗ-сигналов, отраженных от структур работающего сердца в режиме настоящего времени. УЗИ сердца позволяет высокоточно исследовать морфологию и механическую деятельность органа, а также диагностировать структурные и функциональные нарушения.
С помощью УЗИ сердца определяются размеры сердечных полостей сердца, толщина и характер движения стенок, функционирование клапанов, параметры кровотока и гемодинамики внутри самого сердца.
В кардиологии прибегают к проведению трансторакального УЗИ сердца, чреспищеводной ЭхоКГ, стресс-эхокардиографии, внутрисосудистого ультразвука, контрастной эхокардиографии. Выбор варианта УЗИ сердца обусловливается определенными показаниями и назначается после консультации кардиолога. Цена различных видов УЗИ сердца вариабельна.
Общие показания к УЗИ сердца
К проведению различных видов УЗИ сердца прибегают при наличии анамнестических либо клинических признаков пороков сердца, сердечной недостаточности, ИБС, артериальной гипертонии, перикардита, эндокардита, миокардита, аневризмы аорты,опухолей сердца, кардиомиопатии, выявлении острых повреждений миокарда или рубцовых изменений по ЭКГ.
УЗИ сердца показано для уточнения бессимптомных электрокардиографических изменений и аускультативно определяемых сердечных шумов, кардиалгии неизвестного генеза.
УЗИ сердца незаменимо для наблюдения кардиохирургических пациентов в постоперационном периоде, динамической оценки функционирования сердца у спортсменов.
УЗИ сердца также проводится пациентам с внесердечной патологией: варикозом, ревматизмом, СКВ, склеродермией, острой пневмонией, бронхиальной астмой и мн. др.
Перед проведением УЗИ сердца выполняется ЭКГ с заключением специалиста.
Трансторакальное УЗИ сердца
Преимуществами трансторакального УЗИ сердца являются его неинвазивность, доступность, безопасность, отсутствие возрастных и соматических противопоказаний.
Трансторакальное УЗИ сердца выполняется через грудную стенку датчиком, располагаемым в проекции сердца. Изображение структур сердца выводится на монитор УЗ-аппарата, позволяя диагносту оценивать анатомические и функциональные нарушения. Трансторакальное УЗИ сердца включает сканирование в двухмерном, допплеровском и М-режимах.
Двухмерное УЗИ сердца воспроизводит изображение органа по короткой или длинной осям в действительном времени. В процессе двухмерной визуализации исследуется величина камер сердца, толщина стенок желудочков, клапанный и подклапанный аппарат, глобальная и локальная сократимость, наличие тромбов в полостях.
При УЗИ сердца в М-режиме получают графическое отображение подвижности сердечных стенок и клапанных створок. С помощью допплеровского режима исследуются параметры внутрисердечной гемодинамики.
Чпреспищеводное УЗИ сердца
Трансэзофагеальное УЗИ сердца осуществляется с помощью миниатюрного датчика, помещенного в пищевод. Близкое анатомическое расположение пищевода и сердца позволяет получать более достоверное изображение и визуализировать недоступные для трансторакальной ЭхоКГ области сердца.
Внутрипищеводный датчик, излучающий и принимающий ультразвук, закреплен на конце специального эндоскопического зонда. Достоинствами трансэзофагеального УЗИ сердца являются четкость визуализации, возможность получения двумерных и многомерных изображений, допплеровского сканирования.
Чреспищеводное УЗИ сердца незаменимо при диагностике аномалий аорты и предсердий, тромбов в левопредсердном ушке. Трансэзофагеальное УЗИ сердца особенно ценно в тех ситуациях, когда возможности трансторакальной эхокардиографии ограничены (при ожирении, гигантомастии, ХОБЛ, в процессе кардиохирургических операций). Также целесообразно проводить чреспищеводное УЗИ сердца пациентам с механическими клапанами сердца.
УЗИ сердца с нагрузочными пробами
УЗИ сердца с нагрузочными пробами (стресс-ЭхоКГ) является разновидностью эхокардиографии, помогающей оценить состояние миокарда при функциональной нагрузке: велопробе (ВЭМ), ходьбе (тредмил-тест), транспищеводной электростимуляции, фармакологических пробах.
УЗИ сердца с нагрузкой показано для определения скрытой ишемии и направлено на провокацию временного срыва компенсаторных механизмов сердца. В этом случае проводится трансторакальное УЗИ сердца до и непосредственно после окончания нагрузки (стимуляции, введения препарата).
При медикаментозном варианте нагрузочного УЗИ сердца используется добутамин, увеличивающий ЧСС и нагрузку на сердечную мышцу. Данный УЗ-тест проводится при невозможности выполнения пробы с физической нагрузкой вследствие выраженной ИБС или поражения сосудов нижних конечностей.
Прочие методики УЗИ сердца
Внутрисосудистое УЗИ сердца (ВСУЗИ) осуществляется с помощью датчика, вводимого через эндоваскулярный катетер в просвет сосуда. Внутрисосудистое УЗИ сердца используется при необходимости оценки стеноза сердечных артерий, характера атеросклеротических бляшек, структуры артериальной стенки перед планируемыми эндоваскулярными лечебными вмешательствами.
Контрастное УЗИ сердца (контрастная ЭхоКГ) проводится в одномерном или двухмерном режиме после введения в кровеносное русло контрастной среды. В ходе контрастного УЗИ сердца выявляются дефекты правых отделов сердца, внутрисердечные или внутрилегочные шунты, исследуются левые камеры сердца и перфузия миокарда. Информативность контрастного УЗИ сердца сравнима с методикой сцинтиграфии миокарда, однако, в отличие от последней, не сопровождается лучевой нагрузкой. Цена контрастного УЗИ сердца высока в связи с высокой стоимостью используемых препаратов (альбунекса, левовиста и др.) Контрастное УЗИ сердца может выполняться в покое или с фармакологической нагрузкой.
3-х и 4-хмерное УЗИ сердца с помощью компьютерного анализа позволяет моделировать объемные изображения клапанов, камер и сосудов сердца, кровотока.
