
posobie охрана материнства и детства / Дети
.pdfОРГАНИЗАЦИЯ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКОЙ ПОМОЩИ
ДЕТСКОМУ НАСЕЛЕНИЮ
Статья 43 Закона Республики Беларусь «О здравоохранении» определяет права несовершеннолетних в интересах охраны их здоровья.
Эти права обеспечиваются широкой сетью ЛПО для детей, к которым относятся: РНПЦ «Мать и дитя», детские областные и городские больницы,
детские отделения стационаров ЦРБ и поликлиник общего профиля,
специализированные детские стационары (инфекционные, психиатрические и др.), детские городские и районные поликлиники и консультации, дневные стационары, детские консультативно-диагностические центры, детские стоматологические поликлиники, дома ребенка, родильные дома, детские санатории, специализированные санаторные лагеря круглогодичного действия,
и др.
1. Организация медицинской помощи новорожденным.
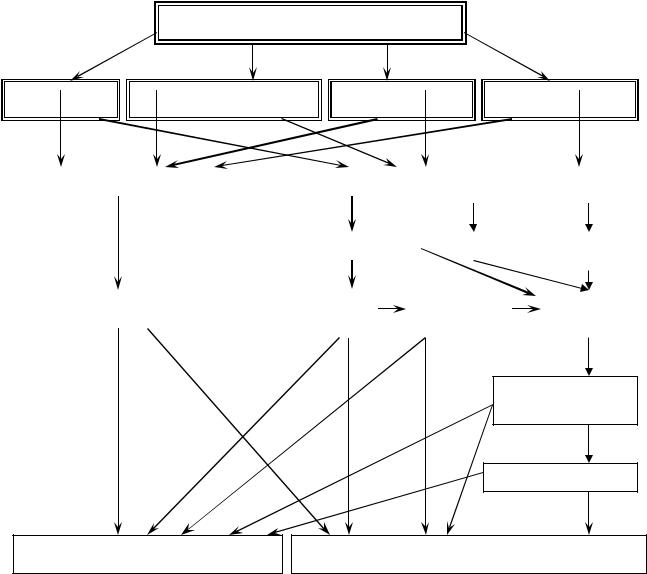
Мероприятия по оказанию медицинской помощи новорожденному должны начинаться непосредственно в родильном зале роддома (рис.33.).
В современных условиях строго обязательным является ведение родов врачом акушером-гинекологом. В роддомах II и III перинатального уровней обязательным является участие врачей неонатолога и реаниматолога в каждых родах. Это позволяет дать полную оценку тяжести состояния новорожденного,
в максимально ранние сроки начать проведение реанимационных мероприятий матери и ребенка, проводить адекватные реанимационные мероприятия, при необходимости в максимально ранние сроки созвать консилиум для решения вопроса по дальнейшей тактике ведения новорожденного, оказать адекватное анестезиологическое пособие родильнице.
После рождения врачи акушер-гинеколог и неонатолог должны осуществить следующие мероприятия:
156
-оценить состояние новорожденного;
-провести освобождение верхних дыхательных путей;
-осуществить оценку по шкале Апгар на 1 и 5 минутах;
-обеспечить поддержание температуры тела;
-провести клемирование и пересечение пуповины;
-осуществить скрининговое обследование на ФКУ и гипотиреоз.
При первичной реанимации новорожденных после операции кесарева
сечения следует провести оценку плацентарной трансфузии и наркозной
депрессии плода.
РОДИЛЬНЫЙ ЗАЛ
акушерка |
|
врач акушер-гинеколог |
|
врач-неонатолог |
|
врач-реаниматолог |
|
|
|
|
|
|
|
состояниеноворожденногоненарушено |
|
состояние новорожденного нарушено |
|
|
|
|
|
|
наличие инфекции |
|
РДС |
|
|
Гипоксия и |
||
|
|
|
|
|
|
|
|
|
|
асфиксия |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
физиологический пост |
|
обсервационный |
|
|
|
II этап |
|
ПИТ |
||
|
|
|
пост |
|
|
выхаживания |
|
|||
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
специализированное
отделение
детское отделение
ДП
СВА
Рис. 33. Алгоритм организации стационарной медицинской помощи
новорожденным в родовспомогательных ЛПО.
157
Всем новорожденным должен проводиться мониторинг основных жизненно важных функций. При этом оцениваются ЧСС, ЧД, АД, температура тела, проводится исследование крови и УЗ-скрининг.
Наблюдение за детьми из группы «риска» осуществляется по индивидуальной схеме, учитывая общие рекомендации по наблюдению за детьми данной группы «риска» и индивидуальных особенностей ребенка,
сочетания факторов окружающей ребенка среды.
Основными критериями, свидетельствующими о жизнеспособности новорожденного ребенка, являются масса тела, длина тела, окружность головы,
груди, нормальное функционирование жизненно-важных органов и систем,
способность к адаптации в условиях внешней среды.
Выделяют следующие группы новорожденных:
-здоровые дети,
-дети, имеющие незначительные отклонения в состоянии здоровья –
группа «риска»,
- больные дети.
После оценки состояния здоровья новорожденного важно определить прогноз на последующий период и тактику лечения. Для этого новорожденные разделяются по группам риска:
1. Группа «риска» по развитию ДВС. К ней относятся:
-дети с интранатальной гипоксией, после отслойки плаценты, родов в тазовом предлежании;
-новорожденные с СДР;
-недоношенные.
Имеется прямая связь частоты возникновения ДВС с тяжестью гипоксии плода и новорожденного. Нарушение гемостаза у новорожденных сохраняются дольше их клинических проявлений. При неблагоприятном течении ДВС у
158
недоношенных детей чаще возникают внутричерепные кровоизлияния, у
доношенных – паренхиматозные кровотечения.
2. Группа «риска» по развитию неврологических нарушений.
-новорожденный, родившиеся на фоне острой и хронической внутриматочной гипоксии;
-недоношенные дети.
3.Группа «риска» по инфицированию – определяется согласно наличию следующих факторов:
- острое или обострение хронических заболеваний матери, особенно в последние 3 месяца беременности;
- длительный безводный период, затяжные роды; - инфекция у матери во время и после родов (эндометрит, кольпит и
др.).
4.Группа «риска» по возникновению трофических нарушений:
-недоношенные;
-незрелые дети.
5.Группа «риска» по возникновению анемии: - кесарево сечение; - преждевременная отслойка плаценты; - ГБН;
- дети от многоплодной беременности; - ВПС, анемия у матери; - поздние гестозы беременности и др.
6.Группа «риска» по возникновению ВПР:
-отягощенный генеалогический анамнез. 7. Группа социального «риска»:
-неполные семьи;
-семьи с неблагоприятными жилищно-бытовыми и материальными условиями;
-новорожденные из многодетных семей;
159
- семьи, злоупотребляющие алкоголем.
Здоровый новорожденный поступает в физиологическое отделение.
Состояние здоровья новорожденных определяет дальнейший перевод их в отделения родильного дома (обсервационное отделение или в палату интенсивной терапии) или на II этап выхаживания в детской областной больнице.
Состояния новорожденных, родившихся в МПЦ I-II уровней, при которых вызов выездной реанимационно-консультативной педиатрической
(неонатальной) бригады обязательны:
оценка по шкале Апгар на 5-ой минуте 5 баллов и менее;
аспирационный синдром;
РДС;
недоношенность при массе тела менее 2 000 г;
геморрагические состояния; судороги;
ВПР с нарушением состояния;
острый анемический синдром;
сердечная недостаточность;
ГБН.
Показания к переводу новорожденных в ЛПО II и III уровней:
недоношенный ребенок до 2 000 г;
РДС;
геморрагический синдром;
судорожный синдром;
сердечная недостаточность;
заболевания, требующие хирургического вмешательства;
внутриутробная гипотрофия и ЗВУР плода II-III степени;
тяжелое состояние при инфекционной патологии;
все состояния, требующие перевода ребенка на ИВЛ;
160
неврологические нарушения, при необходимости длительного лечения в специализированном отделении;
врожденные эндокринные и наследственные заболевания
(гипотиреоз, ФКУ);
диабетическая фетопатия.
Дети с патологий, не указанной в перечне, подлежат лечению в палатах новорожденных детского отделения ЛПО I уровня, при условии компенсированного состояния.
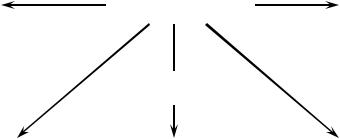
Алгоритм организации экстренной консультативной помощи новорожденным в родовспомогательных ЛПО представлен на рис. 34.
|
экстренное |
|
|
|
главный педиатр, |
донесение |
|
вызов |
выездная |
главный |
|
ЦРБ |
|
реанимационная |
неонатолог УЗО |
|
|
|
бригада |
|
|
|
|
|
консультирование
кафедра педиатрии |
|
Областной |
|
Областная детская больница |
|
|
роддом |
|
|
Рис. 34. Алгоритм организации экстренной консультативной помощи новорожденным.
Транспортировка новорожденного может быть неотложной или плановой. При установлении показаний к перевозке, производится вызов по телефону выездной неонатальной реанимационной бригады.
Возможность перевода новорожденного из одного стационара в другой определяется состоянием ребенка, возможностью проведения реанимационных мероприятий и поддержанием жизнедеятельности при перевозке. При этом обязательным является согласование с заведующим специализированного отделения той больницы, в которую переводится ребенок.
Транспортировка новорожденных детей производится в специально вы-
деленной и оборудованной санитарной машине, оснащенной кувезом, в со-
161
провождении врачебно медицинского персонала. До прихода транспорта оказывается весь возможный на данном уровне оказания перинатальной помощи комплекс неотложных мероприятий, согласованный по телефону с дежурным неонатологом санавиации, обследование и лечение.
Анатомо-физиологические особенности новорожденных, своеобразный характер течения заболевания определяют необходимость создания специальных отделений для новорожденных и недоношенных детей в составе детских больниц. Организация этих отделений позволяет сконцентрировать специально подготовленные кадры, а также специальную аппаратуру и обору-
дование. Создание таких отделений дает возможность своевременно пере-
водить заболевших новорожденных из родильных домов, что способствует более четкой организации и соблюдению санитарно-эпидемиологического режима в акушерских стационарах.
Организация работы отделений для новорожденных и недоношенных детей имеет весьма существенные особенности. Основными задачами этих отделений являются:
-оказание квалифицированной диагностической и лечебной помощи больным доношенным и недоношенным новорожденным,
-создание оптимальных условий выхаживания детей,
-проведение организационно-методической работы и повышение ква-
лификации педиатров по актуальным вопросам неонатологии, - проведение анализа заболеваемости и смертности новорожденных в
районе обслуживания.
В крупных детских больницах организуются специализированные отде-
ления для новорожденных с неинфекционной, инфекционной, хирургической и неврологической патологией.
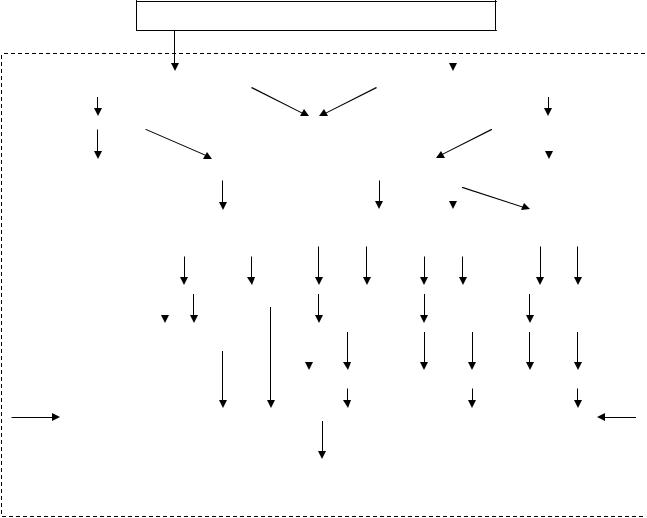
Алгоритм анализа эффективности оказания медицинской помощи новорожденным представлен на рис. 35.
162
Оказание помощи новорожденным
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
родильный зал |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
отделение новорожденных |
|
|
|||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
показана |
|
|
|
|
|
|
|
|
не показана |
|
|
|
|
|
|
|
|
|
|
|
|
|
показана |
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
не осуществлялось |
|
осуществлялось |
|
|
|
|
|
|
|
осуществлялось |
|
|
не осуществлялось |
|
|
|
||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
акушер-гинеколог, |
необходимостьвызова |
|
|
необходимость |
|
|
объем |
|
|
|
|
|
||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
реаниматор, |
|
|
выездной |
|
|
|
переводав |
|
|
оказанной |
|
|
|
|
|
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
неонатолог, акушерка |
|
реанимационной |
|
|
специализированное |
|
|
помощи |
|
|
|
|
|
|||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
бригады |
|
|
учреждение |
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
да |
|
|
нет |
|
да |
|
нет |
|
|
да |
|
|
|
нет |
|
полный |
|
неполный |
|
|
||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
полное |
|
|
неполное |
|
своевременность |
|
своевременность |
|
|
своевременный |
|
|
|
|
|||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
да |
|
|
нет |
|
|
|
да |
|
|
|
нет |
|
|
да |
|
|
нет |
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
причины |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
выводы |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 35. Алгоритм анализа эффективности оказания медицинской помощи новорожденным.
2. Организация работы детской поликлиники.
Основной объем первичной лечебно-профилактической помощи детям выполняют детские городские и районные поликлиники и консультации.
ДП - это ЛПО по оказанию амбулаторной медицинской помощи детям от рождения до 18 лет, детям, посещающим ДДУ и учащимся образовательных учреждений независимо от возраста.
ДП могут быть самостоятельными ЛПО или являются структурными подразделениями детской больницы, крупной городской поликлиники, ЦРБ.
Главным направлением деятельности ДП является обеспечение необходимых условий для развития и воспитания здорового ребенка,
163
проведение первичной профилактики заболеваний, оказание лечебной помощи больным детям, организация лечебно-оздоровительной работы с детьми,
имеющими отклонения в развитии и состоянии здоровья.
В настоящее время ДП в зоне своего обслуживания должна обеспечивать:
1)организацию и проведение комплекса профилактических мероприятий средидетскогонаселения:
- наблюдение за новорожденными, - проведение профилактических осмотров и диспансеризации детей,
- проведение профилактических прививок в установленные МЗ РБ
сроки,
- проведение лекций, бесед, конференций для родителей, занятий в школе матерей и др.
2)квалифицированную и специализированную лечебно-
консультативную помощь детям на дому и в поликлинике.
3)отбор и направление детей на лечение в стационары, на восстановительное лечение в санатории,
4)проведение противоэпидемических мероприятий (совместно с центром гигиены и общественного здоровья).
5)лечебно-профилактическую работу в детских организованных коллективах.
Структура ДП организована в соответствии с поставленными перед ней
задачами и включает:
-кабинеты административного персонала,
-фильтр с отдельным входом и изоляторы с боксами,
-кабинеты врачей-педиатров и врачей-специалистов,
-кабинет по профилактической работе с детьми (кабинет здорового ребенка),
-кабинет восстановительного лечения,
-лечебно-диагностические кабинеты (рентгеновский, физиотерапев-
тический, лечебной физкультуры и др.),
164
-прививочный кабинет,
-регистратура, гардероб и другие вспомогательные помещения, холлы для ожидания,
-административно-хозяйственная часть (в самостоятельных поликли-
никах).
В современных условиях в городах функционируют преимущественно крупные ДП на 600-800 посещений в смену, имеющие все условия для рациональной организации лечебно-профилактической работы: необходимый набор помещений для специализированных кабинетов, залы лечебной физкультуры, бассейны для плавания, водо- и грязелечебницы, кабинеты для свето- и электролечения, передвижные физиотерапевтические кабинеты для ДДУ и школьных учреждений.
Ведущим специалистом в организации амбулаторно-поликлинической помощи детям является участковый врач-педиатр ДП (консультации).
Участковый врач-педиатр:
- осуществляет динамическое наблюдение состояния здоровья,
физического и нервно-психического развитиям детей;
-проводит профилактику заболеваний и травматизма среди детей;
-обеспечивает своевременную и качественную диагностику с целью выявления преморбидных состояний и ранних форм заболеваний;
-осуществляет лечение больных детей в ДП и на дому;
-проводит отбор детей, нуждающихся в лечении у врачей узких специальностей, госпитализации, санаторно-курортном лечении;
-проводит профилактическую и лечебную работу в детских организованных коллективах.
Деятельность участкового врача-педиатра осуществляется в соответствии с нормативными документами МЗ РБ, УЗО, задачами ДП.
Основными направлениями деятельности участкового врача-педиатра являются профилактическая, лечебная и противоэпидемическая работа,
165
