
лекции по микре гомель
.pdf1)наличие глубокой рваной раны с карманами, затеками, некротизированными тканями, в глубине которых создаются анаэробные условия;
2)инфицирование раны почвой с фекалиями, содержащими клостридии;
3)наличие в ране не одного микроорганизма, а микробных ассоциаций этих микробов друг с другом, с гноеродными кокками или гнилостными микроорганизмами;
4)снижение реактивности организма в результате переохлаждения,
кровопотери.
При этих условиях споры прорастают, вегетативные формы микроорганизмов выделяют экзотоксины и ферменты, приводящие к нарушению кровообращения, распространению некроза, распаду тканей, тяжелой интоксикации.
Газовая гангрена дает различные клинические проявления в зависимости от места локализации: может быть анаэробная инфекция мягких тканей конечностей и туловища, анаэробная инфекция мозга, брюшной полости, грудной клетки, анаэробный остеомиелит, послеродовая или послеабортная анаэробная инфекция.
Из-за цитолитических свойств экзотоксина с участием эстераз разрушается цитоплазматическая мембрана, что приводит к высвобождению содержимого клетки и последующему ее лизису. Это обеспечивает свободное прохождение экзотоксина в организме. За счет увеличения проницаемости тканей и стенок сосудов в ткани выпотевает жидкость, что приводит к развитию отека. За счет сахаролитических ферментов расщепляется гликоген мышечной ткани (который является хорошей питательной средой для анаэробов) и другие углеводы, что приводит к скоплению газа в подкожной клетчатке. Газообразование — результат ферментативной активности клостридий, а некроз — это результат действия токсинов и ферментов, и к этой интоксикации присоединяется отравление продуктами тканевого разложения.
Инкубационный период длится от нескольких часов до 5 дней. 4 клинические формы газовой гангрены:
1.Эмфизематозная — характеризуются обильным газообразованием в ране, чаще вызывает C. perfringens.
2.Токсическая — характеризуется быстрым развитием отека с резким побледнением кожи.
3.Смешанная — отличается отеком, газообразованием; чаще вызывается ассоциацией микробов.
4.Флегмонозная — сопровождается отеком без тенденции к распространению. Отделяемое гнойное, т.к. присоединяется вторичная флора.
211
Лабораторная диагностика
Материал для исследования: раневое отделяемое, некротизированная ткань, кровь.
Микроскопический метод: из материала готовят препараты с окраской по Граму и по Бурри-Гинсу для выявления капсулы. Можно поставить пробу на подвижность (раздавленная капля). Возбудители газовой гангрены подвижные (кроме C. perfringens), не имеют капсулы (кроме C. perfringens).
Бактериологический метод:
1-й этап: материал засевают на питательные среды (Китта-Тароцци, обезжиренное молоко, Вильсона-Блера, агар Цейсслера). Жидкие среды регенерируют (кипятят) и заливают вазелиновым маслом. Чашки выращивают в анаэростате.
2-й этап — изучение роста возбудителей газовой гангрены на средах; наиболее характерны изменения сред при росте C. perfringens. На среде Китта-Тароцци — помутнение и образование пузырьков газа; молоко свертывается; на среде Вильсона-Блера – почернение с разрывами среды; на агаре Цейсслера — серые крупные дисковидные колонии с зоной гемолиза. Из отдельных колоний делают мазки по Граму и их отсевают на среду Китта-Тароцци (для накопления чистой культуры).
3-й этап — определение ферментативных свойств возбудителей; реакция нейтрализации на белых мышах для определения типа экзотоксина; антибиотикограмма.
Биологический метод: заражают подкожно морских свинок суспензией материала. Животные погибают при картине экспериментальной газовой гангрены (местный отек с газообразованием, расплавление подкожножировой клетчатки). Посевом органов выделяют чистую культуру.
Профилактика
Правильная хирургическая обработка ран, соблюдение асептики и антисептики при операциях.
Для активной иммунизации применяют анатоксины против газовой гангрены в составе секстанатоксина.
Лечение
Лечение хирургическое: иссечение всех омертвевших тканей. После операции используют антибиотики широкого спектра действия. Для специфической терапии применяют противогангренозную антитоксическую сыворотку.
АСПОРОГЕННЫЕ АНАЭРОБЫ Бактероиды, их роль в патологии человека
Типовой вид – Bacteroides fragilis. Входит в состав микробиоценоза толстой кишки и гениталий. Условно-патогенный микроб, вызывающий
212
перитонит, аппендицит, абсцессы органов брюшной полости, плевропневмонии, эндометриты и другие гнойно-воспалительные заболевания.
Фузобактерии, их роль в патологии человека
Условно-патогенные бактерии. Основные виды: Fusobacteruim nucleatum, F.necrophorum. Обитают во рту (десневые карманы), в кишечнике и в гениталиях женщин; способны поражать верхние дыхательные пути и урогенитальный тракт. Вызывают гнойно-воспалительные заболевания челюстно-лицевой области, тонзиллит, абсцессы легкого, мозга, внутрибрюшной полости, аспирационную пневмонию, эмпиему, эндокардит и др.
Порфиромонады, их роль в патологии человека
Вэтот род сравнительно недавно выделены пигментообразующие, инертные к углеводам бактероиды. Типовой вид – Porphyromonas asaccharolytica. Обитатели ротовой полости млекопитающих. При снижении резистентности вызывают, как правило, в ассоциации с другими бактериями, заболевания ротовой полости, поражения мягких тканей головы и шеи.
Превотеллы, их роль в патологии человека
Вэтот род выделены бактероиды, ферментирующие углеводы. Типовой вид — Prevotella melaninogenica. Преимущественное место обитания – полость рта, толстый кишечник и мочеполовой тракт. Вызывают гнойновоспалительные заболевания челюстно-лицевой области, органов брюшной полости и мочеполового тракта.
Пептококки, их роль в патологии человека
Типовой вид — Peptococcus niger. Обитают в слизистых полости рта, кишечника, мочеполовых путей. По частоте выявляемости вместе с пептострептококками занимают второе место среди анаэробов (после бактероидов). При снижении резистентности (в составе микробных ассоциаций с другими бактериями) вызывают эндогенные инфекции: плевропневмонии, внутрибрюшинные абсцессы гинекологические поражения, инфекции кожи и мягких тканей, остеомиелиты.
Пептострептококки, их роль в патологии человека
Типовой вид — Peptostreptococcus anaerobius. Роль в патологии человека аналогична пептококкам.
Принципы микробиологической диагностики
Используют бактериоскопический метод как ориентировочный и культуральный, аналогичный выделению клостридий.
Необходимо учитывать, что многие из неспорообразующих анаэробов погибают при малейшем контакте с воздухом и учитывать это при взятии патологического материала (гнойное отделяемое, кровь, аспираты суставных жидкостей, абсцессов.
213
Лекция 20
Изогнутые бактерии. Спирохеты и другие спиральные бактерии. Микробиологическая диагностика возвратного тифа, возвратной клещевой лихорадки, лайм-боррелиоза и лептоспироза. Методы лабораторной диагностики сифилиса.
Спирохеты — прокариоты, наделенные чертами сходства с простейшими.
Это |
извитые, |
тонкие, |
обладающие |
активной |
подвижностью |
|
микроорганизмы. |
|
|
|
|
|
|
Таксономия спирохет |
|
|
|
|
||
Царство: |
Procaryotae |
|
|
|
|
|
Отдел: |
|
Gracilicutes |
|
|
|
|
Порядок: |
Spirochetales |
|
|
|
|
|
Семейство: |
1. SpirochaetaceaeРод: |
Treponema |
|
|||
|
|
|
|
Род: |
Borrelia |
|
|
|
2. Leptospiraceae |
Род: |
Leptospira |
|
|
Морфология спирохет
Спирохеты состоят из цитоплазматического цилиндра, отграниченные цитоплазматической мембраной от тонкой и эластичной клеточной стенки (КС), которая состоит из наружной мембраны и пептидогликанового слоя. Между ЦМ и цитоплазматическим цилиндром спирохет расположены фибриллы, состоящие, так же как и жгутики бактерий, из белка флагеллина. Фибриллы прикреплены к блефаропластам - дисковидным образованиям на обоих концах цилиндра.
Фибриллы обеспечивают разные типы движения спирохет:
•поступательное,
•вращательное,
•сгибательное.
Спирохеты, особенно трепонемы, плохо воспринимают анилиновые красители.
БОРРЕЛИИ Эпидемический возвратный тиф — антропонозное, трансмиссивное
заболевание с чередованием периодов лихорадки и апирексии, сопровождающееся увеличением печени и селезенки.
Лайм-боррелиоз — системная природно-очаговая трансмиссивная инфекция, характеризующаяся эритемой, лихорадкой, поражением центральной и периферической нервной системы, сердца и крупных сосудов.
Таксономия боррелий
214
Borrelia recurrentis — возбудитель эпидемического возвратного тифа. Borrelia duttoni, Borrelia caucasica, Borrelia persica, Borrelia hispanica, Borrelia parkeri — возбудители эндемического возвратного тифа.
Borrelia burgdorferi — возбудитель лайм-боррелиоза.
Морфология боррелий
Крупные спиралевидные микроорганизмы, имеющие 3−8 неравномерных крупных завитков, не образуют спор, капсул. Очень подвижны, совершают сгибательные, вращательные, поступательные движения. Хорошо окрашиваются анилиновыми красителями. Грамотрицательны. По Романовскому-Гимзе — сине-фиолетового цвета.
Культуральные свойства
Строгие анаэробы. Прихотливы к питательным средам и условиям культивирования. Оптимальная температура 28 °С. Растут на средах с сывороткой крови и кусочками тканей. Рост скудный, видимым становится через 4−7 суток.
Эпидемический возвратный тиф
Эпидемиология
Источник инфекции — больной человек. Переносчик — вши.
Патогенез и клиника
Попавшие в организм бактерии захватываются фагоцитами и размножаются в их цитоплазме. К окончанию инкубационного периода боррелии в большом количестве оказываются в кровотоке, где разрушаются под действием антител и комплемента. Выделяется эндотоксин (ЛПС), под его действием повышается температура, появляется головная боль. Повреждаются клетки ЦНС, кровеносной системы, паренхиматозные органы. Часть боррелий в тканях изменяют антигенную структуру (ускользают от действия первично синтезированных антител) и повторно выходят в кровь. Запускается синтез нового пула антител. После нескольких приступов (2−3, иногда до 5) образуется пул гетерогенных антител, которые полностью уничтожают возбудитель.
Лихорадочный период продолжается 5−7 дней. Иммунные механизмы удаляют боррелии из кровотока — приступ заканчивается.
Иммунитет гуморальный, нестойкий, не перекрестный с другими боррелиозами.
Лабораторная диагностика
Включает бактериологический и серологический методы Для бактериоскопии кровь необходимо брать в начале лихорадочного
периода (максимальная концентрация боррелий). Кровяные мазки окрашивают по Романовскому-Гимзе или метиленовым синим.
Для выявления антигенов боррелий в исследуемом материале можно использовать РИФ, ИФА.
215
Серологический метод. Используют реакцию иммобилизации боррелий (РИБ). Исследуемый материал — сыворотка больного, которую смешивают с музейной культурой Borrelia recurrentis. Если в сыворотке больного есть антитела, то через 18−20 часов после инкубации в термостате наступает обездвиживание боррелий. Учет результатов — микроскопирование препарата «висячая капля» в «темном» поле или фазовом контрасте. Если процент обездвиживания более 50%, реакция считается положительной. Для выявления антител также используют ИФА или непрямую РИФ.
Профилактика неспецифическая: уничтожение вшей. Лечение — антибиотикотерапия (пенициллины, тетрациклины).
Лайм-боррелиоз
Эпидемиология
Источник и резурвуар инфекции — мелкие и крупные грызуны, олени, птицы, кошки, собаки, овцы, крупный рогатый скот.
Путь передачи — трансмиссивный через укусы клещей (в России и Беларуси — через укусы Ixodes ricinus и Ixodes persulcatus). У клещей возможна трансовариальная передача возбудителя.
Патогенез и клинические проявления
От места укуса клеща боррелии проникают в кожу, где развивается пятно кольцевидной эритемы вокруг места укуса, которая постепенно увеличивается, образуется мигрирующая эритема более 5 см в диаметре. Возбудитель попадает в кровь и разносится во внутренние органы, вызывает там очаги деструкции. Выражены аутоиммунные процессы. Часто развиваются артриты. Поражается сердечно-сосудистая и нервная системы.
Иммунитет — антительный, неперекрестный с другими боррелиозами.
Лабораторная диагностика
Основной метод — серологический. Выявляют антитела в непрямой РИФ или ИФА, начиная с 3−6 недели заболевания. До 4−6 недель находят антитела IgM, диагностический титр их 1:64, к 8−10 неделям определяют IgG, диагностический титр 1:28. В течение года после заболевания титр антител нарастает.
ПЦР выявляет в крови больных гены боррелий.
Профилактика неспецифическая: защита от укуса клещей при посещении леса, дачи.
Лечение — антибиотики (тетрациклины, цефалоспорины).
216
ЛЕПТОСПИРЫ Лептоспироз — острое природно-очаговое зоонозное инфекционное
заболевание, протекающее с интоксикацией, миалгией, поражением почек, печени, нервной и сосудистой систем.
Таксономия
Семейство Leptospiraceae включает два вида. Leptospira interrogans — возбудитель лептоспироза.
Вид включает в себя 38 серогрупп и более 200 сероваров, многие из которых имеют собственные названия. Основные серовары:
•L. icterohaemorragiae
•L. grippotyphosa
•L. canicola
•L. pomona
Leptospira biflexa — сапрофит
Морфология
Длинные извитые нити, много (12−20) равномерных плотно прилегающих друг к другу завитков. За счет вторичных изгибов имеют форму латинской буквы «S» или «С». Спор и капсул нет. Активная подвижность за счет аксиальных фибрилл (периплазматических жгутиков). Плохо окрашиваются анилиновыми красителями, поэтому лептоспиры лучше изучать в «темном» поле. По Романовскому-Гимзе окрашиваются в розовый цвет.
Культуральные свойства
По типу дыхания аэробы, микроаэрофилы. Хорошо растут на среде с 30% кроличьей сыворотки (среда Уленгута) при температуре 28−30°С; растут медленно 5−7 суток. При росте нет помутнения среды. Оценивают рост при микроскопии жидкой среды в темном поле.
Антигены
Имеются группоспецифические антигены, по наличию которых все лептоспиры разделены на 38 серогрупп, и типоспецифические поверхностные липопротеиновые антигены, по которым лептоспиры разделены на 200 серовариантов. Их определяют в реакции микроагглютинации с монорецепторными сыворотками.
Факторы патогенности:
•эндотоксин (ЛПС);
•экзотоксин;
•ферменты агрессии (гиалуронидаза, фибринолизин, плазмокоагулаза) - обеспечивают быстрое распространение и паразитизм возбудителя в организме больного;
•адгезины.
Эпидемиология
217
Источник и резервуар инфекции — животные, птицы. Лептоспиры выделяются из их организма с мочой в воду, почву.
Пути передачи: водный, реже алиментарный и контактный. Входные ворота — кожа и слизистые.
Патогенез
Возбудитель от входных ворот лимфогенным и гематогенным путем распространяется по организму. Вызывает поражение паренхиматозных органов (печени, почек и селезенки). Лептоспироз сопровождается геморрагическим синдромом, что связано с действием токсинов на эндотелий сосудов. В результате нарушается проницаемость сосудистой стенки, и появляются геморрагии. Начиная со 2-й недели заболевания возбудитель исчезает из крови и накапливается в извитых канальцах почек (возможно развитие острой почечной недостаточности).
Иммунитет пожизненный, типоспецифический, гуморальный.
Лабораторная диагностика
Материал для исследования зависит от стадии заболевания: кровь, моча, сыворотка.
Микроскопический метод. Исследуют кровь на наличие возбудителя до пятого дня заболевания, мочу на 2−3 неделе. Материал микроскопируют в фазово-контрастном или темнопольном микроскопах после приготовления препарата «висячая» или «раздавленная капля». Выявляют типичную морфологию и подвижность.
Бактериологический метод. Делают посев 5−10 мл крови и мочи в жидкие сывороточные среды, культивируют при 28°С. Через 5−7 дней микроскопируют среду в «темном» поле. Идентификацию возбудителя проводят в реакции агглютинации и лизиса, РИФ, реакции иммобилизации лептоспир антисывороткой, или используют генодиагностику (ПЦР и др.) Серологический метод. Исследуют антитела, начиная со 2−3 недели. Ставят РНГА, ИФА или реакцию микроагглютинации-лизиса.
Специфическая профилактика
Инактивированная жидкая лептоспирозная вакцина из штаммов четырех серологических групп. Вакцинируют работников животноводческих ферм и мясокомбинатов по эпидпоказаниям.
Неспецифическая профилактика:
•ветеринарный надзор за здоровьем животных,
•санитарный контроль за чистотой водных источников,
•дератизация,
•запрет на купание в водоемах, в которых осуществляется водопой скота.
Лечение
218
Антибиотикотерапия (пенициллины, цефалоспорины, доксициклин).
ТРЕПОНЕМЫ Сифилис — хроническое венерическое заболевание с вариабельным
циклическим течением, затрагивающее все органы и ткани. Патогенные виды трепонем:
T.pallidum
•подвид pallidum (сифилис)
•подвид pertenue (тропическая гранулема, или фрамбезия)
•подвид endemicum (беджель, или эндемичный сифилис) T. carateum (возбудитель пинты)
T. vincentii (в сочетании с Fusobacterium nucleatum вызывает язвенно-
некротическую ангину)
Морфология и тинкториальные свойства
Трепонемы имеют извитую форму, 8−12 равномерных мелких завитков. Подвижны. Спор и капсул не имеют, но могут в неблагоприятных условиях образовывать цисты (трепонема скручивается и покрывается плотной оболочкой), переходить в L-форму.
Трепонемы содержат около 40% липидов, поэтому плохо окрашиваются анилиновыми красителями. При окраске по Романовскому-Гимзе приобретают бледно-розовый цвет, поэтому и называются бледными трепонемами. Грамотрицательны.
Культуральные свойства
По типу дыхания анаэробы или микроаэрофилы, оптимум температуры роста — 35°С. На искусственных питательных средах растут плохо. Можно культивировать на сывороточных средах с добавлением кусочков яичек кролика или печеночной ткани. При этом возбудители теряют вирулентность и называются культуральными трепонемами. Бактериологический метод не используется для лабораторной диагностики сифилиса.
Лучше размножаются в яичке кролика или в курином эмбрионе, где вирулентность сохраняется, свойства возбудителя при этом не меняются, и такие трепонемы называют тканевыми.
Антигены
Выявлено 4 антигенных фракции: белковая термолабильная, полисахаридная термостабильная и 2 липидных фракции, одна из них — фосфолипидная, идентична кардиолипиновому антигену сердца быка и имеет диагностическое значение, т.к. вступает в реакцию с антителами, образовавшимися у больного при сифилисе (антигенная мимикрия).
Факторы патогенности
•устойчивость к фагоцитозу,
•высокая инвазивная активность,
219
•эндотоксин,
•липопротеины (участвуют в развитии иммунопатологических процессов).
Эпидемиология
Источник инфекции — человек (в первичной и вторичной стадии). Основной механизм передачи — контактный (чаще — половой). Дополнительные механизмы передачи — трансплацентарный (начиная с 5 месяца беременности) и трансфузионный (после переливания крови).
Входные ворота — поврежденные кожа и слизистые, откуда возбудитель попадает в лимфу, кровь, развивается генерализованный процесс, после чего поражаются внутренние органы и ЦНС. Заболевание протекает циклично.
Патогенез
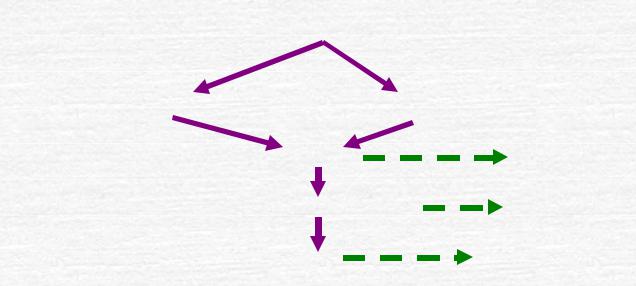
размножение трепонем в месте внедрения
твёрдый шанкр |
региональный лимфоаденит |
|
|
кровь |
сыпь |
диссеминация по органам |
гранулемы |
|
|
мозг |
нейросифилис |
Рисунок 11 ― патогенез сифилиса
Периоды заболевания:
•инкубационный,
•первичный сифилис,
•вторичный сифилис,
•третичный сифилис,
•нейросифилис (четвертичный сифилис).
Лабораторная диагностика
Бактериоскопический метод
220
