
- •Украинский национальный медицинский университет им.А.А.Богомольца
- •Isbn с в.Г.Передерий, с.М.Ткач
- •13 Заведующим кафедрой
- •Coдержание
- •Для заметок
- •I10 Эссенциальная /первичная/ гипертензия
- •I. Почечные /5-6%/:
- •II. Эндокринные /2-3%/:
- •III.Кардиоваскулярные /гемодинамические, 2%/:
- •Iy. Нейрогенные /0,6%/
- •VI.Поздний токсикоз беременных
- •VI.Аг, индуцированные хирургическим вмешательством:
- •1.Обязательные исследования
- •2.Дополнительные исследования
- •1. Стадии гипертонической болезни /относятся только к доброкачественной аг/:
- •Гипертонической болезни
- •Принципы лечения
- •I. Бета-адреноблокаторы: кардиоселективные и
- •Рекомендации по выбору начального препарата для лечения аг
- •Для заметок
- •Факторы риска сердечно-сосудистых заболеваний и их осложнений
- •1.Немодифицируемые:
- •4.Другие возможные факторы:
- •170 Атеросклероз
- •170.1 Атеросклероз почечных артерий /почка Голдблатта/
- •170.2 Атеросклероз артерий конечностей
- •1.Формы атеросклероза:
- •2.По локализации процесса:
- •3.Периоды и стадии развития атеросклероза:
- •4.Характер течения атеросклероза:
- •Уровень общего холестерина
- •1 Этап /главный критерий - наличие или отсутствие ибс/:
- •1.Основные препараты:
- •2.Другие препараты
- •Для заметок
- •1. Внезапная коронарная смерть /первичная остановка сердца/.
- •I20 Стенокардия
- •I 120 стенокардия
- •I120. Нестабильная стенокардия
- •I120.1. Стенокардия с документированным спазмом /вариантная, вазоспастическая, стенокардия Принцметалла/
- •I120.8 Другие формы стенокардии
- •1. Боль за грудиной
- •2. Выявление факторов риска ибс
- •3. Экг в покое и на высоте приступа, функциональные нагрузочные и фармакологические пробы, другие инструментальные методы диагностики
- •4. Дифференциальная диагностика с другими кардиалгиями
- •1. Нитраты
- •2. Бета-адреноблокаторы
- •3. Блокаторы кальциевых каналов /антагонисты Са/
- •Кардиоселективные
- •Некардиоселективные
- •1.Абсолютные:
- •2.Относительные:
- •Для заметок
- •1. Болезни сердца:
- •2. Болезни сосудов /аорты и легочной артерии/:
- •3. Болезни легких:
- •4. Болезни брюшной полости,
- •121 Острый инфаркт миокарда /мкб-10/
- •1.Классические критерии:
- •2.В сомнительных случаях:
- •1.Клинических признаков
- •2.Умеренная сердечная
- •3.Острая левожелудочковая
- •4.Кардиогенный шок 19% 81%
- •3.При тахикардии и повышенном ад - пропранолол в/в
- •1.Полное купирование болевого синдрома
- •1.Абсолютные:
- •2.Относительные:
- •100 Мг в течение 3-х часов в/в или в/коронарно
- •1.Бета-адренолокаторы без внутренней симпатомиметической
- •2.Нитраты:
- •3.Ингибиторы апф:
- •1.Критерии высокого риска:
- •2.Критерии среднего риска:
- •3.Критерии низкого риска:
- •Для заметок
- •I.Кардиомиопатии:
- •1.Инфекционные и инфекционно-токсические
- •2.Аллергические /иммунологические/ миокардиты:
- •3.Токсико-аллергические миокардиты:
- •1.Малосимптомный
- •1.Предшествующая инфекция, доказанная клиническими и лабораторными данными /включая выделение возбудителя/ или другое основное заболевание /например, лекарственная аллергия и др./;
- •1.Большие:
- •2.Малые:
- •1. Этиотропное лечение
- •2. Патогенетическое лечение:
- •3. Симптоматическое лечение:
- •1.Клинические:
- •3. Рентгенологические:
- •5. Эхокардиография:
- •6.Радионуклидные методы, коронарография и
- •1.Клинические:
- •1. Терапевтическое лечение:
- •2. Хирургическое лечение:
- •Для заметок
- •I00 Ревматическая лихорадка без вовлечения сердца
- •I05 Ревматические болезни митрального клапана
- •1.Бета-гемолитический стрептококк группы а /патогенность
- •2.Генетически наследуемый иммунный статус /доказана
- •3.Предрасполагающие факторы
- •1. Иммунный /аутоиммунный/:
- •2. Сосудистый /нарушение микроциркуляции и процессов
- •3.Вторичная реакция воспаления /преобладание
- •I.Основные /большие/ проявления:
- •II.Дополнительные проявления:
- •2.Клинико-иммунологический синдром:
- •1.Фаза /активная и неактивная/ и степень активности ревматизма /1,2 и 3 степени/;
- •2.Клинико-анатомическая характеристика поражения:
- •3.Характер течения процесса: острое, подострое, затяжное, непрерывно-рецидивирующее, латентное;
- •4.Недостаточность кровообращения /I,iia,iiб,III/.
- •1. Постельный режим
- •I.Первичная:
- •1/ Пассивная ретроградная передача увеличенного давления в левом предсердии;
- •2/ Констрикция легочных аретриол /рефлекс Китаева/;
- •3/ Облитерирующие изменения в легочном сосудистом русле.
- •1.Со стороны малого круга кровообращения:
- •2.Со стороны большого круга кровообращения:
- •4.Тромбоэмболические осложнения
- •5.Прочие осложнения /парез гортани, сдавление левого
- •1.Прямые признаки /клапанные симптомы/:
- •2.Косвенные признаки:
- •1.Прямые и косвенные симптомы /синдром регургитации/:
- •Дифференциальная диагностика митральных пороков
- •1 Тон на верхушке Усилен, хлопающий Ослаблен
- •2 Тон на легочной Резко Умеренно
- •1. Субьективные проявления:
- •2. Обьективная симптоматика:
- •3. Инструментальные данные:
- •1.Клапанные /прямые/ признаки:
- •2.Левожелудочковые /косвенные/ признаки:
- •3.Симптомы, связанные со снижением сердечного выброса:
- •1. Органическая недостаточность:
- •2. Относительная недостаточность:
- •1. Субьективные проявления:
- •2. Обьективная симптоматика:
- •3. Аускультативные проявления:
- •1.Клапанные /прямые/ признаки:
- •2.Левожелудочковые /косвенные/ признаки:
- •3.Периферические симптомы:
- •Основные электропатофизиологические механизмы аритмий
- •I.Наршуения механизмов формирования импульсов
- •II.Нарушение проведения импульсов
- •III.Комбинированные механизмы нарушения образования
- •3.Физические и химические воздействия, вызывающие нарушение регуляции сердечной деятельности:
- •4.Повышенная чувствительность к кофеину, никотину, алкоголю и т.Д.
- •I.Нарушения образования имупльса
- •II.Нарушения проводимости
- •III.Комбинированные нарушения ритма
- •I.Экстрасистолия
- •I.Предсердные экстрасистолы
- •1.С одновременным возбуждением предсердий и
- •2.С предшествующим возбуждением желудочков:
- •3.Экстрасистолы из пучка Гиса /стволовые/:
- •Классификация желудочковых экстрасистол
- •Алгоритм топической диагностики экстрасистол
- •1.Продолжительность комплекса qrs 0,10-0,11 с /неполная блокада/ или 0,12 с и более /полная блокада/
- •Предсердная тахикардия
- •I.Пароксизмальная форма /как правило,
- •II.Постоянная форма:
- •1.Средства, преимущественно эффективные при наджелудочковых тахиаритмиях:
- •2.Средства, преимущественно эффективные при желудочковых тахиаритмиях:
- •3.Средства, примерно в равной степени эффективные при наджелудочковых и желудочковых тахиаритмиях:
- •4.Средства, блокирующие добавочные предсердно-желудочковые пути или удлиняющие их период рефрактерности /при синдроме wpw/:
- •Показания к восстановлению синусового ритма при ма
- •Относительные противопоказания к купированию ма
- •Для заметок
- •1/ Переутомление /при артериальных гипертензиях, пороках сердца/;
- •I. Оказывающие прямое повреждающее действие на миокард:
- •Медикаменты, способствующие появлению или обострению сердечной недостаточности
- •1.Препараты с отрицательным инотропным эффектом:
- •2.Препараты, вызывающие задержку натрия и воды в
- •3.Неправильное назначение препаратов с положительным
- •3. Рефлекс Бейнбриджа с полых вен и предсердий.
- •I50 сердечная недостаточность /мкб-10/
- •I50.0 Застойная сердечная недостаточность
- •I50.1 Левожелудочковая недостаточность
- •I50.9 Бивентрикулярная недостаточность
- •Хроническая недостаточность кровообращения
- •I. Ранние
- •II. Более поздние
- •I. Немедикаментозные:
- •II. Фармакотерапия
- •III.Механическое удаление жидкости
- •Iy. Хирургическое лечение
- •1.Сердечные гликозиды:
- •2.Негликозидные инотропные средства:
- •1. Повышение сократительной функции - положительное инотропное действие
- •1.”Домашние” /коммунальные/ пневмонии
- •2. Внутрибольничные /нозокомиальные/ пневмонии
- •3. Пневмонии у “ослабленного хозяина
- •4. Атипичные пневмонии
- •Отличительные признаки крупозной пневмонии
- •1/ Общие мероприятия; 2/ антимикробную терапию; 3/ неспецифическую терапию; 4/ реабилитационные мероприятия.
- •1.Амбулаторные больные пневмонией в возрасте до 60 лет без сопутствующих заболеваний;
- •2.Амбулаторные больные пневмонией с сопутствующими заболеваниями и/или 60 лет и старше;
- •3.Госпитализированные больные с тяжелой пневмонией;
- •4.Госпитализированные больные с крайне тяжелой пневмонией.
- •60 Лет и старше /Категория 2/
- •1.Частота дыхания - свыше 30 в 1 минуту;
- •1.Клинические:
- •2.Нормализация лейкоформулы /лейкоцитоз обычно нормализуется на 4-й день;
- •3.Уменьшение степени гнойности мокроты;
- •4.Положительная динамика аускультативных и рентгенологических данных:
- •Для заметок
- •Классификация хронического бронхита и эмфиземы /мкб-10/
- •1/Воспалительные изменения стенок бронхов /отек, клеточная инфильтрация/;
- •2/Избыточное количество слизи в бронхиальном дереве - гиперкриния;
- •3/Бронхоспазм;
- •4/Гиперпластические и фиброзные изменения бронхов с их стенозированием и облитерацией; 5/экспираторный коллапс мелких бронхов вследствие снижения и утраты легкими эластических свойств;
- •Клиническая характеристика типов хронической бронхообструктивной патологии
- •1.Формы:
- •2.Течение болезни:
- •3.Фаза процесса:
- •4.Осложнения:
- •1.Устранение этиологических факторов хб
- •1.Средства, стимулирующие отхаркивание
- •2.Муколитические препараты
- •4.Комбинированные:
- •1.При поступлении:
- •2.При улучшении состояния /уменьшение продуктивного кашля и одышки, симптомов интоксикации, нормализация температуры, исчезновение отеков и уменьшение в размерах печени/:
- •3.После достижения ремиссии:
- •1.Болезни органов дыхания:
- •2.Болезни сердечно-сосудистой системы:
- •3.Другие болезни:
- •1.Этапы развития ба
- •1.Аллергены:
- •1 Стадия - относительной компенсации
- •2 Стадия - стадия “немого легкого”
- •3 Стадия - гиперкапническая
- •1/ Купирование приступа бронхиальной астмы
- •II. Лечение астматического статуса
- •1.Этиологическое лечение:
- •2.Патогенетическое лечение:
- •3.Немедикаментозные методы лечения:
- •Некоторые физиологические показатели здорового человека
- •6. Жел (жизненная емкость легких): мужчины — 3,5—4,5 л; женщины — 2,5—4,0 л.
- •1. Дыхательный ритм — 12—18 дыхательных движений в 1 мин.
- •4. Офв (объем форсированного выдоха) — показатель бронхиальной проходимости, равный объему выдохнутого воздуха за 1 с при максимально возможной скорости выдоха; для мужчин 20— 60 лет — 70—85 %.
- •9. Общее потребление кислорода 0,2 л/мин.
- •Показатели фонокардиограммы
- •Примерный перечень лабораторных и инструментальных исследований больных в клинике внутренних болезней
- •1.Каждому пациенту, впервые обратившемуся в поликлинику или поступившему в стационар:
- •2. Лиц с длительной субфебрильной температурой тела:
- •3. Ревматизм (острая ревматическая лихорадка):
- •5. Ишемическая болезнь сердца:
- •6. Гипертоническая болезнь
- •7. Хроническая недостаточность кровообращения
- •8.Пневмонии
- •9. Хронические обструктивные заболевания легких
- •10. Бронхиальная астма
- •Примерный перечень основных заболеваний внутренних органов для дифференциальной диагностики
- •1.Кардиалгия некоронарогенного происхождения.
- •16 Монографий, среди которых: научных работ, в том числе
- •26 Кандидатских и докторских
1. Органическая недостаточность:
- Ревматизм /60-80% всех случаев/
- Инфекционный эндокардит
- Сифилитический аортит
- Кальциноз аортальных клапанов
- Диффузные заболевания соединительной ткани
- Тупая травма грудной клетки
2. Относительная недостаточность:
- При значительном увеличении полости левого
желудочка /ИБС, дилатационная кардиомиопатия,
артериальные гипертензии /;
- При заболеваниях корня аорты с его расширением
/аортиты, расслаивающая аневризма аорты, аневризма
синусов Вальсальвы, синдром Марфана/.
В качестве примера представим историю болезни одной пациентки.
Больная Н., 22 лет, поступила в клинику с жалобами на одышку в покое, сердцебиение, головокружение, повышение температуры до 38,5 С, сопровождающуюся ознобами, потливость, резкую обущую слабость. В 14-летнем возрасте больная перенесла острую ревматическую лихорадку, после которой сформировался ревматический порок сердца в виде митральной недостаточности. После этого постоянно находилась под диспансерным наблюдением, до 20-летнего возраста проводилась круглогодичная бициллинопрофилактика, однако последние 2 года, после переезда в другой город, какого-либо лечения не получала. Чувствовала себя хорошо, одышка беспокоила только при небольшой физической нагрузке. Состояние ухудшилось около 1 месяца назад после аборта: через 3 дня температура тела повысилась до высоких цифр, усилилась одышка, появились ознобы, сердцебиение и боли в области сердца.
При осмотре: состояние тяжелое, температура 38,5 С, частота дыханий 30 в 1 минуту. Правильного телосложения, пониженного питания. Кожные покровы бледные, с сероватым оттенком. Видна усиленная пульсация сонных артерий. Подмышечные и шейные лимфоузлы не увеличены. Пульс 96 в 1 минуту, ритмичный, высокий, скорый. В такт с пульсом видны ритмичное покачивание головы, а также сужение и расширение зрачков. АД - 170/40 мм рт.ст. Правая граница относительной сердечной тупости на 2 см смещена кнаружи от правого края грудины, верхняя - достигает второго межреберья, левая - по передней подмышечной линии в 6-м межреберье. Верхушечный толчок усилен, определеяется в 5 и 6-м межреберье по передней подмышечной линии. Аукультативно: 1 тон над верхушкой ослаблен, здесь же выслушивается систолический шум, проводящийся в подмышечную область, Во 2-м межреберье справа от грудины и в точке Боткина выслушивается продолжительный протодиастолический шум. 2-й тон над аортой ослаблен, над легочной артерий - акцентирован. В легких единичные рассеянные сухие хрипы с обеих сторон. Печень на 4 см выступает из-под реберной дуги, ее край уплотнен и болезненен при пальпации. В положении на правом боку пальпируется мягкий, слегка болезненный край селезенки, выступающий из-под реберной дуги на 3 см. Небольшие отеки на обеих голенях.
Итак, о каком заболевании можно думать в данном случае? Один диагноз уже имеется и он нам известен еще из данных анамнеза. Это недостаточность митрального клапана ревматического генеза. О том, что этот порок имеется у больной также свидетельствуют такие объективные данные, как увеличение границ сердца /в том числе вверх/, ослабление 1 тона и наличие систолического шума над верхушкой, который проводится в правую подмышечную область, акцент 2 тона над легочной артерией. С чем же связано внезапное ухудшение состояния после аборта? Поскольку у больной уже был ревматизм, то в первую очередь логично предположить, что имеет место рецидив заболевания - так называемый возвратный ревмокардит. Но, по-видимому, одним возвратным ревматизмом, в данном случае дело не обходится. Налицо септическое состояние: высокая лихорадка с ознобами, снижение питания, бледность кожных покровов с сероватым оттенком, тахикардия, увеличение печени и селезенки, возникшие после хирургической манипуляции. Обращает на себя внимание появление симптомов, которых ранее у больной не наблюдалось и которые не характерны только для митральной недостаточности: скорый и быстрый пульс, синхронное с пульсом покачивание головы, сужение и расширение зрачков, повышение систолического и снижение диастолического АД. Из лекции по артериальным гипертензиям Вы уже знаете, что подобные изменения АД чрезвычайно характерны для такого порока сердца как недостаточность полулунных клапанов аорты. О том что он имеется у больной также свидетельствуют и такие данные, как: смещение верхушечного толчка влево и вниз, а также появление протодиастолического шума над аортой.
Какова же причина такого быстрого появления и формирования аортальной недостаточности у нашей больной? Ее можно предположить уже при первом осмотре больной. Раньше это состояние называлось подострый септический эндокардит или sepsis lenta. Сейчас это заболевание известно как бактериальный /инфекционный/ эндокардит.
Это тяжелое воспалительное заболевание эндокарда, обусловленное возникновением септицемии /чаще всего золотистый стафилококк, зеленящий стрептококк, энтерококки/ после какого-либо провоцирующего события /в нашем случае - аборт/. Инфекционный эндокардит следует подозревать в каждом случае лихорадки неизвестного генеза, сопровождающейся шумом в сердце. Классический признак инфекционного эндокардита - это изменение характера уже имеющегося или появление нового шума в сочетании с постоянной лихорадкой. Излюбленная локализация воспалительного процесса при инфекционном эндокардите - это аортальный клапан. Находящийся в крови микроб оседает и колонизируется на сердечных клапанах /чаще всего - аортальных/, приводит к их быстрой деструкции и формированию порока. В нашем конкретном случае для возникновения эндокардита имелись все условия - уже существующий ревматический порок сердца, рано и необоснованно прекращенная бициллинопрофилактика, хирургическая манипуляция /аборт/, после которой не проводилась антибиотикопрофилактика.
Итак, у больной имеются признаки недостаточности полулунных клапанов аорты. Разберем этот порок более детально.
Особенности патогенеза и гемодинамики. Нарушения гемодинамики обусловлены регургитацией крови из аорты в левый желудочек во время диастолы /Таблица 9/.
Таблица 9
НАРУШЕНИЯ ГЕМОДИНАМИКИ ПРИ
АОРТАЛЬНОЙ НЕДОСТАТОЧНОСТИ
Снижение коронарного
и мозгового кровотока
А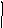 ортальная
регургитация
ортальная
регургитация
Увеличение систолического
о бъема
Снижение
бъема
Снижение
 диастолического
АД
диастолического
АД
Дилатация и
гипертрофия ЛЖ,
м итрализация
порока
итрализация
порока
Повышение давления в ЛП
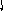
Дилатация и гипертрофия ЛП,
г ипертензия
в ЛП
ипертензия
в ЛП
В енозная
легочная Застой в малом
круге
енозная
легочная Застой в малом
круге
г ипертензия
ипертензия
Артериальная венозная
г ипертензия
ипертензия
Г ипертрофия
и дилатация Застой в большом
круге
ипертрофия
и дилатация Застой в большом
круге
правых отделов сердца
В зависимости от выраженности порока в левый желудочек может возвращаться от 5 до 50% и более систолического объема крови. При дефекте створок 0,5 кв.см обратный ток крови из аорты в левый желудочек может составлять от 2 до 5 л/мин. Вследствие длительной компенсации гемодинамических нарушений порок длительное время протекает бессимптомно.
Компенсация обеспечивается: возрастанием систолического объема левого желудочка, объем которого может достигать 200 мл и более; гипертрофией и тоногенной дилатацией левого желудочка /вес сердца может достигать 1 кг и выше/; удлинением систолы, укорочением диастолы и сопутствующей тахикардией; снижением периферического сосудистого сопротивления. Механизмы компенсации кровообращения при аортальной недостаточности приведены в таблице 10.
Таблица 10
МЕХАНИЗМЫ КОМПЕНСАЦИИ
ПРИ АОРТАЛЬНОЙ НЕДОСТАТОЧНОСТИ
* Порок длительно протекает бессимптомно вследствие
длительной компенсации, которая обеспечивается:
- возрастанием систолического обьема
левого желудочка/может достигать 200 мл и более/;
- гипертрофией и тоногенной дилатацией левого
желудочка /вес сердца может достигать 1 кг и выше/;
- удлинением систолы;
- укорочением диастолы и сопутствующей тахикардией;
- снижением периферического сосудистого
сопротивления.
Поступление увеличенного объема крови в аорту во время систолы, а затем быстрый ее отток обратно во время диастолы сопровождается резким колебанием давления в артериальной системе. Систолическое давление повышается, а диастолическое - снижается, вследствие чего пульсовое давление значительно увеличивается.
Декомпенсация гемодинамических нарушений связана с развитием миогенной дилатации левого желудочка и снижением его сократительной функции, относительной митральной недостаточностью и перегрузкой левого предсердия с застоем крови сначала в малом, а затем и в большом круге кровообращения.
КЛИНИКА И ДИАГНОСТИКА
Аортальная недостаточность длительное время может протекать бессимптомно и нередко порок выявляется случайно при профилактических осмотрах. Наиболее ранней и частой жалобой явяляется сердцебиение и неприятное ощущение биения сердца, усиливающиеся в положении лежа. В результате резких колебаний артериального давления возникает ощущение “распространенной пульсации” артерий, особенно сонных артерий. Из-за ухудшения кровоснабжения головного мозга появляются головные боли пульсирующего характера, головокружение и склонность к обморочным состояниям. К типичным жалобам относятся ангинозные боли в области сердца, обусловленные ухудшением коронарного кровообращения. По мере развития декомпенсации и снижения сократительной функции миокарда появляется и усиливается одышка, которая может беспокоить и в покое, возникают приступы сердечной астмы, а в поздних стадиях появляются симптомы правожелудочковой недостаточности - тяжесть и боли в правом подреберье и периферические отеки.
При объективном исследовании в развернутых стадиях порока характерна бледность кожных покровов, видимая усиленная пульсация сонных артерий /”пляска каротид”/, а также пульсация других крупных артерий /подключичных, височных, плечевых/. Характерен симптом Мюссе - синхронное с пульсом покачивание головы, синхронное с пульсом сужение и расширение зрачков /симптом Ландольфи/, псевдокапиллярный пульс Квинке /пульсирующее изменение окраски ногтевого ложа при надавливании на конец ногтевой пластинки или пульсация пятна гиперемии после растирания кожи лба/. Как Вы помните, именно симптомы Мюссе и Ландольфи выявлялись у нашей пациентки. Все эти симптомы связаны с резкими колебаниями давления в артериальной системе. Иногда внешний вид больного с аортальной недостаточностью определяется как homo pulsans - “пульсирующий человек”.
Изменения артериального давления имеют важнейшее диагностическое значение и проявляются увеличением систолического, снижением диастолического /вплоть до нуля/ и соответственно значительным увеличением пульсового давления. Ориентировочно считается, что если при наличии основных признаков порока диастолическое давление составляет менее половины систолического, то аортальная недостаточность значительна. На нижних конечностях систолическое давление значительно выше, чем на верхних. Пульс характеризуется быстрым нарастанием и спадом пульсовой волны - pulsus celer et altus. Обычно отмечается тахикардия.
Верхушечный толчок - усиленный и разлитой, смещен влево и вниз в шестое межреберье. Перкуторная сердечная тупость также расширяется влево и вниз.
Таблица
11
АУСКУЛЬТАТИВНЫЕ
ПРИЗНАКИ
АОРТАЛЬНОЙ
НЕДОСТАТОЧНОСТИ
* Диастолический
шум на аорте,
проводящийся
вдоль левого края
грудины к
верхушке
* Приглушенный
1 тон на верхушке
* Ослабление
или исчезновение 2 тона
на аорте
* Пресистолический
шум Флинта
При аортальной недостаточности можно также выявить своеобразные аускультативные явления над крупными сосудами /бедренной, локтевой артерии/ - двойной тон Траубе и шум Дюрозье.
Основные клинические проявления аортальной недостаточности представлены в таблице 12.
Инструментальное исследование позволяет уточнить характер гемодинамических нарушений. При ЭКГ определяется смещение электрической оси влево и признаки гипертрофии левого желудочка, а при митрализации порока - признаки гипертрофии левого предсердия, нередко - мерцательная аритмия. На ФКГ диастолический шум регистрируется на высокочастотном диапазоне, имеет убывающую интенсивность к концу диастолы /decrescendo/, определяется ослабление обеих тонов сердца.
При рентгенологическом исследовании выявляются гипертрофия и расширение левого желудочка, дуги и восходящей части аорты, которые формируют типичную аортальную конфигурацию сердца в форме “сидячей утки”.
Эхокардиографическое исследование позволяет подтвердить увеличение левого желудочка, а также установить увеличение систолической экскурсии задней стенки левого желудочка и межжелудочковой перегородки, высокочастотное диастолическое трепетание передней створки митрального клапана /под воздействием волны регургитации/. Наиболее информативным исследованием является допплерэхокардиография, при которой непосредственно регистрируется регургитация крови в левый желудочек и ее степень. В случае инфекционного эндокардита при ЭхоКГ на аортальном клапане выявляются вегетации, что является одним из его достоверных диагностических признаков.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
АОРТАЛЬНОЙ НЕДОСТАТОЧНОСТИ
