
Колитический синдром
Колиты
БОЛЕЗНИ, ПРОТЕКАЮЩИЕ С ПРИЗНАКАМИ КОЛИТА И С КРОВЬЮ В ИСПРАЖНЕНИЯХ
Данная группа диарейных болезней четко дифференцируется от других заболеваний. Появление крови в испражнениях обращает на себя внимание больного, а также медицинского персонала. Понос толстокишечного типа вследствие инфекционных колитов, воспалительных, онкологических, токсических процессов в толстой кишке сопровождается обычно схваткообразными болями в животе, при вовлечении сигмовидной и толстой кишок - тенезмами и ложными позывами к дефекации. Стул в типичных случаях частый, более 10 раз в сутки, провоцируется приемом пищи и пальпацией кишечника; каловые массы кашицеобразные, жидкие, с примесью большего или меньшего количества слизи, крови, гноя. Общий объем экскрементов не бывает большим, редко превышает 500 мл.
Эти признаки можно наблюдать при болезнях, вызнанных простейшими (амебиаз, балантидиаз), бактериями (дизентерия, кампилобактериоз, сальмонеллез, эшерихиоз), гельминтами (шистосомоз, анкилостомидоз), а также неинфекционными болезнями (неспецифический язвенный колит, новообразование кишечника, болезнь Крона, дивертикулярная болезнь, пеллагра и др.). Все эти заболевания необходимо иметь в виду при проведении дифференциальной диагностики болезней, сопровождающихся выделением крови с испражнениями.
Клостридиозный псевдомембранозный колит - болезнь, обусловленная чрезмерным размножением Clostridiumdifficile, характеризуется острым началом, диареей, гиповолемическим шоком, токсическим расширением толстой кишки, перфорацией слепой кишки, тромбогеморрагическим синдромом и при отсутствии адекватного лечения приводит к гибели больного. Около 5% здоровых людей - носители токсигенных клостридий. Заболевание возникает в результате бурного размножения клостридий, что наблюдается при дисбактериозе, обусловленном длительным (от 1 до 6 нед.) применением антибиотиков широкого спектра действия (чаще всего это клиндамицин, ампициллин, цефалоспорины, аминогликозиды). Заболевание начинается остро (на фоне той болезни, по поводу которой применялись антибиотики). Появляется обильный жидкий водянистый зеленоватого цвета стул с резким гнилостным запахом и примесью крови. Появляются сильные схваткообразные боли в животе. Температура тела повышается до 39 0 С и выше. При пальпации отмечаются спазм и болезненность толстого кишечника. Появляются и нарастают признаки обезвоживания (снижение массы тела, цианоз, сухость кожи и слизистых оболочек, осиплость голоса, тахикардия, артериальная гипотония идр.). Развивается гиповолемический шок. При ректороманоскопии выявляется гиперемия, отечность и легкая ранимость слизистой оболочки. Поверхность зернистая, отмечаются геморрагии и слизистые псевдомембраны, моторика кишки повышена. Диагностическое значение имеет улучшение после отмены антибиотиков и назначения метронидазола.
Амебиаз. Эта болезнь широко распространена в странах с жарким климатом. В СНГ встречается преимущественно в республиках Средней Азии и на Кавказе. Максимум заболеваний приходится на август. Инкубационный период чаще 36 нед. Болезнь начинается остро. Появляются слабость, головная боль, умеренно выраженные боли в животе, температура тела обычно не выше субфебрильной. Вскоре присоединяется понос, стул жидкий с примесью стекловидной слизи и крови. Стул типа «малинового желе» бывает редко. При пальпации отмечается более выраженная болезненность в области слепой и восходящей кишки. В отличие от дизентерии для амебиаза характерны слабая выраженность общей интоксикации и большая продолжительность кишечных расстройств, следует учитывать, что примесь крови в стуле характерна для более тяжелых форм болезни. Если больной не получает противоамебной терапии, то после непродолжительной ремиссии наступает обострение, и далее развивается хроническая форма заболевания, которая имеет рецидивирующее течение, и нередко возникают внекишечные осложнения (абсцессы печени, легких и др.). При ректороманоскопии в период кишечных расстройств можно обнаружить характерные язвенные изменения слизистой оболочки толстой кишки. Лабораторным подтверждением диагноза амебиаза служит обнаружение большой вегетативной (тканевой) формы амебы с фагоцитированными эритроцитами. Испражнения следует собирать в тщательно вымытую посуду (малейшие примеси дезинфицирующих средств приводят к гибели амеб) и проводить исследование в течение ближайших 20 мин. Серологические анализы имеют меньшее диагностическое значение.
Балантидиаз. Это протозойная болезнь, при которой так же, как и при амебиазе, развивается язвенное поражение толстой кишки. При поздно начатом лечении летальность достигает 10%, в связи с чем ранняя дифференциальная диагностика имеет большое практическое значение. Болезнь встречается в виде спорадических случаев, инвазии балантидиями часто наступают при контакте со свиньями. Болезнь начинается остро. Появляются признаки общей интоксикации: слабость, головная боль, снижение аппетита, повышается температура тела, хотя у отдельных больных она бывает субфебрильной. Поражение кишечника проявляется болями в животе, метеоризмом, диареей, могут быть тенезмы. Кал жидкий, с примесью слизи и крови. При пальпации отмечаются утолщение, уплотнение, спазм и болезненность толстой кишки на отдельных участках. Печень увеличена и болезненна. При ректороманосконии наблюдаются очаговые воспалительные изменения и язвы кишки. Стул до 20 раз за сутки с гнилостным запахом. Больные быстро худеют, развивается гипохромная анемия. Подтверждением диагноза служит обнаружение балантидий в испражнениях, которые исследуют не позднее 20 мин после дефекации.
Дизентерия. Примесь крови в стуле наблюдается при более тяжелых формах болезни с четко выраженной клинической симптоматикой и признаками дистального колита (ложные позывы, тенезмы, геморрагические изменения при ректороманоскопии и др.). Клинический диагноз болезни в таких случаях не вызывает существенных трудностей.
Сальмонеллез. Колитическая форма болезни характеризуется высокой и более длительной лихорадкой (до 4-5 дней), примесь крови в стуле отмечается у 15-20% больных. У части больных может быть увеличение печени и селезенки. Поражены все отделы толстой кишки. При ректороманоскопии обнаруживаются изменения, сходные с дизентерией.
Эшерихиоз. Колитическая форма эшерихиоза редко сопровождается кровянистым стулом. Клинически ее трудно отличить от легкой формы дизентерии.
Кампилобактериоз характеризуется появлением у больного жидкого водянистого пенистого стула, иногда с примесью слизи и крови. Испражнения более обильные, чем при дизентерии, колитических формах сальмонеллеза и эшерихиоза. Выражены синдромы общей интоксикации и обезвоживания, что не характерно для колитических форм указанных выше бактериальных инфекций. Болезнь наблюдается чаще у детей. Характерная клиническая симптоматика позволяет заподозрить кампилобактериоз и затем подтвердить диагноз результатами специфических лабораторных исследований.
Анкилостомидозы. Этот термин объединяет два широко распространенных гельминтоза: анкилостомоз и некатороз, клиника которых очень сходна. Инвазии особенно широко распространены в странах с влажным тропическим и субтропическим климатом. В странах СНГ встречаются в западных районах Грузии, Ленкоранской низменности Азербайджана и в среднеазиатских республиках. Яйца и личинки гельминтов длительно сохраняются во внешней среде (в почве). Проникновение личинок в организм человека происходит перорально или через кожу, в этом месте на коже развивается своеобразный дерматит (зуд, жжение, отечность тканей, эритема, папуло-везикулезные элементы). В ранней фазе болезни отмечаются симптомы, связанные с миграцией личинок через дыхательные пути (сухой кашель, приступы удушья, эозинофильный инфильтрат в легких). В крови эозинофилия достигает 30-60%. В это же время появляются боли в животе, понос у части больных с примесью слизи и крови. Дифференциальная диагностика основывается на данных эпиданамнеза (пребывание в эндемичных по гельминтозу районах), сочетании поражения дыхательных путей, органов пищеварения и высокой эозинофилии. Подтверждением диагноза служит обнаружение яиц гельминтов в испражнениях.
Шистосомозы. Некоторые формы шистосомоза (кишечный и японский) протекают с поражением толстой кишки (диарея, примесь слизи и крови в испражнениях). Шистосомозы очень широко распространены в странах Африки, Азии и Южной Америки. Инвазия наступает при купании в пресноводных водоемах, во время которого личинки гельминта (перкарин) проникают через кожу. Острая стадия кишечного шистосомоза Мэнсона развивается в течение 3 мес. после инфицирования. Повышается температура тела (лихорадка чаше ремиттирующего или неправильного типа), снижается аппетит, появляется частый жидкий стул с примесью слизи и крови, могут быть тенезмы, у некоторых больных наблюдаются тошнота и рвота. Отмечаются кашель с мокротой, одышка. Печень и селезенка умеренно увеличены. При исследовании крови регистрируется выраженная эозинофилия. В хроническом периоде болезни основные проявления связаны с поражением органов пищеварения. Преимущественно поражаются дистальные отделы толстой кишки. При обострениях развивается дизентериеподобный симптомокомплекс: стул учащен, с примесью слизи и крови, тенезмы, в периоде ремиссии - чаще запоры. Отмечается значительное увеличение печени и селезенки, может развиться портальная гипертензия. При ректороманоскопии выявляются различной выраженности воспалительные изменения: отек и гиперемия слизистой оболочки, геморрагические изменения, язвы, полипы. При дифференциальной диагностике учитывают эпидемиологические предпосылки, увеличение печени и селезенки, эозинофилию, длительное течение. Подтверждением диагноза служит обнаружение яиц гельминта в испражнениях или в тканях кишки (эндобиопсия). Серологические исследования (РСК, РФА, РЭМА) имеют меньшее диагностическое значение.
Из неинфекционных болезней, протекающих с кишечными кровотечениями, чаще приходится встречаться с неспецифическим язвенным колитом. Он может иметь острое дизентериеподобное начало, когда основная клиническая симптоматика развивается в течение 1-3 дней (у 15% больных), или постепенное, при котором картина болезни полностью проявляется только через 1-2 мес. Дальнейшее течение колита всегда длительное. У половины больных начальными признаками заболевания являются диарея и примесь крови в испражнениях. В периоде развернутой клинической симптоматики кишечные кровотечения отмечаются почти у всех больных (у 96,5%), очень часто наблюдаются также диарея (у 85,5%), тенезмы и ложные позывы к дефекации (у 84%), боли в животе (у 67%). У многих больных снижается масса тела, умеренно повышается температура тела, развивается анемия. Болезнь отличается длительным, как правило, прогрессирующим течением. Для диагностики используются, помимо клинических данных, результаты рентгенологического исследования и данные ректороманоскопии (при необходимости -- фиброколоноскопии).
Болезнь Крона может протекать с поражением толстой кишки и кишечным кровотечением. Часто заболевание возникает улиц в возрасте 15-21 года. Наиболее частыми проявлениями болезни Крона являются боли в животе, диарея, снижение массы тела, лихорадка и ректальные кровотечения (AlexanderS., McNeish, 1985). Эти проявления могут имитировать неспсцифический язвенный колит. Нередко наблюдаются различные внекишечные проявления болезни Крона, такие как артриты, узловатая эритема, гангренозная пиодермия, стоматит и афтозные язвы в полости рта. Могут развиться трещины заднего прохода, ректальные свищи. Для уточнения диагноза используются контрастная рентгеноскопия, эндоскопия, а также гистологические исследования биоптатов прямой кишки.
Дивертикулярная болезнь широко распространена в развитых странах. Обусловлено это характером питания, в частности дефицитом растительной клетчатки в течение длительного времени. Встречается у лиц старше 50-60 лет. До 30 лет наблюдается очень редко. Кишечные кровотечения при дивертикулярной болезни возникают периодически в виде небольших потерь крови с калом или более массивных острых кровотечений. Для распознавания дивертикулярной болезни имеют значение другие ее проявления: нарушение кишечной проходимости, образование свищей, расширение толстой кишки, перфорации дивертикулов и пр. Решающее значение в диагностике имеет рентгенологическое исследование (SmithА., 1985).
Пеллагра возникает вследствие дефицита никотиновой кислоты, что бывает обусловлено длительным приемом пищи с малым содержанием этого витамина или триптофана, который в организме метаболизируется в никотиновую кислоту. Поражение толстой кишки при пеллагре проявляется в поносе, примеси крови в стуле, болезненности толстой кишки при пальпации. Болезнь развивается преимущественно в тропических странах.
Новообразования кишечника протекают с кишечными кровотечениями, а иногда и с расстройством стула, что нередко служит поводом для направления таких больных в инфекционный стационар. Рак толстой кишки чаще локализуется в области прямой, сигмовидной и нисходящей кишки. Отсутствие лихорадки и выраженных проявлений общей интоксикации, преобладание кровотечения над диареей заставляет думать о возможности новообразований. Примерно в половине случаев они обнаруживаются во время ректороманоскопии, при более высоких локализациях используются фиброколоноскопия и рентгенологическое исследование. Помимо рака могут наблюдаться злокачественная лимфома толстой кишки, лимфогранулематоз кишечника, при которых чаще поражается область слепой кишки.
Кишечные кровотечения могут быть следствием эндометриоза толстой кишки (обычно поражается сигмовидная кишка).
|
Характерна связь болей и кишечных кровотечений с менструальным циклом (появляются только во время менструаций).
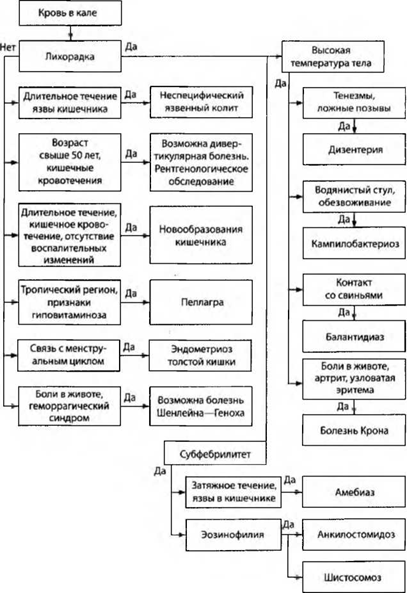
Боли в животе, жидкий стул с примесью слизи и крови могут быть проявлением абдоминального синдрома при болезни Шенлейна--Геноха, реже наблюдаются другие причины (туберкулез кишечника, диффузный семейный полипоз, гемангиома толстой кишки и др.). Порядок проведения дифференциальной диагностики всех рассмотренных заболеваний приведен на схеме 2.
Схема 2. Алгоритм диагностического поиска при наличии у больного крови в испражнениях
Начало формы
Конец формы
