
Эндокринология 2-е издание
.pdf2.Макрогенитосомия. Краткая схема патогенеза: опухоль (или инфекционное поражение) эпифиза → снижение продукции антигипоталамического фактора эпифиза → гиперпродукция гонадотропных гормонов гипофиза → гиперпродукция половых гормонов (у детей – раннее половое созревание).
3.Гиперандрогенная дисфункция яичников (склерокисты яичников – синдром Штейна-Левенталя). Возможные причины: заболевание гипоталамогипофизарной системы, врожденная дисфункция коры надпочечников и др. Важным звеном патогенеза считают избыточную монотонную (нецикличную) продукцию лютеинизирующего гормона.
Кастрация. Основные внешние проявления при кастрации до наступления полового созревания: недоразвитие вторичных половых признаков, увеличение роста, диспропорция между длиной верхних и нижних конечностей, отсутствие менструального цикла.
51
ГЛАВА 7 ПАТОФИЗИОЛОГИЯ НАДПОЧЕЧНИКОВ
Гормоны мозгового слоя надпочечников
Мозговой слой надпочечников состоит из хромаффинных клеток, которые по эмбриогенезу родственны клеткам симпатической нервной системы. В мозговом слое вырабатывается два гормона из группы катехоламинов – адреналин и норадреналин. Основные эффекты адреналина: активация гипоталамо- гипофизарно-надпочечниковой системы, стимуляция сердечной деятельности, сужение артериол кожи и внутренних органов (кроме сердца и мозга), расширение сосудов скелетных мышц, расслабление мускулатуры бронхов, ослабление моторики ЖКТ, расслабление мускулатуры мочевого пузыря, расширение зрачков, усиление энергетического обмена и повышение потребления кислорода тканями. Адреналин вызывает быструю перестройку функций организма и мобилизацию его энергетических ресурсов, обеспечивающих повышение работоспособности, особенно в экстремальных условиях.
Гиперфункция мозгового слоя
Возникает чаще всего при опухоли хромаффинной ткани – феохромоцитоме. В опухоли обычно образуется избыточное количество адреналина и норадреналина, которые и обуславливают клинику. При этом выделяют ряд синдромов:
1)сердечно-сосудистый (изменение деятельности сердца, тонуса сосудов);
2)нервно-психический (галлюцинации, головные боли, головокружение, повышенная возбудимость и т.д.);
3)желудочно-кишечный (тошнота, рвота, запоры, язвенные явления с кровотечениями);
4)нарушения обмена веществ.
Болезнь протекает в виде пароксизмов.
Гипофункция мозгового слоя надпочечников
Гипофункция мозгового слоя надпочечников частично обуславливает симптоматику острой и тотальной недостаточности надпочечников. Она может служить и причиной гипотонических состояний (при изолированной недостаточности мозгового слоя).
52
Гормоны коркового слоя надпочечников
Из коры надпочечников выделено около 50 биологически активных веществ, истинных же гормонов значительно меньше, среди них выделяют: минералокортикоиды (синтезируются в клубочковой зоне) – альдостерон, дезоксикортикостерон; глюкокортикоиды (синтезируются в пучковой зоне) – кортизол (гидрокордизон), кортикостерон; половые гормоны (синтезируются в сетчатой зоне) – андрогены, эстрогены, прогестерон.
Физиологические эффекты глюкокортикоидов
Метаболические эффекты
Влияние на обмен углеводов
1.Стимуляция глюконеогенеза в печени – образование глюкозы из аминокислот. Действие обусловлено главным образом двумя различными механизмами. Это: активация транскрипции ДНК в ядрах печеночных клеток с образованием транспортной РНК и последующим синтезом ферментов глюконеогенеза и мобилизация аминокислот из других тканей, главным образом из мышц.
2.Способствуют отложению гликогена в печени и мышцах.
3.Вызывают гипергликемию путем:
повышения активности фосфорилазы (глюкозо-6-фосфатазы) печени → усиление расщепления гликогена → выход глюкозы в кровь; в свою очередь, гипергликемия способствует отложению гликогена в печени и мышцах;
увеличения способности пирувата ресинтезироваться в глюкозу в результате торможения его декарбоксилирования;
повышения физиологических эффектов инсулина;
понижения использования глюкозы периферическими тканями и мышцами за счет торможения активности гексокиназы;
активация всасывания глюкозы в кишечнике.
Длительно протекающая гипергликемия вызывает перенапряжение и функциональную неполноценность инсулярного аппарата, особенно при его генетически обусловленной недостаточности.
Влияние на обмен белков
1.Снижают содержание белков во всех клетках тела за исключением печени в результате угнетения их синтеза и усиления катаболизма. Механизмы эффекта: снижение транспорта аминокислот и угнетение образования РНК во многих тканях, кроме печени (особенно в мышцах и лимфоидной ткани).
2.Активируют синтез белков в клетках печени и повышают их содержание в крови. Механизмы эффекта: увеличение транспорта аминокислот в клетки печени и активности ферментов, необходимых для синтеза белков. Катаболизм белков в клетках способствует выходу аминокислот и увеличению их
53
концентрации в крови. Таким образом, глюкокортикоиды мобилизуют аминокислоты из внепеченочных клеток.
Влияние на жировой обмен
1.Мобилизуют жирные кислоты из жировой ткани, увеличивают их содержание в плазме и утилизацию как источника энергии. Возможный механизм
–смешанный транспорт глюкозы в жировые клетки и недостаток α- глицерофосфата, образующегося из глюкозы. Этот эффект кортизола особенно важен для сохранения глюкозы и гликогена.
2.Стимулируют синтез сурфактанта в легочной ткани. Сурфактант – лецитин, снижающий поверхностное натяжение альвеол и обеспечивающий их расправление. При недостатке синтеза (у недоношенных детей) развивается респираторный дистресс-синдром.
Влияние на минеральный обмен Кортизол обладает слабо выраженной минералокортикоидной активно-
стью. Он также снижает реабсорбцию кальция и фосфора в почках, что может привести к развитию остеопороза.
Противовоспалительное действие кортизола
Кортизол имеет практически системное действие, подавляя все фазы воспаления. Он блокирует ранние стадии процесса воспаления и препятствует его развитию. Основные механизмы действия в виде патогенетических цепочек следующие.
1.Стабилизация клеточных и лизосомальных мембран → предупреждение их разрыва → лизосомальные ферменты выделяются в чрезвычайно малом количестве (эти ферменты, выделяемые поврежденными клетками – индукторы воспаления).
2.Повышение активности гистаминазы (инактивация гистамина) и инактивация гиалуронидазы (фермент, вызывающий деполимеризацию гиалуроновой кислоты) → снижение проницаемости стенок капилляров.
3.Активация синтеза белка липокортина → угнетение активности фосфо- липазы-А2 → угнетение каскада арахидоновой кислоты, т.е. процессов образования эйкозаноидов (простагландинов, простациклина, тромбоксанов, лейкотриенов), являющихся чрезвычайно активными медиаторами воспаления.
4.Стабилизация мембран и уменьшение выделения лизосомальных ферментов → уменьшение миграции лейкоцитов и фагоцитов в очаг воспаления.
5.Блокада транскрипции генов цитокинов и выработки многих факторов макрофагов и лейкоцитов, вовлекаемых в развитие воспаления (интерлейкина- 1, интерлейкина-6, фактора некроза опухолей).
6.Снижение экспрессии на эндотелиальных клетках молекул адгезии → ослабление процессов адгезии и эмиграции лейкоцитов.
7.Уменьшение выделения интерлейкина-1 лейкоцитами → снижение лихорадки и степени дилатации.
54
8.Угнетение иммунной системы, особенно Т-лимфоцитов → снижение количеств Т-лимфоцитов и антител в области воспаления.
9.Блокирование активации системы комплемента.
10.Угнетение белкового синтеза в клетках соединительной ткани и активности фибробластов → ухудшение регенерации соединительной ткани и заживления ран → уменьшение числа коллагеновых нитей в подкожном слое и его легкое растяжение.
Влияние на тимус и лимфоидную систему
Кортизол вызывает лизис клеток тимуса и лимфоидной ткани, а также разрушение Т-клеток в периферической крови и в периферических лимфоидных органах. Механизмы эффекта: активация дезоксирибонуклеазы → разрушение ДНК → освобождение нуклеотидов. Значение: использование освобожденных нуклеотидов для процесса синтеза в надпочечниках и других тканях.
Влияние кортизола на клетки крови
Кортизол снижает число эозинофилов и лимфоцитов в периферической крови. Эффект начинается через несколько минут и становится выраженным через несколько часов. Появление лимфоцитопении и эозинопении используется как диагностический критерий выделения кортизола надпочечниками. Кортизол увеличивает образование эритроцитов.
Влияние кортизола на ЦНС
Глюкокортикоиды обладают нейротропным действием. Установлено наличие рецепторов к кортизолу в нейронах ряда мозговых областей. В физиологических дозах гормон повышает возбудимость мозговых структур и активацию мозга через усиление тонизирующих влияний стволовой ретикулярной формации.
Пермиссивное действие кортизола
Проявляется, например, в модуляции реактивности клеток по отношению к адреналину.
Влияние на эмбриогенез
Основано на ана- и катаболических эффектах глюкокортикоидов. Введение больших доз кортизола во время беременности может вызвать появление пороков развития.
Основные формы патологии
Повышенное содержание в крови глюкокортикоидов (гиперкортизолизм) может быть вызвано экзогенными причинами (введение значительных доз кортизола с лечебными целями) и эндогенными нарушениями, приводящими к гиперсекреции собственного гормона. Гиперпродукция кортизола служит проявлением как первичной патологии коры надпочечников – синдром Иценко-
55
Кушинга (АКТГ-независимый), так и гиперплазии коркового вещества, вызванной повышенной секрецией гипофизарного АКТГ – болезнь Иценко-Кушинга при опухоли передней доли гипофиза или при эктопической продукции АКТГ или кортикотропин-рилизинг фактора (абдоминальная карцинома).
Отличительные признаки
Болезнь Иценко-Кушинга характеризуется двусторонней гиперплазией коры надпочечников и измеримо повышенным уровнем АКТГ в крови.
Синдром Иценко-Кушинга отличается повышенными уровнями кортизола при низких уровнях АКТГ (ниже нормы в результате торможения секреции гормона по механизму отрицательной обратной связи).
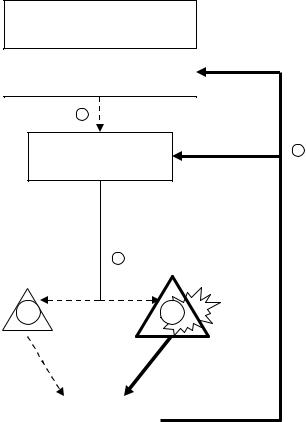
Схематически изменения соотношений в гипоталамо-гипофизарно- адреналовой системе приведены на рис. 6, 10, 11 и 12.
ЦНС
гипоталамус
+ КРГ
аденогипофиз |
– |
|
АКТГ
+
кортизол ↑
Рис. 10. Схема соотношений компонентов гипоталамо-гипофизарно- адрена-ловой оси при первичном гиперкортизолозме вследствие аденомы надпочечника (АКТГ-независимый синдром Иценко-Кушинга).
Условные обозначения как на рис. 5, 6.
Основные проявления гиперкортизолизма
I. Первичный (периферический, надпочечниковый) гиперкортизолизм.
56
Синтез кортизола стабильно повышен и не имеет суточной ритмики.
Метаболические проявления следующие:
1.Снижение синтеза белка и увеличение их распада → уменьшение мышечной массы, остеопороз, атрофия кожи.
2.Усиление глюконеогенеза и другие влияния кортизола на обмен углеводов → гипергликемия (стероидный диабет).
3.Гипергликемия → подъем уровня инсулина → антилиполитическое действие инсулина "перекрывает" липолитический эффект кортизола → отложение жира и перераспределение его: жир откладывается преимущественно на лице (лунообразное лицо), на животе, над ключицами. Этот феномен объясняют изменением реакций рецепторов адипозоцитов в различных участках тела.
4.Артериальная гипертония в результате нарушения центральной регуляции сосудистого тонуса и регуляции водно-солевого обмена.
|
ЦНС |
|
|
|
|
гипоталамус |
|
|
|
|
+ |
КРГ |
|
|
|
|
|
|
|
– |
|
|
|
– |
|
аденогипофиз |
|
|
|
|
|
АКТГ |
|
|
|
|
+ |
|
АКТГ |
|
|
|
+ |
|
|
|
|
|
|
кортизол ↑
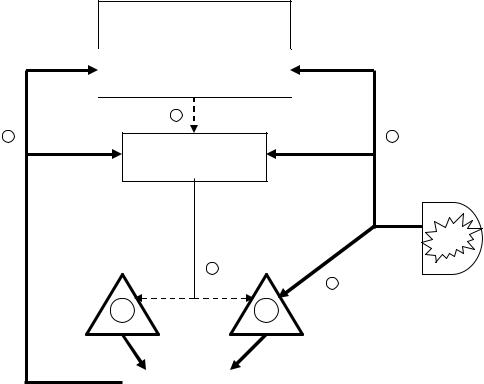
Рис. 11. Изменение соотношений между компонентами гипоталамо-гипо- физарно-адреналовой системы при эктопической гиперпродукции АКТГ.
Условные обозначения как на рис. 5, 6.
II. Вторичный (центральный, гипофизарный) гиперкортизолизм.
В его происхождении придают большое значение гипоталамическим нарушениям, в частности, ослаблению действия дофамина, тормозящего продукцию кортикотропин-рилизинг гормона и АКТГ. При этом избыток АКТГ стимулирует продукцию всех кортикостероидов и андрогенов. Анаболическое
57
действие андрогенов ослабляет проявления нарушений метаболизма, обусловленных повышенным распадом белков, гликонеогенезом, перераспределением липидов. Поэтому проявления гиперкортизолизма бывают менее выражены. У женщин под действием андрогенов проявляются вирилизм, гирсутизм, нарушение менструаций.
ЦНС |
|
|
гипоталамус |
|
|
+ |
КРГ |
|
|
|
|
аденогипофиз |
– |
|
|
||
|
АКТГ |
|
|
+ |
кортизол |
|
|
|
|
|
(экзогенный) |
кортизол ↓ (эндогенный)
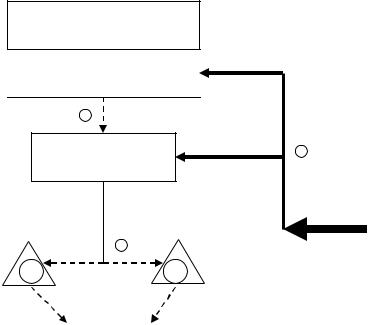
Рис. 12. Соотношение между компонентами гипоталамо-гипофизарно- адреналовой системы при ятрогенном синдроме Иценко-Кушинга (введение экзогенного кортизола).
Условные обозначения как на рис. 5, 6.
Физиологические эффекты минералокортикоидов
90 % минералокортикоидной активности обеспечивает альдостерон. Существенную роль в регуляции секреции альдостерона играют следующие факторы:
1)концентрация ионов натрия и калия во внеклеточной жидкости;
2)ренин-ангиотензиновая система;
3)рефлекторное влияние при уменьшенном раздражении волюморецепторов (в первую очередь правого предсердия при уменьшении венозного возврата);
4)действие АКТГ (в небольшой степени).
58
Почечные и циркуляторные эффекты альдостерона
1.Реабсорбция натрия в почечных канальцах → ретенция натрия и его накопление во внеклеточной жидкости → одновременная осмотическая реабсорбция почти эквивалентного количества воды → гиперволемия → повышение артериального давления.
2.Задержка натрия → повышение осмотического давления плазмы крови
→раздражение осморецепторов → осморегулирующий рефлекс → выделение вазопрессина (АДГ) → реабсорбция воды в собирательных трубочках почек → гиперволемия → повышение артериального давления.
3.Задержка ионов натрия повышает чувствительность сосудов и миокарда к действию катехоламинов и потенциирует эффекты норадреналина. Одновременно блокируются экстраренальные пути выделения натрия (через пот, слюну, кишечник).
4.Конкурентно с рабсорбцией натрия тормозится реабсорбция ионов калия в почечных канальцах. Клетки организма теряют калий.
Патология
Недостаточность минералокортикоидов может проявляться при острой и хронической надпочечниковой недостаточности.
Проявлением избытка минералокортикоидов являются первичный и вторичный альдостеронизм.
Первичный альдостеронизм (синдром Конна). Обычно его причина – гор-
мональноактивная аденома клубочковой зоны коры надпочечников.
Основные проявления и их патогенез.
1.Усиленная реабсорбция и ретенция натрия → выделение вазопрессина
→гиперволемия и спазм сосудов → гипертензия.
2.Задержка натрия → повышение реактивности сердца и сосудов к катехоламинам.
3.Увеличение экскреции ионов калия → дефицит калия в мышцах → нарушение функции калий-натриевого насоса → снижение возбудимости, проводимости и сократимости мышечных волокон → развитие мышечной слабости и временных параличей.
4.Дефицит калия → снижение синтеза белков → мышечная слабость.
5.Дефицит калия → снижение анаболической активности инсулина → гипергликемия.
6.Снижение уровня калия и хлора в крови и внеклеточной жидкости → компенсаторное увеличение концентрации бикарбоната в экстрацеллюлярном пространстве → гипокалиемический алкалоз → развитие тетании.
7.Гиперволемия → усиления раздражения волюморецепторов → торможение активности ренин-ангиотензин-альдостероновой системы системы.
8.Снижение концентрации калия в крови → ослабление реакции канальцевого эпителия на АДГ → полиурия → отсутствие отеков.
59
Вторичный гиперальдостеронизм является следствием нарушений в регулируемом контуре ренин-ангиотензин-альдостерон. В отличие от первичного синдрома отмечается повышение активности ренина и концентрации ангиотензина в крови. Вторичный альдостеронизм сопровождает заболевания, характеризующиеся образованием отеков и задержкой ионов натрия (цирроз печени с асцитом, нефротический синдром, сердечная недостаточность). На образование комплекса ренин-ангиотензин-альдостерон влияет как низкий объем внутрисосудистой жидкости, так и увеличение объема внутрисосудистой жидкости (гипоальбуминемия при циррозе и нефротическом синдроме является причиной выхода воды из сосудов).
Причины вторичного альдостеронизма.
1.Альдостеронизм в сочетании с гипертензией: стеноз почечной артерии; злокачественная гипертензия; опухоль, секретирующая ренин, терапия диуретиками и назначение оральных контрацептивов.
2.Альдостеронизм без гипертензии: беременность, гиповолемические состояния (дегидратация, кровопотеря, гипонатриемия, гипоальбуминемия), застойная сердечная недостаточность, цирроз печени, хроническая почечная недостаточность, терапия диуретиками, синдром Барттера, идиопатический циклический отек.
Синдром Барттера связан с гиперплазией клеток юкстагломерулярного комплекса и характеризуется гиперренинемией и гипокалиемическим алкалозом. Основным нарушением считают дефект реабсорбции хлора в толстом восходящем колене петли Генле, что может вызвать потерю калия с мочой из-за двух возможных механизмов:
1) снижения реабсорбции ионов К+ в петле Генле; 2) усиленной секреции калия.
Гипоальдостеронизм без сопутствующего дефицита кортизола может быть результатом:
1)внутреннего дефекта синтеза альдостерона – первичный гипоальдостеронизм;
2)снижения продукции ренина – вторичный (гипоренинный) альдостеронизм.
Первичный гипоальдостеронизм характеризуется выраженной экскрецией натрия, гипонатриемией, гиперкалиемией, метаболическим алкалозом.
Патология секреции надпочечниками половых стероидов
Избыточная продукция половых гормонов коры надпочечников клинически проявляется различно в зависимости от вида секретируемого гормона - эстрогенов или андрогенов.
Эффекты избыточного образования андрогенов возникают либо в связи с опухолью сетчатой зоны либо с ее гиперплазией. У женщин развивается адре-
60
