
4 курс / Дерматовенерология / Пиодермии
.pdf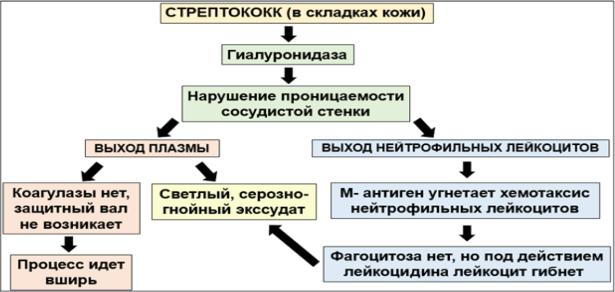
иммунного ответа в фазе презентации антигена. Недостаточность иммунной системы (иммунологический дисбаланс) больного и антигенная мимикрия возбудителя нередко ведут к хронизации возбудителя и формированию бактерионосительства, а нерациональное применение антибиотиков – к резистентности.
Из числа эндогенных факторов большое значение имеют все ситуации, приводящие к различным иммунодефицитным состояниям: генетическая предрасположенность, переутомление, неполноценное питание, голодание, дисбактериоз, гиповитаминоз, хронические интоксикации, диабет, заболевания пищеварительных органов, том числе дисбиотические нарушения в кишечнике, очаги хронической гнойной инфекции, нарушения нейроэндокринной регуляции. Пиодермиты нередко возникают при лечении кортикостероидами и цитостатиками, осложняют течение миелодиспластического синдрома, лейкоза, системных заболеваний
В результате внедрения микроорганизмов в кожу отмечается общая и местная реакция. Механизм местной реакции при стрепто- и стафилодермиях представлен на рисунках 6 и 7.
При развитии пиококковой инфекции и проникновении стрептококков в кожу активизируются М-протеин, стрептолизин, угнетающих хемотаксис нейтрофилов и препятствуют фагоцитозу. Кроме того, экзотоксины, вырабатываемые стафилококками и стрептококками (а, β, δ, γ, G), влияют на ход иммунологических реакций и выступают как активные антигеннеспецифические иммуномодуляторы. Иммуносупрессивными свойствами обладают также и протеин А стафилококка, экзотоксин, тейхоевые кислоты, а также ферменты лизоцим и гиалуронидаза. Они меняют ход развития иммунологических реакций и вызывают стимуляцию клеточного иммунитета, в частности, субпопуляций Т- лимфоцитов (CD3 и CD8) и угнетение гуморального иммунитета.
Рис. 6. Механизм местной реакции в коже при стрептодермии.
21
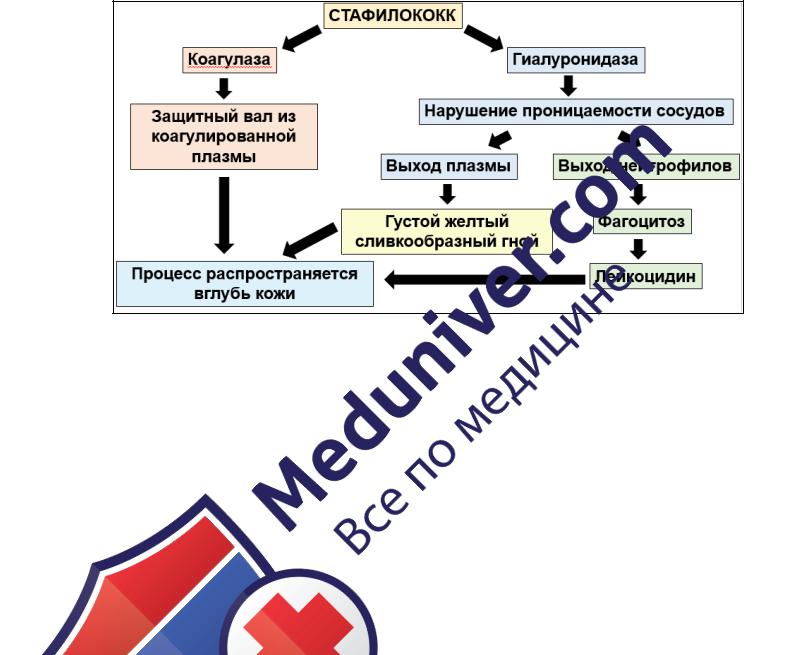
Рис. 7. Механизм местной реакции в коже при стафилодермии.
|
|
Таблица 3 |
Основные дифференциально-диагностические критерии |
||
стафило- и стрептодермий |
|
|
|
Стафилодермия |
Стрептодермия |
Распространение процесса |
Вглубь |
Вширь |
Связь с придатками кожи |
+ |
– |
Экссудат |
Гнойный |
Серозно-гнойный |
Пустула |
Импетиго |
Фликтена |
Факторами патогенности St. аureus является микрокапсула, компоненты клеточной стенки, ферменты и токсические субстанции, позволяющие им при определенных условиях преодолевать защитные барьеры кожи и слизистых. Одним из наиболее важных условий, способствующих развитию пиодермий, является нарушение нормального функционирования и взаимодействия различных звеньев иммунной системы.
Серьезную проблему вызывает лекарственная устойчивость возбудителей пиодермий. Широкое, порой недостаточно обоснованное применение антибиотиков, нарушение рекомендаций по применению, назначение антибиотиков с профилактической целью, неэффективный контроль нозокомиальных инфекций, несвоевременное выявление стафилококков привело к распространению штаммов, устойчивых к медикаментозной терапии.
Эта резистентность обусловлена плазмидами внехромосомными генетическими структурами ДНК бактерий, которые способны автономно реплицироваться в цитоплазме клеток микроорганизмов. Плазмиды рассматриваются как факторы быстрой адаптации бактерий к изменившимся условиям. Известны стафилококковые плазмиды, несущие гены устойчивости к метицил-
22
лину, пенициллину, гентамицину, тетрациклину, линкомицину, сульфаниламидам, а также к антибиотикам нового поколения: фторхинолонам, цефалоспоринам второго и третьего поколений, гликопептидам и др.
Устафилококков передача резистентности осуществляется за счет конъюгации. Конъюгативный перенос плазмид происходит двумя путями: собственной конъюгацией и конъюгацией, опосредованной фагом. К другому типу резистентности также относят формирование микрокапсулы у стафилококков, капсулы иммуноглобулинового покрытия, появление β- лактамазопродуцирующих штаммов, L-трансформацию и др. Эти типы резистентности у стафилококков наблюдаются при гнойничковых заболеваниях кожи. Персистентность микроорганизмов в коже при пиодермиях также затрудняет антибактериальную терапию и требует обязательной смены антибиотиков для предотвращения формирования устойчивости к последним.
Пути ограничения распространения резистентности микроорганизмов: рациональное применение антибиотиков, периодический пересмотр препаратов эмпирической терапии, доз и сроков лечения, повышение надежности результатов микробиологической диагностики, регулярный анализ полученных данных, ротация основных антибиотиков и использование комбинаций препаратов различных классов.
Сучетом иммунологической реактивности организма выделены нормергические пиодермиты как заболевания с нормальной реактивностью и патергические, развивающиеся на фоне измененной реактивности организма с характерными аллергическими и гиперергическими реакциями. Повидимому, эта своеобразная реактивность организма и обусловливает иммунологический полиморфизм при пиодермиях. Нарушения иммунного статуса при пиодермиях носят, как правило, вторичный (приобретенный) характер.
Убольных пиодермиями выявлены три типа нарушений иммунологической реактивности: для I характерны активация клеточного иммунитета с тенден-
цией |
к |
угнетению |
гуморального |
звена; |
для |
II |
- |
супрессия |
|
клеточного |
иммунитета |
с тенденцией к активации гуморального; а для |
|||||||
III - |
супрессия |
клеточного и |
гуморального |
звеньев |
иммунитета. |
||||
Иммунные |
нарушения |
коррелируют с |
характером |
клинического |
|||||
течения, |
тяжестью, |
распространенностью |
и |
длительностью |
|||||
заболевания. |
|
|
|
|
|
|
|
||
|
При хронических пиодермиях выявляются нарушения иммунологиче- |
||||||||
ской реактивности организма: угнетение неспецифических факторов защиты, функциональной активности Т- и В- лимфоцитов, уровня иммуноглобулинов. В зависимости от тяжести течения пиодермии, например, при фурункулезе выраженность и характер иммунологических нарушений меняется. При легком течении у 70% лиц иммунологические показатели в норме, при среднетяжелом и тяжелом наблюдается снижение абсолютного числа лимфоцитов, лимфоцитов с маркерами CD3, CD4, CD21 на фоне повышения CD8. У больных поверхностными формами с острым течением заболевания отмечается выраженная тенденция активации гуморального звена в виде гиперпродук-
23

ции иммуноглобулинов на фоне повышения CD21, CD 22. У больных глубокими формами и часто рецидивирующими пиодермиями с длительностью заболевания более 5 лет нарушения показателей клеточного иммунитета характеризуются снижением фагоцитарной активности нейтрофилов, снижением активности щелочной фосфатазы, миелопероксидазы, уменьшением содержания катионных белков нейтрофилов. Угнетение фагоцитарной активности лейкоцитов свидетельствуют о внутриклеточных метаболических нарушениях, угнетении бактерицидных систем гранулоцитов, указывающих на несостоятельность фагоцитарного звена иммунитета.
Более глубокие нарушения показателей клеточного (низкая фагоцитарная активность нейтрофилов, снижение субпопуляций CD8) и гуморального (высокий уровень специфических низкоаффинных антител к антигенам условнопатогенных микроорганизмов) иммунитета наблюдаются у больных с хроническим и тяжелым течением независимо от клинической формы заболевания.
Значительная роль в патогенезе пиодермий отводится нарушениям межклеточных взаимодействий, осуществляемых цитокинами (ФНО-α, IFN- α IFN-γ, ИЛ-1,6,8). Выявлены различия цитокинового профиля в зависимости от этиологии пиодермии, установлена корреляционная взаимосвязь между снижением уровня ФНО-α и IFN-γ и характером клинического течения пиодермии. У больных пиодермиями уровни антител-маркеров аутоиммунных процессов в сыворотке крови также прямо коррелируют с тяжестью течения и длительностью стафилодермий.
Стресс-индуцированная иммуносупрессия является рискфактором развития пиодермии, способствует тяжелому клиническому течению воспалительного процесса и является показанием для иммунопрофилактического лечения. Особенностью стресс-индуцированных пиодермий является цитокинопосредованная дизрегуляция иммунокомпетентных клеток, обусловленная одновременным повышением Th1 и Th2 цитокинов и торможением иммунного ответа любого типа.
Поэтому для оценки типа иммунных изменений пациентам с различными клиническими формами пиодермии целесообразно проводить изучение иммунного статуса и по показаниям необходимо проведение индивидуального подбора и назначение иммунных препаратов с целью восстановления иммунного гомеостаза и повышения эффективности терапии.
Клинико-топографические особенности пиодермий
Клиническая картина и течение пиодермий в настоящее время приобрели некоторые особенности: отмечается увеличение хронических и глубоких форм, которые характеризуются частыми рецидивами, торпидностью к проводимой терапии. Нередко наблюдается сочетание различных форм заболевания у одного и того же больного, участились случаи редких и тяжелых форм.
Среди многообразия форм хронической пиодермии выделяют часто и
24
редко встречающиеся заболевания. К часто встречающимся формам относят хронический фолликулит, фурункулез. Среди редко встречающихся выделяют хроническую язвенную пиодермию, язвенно-вегетирующую, гангренозную, подрывающий фолликулит Гофмана. Глубокие формы, как правило, протекают тяжело и возникают у лиц с тяжелыми соматическими заболеваниями, поражениями ЦНС и желез внутренней секреции.
Лечение больных с такими формами пиодермий необходимо проводить в стационарных условиях. Особо тяжело и торпидно протекают стафилококковые инфекции у больных сахарным диабетом. Такие пациенты являются «инкубаторами» патогенных штаммов стафилококков, резервуаром сохранения их и диссеминации во внешнюю среду.
При гнойничковых заболеваниях кожи в зависимости от клинической формы воспалительный процесс может развиваться в волосяных фолликулах, сальных и потовых железах.
Стафилодермии
Первичным морфологическим элементом стафилококкового поражения является пустула (гнойничок), располагающаяся в устье фолликула, величиной от просяного зерна до горошины, наполненная густым зеленоватым гноем. Поверхность пустулы напряжена. В центре ее часто можно отметить наличие волоса. Вокруг пустулы обычно развивается эритематозный ободок, а под ней инфильтрат, по величине которого представляется возможным судить о глубине поражения.
К стафилококковым пиодермитам относятся: импетиго, остиофолликулит, фолликулит, фурункул, карбункул, гидраденит.
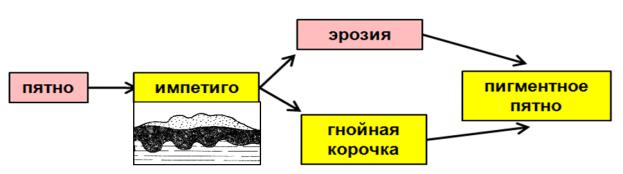
1. Стафилококковое импетиго – единственная форма стафилодермии, не связанная с придатками кожи. Характеризуется появлением на фоне гиперемии пустул с напряженной покрышкой, окруженных узким красноватым венчиком. В течение нескольких часов импетиго вскрываются с образованием эрозий или содержимое их ссыхается с образованием слоистых медовожелтого цвета корок.
Рис. 8. Динамика развития морфологических элементов при стафилококковом импетиго
25
Стафилококковое импетиго чаще сопровождает чесотку, вшивость, свищи, инфицированные раны, ожоги.
2. Стафилодермии, связанные с волосяным фолликулом:
-остиофолликулит (импетиго Бокхарда)
-фолликулит
-сикоз (аутоинокуляция)
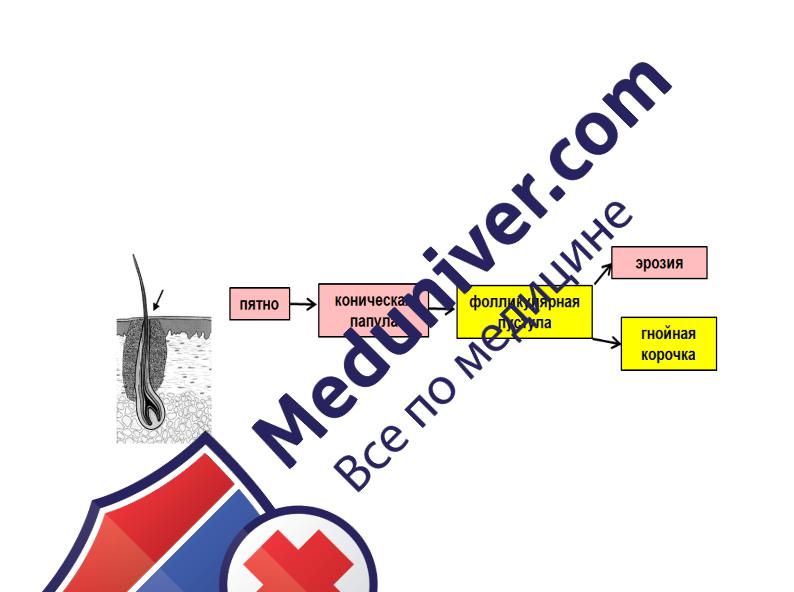
Остиофолликулит возникает под влиянием механического и химического раздражения кожи – трения, втирания мазей, мацерации кожи под компрессом или повязкой, потливости. Характеризуется образованием в устье волосяного фолликула пустулы, величиной от булавочной головки до просяного зерна, в центре пронизанной волосом и окаймленной венчиком гиперемии. Через 2-4 дня пустула ссыхается в корочку, которая отпадает не оставляя следа. Иногда она увеличивается до размеров крупной горошины (так называемое импетиго Бокхардта). Остиофолликулиты могут быть как одиночными, так и множественными.
Рис. 9. Остиофолликулит. Динамика развития морфологических элементов
Фолликулит отличается от остиофолликулита более глубоким расположением воспалительного инфильтрата в волосяном фолликуле. Характеризуется высыпанием болезненных узелков розово-красного цвета величиной от горошины до лесного ореха. В центре узелка может наблюдаться пустула, пронизанная волосом. Процесс может локализоваться на любом участке кожного покрова, но преобладает на коже задней поверхности шеи, предплечий, бедер и голеней.
Сикоз. Хроническая часто рецидивирующая стафилодермия с характерной локализацией в области бороды и усов, реже бровей, лобка и волосистой части головы, сопровождающаяся постепенно нарастающей инфильтрацией и уплотнением кожи пораженных участков. Сикоз наблюдается исключительно у мужчин. Начинается заболевание с появления фолликулярных пустул, подобных остиофолликулитам. Постепенно вокруг пораженных фолликулов развивается реактивное воспаление с образованием разлитого дермального инфильтрата. На его поверхности формируются гнойные корки. Эпилированные из пораженных фолликулов волосы окружены в корневой части толстой стекловидной муфтой. В результате высыпания новых пустул наблюдается медленный периферический рост очага. Сикоз волосистой части головы у детей протекает с более выраженной экссудацией, обильными кор-
26
ками на эритематозно-инфильтрированной мокнущей поверхности и напоминает экзему. По периферии очага поражения часто обнаруживаются фолликулиты и остиофолликулиты.
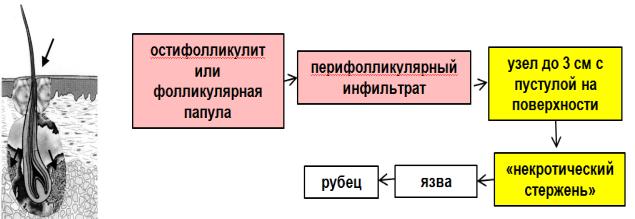
Фурункул – воспаление фолликула волоса и окружающих его тканей. Развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих тканей. Первоначально возникает остиофолликулит или небольшой воспалительный узелок, пронизанный волосом. Через 1-2 дня формируется воспалительный узел. Он быстро увеличивается в размере (до грецкого ореха), имеет конусообразную форму с пустулой в центре, которая может ссыхаться в гнойную корку. Выражена резкая болезненность, особенно при пальпации. Кожа над ним багрово-красного цвета. Формирование узла сопровождается усилением болевых ощущений. Через несколько дней плотность узла уменьшается. Он размягчается в центральной части конуса, корка отпадает и узел вскрывается с выделением гноя. Это так называемый “некротический стержень” – омертвевшая ткань зеленоватого цвета. Затем гнойное отделяемое увеличивается и отторгается “некротический стержень”. Остается глубокая язва, заполняющаяся впоследствии грануляциями. Заживает путем рубцевания. Иногда происходит увеличение размера фурункула в результате чрезмерного скопления гноя. В этом случае некротический стержень подвергается почти полному расплавлению, и фурункул фактически превращается в абсцесс. Такой фурункул называется абсцедирующим. После удаления стержня боль купируется и состояние больного улучшается. Обычно весь цикл развития фурункула занимает 8 - 10 дней и редко затягивается на более длительный срок.
Стадии развития фурункула:
1.Инфильтрат
2.Нагноение
3.Заживление
Фурункулы могут возникать одиночно, однако при неблагоприятных условиях или ослаблении защитных сил организма они возникают множественно, иногда в очень большом количестве – так называемый фурункулез.
Рис. 10. Фурункул. Динамика развития морфологических элемен-
тов.
27

Фурункулез. Под фурункулезом понимают множественное высыпание фурункулов или постоянное рецидивирование одиночных фурункулов. Фурункулы могут возникать на любом участке кожного покрова, за исключением кожи ладоней и подошв. Одиночные фурункулы наиболее часто локализуются в области предплечий, лица, задней поверхности шеи, поясницы, живота, ягодиц и бедер. Эти же участки кожного покрова являются и местом наиболее частой локализации острого или хронического фурункулеза. При общем фурункулезе локализация фурункулов может быть самой разнообразной.
|
|
|
|
|
Таблица 4. |
|
|
Классификация фурункулеза |
|
|
|
||
|
|
|
|
|
|
|
Общий |
|
Локализованный |
|
|||
Локализуется на различных уча- |
Высыпания возникают на ограни- |
|
||||
стках кожного покрова. Процесс |
ченном участке |
кожного покрова |
|
|||
диссеминированный. |
Причиной |
(например, на коже предплечья, зад- |
|
|||
возникновения являются, как пра- |
ней поверхности шеи, в области по- |
|
||||
вило, эндогенные факторы (гипо- |
ясницы, живота). |
Причиной явля- |
|
|||
витаминоз А, С, хронические ин- |
ются, как правило, |
экзогенные |
|
|||
токсикации, длительное физиче- |
предрасполагающие факторы (за- |
|
||||
ское переутомление, |
нарушение |
грязнения кожи, |
недостаточный |
|
||
углеводного обмена, функцио- |
уход за кожей и невыполнение |
|
||||
нальные нарушения |
со стороны |
обычных гигиенических процедур). |
|
|||
нервной системы и др.). |
|
|
|
|
||
Острый |
Хронический |
Острый |
Хронический |
|
||
Возникает в ре- |
Возникает в ре- |
Возникает в ре- |
Возникает в ре- |
|
||
зультате крат- |
зультате дли- |
зультате кратко- |
зультате длитель- |
|
||
ковременного |
тельного воз- |
временного воз- |
ного воздействия |
|
||
воздействия |
действия пред- |
действия пред- |
предрасполагаю- |
|
||
предраспола- |
располагающих |
располагающих |
щих факторов |
|
||
гающих факто- |
факторов |
факторов |
|
|
|
|
ров |
|
|
|
|
|
|
Течение фурункулов в большинстве случаев не сопровождается выраженными общими явлениями. Лишь у некоторых больных созревание фурункула может сопровождаться повышением температуры и чувством общего недомогания. Общие явления чаще наблюдаются у больных острым фурункулезом.
Частыми осложнениями фурункулов являются лимфангоиты и лимфадениты, а при локализации их на коже лица, особенно на губах, в носогубном треугольнике и на носу может развиваться гнойный тромбофлебит лицевых вен, с возможным развитием менингита, сепсиса или септикопиемии, приводящих к образованию множественных абсцессов в различных органах и тканях. Наиболее тяжелым осложнением фурункула, особенно при попытке его
28
выдавливания, срезания во время бритья или нерационального местного лечения, является развитие так называемого “злокачественного фурункула”. Он характеризуется прогрессирующим увеличением воспалительного инфильтрата и нарастанием отека, в силу которого ткани приобретают своеобразную напряженность и плотность, резко усиливается боль, появляются признаки синдрома общей интоксикации (повышение температуры тела, иногда до 400С, головная боль, слабость, помутнения сознания) и изменения в общем анализе крови (лейкоцитоз, ускоренная СОЭ).
Карбункул. Представляет собой обширное острое гнойно-некротическое воспаление дермы и подкожной жировой клетчатки, вовлекающее в воспалительный процесс несколько близлежащих волосяных фолликулов.
Рис. 11. Карбункул. |
Развитие карбункула начина- |
|
ется так же, как и фурункула, |
||
|
однако стафилококки в этом случае быстро проникают из волосяного фолликула в лимфатические сосуды глубоких отделов дермы и подкожной клетчатки, что приводит к распространению воспалительного процесса и увеличению первоначального инфильтрата до размеров детской ладони. Кожа над инфильтратом окрашена в ярко-розовый, а в центральной части – багрово-красный цвет с синюшным оттенком. Вокруг инфильтрата – выраженный отек, чувство напряжения
кожи и резкая болезненность при пальпации.
Гнойно-некротический процесс при карбункуле распространяется вглубь тканей, иногда до фасции или мышцы с образованием обширного абсцедирующего инфильтрата. Через 8-10 дней инфильтрат размягчается и на поверхности кожи появляется несколько отверстий, из которых выделяется густой гной, смешанный с кровью. По мере отторжения некротических масс воспалительные явления стихают. После заживления образуется плотный, спаянный с тканями рубец. В ряде случаев течение карбункула усугубляется теми же осложнениями, которые развиваются при злокачественном фурункуле. Развитие карбункула связано, с одной стороны, с высокими вирулентными и патогенными свойствами стафилококков, с другой, – с выраженным влиянием эндогенных предрасполагающих причин.
Карбункулы, как правило, бывают одиночными и чаще всего локализуются на коже затылка, спины, поясницы. Почти всегда отмечаются изменения в общем состоянии организма и проявляются ознобом, повышением температуры тела, головной болью. У истощенных и ослабленных больным возможно развитие сепсиса.
3. Стафилодермии связанные с железами:
Гидраденит – острое гнойное воспаление апокриновых потовых желез, расположенных в области подмышечных впадин, лобка, грудных сосков, вокруг анального отверстия, а также в паховой области и на мошонке. Заболевание наблюдается исключительно после возраста полового созревания. В
29

начальной стадии развития патологического процесса возникает узел, нередко достигающий размеров куриного яйца, кожа над которым окрашена в баг- рово-красный цвет. Узел быстро размягчается, вскрывается и из него выделяется большое количество гноя. В отличие от фурункула гнойнонекротический стержень не образуется. Более часто и тяжело протекает гидраденит в области подмышечных впадин, где особенно легко наступает обсеменение стафилококками окружающей кожи и часто появляются свежие очаги поражения. Заболевание сопровождается резкими болями. Иногда повышается температура тела. Постепенно язва очищается от гнойного содержимого, а после ее заживления остается небольшой втянутый рубец. В ряде случаев гидраденит разрешается без вскрытия и рубца не оставляет После заживления образуется плотный, спаянный с тканями рубец. В ряде случаев
течение карбункула усугубляется Рис. 12. Гидраденит. теми же осложнениями, которые
развиваются при злокачественном фурункуле. Развитие карбункула связано, с одной стороны, с высокими вирулентными и патогенными свойствами стафилококков, с другой, - с выраженным влиянием эндогенных предрасполагающих причин.
Карбункулы, как правило, бывают одиночными и чаще всего локализуются на коже затылка, спины, поясницы. Почти всегда отмечаются изменения в общем состоянии организма и проявляются ознобом, повышением температуры тела, головной болью. У истощенных и ослабленных больных возможно развитие сепсиса.
4. Стафилодермии у детей
Буллезное импетиго новорожденных. Доброкачественная форма ста-
филодермии. Болеют новорожденные.
Рис. 13. Динамика развития морфологических элементов при буллезном импетиго.
Эпидемическая пузырчатка новорожденных. Заболевание возникает в первые 7-10 дней от момента рождения. Заболевание очень контагиозно.
Заражение происходит:
от медперсонала
от матери
от других новорожденных
30
